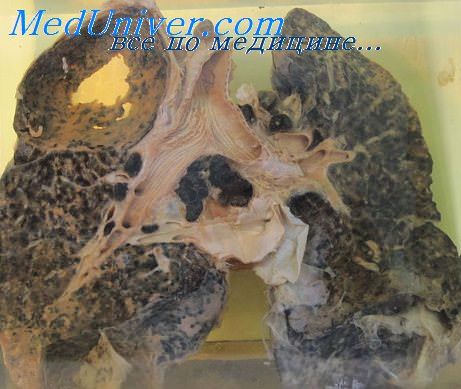
Карциноматоз лимфатических сосудов легкого
Рак лимфатических сосудов легких. Carcinomatosis lymphangiosaНекоторые болезненные процессы протекают почти исключительно или в определенном периоде своего развития в соединительнотканных перегородках и оболочках вдоль бронхов и сосудов, или между дольками от периферической зоны легких или от плевры к гилюсам по всему пространству или только в некоторых областях. Они прогрессируют вдоль лимфатических сосудов. Эти явления характерны именно для упомянутых кониозов некоторых туберкулезных процессов в форме lymphangitis reticularis tuberculosa и для рака, растущего промежуточно в лимфатических сосудах как carcinomatosis lymphangiosa или lymphangiosis carcinomatosa. Эти процессы могут автоптически и рентгенологически отчетливо выявлять дольчатую структуру легких (Thompson 1952, Hueck 1953 и многие другие). Carcinomatosis lymphangiosa — распространение рака путем инфильтративного роста в лимфатических сосудах без первичного участия их эндотелия (lymphangiosis, Bingold 1953). Согласно Banayi (1954) это не редкое явление. Предполагается, что около 70% этих болезней происходит от рака желудка. Болезнь поражает легкие симметрично с обеих сторон. Если первичная опухоль находится в легких, лимфогенное распространение бывает односторонним или преимущественно односторонним. Возможно, что это случаи, о которых пишет Фанарджян (1951). И при этом распространении может возникнуть двусторонная форма, что указало бы, по крайней мере, на комбинированное происхождение. Для метастаза в бронхиальных узлах практически безусловной предпосылкой является опухолевое разрастание, опухолевый очаг в легких, которой обыкновенно там является также уже вторичной, метастатической манифестацией. Без задерживания в паренхиме, без легочного процесса нет гилюсопетальных лимфогенных метастазов, нет регионарных изменений в узлах, разве только, если бы произошло гематогенное распространение. Специалисты в общем уже не склонны принимать точку зрения о возможностях ретроградного гилюсофугального распространения рака лимфатическими путями. Эта возможность часто даже не признается (Walter, sec. Kubik 1957).
При раке желудка или другой локализации раковые зачатки попадают путем отводных лимфатических сосудов в грудной проток, а потом легкие наводняются гематогенным путем. В лимфатических сосудах вентиляционных путей находятся раковые элементы, начиная с дыхательных бронхиол. Кроме этих отдаленных мест, они находятся в лимфатических сосудах соединительнотканных перегородок стенок, артерий и вен. Опухолевые клетки заполняют лимфатические сосуды. Раковые клетки разрастаются в них гилюсопетально и по направлению к плевре. Лимфатические сосуды заполняют полностью, наиболее значительно субплевральную сеть (Schinz 1952, Mully 1956), иногда глубокую внутрилегочную гилюсопетальную систему лимфотока. Опухолевое разрастание может обволакивать в виде рукава некоторые бронхи и сосуды или прорастать через стенки. В некоторых артериях находятся опухолевые эмболы и тромбы. Иногда скопления раковых клеток находятся свободно в альвеолах. У пораженных легких можно микроскопически наблюдать на плевре и на поверхности разреза паренхимы сеть заполненных лимфатических сосудов, а в скрещениях сети узелки. Поражение лимфатических узлов отчетливо видно (Mueller 1945). – Также рекомендуем “Морфология карциноматозного лимфангиоза. Острый инфекционный ревматизм” Оглавление темы “Пневмокониозы. Ревматизм”: |
Источник
Лимфогенный канцероматоз (син. канцероматозный лимфангит) – термин обозначающий распространение опухолевого инфильтрата вдоль лимфатических сосудов легких, чаще всего встречается при аденокарциноме легких.
Распространенность
Распространенность зависит от первичного заболевания (см ниже).
Клиническая картина
Клинические проявления могут быть различными. Некоторые пациенты испытывают одышку, и могут иметь изменения в функциональных дыхательных пробах уже в начале заболевания, задолго до того как изменения выявляемые лучевыми методами диагностики станут очевидными. Другие пациенты остаются бессимптомными вплоть до поздних стадий заболевания.
Патология
Лимфогенный канцероматоз часто встречающееся вторичное проявление при аденокарциноме, например:
- рак молочной железы (наиболее часто)
- рак лекгого (бронхогенная аденокарцинома)
- рак толстой кишки
- рак желудка
- рак предстательной железы
- рак шейки матки
- рак щитовидной железы
Механизм
Вслед за гематогенной диссеминиации в легкие (во всех случаях кроме бронхогенной аденокарциномы) следует поражение лимфатической системы. Поражение может также проходить ретроградно из медиастинальных и воротных лимфатических узлов.
Поражается как перифирическая лимфатическая система, с внутридольковыми перегородками идущими к плевре, так и центральная лимфатическая система, с бронховаскулярным интерстицием.
Гистологически опухолевые клетки на фоне отека и десмопластической реакции видны и внутри лимфатических сосудов и в прилежащем интерстиции.
Диагностика
Проявления при методах лучевой визуализации могут быть разделены на поражение периферической (внутридольковые перегородки) и центральной лимфатической системы легких. Поражение может быть равномерно и диффузно в обеих системах или преобладать в одной из них. Распределение изменений разнообразное, но чаще асимметричное и лоскутное. Поражение чаще двусторонне но может встречаться односторонне, например при раке легкого или раке молочной железы.
Рентгенография
К сожалению, у четверти пациентов с выявленным в дальнейшем карциноматозам при рентгенографии грудной клетки патология выявлена не была. При выраженных изменениях изменения включат ретикулонодулярный паттерн, утолщение междольковых перегородок напоминающие линии Керли Б.
Компьютерная томография
КТ великолепно демонстрирует как периферические так и центральные изменения. Типичные проявления включают утолщение внутридолькового интерстиция, часто нодулярное и неравномерно, хотя иногда утолщение носит равномерный характер. Данные проявления позволяют определить вторичные легочные дольки в виде полигональных структур. Может втречаться заполнение альвеол, и данные изменения наслаиваются на ретикулярные изменения. Утолщение бронховаскулярного интерстиция как правило тоже неравномерное и узловое, данные изменения нарастаю по направлению к воротам легких.
Дополнительные изменения при ВРКТ включают:
- субплевральыне узелки и утолщение междолевых щелей
- плевральный выпот: канцероматоз плевры
- увеличение воротных и медиастинальных лимфатических узлов
- относительно небольшое нарущение легочной архитектоники
Дифференциальный диагноз
Рассматриваются сущности с утолщением междольковых перегородок:
- саркоидоз
- вирусная пневмония
- отек легких – изменения обычно двусторонние с гравитационным распределением
- постлучевой пневмонит
- лимфоцитарная интерстициальная пневмония
Литература
Naidich DP, Srichai MB, Krinsky GA. Computed tomography and magnetic resonance of the thorax. Lippincott Williams & Wilkins. (2007) ISBN:0781757657.
Kazerooni EA, Gross BH. Cardiopulmonary imaging. Lippincott Williams & Wilkins. (2004) ISBN:0781736552.
Ikezoe J, Godwin JD, Hunt KJ, Marglin SI. Pulmonary lymphangitic carcinomatosis: chronicity of radiographic findings in long-term survivors. (1995) AJR. American journal of roentgenology. 165 (1): 49-52. doi:10.2214/ajr.165.1.7785630 – Pubmed
Johkoh T, Ikezoe J, Tomiyama N, Nagareda T, Kohno N, Takeuchi N, Yamagami H, Kido S, Takashima S, Arisawa J. CT findings in lymphangitic carcinomatosis of the lung: correlation with histologic findings and pulmonary function tests. (1992) AJR. American journal of roentgenology. 158 (6): 1217-22. doi:10.2214/ajr.158.6.1590110 – Pubmed
Biswas A, Sriram PS. Getting the whole picture: lymphangitic carcinomatosis. (2015) The American journal of medicine. 128 (8): 837-40. doi:10.1016/j.amjmed.2015.04.007 – Pubmed
Lin WR, Lai RS. Pulmonary lymphangitic carcinomatosis. (2014) QJM : monthly journal of the Association of Physicians. 107 (11): 935-6. doi:10.1093/qjmed/hcu076 – Pubmed
Kandathil A, Kay FU, Butt YM, Wachsmann JW, Subramaniam RM. Role of FDG PET/CT in the Eighth Edition of TNM Staging of Non-Small Cell Lung Cancer. (2018) Radiographics : a review publication of the Radiological Society of North America, Inc. 38 (7): 2134-2149. doi:10.1148/rg.2018180060 – Pubmed
Dr Bruno Di Muzio and A.Prof Frank Gaillard et al. Lymphangitic carcinomatosis. radiopaedia.org
Источник
Канцероматоз плевры — поражение покрывающих легкое и грудную полость изнутри плевральных листков злокачественной опухолью — мезотелиомой или метастазами рака. В большинстве случаев опухолевое повреждение осложняется образованием значительного количества патологической жидкости — плевритом.
Причины плеврального канцероматоза
Первичное поражение плевральных листков злокачественной опухолью — мезотелиомой — довольно нечастое заболевание, ежегодно выявляется у нескольких пациентов на миллион взрослых. Мужчины болеют в пять раз чаще, как правило, преимущественно долго работавшие с асбестом.
Чаще всего плевральные листки обсеменяют метастазы рака лёгкого и молочной железы.
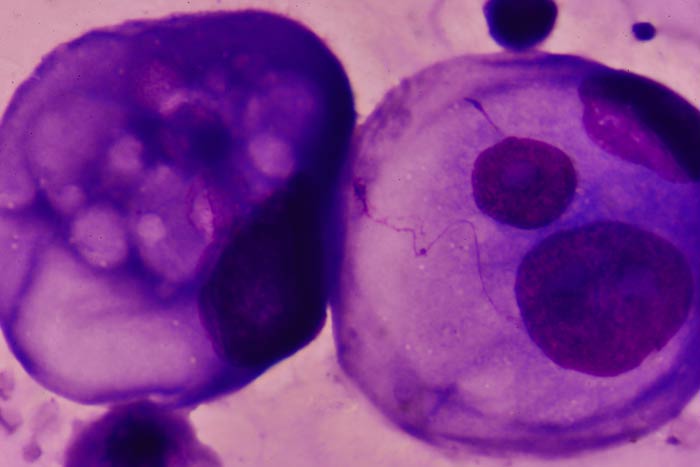
Опухолевые клетки в плевральной жидкости
При лимфопролиферативных опухолях — злокачественных лимфомах нередко выпот обусловлен не только опухолевым поражением плевральных листков, но и опухолевым перерождением лимфоузлов средостения, и представляет собой застоявшуюся и загустевшую лимфатическую жидкость — хилоторакс.
Много реже диагностируются метастазы злокачественных новообразований яичников, часто за метастатическое поражение принимается образование выпотного плеврита при выраженном раковом асците. В подобной клинической ситуации выпот в грудной полости не связан с плевральным канцероматозом, а обусловлен механическим нарушением оттока лимфы и полностью исчезает после удаления жидкости из брюшной полости.
Принципиально любой злокачественный процесс может осложниться метастатическим поражением плевральных листков, но далеко не во всех случаях начинается выработка избыточного количества жидкости, то есть плеврит при метастазах не обязателен. Точно также и выпот не всегда обусловлен опухолью, а может быть следствием функциональных нарушений.
Симптомы канцероматоза плевры
В развернутой стадии процесса, зачастую, клинические признаки канцероматоза мало отличаются от симптомов плеврита. При небольших метастазах или небольшом их числе и при отсутствии выработки плеврального экссудата симптомы неспецифичны и мало выражены. Тяжесть проявлений нарастает постепенно и коррелирует с объёмом опухолевого поражения.
Основная функция плевры — выработка очень небольшого количества жидкости для смягчения дыхательных движений легких и сокращений сердца, чтобы всё проходило «без сучка и задоринки». Появление метастатических узелков мешает нормальным лёгочным экскурсиям за счёт увеличения силы трений, а опухолевые сращения двух листков фиксируют легочную ткань, выключая участок легкого из процесса дыхания.
Типичные клинические проявления:
- Самый частый симптом — одышка патогенетически связана с ограничением дыхания как опухолевыми образованиями на плевре, так и плевральной экссудацией. Одышка коррелирует с объёмом выпота, но не всегда отражает массивность опухолевой инфильтрации.
- Болевой синдром — второй симптом канцероматоза, также не специфичен и не обязателен. Как правило, пациенты жалуются на боли разной интенсивности и меняющие локализацию при глубоком вдохе.
- Ещё реже опухолевая трансформация вызывает сухой кашель.
- Расположение раковых конгломератов на диафрагмальной поверхности может сопровождаться изнурительной икотой.
Как правило, канцероматозное поражение находят случайно при диспансеризации или контрольном обследовании онкологического больного.
Диагностика плеврального канцероматоза
Обширное поражение плевральных листков часто манифестируется экссудацией, выявляемой при обычной рентгенографии органов грудной клетки. Но опухолевую трансформацию можно обнаружить только при значительном утолщении плевры и достаточном размере единичного опухолевого узла. Наиболее информативные методы — компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), позволяющие заметить отдельные узелки в несколько миллиметров.
В стандарт обследования включена торакоскопия, оптическое диагностическое оборудование выявляет изменения и позволяет взять кусочек опухоли на анализ. При плеврите ограничиваются исследованием под микроскопом центрифугированного осадка взятой при пункции жидкости.
При подозрении на первичную мезотелиому диагностике помогают специфические опухолевые маркёры, выявляемые при иммуногистохимическом анализе крови.
Лечение канцероматоза
Диссеминация рака по плевре показатель генерализованного процесса, что не предусматривает ни радикального оперативного, ни сколько-нибудь эффективного лучевого лечения. Плевральная экссудация — абсолютное противопоказание для облучения. Стандартный вариант лечения — химиотерапия.
Непосредственные результаты лечения определяются чувствительностью метастазов к противоопухолевым лекарствам, при раке молочной железы эффект химиотерапии и гормонального воздействия весьма существенен и может сохраняться длительный период.
При раке легкого прогноз определяется наличием первичной опухоли, в большинстве случаев приводящей к несовместимому с жизнью осложнению — кровотечению, тяжелой легочно-сердечной недостаточности вкупе с раковой интоксикацией.
При мезотелиоме прибегают к очень травматичной операции полного удаления плевры и всего легкого, части диафрагмы и сердечной сумки. Хирургия предлагается в стадии локального поражения и только физически сохранным пациентам без признаков легочно-сердечной недостаточности. Добавление к операции на первом этапе химиотерапии и послеоперационной лучевой терапии даёт возможность восьмерым из десятка пациентов прожить больше 2 лет, тогда как без хирургического пособия только на одной цикловой химиотерапии средняя продолжительность жизни едва ли превысит год.
Наличие плеврита осложняет процесс терапии метастазов и мезотелиомы, сокращает продолжительность жизни пациента, что повышает значимость профессиональной паллиативной помощи со своевременной эвакуацией накопившегося экссудата, в том числе с систематическим введением склерозирующих веществ.
Список литературы
- Бычков М.Б., Большакова С.А., Бычков Ю.М. /Мезотелиома плевры: современная тактика лечения// Современная онкология; 2005; т. 7; № 3
- Синюкова Г.Т., Гудилина Е.А.// Ультразвуковая диагностика новообразований средостения/ Материалы конгрессов и конференций; VII Российская онкологическая конференция; М- 2003
- Bueno R., Reblando J., Glickman J. et al. / Pleural biopsy: a reliable method for determining the diagnosis but not subtype in mesothelioma // Ann. Thorac. Surg.; 2004; Vol. 78 (5)
- Mulshine J. / Commentary: lung cancer screening. Progress or peril // Oncologist; 2008; 13
- Richards W.G., Zellos L., Bueno R. et al. /Phase I to II study of pleurectomy/decortication and intraoperative intracavitary hyperthermic cisplatin lavage for mesothelioma // J. Clin. Oncol.; 2006; Vol. 24 (10)
- Rubins J, Unger M, Colice GL. Follow-up and surveillance of the lung cancer patient following curative intent therapy. Chest 2007; 132: 355S-367S.
- Villamizar N.R., Darraibe M.D., Burfeind W.R. et al. /Thoracoscopic lobectomy is associated with lower morbidity compared with thoracotomy // J Thorac. Cardiovasc. Surg.; 2009; 138
- Waller D., Peake M.D., Stephens R.J. et al. /Chemotherapy for patients with nonsmall cell lung cancer: the surgical setting of the Big Lung Trial// Eur. J Cardiothorac. Surg.; 2004; 26
Источник
Лучевая диагностика канцероматозного лимфангита легкого: рентген, КТ, ПЭТ
а) Терминология:
1. Синонимы:
• Лимфангитическая форма опухоли/метастаза
2. Определение:
• Инфильтрация лимфатических сосудов опухолевыми клетками
• За счет опухолевых эмболов или прямого распространения опухолевых клеток из лимфатических узлов корней легких или очага центрального рака легких:
о Частые злокачественные новообразования
– Рак легких
– Рак молочной железы
– Карциномы поджелудочной железы, желудка, толстой кишки, предстательной железы, шейки матки, щитовидной железы
о Обычно аденокарциномы
б) Лучевые признаки канцероматозного лимфангита:
1. Основные особенности:
• Оптимальный диагностический ориентир:
о Узелковое или в форме бус утолщение междольковых перегородок
• Локализация:
о Обычно диффузная, ограничена одним легким или долей в 30% случаев
• Размер:
о Утолщение интерстиция до 10 мм
• Морфологические особенности:
о Неравномерные или в форме бус междольковые перегородки
о Узелковое утолщение бронховаскулярных пучков
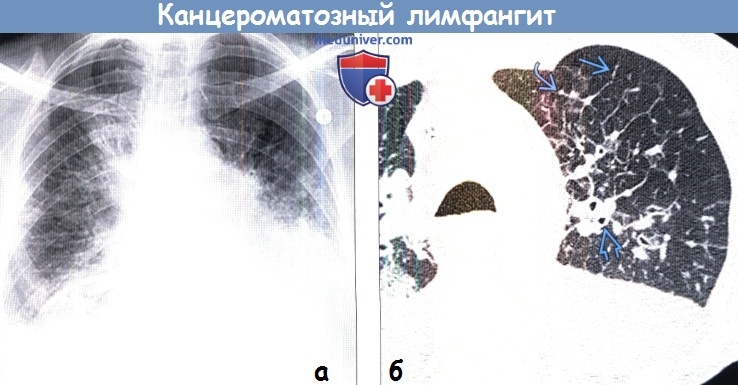
(а) У женщины 44 лет с впервые выявленным раком легких при рентгенографии органов грудной клетки в ПП проекции определяются объемное образование в нижней доле левого легкого вокруг корня, а также ретикулярные затемнения в окружающей легочной ткани.
(б) У этой же пациентки при КТ с контрастным усилением визуализируются крупное объемное образование в нижней доле левого легкого с полостью в центре, утолщенные междольковые перегородки в окружающей легочной ткани и узелковое утолщение прилежащей междолевой щели.
По возможностям выявления признаков канцероматозного лимфангита КТ превосходит рентгенографию.
2. Рентгенография:
о При рентгенографии органов грудной клетки патологические изменения могут не визуализироваться (30-50% случаев)
о Патологические изменения в интерстиции: Ретикулонодулярные затемнения
Обогащение легочного рисунка Линии перегородок
Утолщение междолевых щелей вследствие субплеврального отека
Часто линии Керли В
– Может напоминать интерстициальный отек легкого, однако наблюдается в течение длительного времени и не купируется диаретиками
о Распространение:
– Ограничено одним легким или долей в 30% случаев, чаще справа
– Одностороннее проявление: чаще всего обусловлено раком легких
– Двустороннее симметричное проявление: часто обусловлено первичным злокачественным новообразованием, расположенным за пределами грудной клетки
о Сопутствующие изменения:
– Увеличение лимфатических узлов корней легких и средостения (30%)
– Плевральный выпот (50%)
3. КТ при канцероматозном лимфангите:
о Патологические изменения во вторичной легочной дольке
– Периферическое или аксиальное распространение в дольковом интерстиции
– Частота распространения: аксиальное (75%) > аксиальное + периферическое (20%)>периферическое (5%)
– Узелковое или в форме бус утолщение междольковых перегородок или бронховаскулярных пучков
– Равномерное утолщение междольковых перегородок (чаще при отеке, чем при опухоли)
– Небольшие центрилобулярные узелки, утолщенные центрилобулярные бронховаскулярные пучки
– Равномерное или узелковое утолщение междольковых перегородок
о Узелки в легочной ткани:
– Различные размеры
– Могут характеризоваться ангиоцентрической локализацией
– Могут соответствовать гематогенным метастазам о Сохранена архитектоника легких
о Затемнения по типу «матового стекла» и альвеолярной инфильтрации, неспецифические:
– Дыхательные пути могут быть сужены вследствие инфильтрации лимфатических сосудов опухолевыми клетками, что приводит к развитию ателектаза или обструктивного пневмонита
о Распределение:
– Преимущественно базальные отделы легких
– Часто асимметричное, нетронутыми могут оставаться доли или целое легкое (50% случаев)
о Сопутствующие изменения:
– Плевральный выпот
– Увеличение лимфатических узлов корней легких, средостения
– При раке легких может визуализироваться первичное новообразование
– Метастазы: кости, печень
4. Методы медицинской радиологии:
• ПЭТ/КТ:
о Высокая чувствительность и специфичность при выявлении диффузного поражения; локальные изменения, прилежащие к первичной опухоли, могут быть пропущены
5. Рекомендации к проведению лучевых исследований. Оптимальный метод:
о Оптимальным методом диагностики канцероматозного лимфангита является КТВР; характеризуется большей чувствительностью и точностью по сравнению с рентгенографией
– Достоверное выявление лимфангитической формы опухоли в 50% случаев

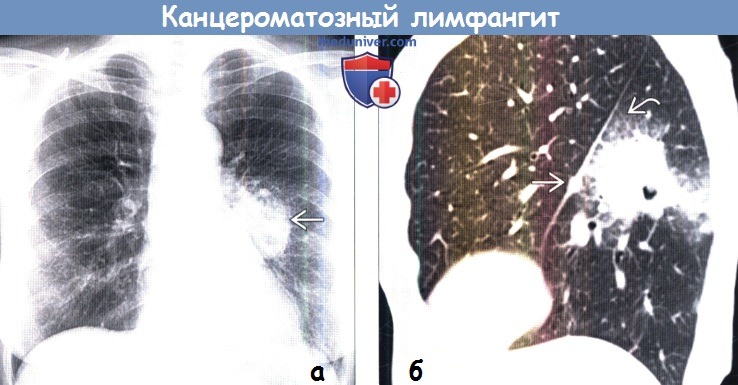
(а) У женщины 57 лет, страдающей раком молочной железы, при рентгенографии органов грудной клетки в ПП проекции определяются кардиомегалия, двусторонний плевральный выпот и диффузные ретикулярные затемнения в обоих легких.
В качестве предварительного был выставлен диагноз отека легких, однако применение диуретиков не повлияло на рентгенографическую картину.
(б) У этой же пациентки при КТВР визуализируются равномерное и узелковое утолщение междольковых перегородок и стенок бронхов и двусторонний средний плевральный выпот.
При трансбронхиальной биопсии был подтвержден канцероматозный лимфангит.
в) Дифференциальная диагностика:
1. Отек легких:
• Равномерное утолщение междольковых перегородок
• Часто двусторонний плевральный выпот
• Затемнения по типу «матового стекла», расположение которых зависит от силы тяжести: альвеолярный отек легких
• Часто кардиомегалия
• Быстрое разрешение при лечении
2. Идиопатический легочный фиброз:
• Утолщение интерстиция линейное, но не узелковое
• Субплевральное распределение в базальных отделах обоих легких
• Медленная прогрессия
• Отсутствие лимфаденопатии или плеврального выпота
• Сотовое легкое и нарушение архитектоники легких
3. Склеродермия:
• Дилатация пищевода
• Утолщение интерстиция линейное, но не узелковое
• Субплевральное распределение в базальных отделах обоих легких
• Сотовое легкое и нарушение архитектоники легких
4. Лимфома:
• Узелки обычно больше (> 1 см)
• Часто лимфаденопатия
• Обычно вторичная или рецидивирующая опухоль у пациентов с лимфомой в анамнезе
5. Реакция на лекарственный препарат:
• Сведения о лечении в анамнезе, особенно в случае проведения химиотерапии
• Утолщение интерстиция линейное, но не узелковое
• Чаще выявляются сотовое легкое и нарушение архитектоники легких
6. Саркоидоз:
• Могут выявляться схожие симптомы
• Преобладают патологические изменения в верхних зонах легких
• Отсутствие плеврального выпота
7. Асбестоз:
• Плевральные наслоения
• Утолщение интерстиция линейное, но не узелковое
• Чаще выявляются сотовое легкое и нарушение архитектоники легких
• Отсутствие плеврального выпота или лимфаденопатии
8. Гиперчувствительный пневмонит:
• Воздействие антигена
• Диффузные или центрилобулярные затемнения по типу «матового стекла»
• Часто «воздушные ловушки»
• Если имеется, то утолщение интерстиция линейное, но не узелковое
• Отсутствие лимфаденопатии или плеврального выпота
9. Дифференциальный ряд при одностороннем поражении легких:
• Пневмония
• Отек легких
• Аспирация
• Воздействие радиации
• Лимфангитическая форма опухоли
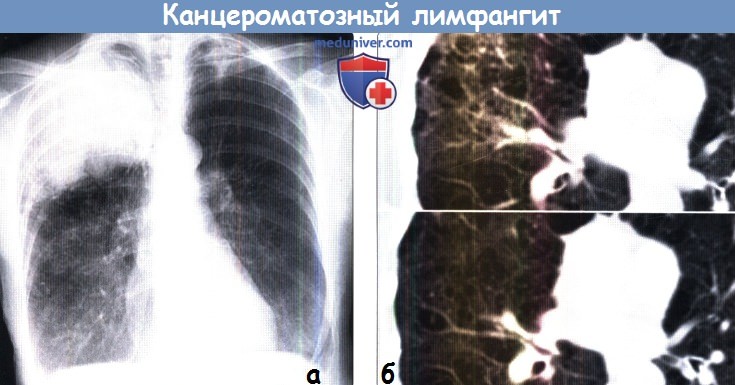
(а) У женщины 65 лет со стажем курения более 30 лет при органов грудной клетки в ПП проекции определяются объемные образования в верхней доле правого легкого и верхней доле левого легкого размерами 12 см и 3,5 см соответственно, а также ретикулонодулярные затемнения в окружающей легочной ткани.
(б) У этой же пациентки на совмещенных изображениях при нативной КТ до (сверху) и после (снизу) химиотерапии визуализируется выраженная положительная динамика диффузного узелкового утолщения интерстиция.
Это указывает на некоторую эффективность проведенного лечения при канцероматозном лимфангите, наличие которого было подтверждено при гистологическом исследовании.
г) Патоморфология карценоматозного лимфагита:
1. Основные особенности:
• Этиология:
о Гематогенный метастаз: эмболия опухолевыми клетками мелкой ветви легочной артерии приводит к последующему распространению клеток вдоль лимфатических сосудов о Некоторые опухоли, например лимфома, могут характеризоваться ретроградным распространением из лимфатических узлов корней легких в легочные лимфатические сосуды
о Рак легких может распространяться в прилежащие отделы легкого вдоль лимфатических сосудов
• Частая форма распространения опухоли, выявляемая при аутопсии у 33-50% пациентов с солидными опухолями
• Инфильтрация лимфатических сосудов опухолевыми клетками
• Частые опухоли: рак легких, молочной железы, желудка, поджелудочной железы, предстательной железы
о Обычно аденокарциномы
2. Стадирование, определение степени дифференцировки и классификация опухолей:
• Канцероматозный лимфангит соответствует поздним стадиям заболевания, при которых опухоль нерезектабельна
3. Макроскопические патоморфологические и хирургические особенности:
• Утолщение междольковых перегородокза счет опухолевых клеток, десмопластическая реакция и расширение лимфатических сосудов
• В процесс могут вовлекаться лимфатические узлы корней легких и средостения, что приводит к блокированию лимфодренажа
4. Микроскопические особенности:
• Формирование скоплений опухолевых клеток в лимфатических сосудах: может сопровождаться фиброзом
о Часто опухолевые эмболы выявляются в прилежащих мелких артериолах
о Окклюзия лимфатических сосудов также может быть вызвана отеком или фиброзом
о Часто в процесс вовлекаются лимфатические узлы паренхимы легких
д) Клинические аспекты канцероматозного лимфангита:
1. Проявления:
• Наиболее частые признаки:
о Постепенно прогрессирующая одышка
о Кашель
о Потеря массы тела о Утомляемость
о Обычно не является первым проявлением злокачественного новообразования, типична для пациентов с наличием в анамнезе сведений о злокачественной опухоли
• Другие симптомы:
о Прогрессирующая одышка у пациентов молодого возраста при скрытом развитии карциномы желудка о Могут предъявляться жалобы на астму
2. Демографические данные
• Возраст:
о Показатели заболеваемости с возрастом увеличиваются: возраст соответствует тому, при котором в популяции возникают опухоли
• Эпидемиология:
о 6-8% метастазов в легкие
3. Естественное течение заболевания и прогноз:
• Неблагоприятный: 6-месячная выживаемость- 1 5%
4. Лечение:
• Направлено на устранение злокачественного новообразования:
о При успешном проведении химиотерапии может наблюдаться регресс лимфангитической формы опухоли
• Паллиативная помощь в медико-социальных учреждениях
5. Диагноз:
• Диагноз основывается на выявленных патологических изменениях
• При отсутствии в анамнезе сведений о злокачественном новообразовании проводятся:
о Цитологическое исследование мокроты
о Трансбронхиальная биопсия
о Биопсия под контролем методов визуализации
о Открытая биопсия легкого
е) Диагностические пункты:
• При выявлении узелкового утолщения междольковых перегородок при КТ или КТВР у пациентов с имеющимся злокачественным новообразованием следует заподозрить канцероматозный лимфангит
ж) Список литературы:
1. Zhuang L et al: Pulmonary lymphangitic carcinomatosis in liver carcinoma: a rare case report and literature review. World J Surg Oncol. 12:66, 2014
2. Prakash P et al: FDG PET/CT in assessment of pulmonary lymphangitic carcinomatosis. AJR Am J Roentgenol. 194(1):231—6, 2010
3. Acikgoz G et al: Pulmonary lymphangitic carcinomatosis (PLC): spectrum of FDG-PETfindings. Clin Nucl Med. 31(11):673-8, 2006
4. Castaner E et al: Diseases affecting the peribronchovascular interstitium: CT findings and pathologic correlation. Curr Probl Diagn Radiol. 34(2):63-75, 2005
– Также рекомендуем “Аденокарцинома легкого на рентгенограмме и КТ органов грудной клетки”
Редактор: Искандер Милевски. Дата публикации: 26.1.2019
Оглавление темы “Рентген и КТ органов грудной клетки”:
- Лучевая диагностика метастазов рака легкого: рентген, КТ, МРТ, ПЭТ
- Канцероматозный лимфангит на рентгенограмме и КТ органов грудной клетки
- Лучевая диагностика канцероматозного лимфангита легкого: рентген, КТ, ПЭТ
- Аденокарцинома легкого на рентгенограмме и КТ органов грудной клетки
- Лучевая диагностика аденокарциномы легкого: рентген, КТ, ПЭТ
- Примеры аденокарциномы легкого на рентгене, КТ, ПЭТ
- Плоскоклеточный рак легкого на рентгенограмме, КТ, МРТ, ПЭТ
- Лучевая диагностика плоскоклеточного рака легкого: рентген, КТ, МРТ, ПЭТ
- Мелкоклеточный рак легкого на рентгенограмме, КТ
- Лучевая диагностика мелкоклеточного рака легкого: рентген, КТ, МРТ, ПЭТ
Источник