Клиника тромбоза сосудов нижних конечностей

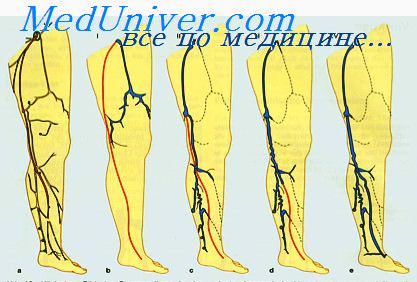
Тромбоз артерий нижних конечностей – заболевание, для которого характерна закупорка сосудов ног сгустками крови, приводящая к нарушению кровотока. Симптомы и осложнения этого состояния связаны с кислородным голоданием тканей нижних конечностей. Степень тяжести зависит от возможности поступления крови по обходному пути, поэтому самые серьезные последствия наблюдаются при закупорке бедренной артерии. Наиболее типична локализация тромбоза – место бифуркации (разветвления).
Причины
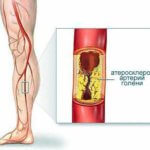 Основной причиной тромбоза артерий нижних конечностей является атеросклероз – просвет сосуда перекрывается отложениями липидов, на стенках сосуда. Травмирование ноги и осложнения после операции также могут спровоцировать развитие болезни.
Основной причиной тромбоза артерий нижних конечностей является атеросклероз – просвет сосуда перекрывается отложениями липидов, на стенках сосуда. Травмирование ноги и осложнения после операции также могут спровоцировать развитие болезни.
Факторы риска:
- болезни сердца: эндокардит, гипертоническая болезнь;
- патология сосудов: эндартериит, васкулит;
- ревматизм;
- инфекционные заболевания;
- эндокринная патология, в том числе сахарный диабет;
- проведение инвазивных диагностических или лечебных процедур;
- патология крови;
- лишний вес;
- пожилой возраст;
- принадлежность к женскому полу;
- нерациональное питание;
- малоактивный образ жизни.
В случае если у человека, страдающего заболеваниями сердечно-сосудистой системы, появляются резкие боли в ногах, необходимо сразу обратиться за медицинской помощью, это может быть первым признаком закупорки артерии. Промедление приводит к развитию гангрены.
Симптомы
Тромбоз артерий нижних конечностей обычно развивается очень быстро. Заболеванию часто предшествует учащение сердцебиения, аритмия, у больного выступает холодный пот, возможна потеря сознания.
Основные симптомы тромбоза бедренной артерии:
- резкая боль сильной интенсивности;
- нога становится холодной, что явно отслеживается в сравнении со здоровой ногой;
- нарушение подвижности;
- парестезии – онемении и чувство «мурашек»;
- бледность, переходящая в синюшность – признаки гангрены;
- отсутствие пульса в пораженной ноге ниже места тромбоза;
- отсутствие чувствительности;
- отечность.
Степени болезни
Симптомы поражения конечности появляются не сразу, они нарастают по мере прогрессирования болезни. Клиническая картина зависит от степени нарушения кровотока в тканях. Если пациент не получает квалифицированной помощи, то тромбоз артерий нижних конечностей проходит все стадии.
- нулевая степень – отсутствие симптоматики в состоянии покоя, возможно появлении болей при занятиях спортом, физических нагрузках;
- IА — похолодание, онемение;
- IБ – присоединяется боль;
- IIА – онемение усиливается, присоединяется нарушение двигательной функции;
- IIБ – нога полностью утрачивает чувствительность;
- IIIА – присоединяется отек, начинается некроз;
- IIIБ – частичная контрактура мышц;
- IIIВ – полная контрактура – все мышцы пораженной конечности становятся твердыми неподвижными;
- IV – гангрена.

Диагностика
Для установления диагноза врач уточняет наличие и характер жалоб пациента, собирает анамнез и проводит ряд лабораторных и инструментальных исследований. Во время осмотра устанавливается степень и локализацию побледнения кожного покрова, наличие или отсутствие похолодания конечности. Определяется чувствительность пораженной ноги, выявляются уплотнения – в месте образования тромба обнаруживается утолщение.
- Контрастная артериография позволяет обнаружить тромбы и определить их размер.
- Ультразвуковая допплерография позволяет оценить состояния кровотока.
- Компьютерная и магнитно-резонансная томографии выявляют нарушения кровообращения и обнаруживают скрытые тромбы.
- Лабораторные исследования крови определяют нарушение липидного обмена, повышение холестерина.
Эти методы позволяют с высокой точностью диагностировать тромботическое поражение артерий нижних конечностях, однако они используются, только если позволяет время. При эмболии решение о хирургическом вмешательстве принимается на основе объективных данных.
Лечение
Лечение тромбоза артерий нижних конечностей проводится в стационарных условиях в виду необходимости быстрого оказания медицинской помощи и высокого риска развития некроза тканей. Консервативная терапия возможна в начальной стадии болезни (степень ишемии IБ и ниже), а также в случае наличии противопоказаний к операции. Артериальный тромбоз преимущественно лечится хирургически.
 Противопоказания к операции:
Противопоказания к операции:
- возраст старше 80 лет;
- тяжелые сопутствующие заболевания;
- при начавшейся гангрене (сначала проводится частичная ампутация).
Консервативное лечение
Медикаментозное лечение при начальной степени ишемии включает в себя применение следующих групп препаратов:
- антикоагулянтые средства (Гепарин, Варфарин);
- спазмолитики (Но-шпа);
- тромболитики (Стрептокиназа, Урокиназа);
- дезагреганты (Аспирин, Курантил);
- средства для улучшения трофики тканей (Реополиглюкин).
Хирургическое лечение
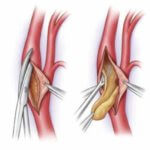 Для проведения операции с использованием малоинвазивного доступа или близкого расположения тромба к поверхности кожи используется местная анестезия. В остальных случаях необходимо проведение эпидуральной анестезии или общего наркоза. После восстановления сосудистой проходимости может резко снизиться артериальное давление, поэтому обязательно присутствие анестезиолога-реаниматолога.
Для проведения операции с использованием малоинвазивного доступа или близкого расположения тромба к поверхности кожи используется местная анестезия. В остальных случаях необходимо проведение эпидуральной анестезии или общего наркоза. После восстановления сосудистой проходимости может резко снизиться артериальное давление, поэтому обязательно присутствие анестезиолога-реаниматолога.
Выбор методики хирургического лечения зависит от тяжести и запущенности процесса. Существует 4 тактики лечения:
- при нулевой степени ишемии хирургическое вмешательство (тромбоэктомия) может быть отложено на срок до 7 дней, в том время пациент должен находиться под наблюдением специалистов и проходить обследование;
- при ишемии степени IА и IБ возможно задержка не более, чем на 2 часа;
- ишемия IIА и IIБ требует промедления не более, чем на 1 час, при такой степени ишемических нарушения обязательно проведение флеботомии – операции по восстановлению кровотока и проведении кровопусканий, это позволяет вывести из организма продуктов ишемического распада;
- при степени ишемии IIIА и IIIБ показана срочная тромбоэктомия.
При наличии необратимых изменений в тканях показана ампутация.
Неотложная помощь при остром тромбозе артерий
При подозрении на острое нарушение кровотока в артериях нижней конечности важно как можно быстрее оказать помощь пациенту:
- вызвать скорую помощь;
- положить больного на ровную поверхность;
- зафиксировать ногу в неподвижном положении;
- обложить пораженную ногу холодом;
- дать больному Аспирин и Но-шпу.
Послеоперационный период и прогноз
После операции пациент находится под наблюдением врача. Возможно возникновение осложнения – постишемического синдрома, характеризующегося сильным отеком, снижением артериального давления, дыхательной и сердечной недостаточностью. Такое состояние требует немедленного оказания медицинской помощи. Также может открыться кровотечение из операционной раны и повторная эмболия.
Острая закупорка артерий опасна и часто становится причиной тяжелых осложнений, а в некоторых случаях могут привести к летальному исходу. Не всегда консервативными и хирургическими методами лечения можно добиться удаления тромба, в таких случаях приходится ампутировать конечность. Однако раннее начало лечения с применением спазмолитических, тромботических и антикоагулянтных препаратов, а также проведение хирургической тромбоэктомии во многих случаях позволяет восстановить кровоток в пораженной ноге.
Профилактика
 Профилактика артериального тромбоза нижних конечностей в первую очередь заключается в лечении сопутствующей патологии и ведении правильного образа жизни. Основная причина этого состояния – атеросклероз – развивается наиболее часто у людей, чрезмерно употребляющих жирную пищу. Поэтому важным элементом предупреждения болезни является соблюдение диеты.
Профилактика артериального тромбоза нижних конечностей в первую очередь заключается в лечении сопутствующей патологии и ведении правильного образа жизни. Основная причина этого состояния – атеросклероз – развивается наиболее часто у людей, чрезмерно употребляющих жирную пищу. Поэтому важным элементом предупреждения болезни является соблюдение диеты.
Питание должно быть сбалансированным, полезным. Если у человека есть лишний вес, следует постепенно от него избавляться, пересмотр рациона способствует этому. Продукты питания следует выбирать нежирные, среди технологий приготовления предпочтение следует отдать варке, тушению, обработке паром.
 Важно обеспечить посильную физическую нагрузку: прогулки пешком, ежедневная зарядка. У людей, ведущих малоактивный образ жизни, занятых на сидячей работе, пренебрегающих физической нагрузкой, риск тромбоза в разы выше. Следует отказаться от курения, алкогольных напитков. Воды наоборот должно поступать достаточное количество. При ее дефиците кровь становится гуще, это является провоцирующим фактором тромбоза артерий.
Важно обеспечить посильную физическую нагрузку: прогулки пешком, ежедневная зарядка. У людей, ведущих малоактивный образ жизни, занятых на сидячей работе, пренебрегающих физической нагрузкой, риск тромбоза в разы выше. Следует отказаться от курения, алкогольных напитков. Воды наоборот должно поступать достаточное количество. При ее дефиците кровь становится гуще, это является провоцирующим фактором тромбоза артерий.
Пациентам, перенесшим тромбоз, следует особое внимание уделить своему здоровью. Для них, кроме правильного питания и лечебной физкультуры, важно периодически посещать врача. После удаления тромба высок риск рецидива болезни, поэтому важно устранить причину — заболевание, которое провоцирует закупорку артерий. Пациентам пожилого возраста рекомендуется для профилактики принимать антикоагулянтные препараты.
Видео: артериальный тромбоз нижних конечностей
Источник
Тромбозы вен нижних конечностей и таза. Клиника тромбоза венТромбозы вен нижних конечностей и таза по частоте занимают первое, место среди острых закупорок сосудов. Избирательность венозной системы нижних конечностей и таза к тромбообразованию объясняется склонностью ее к застойным явлениям и особенностью химизма венозной крови. Венозные тромбозы редко возникают как самостоятельная пато-, логия. Чаще они являются осложнениями сердечно-сосудистых заболеваний, злокачественных опухолей, инфекционных болезней, и септических процессов. Нередко они связаны с беременностью, родами, гинекологическими заболеваниями, операциями па органах брюшной полости и таза, травматическими повреждениями. Это осложнение наблюдается преимущественно у лиц старше 40 лет и преобладает у женщин. Основные патогенетические факторы тромбообразования объединены в триаде Вирхова: замедление кровотока, изменение структуры сосудистой стенки и повышение свертывающих свойств крови. Замедление венозного кровотока чаще всего связано с хроническими заболеваниями вен, а у лиц с нормальной венозной системой—с декомпенсацией сердечной деятельности, резким повышением Внутригрудного и внутрибрюшного давления при физической нагрузке или флебогипотопией, венозным коллапсом, наблюдающимися у пожилых и истощенных обезвоженных больных после тяжелой травмы или оперативного вмешательства. Beдущим в поражении венозной стенки является неспецифический воспалительный процесс. Имеют значение также травматические повреждении, трофические расстройства и изменения, связанные с длительным застоем. Если образовавшийся в вене тромб интимно связан со стенкой сосуда, то в дальнейшем довольно быстро начинается его организация. Если же связь тромба с венозной стенкой выражена слабо, то организация тромба в значительной степени замедлена. ТакшГтромбы чаше рассасываются или отторгаются, что наблюдается при флеботромбозе (thrombosis eniboligenic). Спонтанное растворение венозных тромбов почти всегда происходит на фоне выраженной в той или иной степени их организации. Рассасыванию подвергаются те участки тромба, в которых не наступило соединительнотканное замещение. В результате этого в крупных венозных стволах нередко происходит частичная реканализация тромба, сопровождающаяся деструкцией створок клапанов.
Типичными симптомами тромбоза вен являются признаки острой венозной недостаточности, связанной с их закупоркой: боль, отек, цианоз. Выраженность этих симптомов зависит от локализации тромба, распространенности процесса, степени облитерации венозного ствола, формы и стадии тромбоза, функциональных и анатомических особенностей венозных коллатералей, состояния артериального кровообращения, лимфообращения и трофической регуляции тканей в пораженной конечности, тромбозы вен могут протекать в виде тромбофлебита и флеботромбоза. Тяжелым осложнением тромбоза глубоких вен нижних конечностей является белая (или синяя) болевая флегмазия — phlegmasia alba (seu ccrulea) dolens. В основе первой лежит сочетание тромбоза вен с тотальным артериальным спазмом. В клинике ее превалирует ишемия конечности, напоминающая эмболию или тромбоз артерий. Этот вид венозного тромбоза описывется как «псевдоэмболический», или «ишемический», флебит. Для синей флегмазии типична резко выраженная флебогипертензия в венулах и капиллярах как следствие массивного тромбоза на уровне макро- и микроциркуляцни. При ней также имеется выраженный спазм артерий, но в клинике преобладает флебогипертензионный синдром. При обеих видах болевой флегмазии мягкие ткани резко напряжены, кожная температура снижена, пульсация артерий в дисталыюм отделе конечности отсутствует. Наблюдаются тахикардия и падение артериального давления. Нередко развивается септическое состояние, а иногда, несмотря на самые энергичные лечебные мероприятия, возникает так называемая венозная гангрена. Наиболее рациональным методом предупреждения венозных тромбозов следует считать выявление больных с угрозой тромбоза путем лабораторно-клинических исследований всех больных в динамике и целенаправленное проведение следующих патогенетически обоснованных мероприятий: введения никотиновой кислоты и дезагрегантов (реополиглюкин) с целью активации фибринолитической системы, снижения адгезивной и агрегационной способности тромбоцитов, применения антикоагулянтов прямого и непрямого действия, использования специального комплекса гимнастических упражнений и опорно-эластических бандажей для нижних конечностей, способствующих ускорению венозного оттока. Общие профилактические мероприятия заключаются в борьбе с анемией, коррекции водно-электролитного баланса, введении сердечных средств, проведении дыхательной гимнастики н раннем вставании в послеоперационном периоде. – Также рекомендуем “Лечение тромбоза вен. Хроническая венозная недостаточность” Оглавление темы “Болезни вен и лимфатических сосудов”: |
Источник
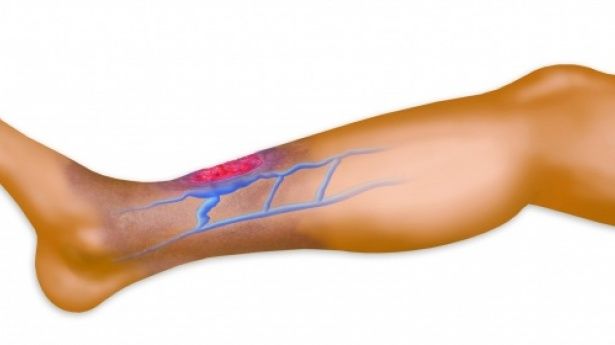 Тромбозом вен называется состояние, при котором в венах образуются кровяные сгустки (тромбы). Различают тромбоз поверхностных и глубоких вен. Тромбоз поверхностных вен всегда сопровождается воспалением сосудистой стенки. В этом случае правильное название данного состояния – тромбофлебит. Тромбоз глубоких вен может не сопровождаться флебитом, хотя и несет существенно больший риск для жизни больного. В случае тромбоза глубоких вен чаще применяют другой термин — флеботромбоз.
Тромбозом вен называется состояние, при котором в венах образуются кровяные сгустки (тромбы). Различают тромбоз поверхностных и глубоких вен. Тромбоз поверхностных вен всегда сопровождается воспалением сосудистой стенки. В этом случае правильное название данного состояния – тромбофлебит. Тромбоз глубоких вен может не сопровождаться флебитом, хотя и несет существенно больший риск для жизни больного. В случае тромбоза глубоких вен чаще применяют другой термин — флеботромбоз.
Тромбы могут образовываться в любых венах, однако самая частая локализация тромбоза – вены ног и малого таза. Тромбоз глубоких вен всегда является жизнеугрожающим состоянием, так как способен вызывать серьезные осложнения – миграцию тромбов с током крови и эмболизацию сосудов жизненно важных органов (легкие, кишечник, почки). Наиболее часто эмболизация происходит в системе легочных артерий, что может приводить к развитию сердечной (правожелудочковой) недостаточности и даже смерти. Вот почему знание мер профилактики и современных методов лечения этого заболевания является актуальным.
Симптомы
Симптомы тромбоза глубоких вен зависят от тяжести и локализации тромбоза. Как правило, в клинике преобладают следующие симптомы:
Отек
Боль
Изменение цвета кожных покровов (синюшность, покраснение).
При тромбозе нижней полой вены развиваются симметричные отеки обеих ног, появляется ощущение тяжести в ногах, передвижение пациента вызывает дискомфорт. В случае тромбоза подвздошной вены или проксимального сегмента бедренной вены развивается односторонний отек с синюшностью кожных покровов, сопровождающийся болью в ноге. При тромбозе подколенного сегмента и вен голени указанные симптомы развиваются в области голени и стопы. Следует помнить, что у лиц, предрасположенных к тромбообразованию, симптомы заболевания часто являются стертыми или могут практически отсутствовать.
Тромбоз вен верхних конечностей и шеи встречается значительно реже. Развитие тромбоза данной локализации всегда должно заставлять проводить тщательный диагностический поиск и исключать заболевания молочных желез, органов грудной клетки и средостения.
Предрасполагающие факторы
Венозный тромбоз развивается при сочетании следующих факторов: повышении свертывающей активности крови, снижение скорости движения крови по венам и/или повреждении венозной стенки.
В качестве предрасполагающих факторов можно выделить следующие:
Венозные тромбозы в анамнезе
Возраст > 70 лет
Катетеризация центральной вены
Хирургические вмешательства (особенно в ортопедии или с длительной анестезией и иммобилизацией)
Травма (особенно переломы нижних конечностей)
Иммобилизация (длительная поездка в автомобиле, авиаперелеты, гипсовая повязка, госпитализация, длительный постельный период)
Ожирение (индекс массы тела > 30 кг/м2)
Беременность и послеродовый период
Гормональная заместительная терапия в гинекологии, прием оральных контрацептивов, содержащих эстроген.
Кроме того, риск венозных тромбоэмболических осложнений существенно повышается при целом ряде заболеваний:
Рак и его лечение (гормональное лечение, химиотерапия, радиотерапия)
Тромбофилия (дефицит протеинов С и S, антитромбина III, мутации в гене протромбина, носительство фактора V-Лейден мутации и др.)
Антифосфолипидный синдром
Гипергомоцистеинемия
Сердечная недостаточность
Миелопролиферативные заболевания (полицитемия, тромбоцитоз)
Заболевания почек, сопровождающихся нефротическим синдромом
Воспалительные заболевания толстого кишечника
Аутоиммунная патология
К сожалению, у ряда пациентов тромбоз глубоких вен развивается при отсутствии провоцирующих факторов. Подобные «неспровоцированные» тромбозы представляют особую группу состояний, требующих тщательного наблюдения и более продолжительной антикоагулянтной терапии. Если Вы имеете несколько факторов риска венозного тромбоза – проконсультируйтесь со специалистом о методах профилактики данного заболевания.
Диагностика тромбоза
При подозрении на венозный тромбоз используются лабораторные и инструментальные (визуализирующие) методы исследования. Диагностика тромбоза с использованием лабораторных методов (определение D-dimer) может иметь преимущества при сомнительном диагнозе венозного тромбоза. Данный тест имеет крайне низкую специфичность (<30%) при высокой чувствительности метода (93-95%). Это означает, что отрицательный результат анализа крови на D-dimer практически исключает тромбоз, в то время как положительный результат еще не говорит о факте тромбоза. Проведение данного теста целесообразно при неочевидном диагнозе, т.к. позволяет избежать большого количества визуализирующих исследований. В этой связи тест на D-dimer показан в качестве диагностики первой линии.
При высокой вероятности венозного тромбоза следует сразу выбирать инструментальные методы диагностики:
Ультразвуковое дуплексное сканирование вен
Мультиспиральная компьютерная томография с контрастированием
МРТ-ангиография
Ультразвуковое дуплексное сканирование вен является «золотым стандартом» диагностики тромбоза, так как позволяет быстро, высокоинформативно и неинвазивно получить информацию о состоянии венозного кровотока. Ограничением данного исследования является возможность адекватной визуализации исключительно вен конечностей и шеи. В случае подозрения на тромбоз вен таза, брюшной полости, грудной клетки методом выбора является мультиспиральная компьютерная томография. Современные компьютерные томографы позволяют получить качественные изображения сосудистого русла, визуализировать стенку сосуда и тромботические массы. Кроме того, компьютерная томография является «золотым стандартом» диагностики опасного осложнения тромбоза глубоких вен – тромбоэмболии легочной артерии. МРТ-ангиография в основном применяется для диагностики тромбозов внутричерепных вен и синусов или при подозрении на воспаление тканей, окружающих тромбированную вену.
Лечение
При подозрении на тромбоз вены необходимо как можно быстрее обратиться к врачу. Несвоевременная медицинская помощь может привести к опасным эмболическим осложнениям и значительно ухудшить качество жизни пациента. При проведении ультразвукового исследования врач оценивает способность тромба к смещению и эмболизации. В случае выявления подвижных тромбов назначается строгий постельный режим и уточняются показания к имплантации кава-фильтра. В случае высокого риска отрыва тромба, при перенесенных тромбоэмболиях легочной артерии, планирующихся хирургических вмешательствах рекомендуется имплантация временного кава-фильтра. Во время процедуры имплантации катетер с кава-фильтром проводится через бедренную вену. При достижении проводником нужного уровня фильтр раскрывают и катетер извлекают из вены. Операция проводится под местной анестезией и является необременительной для пациента. В послеоперационном периоде проводится рентгенологический контроль положения кава-фильтра.
Лекарственная терапия тромбоза глубоких вен предполагает использование разжижающих кровь препаратов (антикоагулянтов). Могут применяться как таблетированные, так и инъекционные формы лекарств. Выбор тактики лечения осуществляется врачом на основании данных о размере и флотации тромба, сопутствующих заболеваний, предпочтений пациента. Длительность антикоагулянтной терапии, как правило, не может быть меньшей 3 месяцев. В ряде случаев антикоагулянтая терапия проводится в течение многих месяцев и даже лет (при тромбофилии, повторных тромбоэмболиях легочной артерии и др.).
Нельзя забывать о немедикаментозном лечении тромбоза глубоких вен нижних конечностей, которое предполагает обязательное использование компрессионного трикотажа. Компрессионные чулки позволяют улучшить венозный отток крови и значительно снижают риск прогрессии тромбоза и вероятность тромбоэмболий.
Профилактика
В качестве мер личной профилактики тромбоза глубоких вен можно предложить следующее:
Ежедневные физические нагрузки (бег, велосипед, плавание, ходьба)
Ношение удобной обуви и ортопедических стелек
Избегать длительных статических нагрузок (стояние, ношение тяжестей)
Избегать длительной иммобилизации (остановки во время автомобильных путешествий, специальные упражнения при длительных авиаперелетах)
Ношение компрессионного трикотажа (при варикозной болезни вен, авиа-перелетах)
Достаточное потребление жидкости
Избегать перегревания (сауна) и обезвоживания

При наличии заболеваний, предрасполагающих к венозным тромбозам, или множественных факторах риска немедикаментозные меры профилактики часто оказываются недостаточными. В данных клинических случаях используется медикаментозная профилактика с регулярной врачебной оценкой показаний к антикоагулянтной терапии и риска возможных осложнений.
Клиника сердца и сосудов EMС, расположенная по адресу Москва, ул. Щепкина, 35 – один из немногих специализированных центров по комплексной диагностике и лечению тромбоза глубоких вен и угрожающего жизни осложнения — тромбоэмболии легочной артерии.
Источник