Коллагеноз сосудов что это
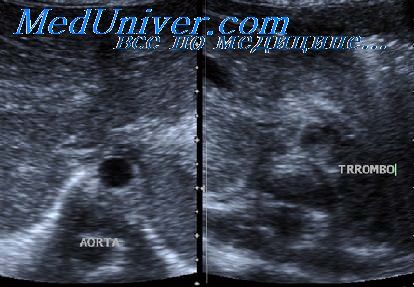
Коллагенозы церебральных сосудов. Очаговые синдромы поражения церебральных сосудовКоллагенозы — группа заболеваний, характеризующихся диффузным поражение соединительной ткани и сосудов. К коллагенозам относят ревматизм, системную красную волчанку (СКВ), системную склеродермию, дерматомиозит и другие. При всех коллагенозах в той или иной мере страдает ЦНС. Эти изменения могут приводить к нарушению ригидности сосудистой стенки и снижению реактивности сосудов головного мозга. Значима асимметрия скоростей кровотока при исследовании симметричных артерий (Елубаева В.И. и соавт, 1989). Высокая линейная скорость кровотока в мозговых артериях сочетается со значительным снижением индекса резистентности и спектрального расширения, регистрируется снижение реактивности периферических артерий на реактивную гиперемию (Федюнина Н.Г., Куликов В.П., 2002). Наблюдается нарушение сосудистой реактивности в периферических артериях, более выраженное у пациентов с поражением периферической нервной системы. При СКВ существенно нарушается ауторегуляция мозгового кровообращения (Куликов В.П., Федюнина Н.П, 2003). Бассейн средней мозговой артерии: Бассейн задней мозговой артерии:
– амнестическая афазия (больной забывает названия предметов), алексия (нарушение понимания письменной речи) при поражении смежных областей теменной, височной и затылочной долей доминантного полушария; Дисфункция эндотелия. Как уже отмечалось, наиболее ранним функциональным признаком атеросклеротического поражения артерий считается дисфункция эндотелия. Эндотелийзависимая дилатация менее 10% и вазоконстрикция, а также значительно большая по сравнению с эндотелийзависимой дилатацией реакция на прием нитроглицерина (разница > 20%) являются критериями дисфункции эндотелия. Можно предполагать, что наличие дисфункции эндотелия без обнаружения морфологических проявлений атеросклероза (например, атеросклеротических бляшек) соответствует самой ранней долипидной стадии развития атеросклероза. Однако многочисленные исследования, показавшие нарушение функционального состояния эндотелия практически при любой сосудистой патологии и на любой стадии, позволяют считать дисфункцию эндотелия низкоспецифичным критерием в отношении диагностики ранних стадий развития атеросклероза. – Также рекомендуем “Значение дисфункции эндотелия. Нарушение упруго-эластических свойств артерий” Оглавление темы “Допплерография церебрального кровотока”: |
Источник
Коллагеноз (также ревматическая болезнь, англ. collagen disease) – это группа болезней, которые характеризуются поражением соединительной ткани (как правило, прогрессирующим). В основе коллагеноза лежит аутоиммунная патология соединительной ткани. Поражения могут быть разными – повреждаются мышцы, сосуды и кожный покров. Например, при узелковом периартериите поражается обычно соединительная ткань сосудов, при системной склеродермии – кожа, опорно-двигательная система и внутренние органы.
Виды коллагеноза
В зависимости от этиологии недуга, коллагенозы подразделяются на приобретенные и наследственные. В группу коллагенозов включаются:
- болезни суставов (микрокристаллические, псориатические, реактивные и ревматоидные артриты, остеоартроз, анкилозирующий спондилит и пр.);
- системные васкулиты (например, микроскопический полиангиит, пурпура Шенлейна-Геноха и узелковый периартериит);
- диффузные недуги соединительной ткани (к примеру, системная склеродермия, синдром Шарпа, системная красная волчанка)
Причины коллагеноза
Наследственные типы коллагенозов обуславливаются системными нарушениями структуры коллагена, сопутствующими обменными нарушениями, а также дефицитом компонентов иммунной системы.
При приобретенных коллагенозах почти невозможно точно определить причину патологии, что послужило импульсом для возникновения дискуссий о целесообразности выделения данной подгруппы заболеваний. Однако существует множество факторов, провоцирующих появление коллагеноза, среди них:
- инфекционные заболевания;
- нарушения гормонального фона;
- неблагоприятное влияние факторов внешней среды.
Косвенными механизмами, способствующими развитию симптомов коллагеноза являются психоэмоциональные стрессы, прием определенных медикаментозных препаратов, гиперинсоляция; у детей недуг может развиваться после осуществления вакцинации.
Симптомы коллагеноза
Каждое заболевание из группы коллагенозов отличается специфичностью симптомов. При этом выделяются общие признаки, характерные для любых типов этой патологии – интермиттирующее (эпизодическое) течение с присутствием периодов ремиссий и обострений, а также с одновременным прогрессированием патологических изменений.
Период обострения обычно характеризуется выраженным лихорадочным синдромом с проявлениями озноба и потоотделения. У пациентов угнетается настроение и возникает сильная слабость. Характерными проявлениями недуга являются ноющие боли в участке суставов, нарушения двигательной функции суставов, миалгия разнообразной локализации. Поскольку соединительная ткань присутствует во всех органах, при патологии возникают такие дегенеративные изменения, как кардиосклероз и микрокардиодистрофия, пневмосклероз легких, амилоидная дистрофия почек.
Неспецифическим проявлением недуга является поражение ЖКТ (функциональная диспепсия, абдоминальный болевой синдром, желудочно-кишечные кровотечения).
Диагностика коллагеноза
Диагноз коллагеноза устанавливается на основании анализа данных анамнеза и результатов лабораторной диагностики (определения в крови неспецифических маркеров воспаления, а также иммунологических маркеров). При коллагенозе также могут применяться: рентгенография, магнитно-резонансная томография, УЗ-диагностика, компьютерная томография.
Терапия коллагеноза
Часто лицам с коллагенозом требуется сложная пожизненная терапия. Специфика лечения варьируется зависимо от конкретного вида патологии. Могут применяться НПВП, глюкокортикостероиды, блокаторы ФНО-α, методы экстракорпоральной детоксикации (гемосорбция, плазмаферез). Во время ремиссии могут быть рекомендованы физиотерапевтические методики (лечебная физкультура, ультразвук, магнитотерапия и пр.) Пациентам нужно соблюдать правила режима питания и труда, избегать гипотермии и гиперинсоляции.
При отсутствии надлежащей терапии возможен летальный исход вследствие присоединения интеркуррентной инфекции, возникновения дыхательной, сердечно-сосудистой или почечной недостаточности.
Ссылки
- ↑ Раздел подготовлен при участии и содействии специалистов Эс Класс Кидз Ставрополь. Дополнительная информация по телефону (8652) 99-03-03
СУЩЕСТВУЮТ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА!
Источник
1.Что такое коллагеноз и его симптомы
Коллагеноз представляет собой группу заболеваний, характеризующихся поражением соединительной ткани, в том числе и волокон, содержащих в своем составе коллаген. Коллагенозы относятся к группе патологий с участием тканей, богатых белком, поддерживающих на должном уровне функционирование органов и частей тела. Результатом коллагеноза становятся нарушения работы мышц, суставов и других органов, а также ухудшение состояния кожного покрова.
Симптомами коллагеноза могут быть:
- слабость;
- болезненные ощущения в мышцах и суставах;
- субфебрильная температура – повышение температуры тела на протяжении продолжительного временного отрезка в пределах 37 – 37,5°C;
- кожные высыпания;
- чрезмерная потливость.
Существует более 200 патологий соединительной ткани, симптомы и причины возникновения которых тесно взаимосвязаны. Попробуем разобраться с некоторыми самыми распространенными типами коллагенозов.
2.Наследственные заболевания соединительной ткани
Некоторые болезни соединительной ткани являются результатом изменений в определенных генах. Вот наиболее распространенные из них:
Синдром Элерса-Данло
Данный синдром представляет собой группу заболеваний наследственного характера, отличительной особенностью которых являются гипермягкие суставы, повышенная эластичность кожи, подверженные повреждениям кровеносные сосуды, аномальный рост рубцовой ткани и синяки. Симптоматика данного синдрома может варьироваться от легкой степени до высокой. В зависимости от конкретного вида Элерса-Данло признаки этого заболевания могут включать следующее:
- кровоточивость десен,
- слабые сосуды,
- медленное заживление ран,
- изогнутый позвоночник,
- плоскостопие,
- проблемы с легкими, сердечными клапанами и органами пищеварения.
Врожденный буллезный эпидермолиз
Люди с данным заболеванием имеют настолько хрупкую кожу, что практически любое соприкосновение с ней сопровождается возникновением тонкостенных волдырей с серозным содержимым. Подобные пузыри могут возникнуть при ударе, падении человека на землю и даже от трения одежды на определенных участках кожи.
В зависимости от какого-либо конкретного вида врожденного буллезного эпидермолиза подвергаться неблагоприятному воздействию могут дыхательные пути, пищеварительный тракт, мочевой пузырь, мышцы или другие органы. Как правило, буллезный эпидермолиз проявляется сразу при рождении ребенка, так как сам акт родов в некоторой степени является первой механической травмой.
Синдром Марфана
Клиническая картина данного заболевания характеризуется поражением большинства жизненно важных органов и систем: сердечно-сосудистой и центральной нервной системы, опорно-двигательного аппарата, органов зрения и дыхания. Люди с синдромом Марфана имеет высокий рост, а также чрезмерно длинные кости и тонкие «паукообразные» пальцы ног, рук.
Среди других проблем, сопровождающих синдром Марфана, можно выделить проблемы со зрением по причине аномального размещения хрусталика глаза и расширения аорты. Синдром Марфана провоцируется мутациями в гене, который регулирует структуру белка фибриллина.
Несовершенный остеогенез
Данная патология является врожденным расстройством, характеризующимся хрупкостью костей, низкой мышечной массой. Существует несколько типов этого заболевания. Специфические симптомы несовершенного остеогенеза зависят от конкретного вида заболевания и могут включать в себя следующие признаки:
- серый или синий оттенок склеры – белка глаз;
- тонкая кожа;
- снижение слуха;
- незначительное искривление позвоночника;
- проблемы с дыханием.
Причина возникновения данной патологии заключается в мутации генов COL1A1 и COL1A2, ответственных за коллаген типа 1, а также изменение качества протеина.
3.Аутоиммунные заболевания
Аутоиммунные заболевания представляют собой совокупность заболеваний, при которых под действием собственной иммунной системы происходит деформация и разрушение тканей, органов организма человека. Исследователи полагают, что это расстройство возникает у генетически восприимчивых людей. У них защитная иммунная система вырабатывает антитела, атакующие собственные ткани. К этому типу патологий можно отнести следующие заболевания.
Дерматомиозит и полимиозит
В основе этих заболеваний лежат воспалительные процессы, протекающие на фоне специфического действия иммунной системы человека. Дерматомиозит характеризуется воспалением кожного покрова, а полимиозит – мышц. Для симптоматики обоих заболеваний характерны:
- усталость,
- мышечная слабость,
- одышка,
- затруднение глотания,
- потеря в весе,
- лихорадка.
Ревматоидный артрит
При данном заболевании иммунная система атакует синовиальную оболочку – оболочку мембран, выстилающих полость суставов. В результате подобного воздействия она воспаляется, появляется боль и отечность, ощущение скованности во всем теле. Среди других симптомов ревматоидного артрита можно выделить:
- потерю аппетита;
- усталость;
- лихорадку;
- анемию.
Склеродермия
Этот термин обозначает группу заболеваний из группы коллагенозов, которые характеризуются уплотнением кожи, наращиванием рубцовой ткани и повреждением внутренних органов. Эти нарушения подразделяются на две основные категории: системная и очаговая склеродермия.
Синдром Шегрена
Синдром Шегрена представляет собой хроническое системное заболевание, при котором атаке иммунной системы подвергается слезные и слюнные железы, а также железы слизистых оболочек. Результатом данного патологического процесса становится дисфункция данных желез с последующим уменьшением количества вырабатываемого секрета. Основными синдрома Шегрена являются сухость в глазах и во рту, а также постоянная усталость и боль в суставах.
Системная красная волчанка
Системная красная волчанка, поражая капилляры и соединительную ткань, оказывает отрицательное влияние на весь организм в целом. Для симптоматики красной волчанки характерны следующие признаки:
- чувствительность к солнечному свету;
- высыпания на щеках и переносице;
- выпадение волос;
- нарушения работы почек;
- проблемы с концентрацией внимания и памятью;
- анемия.
Васкулит
Данный термин характерен более чем для 20 различных состояний, характеризующихся воспалением стенок сосудов. Как следствие, васкулит может ухудшать кровообращения органов и других тканей организма.
Смешанное заболевание соединительной ткани – смешанный коллагеноз.
При таком коллагенозе у людей выявляются черты одновременно нескольких болезней: красной волчанки, дерматомиозита, ревматоидного артрита и т.д. Многогранные проявления этой патологии у больных проявляются по-разному: кто-то жалуется на легкие симптомы, а у кого-то могут возникнуть и серьезные осложнения, в том числе и инфекции, инсульты, почечная недостаточность и другие опасные явления.
Лечение коллагеноза зависит от множества различных факторов: типа заболевания и его симптоматики, тяжести течения болезни, а также от индивидуальных особенностей организма больного. Чаще всего меры по лечению коллагеноза помогают если не вылечить болезнь полностью, то хотя бы контролировать неприятные симптомы коллагеноза.
Источник
ГЛАВА 20. КОЛЛАГЕНОЗЫ
Коллагенозы –
группа заболеваний со сходными клиническими проявлениями: артритами,
кожными высыпаниями, дегенерацией кровеносных сосудов и поражением
внутренних органов. Отличительная черта всех коллагенозов –
воспалительный процесс в сосудах. Патогенез полностью не изучен, однако
несомненна связь с аутоиммунными реакциями и отложением циркулирующих
иммунных комплексов в сосудистой стенке. Провоцирующим фактором может
быть персисти- рующая вирусная или хроническая бактериальная инфекция.
Современная
классификация базируется на гистологических изменениях в артериях при
аутопсии, вовлеченности в патологический процесс сосудов крупного или
мелкого калибра и органов, в которых наиболее выражены патологические
изменения (кожа, суставы, мышцы, сердце, почки). Существуют также
клинические классификации.
Клиническая классификация сосудистых синдромов
I. Характеризующиеся некротизирующим васкулитом.
1. Височный артериит (М35).
2. Гранулематоз Вегенера (М31.3).
3. Артериит Такаясу (М31.4).
4. Пурпура Шенлейна-Геноха (В69.0).
5. Узелковый полиартериит (М30.0).
6. Синдром Когана (Н16.3).
II. В редких случаях осложняющиеся некротизирующим васкулитом.
1. Ревматические болезни: ревматизм (М79.0), ревматоидный артрит (М06.9), системная красная волчанка (М32.9).
2. Заболевания
инфекционной природы: гепатит В (В16.9), ОРВИ, стрептококковая
инфекция (А49.1), постстрептококковый гломерулонефрит (N05.9),
бактериальный эндокардит (139.8*).
3. Респираторные заболевания: пневмония Леффлера (Л6.8), бронхиальная астма (J45.9), катаральный средний отит (Н65.9).
4. Состояния
аллергической природы: сывороточная болезнь (Т80.6), лекарственная
аллергия (Т88.7), злоупотребление амфетаминами (У49).
5. Гематологические заболевания: эссенциальная криоглобулинемия (О89.1), миелома (С90), макроглобулинемия (С88.0).
6. Другие: дерматомиозит (М33.1), кожный васкулит, неспецифический язвенный колит (К51.9), рак толстой кишки (С18).
Для всех заболеваний характерны симптомы поражения головного и спинного мозга, периферических нервов и мышц (табл. 27).
Таблица 27. Синдромы, ассоциированные с системными васкулитами
Синдром | Общие проявления, поражение внутренних органов | Результаты лабораторных методов исследования | Неврологические синдромы |
Системный васкулит (узелковый периарте- риит) | Кожа, почки, суставы, легкие, артериальная гипертензия, боли в животе, поражение сердца | Уменьшение сывороточного комплемента, иммунные комплексы, выявление антигена и антител к гепатиту В, ревматоидный фактор | Периферическая невропатия, множественный мононеврит, инсульты, полимиозит |
Гранулематоз Вегенера | Нос, придаточные пазухи, легкие, другие органы | Все вышеперечисленное, а также повышение IgE | Периферическая невропатия или невропатия черепных нервов; энцефалопатия |
Васкулит Штурге- Штрауса | Легкие, другие внутренние органы | Все вышеперечисленное, а также эозинофилия | Потеря зрения в связи с поражением зрительного нерва или сетчатки, отек диска зрительного нерва; инсульты |
Височный артериит (гигантоклеточный артериит) | Лихорадка, недомогание, миалгия, потеря массы тела, затруднение жевания | Повышение СОЭ | Потеря |
Продолжение таблицы 27
Ревматическая полимиалгия | Лихорадка, недомогание, миалгия, сниже- ние массы тела | Повышение СОЭ | Нет |
Синдром Когана | Интерстициальный кератит, аортальная недостаточность, редко – другие органы | Повышение СОЭ, плеоцитоз в ЦСЖ | Поражение вестибулярного аппарата или нарушение слуха, периферическая невропатия, инсульт, энцефаломиелопатия |
Синдром Такаясу (болезнь дуги аорты, болезнь отсутствия пульса) | Катаракта, | Повышение СОЭ | Инсульт, преходящая слепота, потеря зрения |
Гранулематозный ангиит головного мозга | Нет | При исследовании ЦСЖ: плеоцитоз, повышение белка, сахар в пределах нормы | Сонливость, спутанность сознания, энцефаломиелопатия, миелорадикулонейропатия |
Системная красная волчанка | Кожа, легкие, почки, суставы, печень, серд- це; лихорадка | Лейкопения, множественные аутоантитела, повышение СОЭ, признаки почечной или печеночной патологии | Органический |
Прогрессирующий системный склероз (системная склеродермия) | Кожа, легкие, желудочно-кишечный тракт, почки, сердце, суставы | Нет характерных изменений, за исключением нарушения моторики пищевода и кишечника | Полимиозит |
Ревматоидный артрит | Суставы, в редких случаях – внутренние органы | Ревматоидный фактор | Полимиозит, множественный мононеврит, периферическая невропатия |
Дерматомиозит | Кожа, легкие, желудочно-кишечный тракт | Признаки воспалительного процесса в мышечной ткани при биопсии мышц | Полимиозит |
Склеродерматомиозит | Поражение кожи; характерное для дерматомиозита или склеродермии поражение суставов, легких, пищевода | Антинуклеарные антитела | Полимиозит |
Узелковый полиартериит –
заболевание, характеризующееся воспалением стенок кровеносных сосудов с
поражением артерий мелкого, среднего и в редких случаях крупного
калибра. Характеризуется неспецифическими симптомами системного
заболевания: лихорадкой, анорексией, уменьшением массы тела, а также
признаками поражения органов брюшной полости, суставов, периферических
нервов, мышц или ЦНС.
Этиология неизвестна.
Предположительно заболевание могут вызывать стрептококковая инфекция,
австралийский антиген или другие инфекционные агенты, такие как вирус
гепатита В или гиперергическая реакция на бактериальные инфекции.
Патологическая анатомия. Выявляется
распространенный панартериит. Патоморфологические проявления со
стороны нервной системы включают образование воспалительных
инфильтратов в адвентиции сосудов и сосудах, питающих стенку артерий,
которые содержат нейтрофильные лейкоциты и эозинофилы. Развивается
некроз средней и эластичной оболочки сосудов, что может привести к
формированию множественных мелких аневризм. При развитии фиброза
возможен разрыв аневризм; пролиферация интимы может привести к
тромбозам сосудов. Восстановительные процессы и развитие фиброза в
области аневризм приводит к формированию узлов, с чем связан
характерный узловатый вид сосудов.
Распространенность. Заболевание
встречается редко, более чем в 50% случаев оно дебютирует на 3-м или
4-м десятилетии жизни. ЦНС вовлекается в патологический процесс
примерно в 25% случаев. Поражаются лица как мужского, так и женского
пола.
В большинстве случаев поражаются
периферические нервы. Возможно развитие множественного мононеврита или
диффузной симметричной сенсомоторной невропатии. При поражении
симпатических нервов (иннервирующих внутренние мышцы глаза) изменяется
размер и форма зрачков и нарушается реакция зрачков на свет.
Поражение
артерий головного мозга может приводить к развитию тромбозов или
кровоизлияний. Наиболее частыми проявлениями поражения головного мозга
являются головная боль, судороги, «пелена» перед глазами,
головокружение, внезапная потеря зрения, эпизоды спутанности сознания
или развитие органического психоза.
Синдром Когана характеризуется
развитием кератита и глухоты у пациентов. Заболевание наблюдается
преимущественно у молодых людей с отрицательными реакциями на сифилис
при исследовании анализа крови и ЦСЖ и отсутствием признаков
врожденного сифилиса. Причина
кератита и
глухоты неизвестна. Описаны случаи, при которых описанный синдром был
одним из проявлений узелкового полиартериита. Характерно острое почти
одновременное появление симптомов поражения роговицы и
преддверно-улиткового нерва (как слуховой, так и вести- булярной
частей). Поражение преддверно-улиткового нерва проявляется тошнотой,
рвотой, шумом в ушах и потерей слуха. Прогрессирование заболевания
приводит к развитию полной глухоты; вестибулярные нарушения со временем
становятся менее выраженными.
Диагностика. Узелковый
полиартериит необходимо исключать у всех пациентов с заболеванием
неясной природы, сопровождающимся лихорадкой в сочетании с симптомами
поражения нервной системы (особенно при наличии хронической
периферической нейропатии) и других органов. Диагноз часто
устанавливается при биопсии икроножного нерва, мышцы или яичка.
Течение и прогноз. Прогноз
неблагоприятный. Смерть обычно наступает в результате поражения почек,
органов брюшной полости или сердца; в редких случаях причиной
летального исхода является поражение головного мозга или периферических
нервов. Продолжительность жизни после появления первых признаков
заболевания варьирует от нескольких месяцев до нескольких лет. Описаны
случаи спонтанного излечения артериита, сопровождающегося ремиссией
всех симптомов, включая и симптомы, обусловленные поражением
периферических нервов.
Лечение. Специфических
методов лечения не существует. Применяется главным образом
поддерживающая терапия, включающая переливание крови, и
симптоматическая терапия.Кортикостероиды оказывают временный или
стойкий положительный эффект только у некоторых пациентов.
Гранулематозный ангиит головного мозга поражет головной и спинной мозг. Поэтому более подходящее название заболевания – гранулематозный ангиит нервной системы (ГАНС). Это
заболевание, как правило, диагностируют на основании характерных
гистологических проявлений в виде гранулематозных изменений, включающих
многоядерные гигантские клетки. Поражение охватывает мелкие и крупные
кровеносные сосуды мозга. У некоторых пациентов наблюдались симптомы
иммунодефицита на фоне саркоидоза, болезни Ходжкина или
СПИДа.
При
герпетической инфекции, обусловленной вирусом опоясывающего герпеса,
клиническая картина заболевания напоминает течение неосложненного
инсульта с различной степенью тяжести клиниче-
ских
проявлений. При отсутствии признаков герпетической инфекции
клинические проявления заболевания включают две группы постоянных, но
неспецифических симптомов: очаговые симптомы поражения мозга и
деменцию. Характерно подострое течение, поэтому данное заболевание
протекает в виде прогрессирующей энцефалопатии. Характерен плеоцитоз в
ЦСЖ – до 500 мононуклеаров в поле зрения и выше. Содержание белка в ЦСЖ
обычно повышено, сахар в пределах нормы.
Диагностика
основана на характерных клинических проявлениях, особенно если имеются
ангиографические изменения артерий, которые покрыты мелкими узелками,
напоминают «бусы», по-видимому, это признак васкулита. Лечение
циклофосфамидом предотвращает тяжелые последствия. По общему мнению
специалистов, прижизненный диагноз можно подтвердить только на основани
биопсии головного мозга, включая менингеальные сосуды. Заболевание
заканчивается летально. Терапия кортикостероидами и иммунодепрессантами
неэффективна.
Системная красная волчанка (СКВ)
– заболевание, при котором развиваются воспалительные изменения
соединительной ткани (коллагена) кожи и внутренних органов.
Патологический процесс развивается главным образом в субэндотелиальной
соединительной ткани капилляров, мелких артерий и вен, в эндокарде,
синовиальных и серозных оболочках.
Этиология и распространение заболевания. Причина
заболевания неизвестна. Заболевание аутоиммунное, происходит отложение
иммунных комплексов в мелких сосудах. Провоцирующим фактором может
быть персистирующая вирусная инфекция и в некоторых случаях (в виде
серологических и клинических проявлений) реакция на введение препаратов
типа прокаинамида. Заболевание является редким, но имеется тенденция к
увеличению его частоты. В большинстве случаев дебютирует в возрасте
20-40 лет, но встречается и у детей; 95% пациентов взрослого возраста
составляют лица женского пола.
Клиническая картина. Характерны
длительная нерегулярная лихорадка с ремиссиями различной
продолжительности (недели, месяцы и даже годы), эритематозная сыпь. При
обострениях поражаются синовиальные и серозные оболочки (полиартрит,
плеврит, перикардит), происходит угнетение функции костного мозга
(лейкопения, гипохромная анемия, умеренная тромбоцитопения), при
прогрессировании процесса – изменения сосудов кожи, почек и других
внутренних органов. Неврологические синдромы полиморфны, включают
судороги,
психоз или
органическую деменцию, корковую слепоту, хорею, параличи черепных
нервов, полиневрит, гемиплегию, поперечную миелопатию или полимиозит.
Эти симптомы часто связаны с тромбозом мелких сосудов или развитием
петехиальных кровоизлияний, васкулит выражен незначительно. В некоторых
случаях источником эмболии сосудов головного мозга является эндокардит
или тромботическая тромбоцитопения (табл. 28).
Таблица 28. Диагностическая ценность неврологических симптомов при СКВ
Лабораторные данные. В
большинстве, но не во всех случаях выявляются фагоцитарные
полиморфноядерные тейкоциты (LE-клетки) в костном мозге или в
лейкоцитарной пленке, полученной при центрифугировании
сепаринизированной крови. LE-клетки представляют собой нейтрофилы
(фагоциты), поглотившие клетки периферической крови после
взаимодействия антинуклеарных антител с ядрами этих клеток. LE-клетки
выявляются в 80% всех случаев СКВ, и некоторые исследователи считают их
патогномоничным симптомом заболевания. Возможно снижение уровня
сывороточного комплемента, особенно у пациентов с поражением почек; при
биопсии почек обнаруживаются отложения глобулина и комплемента.
Исследование ЦСЖ обычно не выявляет патологии; иногда повышено
содержание белка.
Диагностика заболевания
затруднена. Следует предполагать СКВ при выявлении таких симптомов,
как лихорадка, снижение массы тела, артрит, анемия, лейкопения,
плеврит, симптомы поражения
сердца, почек
или неврологические симптомы у молодых женщин. Эритематозная сыпь на
спинке носа и щеках в виде бабочки помогает в диагностике заболевания.
Обнаружение LE-клеток и антинуклеарных антител в крови подтверждает
диагноз СКВ.
Течение и прогноз. Смерть
обычно наступает в результате развития почечной недостаточности или
присоединения интеркуррентной инфекции. Длительность заболевания может
достигать нескольких месяцев или лет. В некоторых случаях возможно
наступление ремиссии, продолжающейся в течение нескольких месяцев или
лет.
Лечение. Эффективных
методов лечения не существует. Назначение кортикостероидной или
иммуносупрессивной терапии может уменьшить остроту симптомов и в
некоторых случаях привести к ремиссии, но обычно необходима длительная
терапия. Наиболее трудно поддаются лечению проявления со стороны ЦНС,
что требует применения высоких доз препаратов, которые, к сожалению,
вызывают различные побочные реакции.
Коллагенозы с прогрессирующими неврологическими расстройствами. Развитие
неврологических расстройств может осложнять течение других
коллагенозов, обычно в случаях системного поражения. Некоторые
неврологические синдромы при системных заболеваниях очень характерны.
Например, у пациентов с ревматоидным артритом возможно развитие
прогрессирующей полиневропатии.
Источник
