Кому делали операцию транспозиция магистральных сосудов

Хочу написать эту длинную историю для тех мама и пап которые попали в такую же сситуацию. У кого ребеночек родился с тяжелым пороком сердца.
Мне было назначено плановое кесарево, т.к.наш мальчик был в тазовом и никак не хоиел переворачиваться. Я лежала на сохранении. И вот 17.07.15 я еду на каталке в опервционную за своим счастьем. Но как не странно в душе была пустота которя меня пугала.
Вот 11:30 рождение моего сына! Я плачу от счастья. Мне показали мою кроху на лодошке… Тишина… малыш не плачет 10 секунд… 20… 30… и вот крик! И снова тишина! Мед сестра кричит «не спи! НЕ СПИ!» Все врачи и сестры с моим ребенком убегают! У меня страх который не передать! Приходит сестра и говорит «малыш хлебанул вод. Все хорошо». Вот меня привезли в ранимацию. Приходит врач ко мне с кипой бумаг. И говорит” у вашего ребенка подозренме на порок сердца. Его нужно перевозить срочно в другую больницу чтобы он не умер! Подписывайте соглашения.” Я думала что это сон и ничего не понимала. Время 12:00. Сказали позвонит в 18:00 в ту больницу чтобы узнать что с ребенком. ЭТО БЫЛА ВЕЧНОСТЬ. ТАК ДОЛГО ВРЕМЯ НИ ШЛО НИКОГДА! Я в слезах звоню мужу. Он в шоке. Почти все это время я плачу. Причем в истерике. Я не могу представить сто моего ребенка о котором мы та долго мечтали могло не стать……..
Вот 18 часов звонит муж. У нашего сыеа ТРАНСПОЗИЦИЯ МАГИСТРАЛЬНЫХ СОСУДОВ. Это вены и артерии перепутаны. Насыщенная кислородом кровь церкулировала от сердца к легким и снова к сердцу. А ненасыщенная от сердца к органам по организму и снова к сердцу. Из-зачего наступает гипоксия и моментальная смерть.
В общем моего малыша под искуственной вентеляцией легких. На огромном количестве препоратов доддерживали жизнь. Мы ждали операции.
Каждый день в род доме это было нечно. Все с детьми а я нет… муж ходил к нашему сыну утром и вечером и просто стоял у него. И потом рассказывал какой он красивый. Сильный. Что он пошевелил пальчиком. Тихонько поскулил… наш малыш до операции былл в коме.
Вот 7 день. Меня выписывают. Мы скорее едем к насему сыну! И вот в реанимации я вижу нашего малыша… у меня слезы. Я ничего не вижу. И муж берет маленькую ручку сына и ложит в мою… это момент… я впервые прикоснулась к нашему ребеночку. У меня ртяслись руки.я простояла там полтола часа. Они прошли как один миг.
через 2 дня нас перевозят в Кемеровский кардио центр. Меня тоже ложат в ту больницу. Сказали приносить в реанимацию малышу свое молоко каждые 3 часа. Я просто чудом сохранила молоко. Вот 28.07 врач мне говорит что ребенку хуже. Будем делать процедуру рашкильда для поддержания жизни. Вот первая операция. Она помогает и мы ждем 30.07 это день основной операции. 29.07 врач зовет к себе и говорит. ” есть вероятность летального исхода не только на операции. Но и после. Так что жержитесь” мы вышли из кабинета с мужем, обнялись и просто начали плакать… вот 30.07 врач пришел и говорит что они пошли на операцию. Операция шла 8 часов. Малышу 13 дней… все это время мы были вместе с мужем и просто ждали.
И вот идет врач и говорит ” все что мы хотели, сделали. Все хорошо” я накинулась на мужа и заревела волком. Это были слезы счастья.
На след. День меня пустили посмотреть на сына. Маленький, худенький. Весь блкднйый. Под трубками, капельницами, ЖИВОЙ! На 3 день. 2.08 я впервые увидела глаза нашего сына! это была моя мечта! И вот она осуществилась. Маленькие карие глазки посмотрели на меня!
5.08 его перевели ко мне в палату. Весь в проводах, катеторах. Но он уже со мной! Мы верно шли на поправку, нам каждый день убирали по проводку. Это было счастьем! И вот 12.08 мы едим домой! Я ЕДУ В МАШИНЕ НА РУКАХ С СЫНОМ И НЕМОГУ ПОВЕРИТЬ НИ ВО ЧТО.Я ПРОСТО СИЖУ И ПЛАЧУ. ПРОСТО СЛЕЗЫ ЛЬЮТСЯ ИЗ МОИХ ГЛАЗ. Дома все было готово к нашиму приезду. Муж украсилвсе шарами. Так было приятно.
в общем верьте в чудо м молитесь Богу. Все в его руках. Мы постоянно молились и просили не забирать у нас его.
Сейчас наш сын здоров! Радует нас каждую секунду!
Верьте в чудо! И оно произойдет!
Источник
Даже не знаю с чего начать…
(Буду писать много т.к. событий на этой неделе произошло огромное количество. Спасибо всем, кто дочитает)
*Девушки, добавляйтесь в мой Инстаграм (@ira_adamchuk ) и можете задать мне любые вопросы на эту тему! Я с удовольствием пообщаюсь и расскажу подробности. Забегая вперед, с моей дочкой Сашенькой после операции все хорошо. Она здоровая и активная! И Ваш ребенок тоже будет здоров! Пишите, не стесняйтесь!
Пожалуй начну с того, что мы с мужем решили сделать 3Д узи в частной клинике. Выбирали долго и тщательно т.к. хотели, чтобы кроме фоток и видео нам посмотрели как можно больше. Остановились на клинике Ультрасаунд Про (доктор Таран Александра Ивановна)т.к. там помимо обычных измерений делают доплер сосудов плода за умеренную плату. 25.10 мы приехали в клинику, прошли узи, посмотрели все все внутренние органы нашей дочки и доктор выявил врожденный порок сердца под названием транспозиция магистральных сосудов. Это значит, что аорта и лёгочная артерия поменялись местами. Пока малышка у меня в животике все её внутренние органы насыщаются кислородом за счет моего кровообращения. Но как только она родится круги кровообращения замкнуться (не мгновенно конечно, у нас будет несколько часов) и органы перестанут получать обогащённую кислородом кровь.
“Венозная кровь, бедная кислородом, поступает в правое предсердие, в правый желудочек, а отсюда – снова в отходящую от него аорту и в большой круг кровообращения, так и не пройдя через легкие, не насытившись кислородом и не отдав углекислый газ. А кровь из легких по легочным венам идет в левое предсердие, в левый желудочек, и снова – в легочную артерию и в легкие, что с точки зрения ее насыщения кислородом бессмысленно, т.к. она уже насыщена. Образуется два разобщенных круга кровообращения.”
Исправить данный порок можно только открытым хирургическим путём в первые часы жизни младенца. В ходе операции аорту и лёгочную артерию поменяют местами и все станет на свои места.
Для нас с мужем это огромный шок!!! Мы все выходные провели в слезах и практически в молчании т.к. даже слова произносить не хотелось. Почему так вышло? В чем причина? А ответа нет – так бывает, у абсолютно здоровых родителей, рождается ребенок с врожденным пороком сердца. (Пишу, а экран почти не вижу от слёз).
Нас направили на повторное узи в Институт Амосова – диагноз подтвердился.
Мы были на консультации в Киевском городском Центре Сердца – диагноз подтвердился.
Взяли направление в Детский центр кардиологии и кардиохирургии – будем слушать еще одного специалиста и определяться с местом, где будем проводить эту операцию нашей крошке.
Что у меня в душе…не передать словами… 9 раз в поликлинике мне делали узи, ни разу наш “великий узист” не узрел этот дефект (я специально поинтересовалась, зависит ли это от аппарата – нет не зависит, все это можно увидеть на самом обычном допотопном аппарате узи, главное, чтобы врач был не слепой – так мне сказали в центре сердца, хоть и обратили внимание на то, что протоколами МОЗ не предусмотрено такое тщательное исследование поэтому в поликлинике пишут “сердцебиение: +, сердце: 4х камерное, ЧСС: 140” ). Радует тот факт, что данный порок не является показанием к прерыванию беременности и в утробе ребенок развивается как и все нормальные детки, рождается доношенным и полностью развитым. Нет показаний к КС.
Если бы мне не захотелось 3Д фотографий мы бы и не знали о нашей проблеме… К чему бы это привело – одному Богу известно т.к. этот порок является критическим и если не провести операцию на сердце в первые часы жизни ребенок умрёт. Не зная об этом пороке, я бы рожала во 2м роддоме, который не приспособлен к патологии.Представьте себе – я рожаю ни о чем не подозревая, нам ставят такой диагноз…куда бежать, что делать, как везти (нужен реанимобиль или сан авиация), где взять пуповинную кровь или донорскую, и на все это несколько часов…а если это предположим суббота ночь…а я после родов в коматозе…муж в шоке…все в шоке…где искать врачей…и что это вообще такое…в голове прокручиваю эту ситуацию и благодарю вселенную, что мне понадобились фотки 3Д. (Если кто-то до сих пор доверяет поликлиническому узисту-перестаньте это делать, не пожалейте 250-350 грн и сходите в частную клинику, пусть там посмотрят все все органы. Дай Бог, чтобы все было в порядке, но лучше перебдеть).
Рожать я буду в спец.роддоме (в Киеве это или 5й или ПАГ). Сразу после родов и доп.обследования малышки на наличие сопутствующих возможных отклонений (молимся, чтобы ничего подобного не нашли) в первые же часы транспортируют в кардиохирургию для проведения оперативного вмешательства. Статистика очень обнадёживает т.к. согласно данным по Украине летальность составляет менее 1%, но риск все же есть. Так же не мало важно во время родов сделать забор пуповинной крови, которая понадобится для операции (используют и донорскую, но своя конечно же на много лучше). В интернете пишут, что на 10й день после операции ребенка выписывают на домашний уход. Детки растут как и все остальные, не отстают в развитии, некоторые даже занимаются спортом. Эта статистика очень обнадёживает и даёт больше сил и уверенности в счастливом конце. Конечно сердце у нас не на месте как только подумаем, что нашу крошку, которая только появилась на свет будут резать и проводить тяжёлую операцию на сердце (операция длится 4-6 часов. на 30 минут отключают сердечко и подключают к искусственному кровообращению – получается вводят в клиническую смерть, меняют местами сосудики, а затем запускают сердечко и продолжают оперировать).
Но мы до сих пор не знаем сколько стоит такая операция (конечно же, сколько бы это ни стоило, мы найдём нужную сумму и сделам все чтобы спасти нашу Сашеньку). В Амосова и Центре Сердца технично уходят от ответа, даже не называя примерный диапазон цен. В сети есть информация, что в Детском кардио центре, где мы еще не были, делают это бесплатно, но как-то мне в это не верится. Может кто-то из вас имеет связи или просто,хоть краем уха слышал сколько это может стоить – буду рада если подскажите. Осталось 3 месяца и нам необходимо за это время морально и финансово подготовиться.
Вот…
Источник
На 27 неделе беременности мне сделали УЗИ, ЭХОКГ плода и обнаружили порок сердца у будущего малыша. Сказать, что это был ШОК, – просто не сказать ничего! Поскольку о прерывании беременности не могло быть и речи, врачи “успокоили” нас с мужем, что при благоприятном исходе операции ( а без неё не обойтись), ребенок сможет жить вполне полноценно.
Для справки: Транспозиция магистральных сосудов (ТМС) – ВПС, характеризующийся дискордантностью желудочково-артериального соединения при конкордантности соединения остальных сегментов сердца. Иными словами, аорта отходит от морфологически правого желудочка, а лёгочный ствол – от морфологически левого. Статистические данные • 7-15% всех ВПС • 9,9% ВПС, диагностированных в грудном возрасте • Соотношение мужского пола к женскому при рождении – 3:1.
Если в норме большой и малый круги кровообращения связаны между собой последовательно, то при ТМС они функционируют параллельно, будучи полностью разделены. Поэтому обязательное условие даже для непродолжительной жизни – наличие сообщений между большим и малым кругами кровообращения в виде естественно существующих или искусственно созданных дефектов. При этом сброс крови осуществляется при ТМС в обоих направлениях.
Только теперь, когда Андрюшке уже почти полгода, я более-менее спокойно могу говорить о том, что после этого было с нами. Море слёз о том, почему и за что, раздумий о том, что можно и нужно сделать, терпения, терпения, ожидания, надежды и веры в лучшее…
До родов можно было не волноваться, пока лёгкие не задействованы, жизни ребенка ничего не угрожало, но с момента рождения счёт шёл на минуты, в лучшем случае – часы. Пришлось рожать в СОККД – Самарском областном клинико-кардиологическом диспансере. Роды прошли нормально, я увидела малыша, только здесь узнала, что у нас родился мальчик (до этого на УЗИ нас пол интересовал меньше всего). И его тут же унесли… не приложили к груди, не дали обнять, даже коснуться… мне стало жутко и одиноко, радоваться было рано, но я сделала всё, что могла. Теперь он в руках Господа Бога и кардиохирургов. Мой малыш, такой беззащитный, крошечный, родной и очень очень нужный!
первая часть этого видео про нас. Точно так на 6й день после рождения Андрею сделали операцию. Только не в Москве, в Самаре. Огромная благодарность и земной поклон кардиохирургам, анестезиологам, реаниматологам и медсестрам, всем, чьё доброе сердце и заботливые руки, подарили моему сыну шанс на продолжение жизни.
Операция длилась больше шести часов, нужно было поменять местами сосуды, коронарные артерии, а толщина сосудов новорожденного ребенка невообразимо мала. Это искусственное кровообращение, переливание крови, искусственное дыхание, вскрытие грудины… Мы с мамой сидели в коридоре, ждали.
Доктор вернулся и рассказал, что операция прошла, было кровотечение, но с ним удалось справиться, сердце малыша забилось, и теперь нужно ждать и надеяться, что организм оправиться, что не будет осложнений.
Три недели сын был в реанимации, его можно было посещать два раза в день, я приезжала, привозила сцеженное молоко, которое спустя несколько дней стали давать ему через зонд, чуть побольше с каждым днём, постепенно отключали аппарат ИВЛ (искусственной вентиляции лёгких), отменяли препараты, антибиотики, убирали и убирали разные трубочки из тела моего малыша…
только когда состояние его в реанимации больше не нуждалось, мне разрешили лечь с ним в палату.
Он учился сосать, по началу молоко приходилось вливать струйкой через соску, сил самостоятельно добыть еду не было… но мы отстояли ГВ!!! Через неделю он уже самостоятельно сосал грудь и набирал вес.
В месяц от роду мы уже были дома. Наконец-то брат с сестрой смогли увидеть Андрюшку, у которого так долго пропадали мама и папа, такого любимого и долгожданного, такого маленького и славного. Они были очень счастливы!
4 месяца после операции нельзя теперь брать малыша подмышки, за ручки, чтобы не повредить грудину, скрепленную проволочками. Теперь на рентгене грудной клетки у него всегда будут проволочки… а на груди шрамик, но он всё меньше и светлее, тоненький, косметический, и ещё несколько шрамиков от всяких дренажей, зондов, дефибриляторов на животе и на боку… Память о том, как начиналась жизнь.
Постоянный контроль, порошки-лекарства, ЭКГ, визиты к кардиохирургу, не всё было так безоблачно… Через два месяца нам сказали, что один из сосудов стал сужаться в месте сшивки, что могло привести к увеличению давления в сердце, оттуда отёк в лёгких, печени, почках и т. д. по цепочке. Явка через два месяца, опять мучительное ожидание и надежда на то, что всё наладится. Очень не хотелось снова ложиться на операцию и переживать все эти круги: реанимация, наркоз, вскрытие грудины,… Страшный сон…
Но следующий визит порадовал и нас и врачей. Гемодинамика показала улучшения, стабильные улучшения. Нам отменили лекарство. Первый раз мы взяли нашего подросшего малыша под ручки, а не как хрустальную вазу. Теперь можно уже и радоваться, что всё плохое позади.
Скоро Андрюшке полгода, он такой же весёлый, жизнерадостный и приветливый малыш, с удовольствием топающий по ковру ножками, воркующий и славный, как его ровесники, в чьей жизни было другое начало.
Благодарю тебя, Всевышний, себя и всех за этот важный, трудный, но преодолимый жизненный урок.
Дети мои, я вас очень люблю!
Источник
Транспозиция магистральных сосудов – тяжелая врожденная патология сердца, характеризующаяся нарушением положения главных сосудов: отхождением аорты от правых отделов сердца, а легочной артерии – от левых. Клинические признаки транспозиции магистральных сосудов включают цианоз, одышку, тахикардию, гипотрофию, сердечную недостаточность. Диагностика транспозиции магистральных сосудов основана на данных ФКГ, ЭКГ, рентгенологического исследования органов грудной клетки, катетеризации полостей сердца, вентрикулографии. Методами оперативной коррекции транспозиции магистральных сосудов служат паллиативные вмешательства (баллонная атриосептостомия) и радикальные операции (Мастарда, Сеннинга, Жатене, Растелли, артериального переключения).
Общие сведения
Транспозиция магистральных сосудов – врожденный порок сердца, анатомическую основу которого составляет неправильное расположение аорты и легочной артерии относительно друг друга и их обратное отхождение от желудочков сердца. Среди различных ВПС транспозиция магистральных сосудов составляет 7-15%; в 3 раза чаще встречается у мальчиков. Транспозиция магистральных сосудов входит в число «большой пятерки» – наиболее часто встречающихся врожденных аномалий сердца, наряду с дефектом межжелудочковой перегородки, коарктацией аорты, открытым артериальным протоком, тетрадой Фалло.
В кардиологии транспозиция магистральных сосудов относится к критическим порокам сердца синего типа, не совместимым с жизнью, поэтому требует хирургического вмешательства в первые недели жизни.
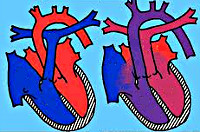
Транспозиция магистральных сосудов
Причины транспозиции магистральных сосудов
Аномалии развития магистральных сосудов формируются в первые 2 месяца эмбриогенеза в результате хромосомных аберраций, неблагоприятной наследственности или отрицательных внешних воздействий. Экзогенными факторами могут выступать вирусные инфекции, перенесенные беременной (ОРВИ, краснуха, ветряная оспа, корь, эпидемический паротит, герпес, сифилис), токсикозы, радиоактивное облучение, лекарственные вещества, алкогольная интоксикация, полигиповитаминоз, заболевания матери (сахарный диабет), возрастные изменения в организме женщины старше 35 лет. Транспозиция магистральных сосудов встречается у детей с синдромом Дауна.
Непосредственные механизмы транспозиции магистральных сосудов до конца не изучены. По одной из версий, порок обусловлен неправильным изгибом аортально-пульмональной перегородки в процессе кардиогенеза. Согласно более современным представлениям, транспозиция магистральных сосудов является результатом неправильного роста субаортального и субпульмонального конуса при разветвлении артериального ствола. При закладке сердце в норме резорбция инфундибулярной перегородки приводит к формированию аортального клапана кзади и книзу от клапана легочной артерии, над левым желудочком. При транспоцизии магистральных сосудов процесс резорбции нарушается, что сопровождается расположением клапана аорты над правым желудочком, а клапана легочной артерии – над левым.
Классификация транспозиции магистральных сосудов
В зависимости от количества сопутствующих коммуникаций, выполняющих компенсирующую роль, и состояния малого круга кровообращения различают следующие варианты транспозиции магистральных сосудов:
1. Транспозиция магистральных сосудов, сопровождающаяся гиперволемией или нормальной величиной легочного кровотока:
- с дефектом межпредсердной перегородки или открытым овальным окном (простая транспозиция)
- с ДМЖП
- с открытым артериальным протоком и наличием дополнительных коммуникаций.
2. Транспозиция магистральных сосудов, сопровождающаяся уменьшением легочного кровотока:
- со стенозом выносного тракта левого желудочка
- с ДМЖП и стенозом выносного тракта левого желудочка (сложная транспозиция)
В 80% случаев транспозиция магистральных сосудов сочетается с одной или несколькими дополнительными коммуникациями; у 85-90% больных порок сопровождается гиперволемией малого круга кровообращения. Для транспозиции магистральных сосудов характерно параллельное расположение аорты относительно легочного ствола, тогда как в нормальном сердце обе артерии перекрещиваются. Чаще всего аорта находится впереди легочного ствола, в редких случаях сосуды располагаются в одной плоскости параллельно, или аорта локализуется кзади от легочного ствола. В 60% наблюдений обнаруживается D-транспозиция – положение аорты справа от легочного ствола, в 40%- L-транспозиция – левостороннее положение аорты.
Особенности гемодинамики при транспозиции магистральных сосудов
С позиций оценки гемодинамики важно различать полную транспозицию магистральных сосудов и корригированную. При корригированной транспозиции аорты и легочной артерии имеет место желудочково-артериальная и предсердно-желудочковая дискордантность. Другими словами, корригированная транспозиция магистральных сосудов сочетается с инверсией желудочков, поэтому внутрисердечная гемодинамика осуществляется в физиологическом направлении: в аорту поступает артериальная кровь, а в легочную артерию венозная. Характер и выраженность гемодинамических нарушений при корригированной транспозиции магистральных сосудов зависят от сопутствующих пороков – ДМЖП, митральной недостаточности и др.
Полная форма сочетает в себе дискордантные желудочково-артериальные взаимоотношения при конкордантном взаимоотношении других отделов сердца. При полной транспозиции магистральных сосудов венозная кровь из правого желудочка поступает в аорту, разносится по большому кругу кровообращения, а затем вновь поступает в правые отделы сердца. Артериальная кровь выбрасывается левым желудочком в легочную артерию, по ней – в малый круг кровообращения и вновь возвращается в левые отделы сердца.
Во внутриутробном периоде транспозиция магистральных сосудов практически не нарушает фетальное кровообращение, поскольку легочный круг у плода не функционирует; циркуляция крови осуществляется по большому кругу через открытое овальное окно или открытый артериальный проток. После рождения жизнь ребенка с полной транспозицией магистральных сосудов зависит от наличия сопутствующих коммуникаций между малым и большим кругом кровообращения (ООО, ДМЖП, ОАП, бронхиальных сосудов), обеспечивающих смешение венозной крови с артериальной. При отсутствии дополнительных пороков дети погибают сразу после рождения.
При транспозиции магистральных сосудов шунтирование крови осуществляется в обоих направлениях: при этом, чем больше размер коммуникации, тем меньше степень гипоксемии. Наиболее благоприятными являются случаи, когда ДМПП или ДМЖП обеспечивают достаточное смешивание артериальной и венозной крови, а наличие умеренного стеноза легочной артерии предотвращает чрезмерную гиперволемию малого круга.
Симптомы транспозиции магистральных сосудов
Дети с транспозицией магистральных сосудов рождаются доношенными, с нормальным или несколько повышенным весом. Сразу после рождения, с началом функционирования отдельного легочного круга кровообращения, нарастает гипоксемия, что клинически проявляется тотальным цианозом, одышкой, тахикардией. При транспозиции магистральных сосудов, сочетающейся с ОАП и коарктацией аорты, выявляется дифференцированный цианоз: синюшность верхней половины тела выражена в большей степени, чем нижней.
Уже в первые месяцы жизни развиваются и прогрессируют признаки сердечной недостаточности: кардиомегалия, увеличение размеров печени, реже – асцит и периферические отеки. При осмотре ребенка с транспозицией магистральных сосудов обращает внимание деформация фаланг пальцев, наличие сердечного горба, гипотрофия, отставание в моторном развитии. При отсутствии стеноза легочной артерии переполнение кровью малого круга кровообращения приводит к частому возникновению повторных пневмоний.
Клиническое течение корригированной транспозиции магистральных сосудов без сопутствующих ВПС длительное время бессимптомное, жалобы отсутствуют, ребенок развивается нормально. При обращении к кардиологу обычно выявляется пароксизмальная тахикардия, атриовентрикулярная блокада, шумы в сердце. При наличии сопутствующих ВПС клиническая картина корригированной транспозиции магистральных сосудов зависит от их характера и степени гемодинамических нарушений.
Диагностика транспозиции магистральных сосудов
Наличие у ребенка транспозиции магистральных сосудов обычно распознается еще в родильном доме. Физикальное обследование выявляет гиперактивность сердца, выраженный сердечный толчок, который смещен медиально, расширенную грудную клетку. Аускультативные данные характеризуются усилением обоих тонов, систолическим шумом и шумом ОАП или ДМЖП.
У детей в возрасте 1-1,5 месяцев по ЭКГ обнаруживаются признаки перегрузки и гипертрофии правых отделов сердца. При оценке рентгенографии грудной клетки высокоспецифичными признаками транспозиции магистральных сосудов являются: кардиомегалия, характерная конфигурация тени сердца яйцеобразной формы, узкий сосудистый пучок в переднезадней проекции и расширенный в боковой проекции, левое положение дуги аорты (в большинстве случаев), обеднение рисунка легких при стенозе легочной артерии или его обогащение при дефектах перегородки.
Эхокардиография показывает аномальное отхождение магистральных сосудов, гипертрофию стенок и дилатацию камер сердца, сопутствующие дефекты, наличие стеноза легочной артерии. С помощью пульсоксиметрии и исследования газового состава крови определяются параметры насыщения крови кислородом и парциальное давление кислорода: при транспозиции магистральных сосудов SО2 менее 30%, PaO2 – менее 20 мм рт.ст. При зондировании полостей сердца обнаруживается повышенное насыщение крови кислородом в правом предсердии и желудочке и пониженное в левых отделах сердца; одинаковое давление в аорте и правом желудочке.
Рентгеноконтрастные методы исследования (вентрикулография, атриография, аортография, коронарография) визуализируют патологическое поступление контраста из левых отделов сердца в легочную артерию, а из правых – в аорту; сопутствующие дефекты, аномалии отхождения венечных артерий. Транспозицию магистральных сосудов следует отличать от тетрады Фалло, атрезии легочной артерии, атрезии трикуспидального клапана, гипоплазии левых отделов сердца.
Лечение транспозиции магистральных сосудов
Всем пациентам с полной формой транспозиции магистральных сосудов показано экстренное оперативное лечение. Противопоказанием служат случаи развития необратимой легочной гипертензии. До операции новорожденным проводится медикаментозная терапия простагландином Е1, помогающим сохранить артериальный проток незаращенным и обеспечить адекватный кровоток.
Паллиативные вмешательства при транспозиции магистральных сосудов необходимы в первые дни жизни для увеличения размера естественного или создания искусственного дефекта между малым и большим кругами кровообращения. К такого рода операциям относятся эндоваскулярная баллонная атриосептостомия (операция Парка-Рашкинда) и открытая атриосептэктомия (резекция межпредсердной перегородки по Блелоку-Хенлону).
К числу гемокорригирующих вмешательств, выполняемых при транспозиции магистральных сосудов, относятся операции Мастарда и Сеннинга – внутрипредсердное переключение потоков артериальной и венозной крови с помощью синтетической заплаты. При этом топография магистральных артерий остается прежней, по внутрипредсердному туннелю из легочных вен кровь поступает в правое предсердие, а из полых вен – в левое.
Варианты анатомической коррекции транспозиции магистральных сосудов включают различные способы артериального переключения: операцию Жатене (пересечение и ортотопическую реплантацию магистральных сосудов, перевязку ОАП), операцию Растелли (пластику ДМЖП и устранение стеноза легочной артерии), артериальное переключение с пластикой МЖП. Специфическими послеоперационными осложнениями, сопровождающими коррекцию транспозиции магистральных сосудов, могут служить СССУ, стеноз устьев легочных и полых вен, стеноз выносящих трактов желудочков.
Прогноз транспозиции магистральных сосудов
Полная транспозиция магистральных сосудов – критический, несовместимый с жизнью порок сердца. При отсутствии специализированной кардиохирургической помощи половина новорожденных погибает в первый месяц жизни, более 2/3 детей – к 1 году от тяжелой гипоксии, недостаточности кровообращения и нарастания ацидоза.
Хирургическая коррекция простой транспозиции магистральных сосудов позволяет достичь хороших отдаленных результатов в 85-90% случаев; при сложной форме порока – в 67% случаев. После операций пациенты нуждаются в наблюдении кардиохирурга, ограничении физических нагрузок, профилактике инфекционного эндокардита. Важное значение имеет пренатальное выявление транспозиции магистральных сосудов с помощью фетальной ЭхоКГ, соответствующее ведение беременности и подготовка к родам.
Источник
