Коронарография сосудов сердца установка стентов
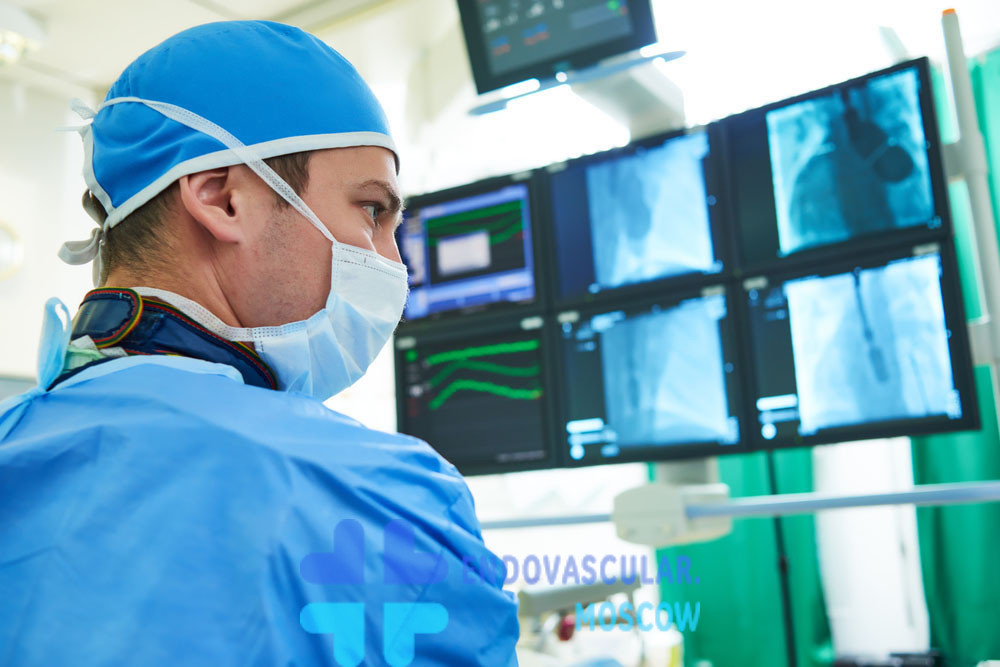
Коронарография на сегодняшний день является золотым стандартом диагностики заболеваний сосудов сердца. При выявлении патологии сосудов (стеноз, окклюзия) возможно выполнение ангиопластики и стентирования коронарных сосудов — малотравматичной методики, позволяющей восстановить кровоток в сердце.
Коронарография
Коронарное обследование сосудов сердца (коронарография) – высокоинформативный современный метод диагностики, позволяющий вовремя отследить патологические процессы, происходящие в коронарных (венечных) артериях. Отложения липидных бляшек на внутренних стенках сосудов приводит к их сужению (стенозу) или полной закупорке (окклюзии), что приводит к инфарктам и инсультам. Раннее обнаружение патологии и адекватное лечение сохраняют больному жизнь.
Ангиографическая установка
Как проводится коронароангиография (КАГ)
Ангиография коронарных сосудов – это рентгенографическое исследование, в ходе которого в артерии, обеспечивающие снабжение сердечных тканей кровью, вводится йодсодержащий контраст. Далее осуществляется цифровая запись ряда серий в нескольких проекциях. На экране монитора доктор видит, как функционирует сердце, определяет участки стеноза и наличие иных патологий.
Рентгенхирургическаая устакновка: стол, С-дуга, мониторы
Ангиографическая установка состоит из следующих основных компонентов:
- Ангиографический стол. Изготавливается из карбонового волокна, оснащен съемным матрасом с антистатическим покрытием. Стол свободно перемещается в горизонтальной плоскости.
- Рентгеновская трубка в комплексе с электронно-оптическим преобразователем или плоскопанельным детектором. Аппаратура оснащена монитором для наблюдения за ходом операции, а также системой записи и воспроизведения изображения.
- Источник питания (генератор). Обеспечивает бесперебойную работу основного агрегата и защищает систему от перегрузки.
- Рабочая станция с программным обеспечением для анализа и обработки изображений.
Пультовая рентгенхирургической операционной
Для проведения процедуры используются коронарные доступы через лучевую (трансрадиальный) или через бедренную (трансфеморальный) артерии. Как делать коронарографию сердца, какой доступ выбрать – решает доктор. КАГ выполняется под местной анестезией растворами лидокаина или новокаина, продвижение катетера безболезненно для пациента, хотя иногда бывает небольшой дискомфорт.
Артерия доступа пунктируется иглой, через которую в просвет целевого сосуда по методике Сельдингера вводится проводник, а затем интродьюсер. Далее в артерию подается контраст. В состав препарата входит йод, поэтому, если у пациента есть на него аллергия, необходимо обязательно предупредить об этом врача.
Процесс выполнения коронарографии сосудов сердца
Результаты КАГ записываются на CD-диск или другой цифровой носитель и выдаются на руки пациенту. По отзывам медиков о коронарографии, это исследование дает наиболее полную диагностическую картину, и позволяет вовремя решить вопрос о тактике лечения – хирургического или медикаментозного.
Нужна ли госпитализация
Если хирург сделал выбор в пользу трансрадиального доступа (a. radialis – лучевая артерия), то процедура в ряде случаев может выполняться амбулаторно, и пациент сможет покинуть клинику в тот же день. В домашних условиях необходимо придерживаться ряда правил относительно места пункции. В случае появления одышки, слабости, гипотонии (низкого давления), припухлости, покраснение и боли в области пункции, онемения и побеления кисти – следует срочно обратиться за медицинской помощью.
Операция, проведенная трансфеморально (через a. femoralis – бедренная артерия), требует строгого постельного режима в течение 24 часов под наблюдением медицинского персонала в стационаре.
Основные правила подготовки к выполнению ангиографии коронарных сосудов
Прежде чем рекомендовать КАГ, кардиолог обязан объяснить больному суть процедуры, ее цель, а также возможные последствия коронарографии сосудов сердца. Пациенту назначают ряд предварительных обследований:
- анализы крови (общий и на биохимию);
- определение группы крови, резус-фактора;
- оценка PH-фактора (кислотности плазмы крови);
- коагулограмма (анализ показателей свертываемости крови);
- анализы на ВИЧ, гепатиты В и С, RW;
- эхокардиограмма и ЭКГ.
Если в анамнезе отмечены сопутствующие заболевания или ранее перенесенные инфаркты или инсульты – потребуются консультации профильных специалистов. Больной должен сообщить врачу о принимаемых им медикаментах.
Ангиография проводится натощак, поэтому с вечера есть нельзя. Показана очистительная клизма. В области введения катетера должны быть удалены все волосы. Необходимо проконсультироваться у врача, можно ли принимать утром обычные лекарства и противодиабетические препараты. Нередко доктор назначает курс специальных медикаментов перед исследованием.
Показания
Основным показанием к проведению КАГ является ишемическая болезнь сердца (ИБС). В этом случае, исследование направлено не столько на диагностику, сколько на решение вопроса о необходимости хирургического вмешательства и на выбор наиболее предпочтительного вида операции. Другие показания:
- стенокардия – постинфарктная или не поддающаяся лечению медикаментами;
- предстоящая операция на сердце (коррекция пороков миокарда, протезирование клапанов и прочее);
- дифференциальная диагностика с другими заболеваниями сердца (некоронарогенными);
- отек легких ишемического происхождения;
- подозрение на бессимптомное течение ИБС, особенно у людей опасных профессий;
- боли за грудиной неясного генеза для исключения диагноза ИБС;
- ухудшение состояния после эндоваскулярных операций (стентирование, ангиопластика);
Показанием для экстренного проведения КАГ является острый коронарный синдром – группа симптомов, по которым можно заподозрить развитие нестабильной стенокардии или инфаркта миокарда.
Одномоментно с выполнением коронарографии при необходимости в зону поражения может быть имплантирован стент.
Противопоказания
Медики утверждают, что абсолютных противопоказаний к КАГ нет. Но есть относительные противопоказания, при которых процедуру придется отложить до улучшения состояния пациента при следующих заболеваниях:
- неконтролируемые желудочковая аритмия или гипертония;
- сахарный диабет в стадии декомпенсации;
- патологии свертываемости крови;
- обострение проявлений язвенной болезни;
- нарушения психики;
- тяжелая почечная недостаточность;
- аллергия на рентген-контрастные препараты (урографин, йод);
- повышенная температура тела;
- обострение прочих хронических болезней.
После стабилизации состояния больного, врач-кардиолог решает вопрос о возможности проведения ангиографического исследования.
Осложнения коронарографии
Отзывы о последствиях коронарографии сосудов сердца со стороны врачей и пациентов позволяют сделать вывод, что это исследование безопасно при правильных действиях хирурга и соблюдении больным всех рекомендаций. Тем не менее, нельзя исключить возможность осложнений, таких как:
- гематома или отек в области введения пункционной иглы;
- кровотечение из места прокола;
- аллергические реакции на контрастные препараты;
- аритмия;
- нефропатия;
- тромбоз коронарных сосудов;
- вегетососудистые проявления (слабость, гипотензия, потливость и прочие);
Угрожающие жизни осложнения (инфаркт или инсульт) бывают крайне редко, но врач должен учитывать их вероятность, принимая решение о проведении КАГ. Специалист оценивает возраст пациента, наличие патологий сердца и хронических болезней в стадии декомпенсации.
Какой врач дает направление на КАГ
Направление на коронарную ангиографию дает врач-кардиохирург. Но попасть к нему можно только после углубленного обследования у терапевта и кардиолога. Непосредственно перед операцией пациента консультируют анестезиолог и рентгенохирург, непосредственно выполняющий вмешательство.
Стоимость коронарографии в Москве
Ангиография коронарных сосудов – это, в основном, платное исследование. Бесплатно ее могут сделать по экстренным показаниям в некоторых государственных клиниках, располагающих соответствующим оборудованием.
Цена коронарографии зависит от расходов клиники на ангиографическую установку и ее обслуживание, от стоимости расходных материалов и медицинских препаратов. Также большое значение имеют:
- статус клиники и ее ценовая политика;
- квалификация доктора, выполняющего процедуру;
- сроки пребывания пациента в стационаре;
- вид коронарного доступа (доступ через бедренную артерию стоит дешевле, чем через лучевую);
- осложняющие процедуру обстоятельства, в результате чего повышается расход материалов и препаратов.
Цена коронарографии сердца в Москве варьируется в пределах от 15000 до 61 000 рублей. Если одновременно с КАГ проводится стентирование или расширение сосудов методом баллонной дилатации, то стоимость операции увеличивается.
Ангиографию коронарных сосудов недаром называют «золотым стандартом» диагностики в кардиологии. Отзывы пациентов о коронарографии сердца, размещенные в сети Интернет, говорят о том, что при грамотном проведении процедуры, негативные последствия для здоровья наблюдаются редко. Малоинвазивная операция переносится легко и позволяет с высокой точностью определить наличие сердечных патологий, выработать правильную тактику лечения и надолго сохранить пациенту здоровье и жизненную активность.
Ангиопластика и стентирование коронарных артерий
Стент на баллоне в просвете сосуда
Подобного рода операция на сердце (стентирование) — это процесс увеличения диаметра поврежденных сердечных сосудов до их первоначального состояния. При использовании этой методики внутрь артерий помещается специальная сетчатая металлическая структура (стент), которая устанавливается в узком участке артерии и, раскрываясь (для этого служит специальный баллон, временно находящийся внутри стента), расширяет ее стенки, одновременно при этом как бы «вдавливая» в них атеросклеротические бляшки. Благодаря этому практически моментально восстанавливается нормальный кровоток по сосуду, а риск повторного возникновения стеноза у прооперированного пациента снижается во много раз. Кроме этого, стентирование сосудов сердца имеет относительно невысокую стоимость, что позволяет воспользоваться этой операцией большому числу людей.
Схема стентирования коронарной артерии
Плюсы и минусы метода
Благодаря сочетанию нетравматичного хирургического вмешательства и высокой эффективности установка стента в сосуды сердца имеет значительный ряд преимуществ перед другими методиками. К ним относятся:
- вся операция производится через прокол на бедре или предплечье, и не требует выполнения глубоких разрезов тканей;
- проводится под местным наркозом;
- не требует долгого и сложного послеоперационного лечения;
- хорошо переносится большей частью пациентов (более 90%);
- резко снижает вероятность повторного развития стенозов;
- может быть проведена не только планово, но и в экстренных случаях;
- в среднем занимает не более 30 минут;
- невысокая стоимость стентирования сосудов сердца в москве и других регионах.
Этап стентирования: раздувание баллона, на котором смонтирован коронарный стент, шприцом-манометром
При этом важно отметить, что, хотя в подавляющем большинстве случаев эта операция прекрасно переносится больными, и они в короткое время начинают идти на поправку, все же у нее имеется и ряд минусов, которые нужно знать:
- нарушение целостности оболочки артериальной стенки;
- возможная большая кровопотеря;
- нарушение работы выводящей системы;
- образование в точке прокола гематом;
- повторный стеноз в месте установки стента (к счастью, крайне редко).
Ангиографический аппарат на котором выполняется коронарография и стентирование
Обследование перед операцией, показания и противопоказания
Стент на баллоне раскрыт в области предшествовавшего сужения коронарной артерии
Основным показанием для того, чтобы установить стент в сердце, является ишемическая болезнь (ИБС), развивающаяся в том числе и после инфаркта миокарда. При этом для постановки наиболее точного диагноза, а также выбора будущего лечения (шунтирование, стентирование либо другие методы), используется коронарография. Для ее проведения внутрь артерий сердца вводят специальное рентгеноконтрастное вещество, после чего проводят просвечивание. В результате этого удается получить четкий и точный снимок коронарных артерий, а также точно установить на них пораженные участки. Результаты коронарографии являются основным материалом при проведении операции шунтирования. Также стоит сразу отметить, что как до обследования, так и после него у пациента могут быть выявлены различные противопоказания, наличие которых исключает возможность стентирования. К ним относятся:
— нарушение функций выводящих органов;
— нарушение функций системы дыхания;
— низкая кровяная свертываемость;
— аллергические реакции на вещества на основе йода;
— внутренний диаметр сосудов, в которых предполагается установить стент, менее 2 миллиметров;
— массовое поражение коронарных артерий, при котором установить конкретный участок для проведения операции не представляется возможным.
Основные виды стентов
Так выглядит стент
Все стенты для коронарных сосудов можно разделить на две большие группы — цельнометаллические и с лекарственным покрытием. Протезы первого типа представляют собой каркасы, изготовленные из хирургических нержавеющих сталей различных марок либо хромо-кобальтового сплава. Они имеют более низкую стоимость, однако их установка связана с риском развития целого ряда осложнений: тромбоза (особенно в первый месяц после операции), а также повторного стеноза. Именно поэтому после их внедрения проводится антитромбоцитарная (двойная антиагрегатная) терапия и требуется длительное наблюдение за пациентом (риск рестеноза возможен в течение года после проведения операции). В свою очередь, стент с лекарственным покрытием позволяет избежать такого типа осложнений и надежно защищает стенку сосуда от повторного сужения. Достигается это благодаря тому, что его хром-кобальтовый каркас покрывается тонким слоем полимера (обладающего биосовместимостью), который после установки стента начинает медленно высвобождать из себя лекарственное вещество, напрямую проникающее в пораженное место и препятствующее повторному образованию стеноза.
Металлический стент в руках врача
Реабилитация после операции и физические нагрузки
Начальная реабилитация после инфаркта миокарда и стентирования сосудов заключается во временном соблюдении малоподвижного (а затем — наоборот) режима, диеты (цель которой — употребление пищи с низким процентным содержанием холестерина) и приема ряда лекарств, целью которых является нормализация кровотока по сосуду, а также окончательное заживление месте пункции, через которое производилась операция. При этом назначаемые лекарства включают в себя следующие категории:
— разжижающие кровь (как правило, на основе ацетилсалициловой кислоты);
— снижающие уровень холестерина (статины);
— понижающие давление (в случае, если у пациента оно стойко повышенное).
Кроме этого, если прошедший операцию пациент является диабетиком, то для него назначают особую диету и ряд дополнительных препаратов.
Что же касается физических упражнений после стентирования коронарных артерий, то они являются обязательной частью восстановительной терапии, но могут быть назначены не раньше, чем через полтора-два месяца после операции (а в течение первой недели следует хранить строгий покой). Такие упражнения должны иметь регулярный характер, но нагрузка при этом должна быть умеренной (более точные рекомендации может дать только лечащий врач, ведущий наблюдение за пациентом).
Еще одним важным вопросом, интересующим всех людей, подвергшихся стентированию сердца, является то, сколько живут после операции. Ответить на данный вопрос точно невозможно — ведь все зависит от самого человека (и большого количества внешних факторов). Стоит лишь отметить, что большинство пациентов, прошедших стентирование сосудов сердца, оставляют о нем лишь хорошие отзывы, а продолжительность жизни (при условии соблюдения указаний и отсутствия чрезмерных нагрузок, как физических, так и нервных), достигает многих лет.
Стоимость такой операции
Стентирование сосудов сердца в разных регионах имеет разную стоимость — так, в Москве цены начинаются от 150.000 рублей, и в среднем составляют около 170. 000 (на эту сумму также влияет и выбор модели и материала стента, их количество).
Видео описание методики
Пожалуйста оцените статью
[Всего голосов: 18 Средний: 4.4/5]
Администратор
Для консультации со специалистом вы можете написать на электронную почту [email protected]
Источник
Ранее мы писали о строении сосудов сердца и о коронарографии. Настало время поговорить о том, как же в современном мире лечат поврежденные сосуды сердца.
Надо сказать, что существует 3 метода лечения пораженных артерий коронарного русла:
1. Оптимальная медикаментозная терапия. Наиболее безболезненный метод, требующий от пациента строгой дисциплины. Здесь не проводится никакой операции. Пациенту не имплантируют стенты, не пришивают шунты. Этот метод построен на том, что человек будет принимать подобранную врачом терапию и тем самым предотвратит дальнейшее развитие ишемической болезни сердца (ИБС). Это лечение состоит из двух частей: устранение симптомов (боли в груди и одышка при ходьбе) и улучшение прогноза (то есть, прием препаратов, которые как можно сильнее замедляют развитие болезни).
Источник: яндекс картинки
2. Аортокоронарное шунтирование (АКШ). Это так называемая ” большая” операция. Сначала проводится рассечение грудины – стернотомия, а затем создается обходной путь кровоснабжения участка сердечной мышцы. Выглядит это примерно так: хирург извлекает пригодный для шунта сосуд (чаше всего это вены голени) и пришивает его в обход закупоренного сосуда. Таким образом участок миокарда, который не получал свою честно заслуженную порцию крови от родной артерии, начинает ее получать от шунта. Некоторые пациенты думают, что такая операция – спасение и не придется пить пилюли. Нет, придется. И реабилитационный период довольно долгий.
Схематическое изображение операции аортокоронарного шунтирования: а и б — одиночное аортокоронарное шунтирование; в — двойное аортокоронарное шунтирование; 1 — анастомоз трансплантата (соединение шунта и аорты); 2 — трансплантат (аутовена); 3 — тромб; 4 — анастомоз трансплантата с коронарной артерией .
3. Стентирование коронарных артерий. Это тот самый метод, о котором мы поговорим наиболее подробно. В медицине эта манипуляция называется ЧТКА со стентированием, что означает “чрескожная транслюминальная коронарная ангиопластика со стентированием”. Именно такое название операции видит пациент в своей выписке. Только сюда же добавляется название стента и артерии, в которую этот самый стент был имплантирован.
Так выглядят стенты. Они бывают разной длины и диаметра. Это нужно, чтоб максимально анатомично подобрать стент для определенного сосуда.
Как проводится стентирование? Мы уже рассказывали о коронарографии. Так вот, здесь начало операции отличается мало. Дело происходит в рентген-операционной. Хирург устанавливает интрадьюссер (устройство, через которое вводится катетер) в артерию. Артерия может быть лучевая (на сгибе запястья, со стороны большого пальца), а может быть и бедренная артерия (она сидит в бедренном треугольнике. Это паховая область). Какой доступ выберет хирург, зависит от анатомических особенностей пациента. Сейчас все чаще стентирование проводят через лучевую артерию. Пациенту так намного комфортнее. Практически сразу после операции можно ходить. А вот если доступ обеспечен через бедренную артерию, то практически сутки пациент обездвижен. Сами подумайте, здорово ли это, когда сутки нельзя ходить и сгибать ногу в тазобедренном суставе? Приятного мало.
Так вот, когда доступ обеспечен, то хирург вводит тоненькую трубочку – катетер. Его диаметр 2-3 мм. Под контролем флюороскопии достигает аорты и, наконец, подбирается к устьям коронарных артерий. Кстати говоря, место доступа обезболивается, а продвижение катетера по сосудам пациент не чувствует, потому что в сосудах нет болевых окончаний.
Подобравшись к сосудам сердца врач вводит йод-содержащий контраст и наблюдает, как заполняются артерии. Таким образом хирург увидит, какая артерия испортилась, закупорилась и не питает миокард должным образом.
После того, как через место сужения продвигают гибкий проводник, туда же устанавливают миниатюрный баллончик. Баллончик раздувают до тех пор, пока сужение не уменьшится или не уйдет совсем. После этого по проводнику к месту былого сужения подводят стент. К месту сужения он приходит в закрытом состоянии. Выглядит это так, будто трубочка спалась. Хирург аккуратно устанавливает стент в место сужения, а затем его раскрывает тем же самым баллончиком. Баллон раздувается внутри стента, стент раскрывается и принимает форму сосуда. Боллаон извлекается и вуаля, просвет сосуда восстановлен, а значит миокард снова будет получать свой любимый кислород. На этом операция заканчивается. Как вы видите, никакой стернотомии здесь нет.
картинка с просторов. Описание в тексте.
Именно поэтому ЧТКА со стентированием называется малоинвазивной процедурой. В конце операции на место доступа накладывается давящая повязка. Она нужна, чтоб из места артерии, в которую хирург ставил интрадьюссер, не началось кровотечение. После процедуры пациент возвращается в палату или, за редким случаем, в отделение реанимации.
Мне шунты, стенты или только таблетки? Показание к тому или иному методу реваскуляризации (восстановлению кровотока) определяет бригада из хирурга и кардиолога. Если возможно выполнить стентирование, то выполняется оно. Если же поражение коронарного русла тяжелое, многососудистое, то скорее всего понадобится шунтирование. Нет, конечно стентирование выполняют и при многососудистом поражении. И даже за один раз имплантируют несколько стентов, но бывают такие случаи, когда это технически невозможно.
Что дальше? После стентирования пациент находится в стационаре в среднем от 1 до 3 суток. После этого пациент выписывается домой или в стационар по месту жительства. Чаще всего долечивание показано тем пациентам, которые прошли стентирование по экстренным показаниям (острый инфаркт миокарда).
Я теперь освобожден от приема лекарств? Нет, не освобожден. После стентирования в обязательном порядке нужно принимать кроверазжижающие препараты (антиагреганты) и ряд других препаратов, которые будут помогать поддерживать здоровье сердца. Антиагреганта обычно два. В медицине такая комбинация называется ДААТ – двойная антиагрегантная терапия. Один из двух этих препаратов назначается на постоянной основе, а второй в среднем на год. Нужны они для того, чтоб стент функционировал, а не затромбировался. Так же стенту нужно время, чтоб он покрылся эндотелием ( внутренняя оболочка сосуда) и стал своим в доску.
Источник: яндекс картинки
Есть ряд пациентов, которые возвращаясь в родные пенаты после стентирования начинают чувствовать себя хорошо и думают: да что я буду себя этими пилюлями пичкать?! И перестают принимать препараты. Что случается в такой ситуации? Правильно! Тромбоз стента. Эта ситуация может иметь летальный исход или тяжелые осложнения: повторный инфаркт или вообще инфаркт, если его раньше не было, а была стенокардия. Может развиться сердечная недостаточность, которая ух, как усложнит жизнь. Поэтому пренебрегать препаратами не надо.
______________________
Понравилась статья? Ставьте “палец вверх” и подписывайтесь на наш канал, чтобы не пропустить медицинские сливочки.
Берегите себя и своих близких!
Источник
