Кожа и кровеносные сосуды
Кожа – самый большой по площади орган человека. Кожа образует наружный покров, отделяющий внутренние органы и ткани от окружающей среды.

Состоит кожа из эпидермиса (от греч. epi – над и derma – кожа) – наружного слоя, и дермы (собственно кожи) – внутреннего соединительно-тканного слоя. Ниже кожи расположена гиподерма (греч. hypo – вниз), представленная жировой тканью.
Эпидермис
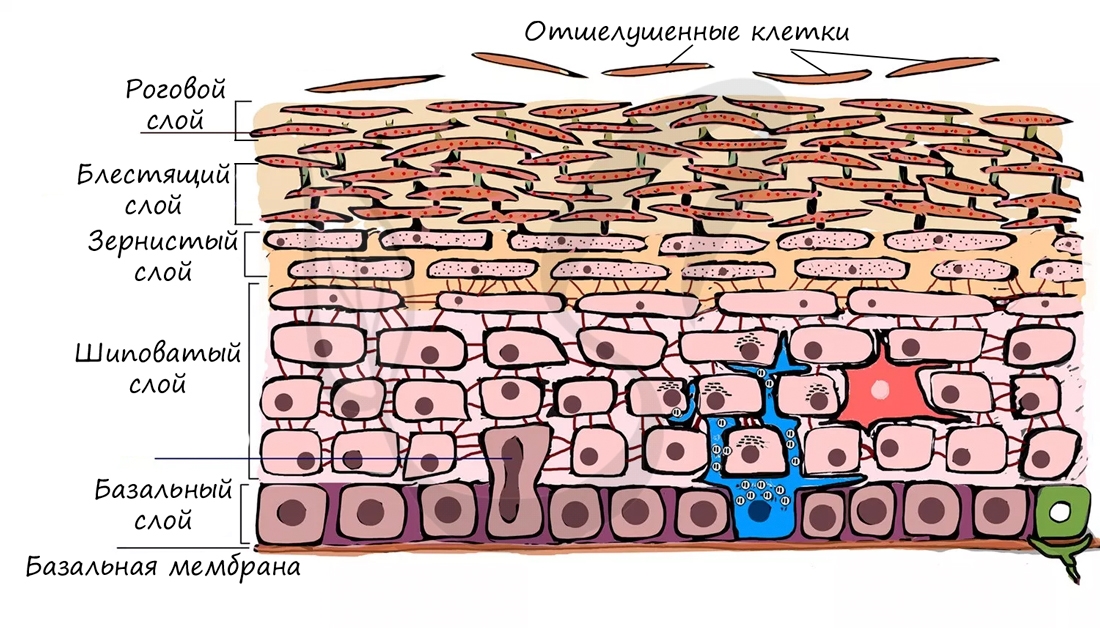
Эпидермис кожи представлен многослойным ороговевающим эпителием. В эпидермисе различают (снизу вверх) 5 слоев: базальный, шиповатый, зернистый, блестящий и роговой. В базальном слое клетки интенсивно делятся митозом, по мере перемещения клеток к поверхности они отмирают и ороговевают. Ороговение связано с накоплением клетками особого вещества – кератина.
Роговой (самый верхний) слой эпидермиса полностью обновляется за 7-11 суток. Благодаря такому обновлению эпидермис весьма устойчив к действию механических и химических факторов, является барьером для микробов – бактерий, непроницаем для воды.
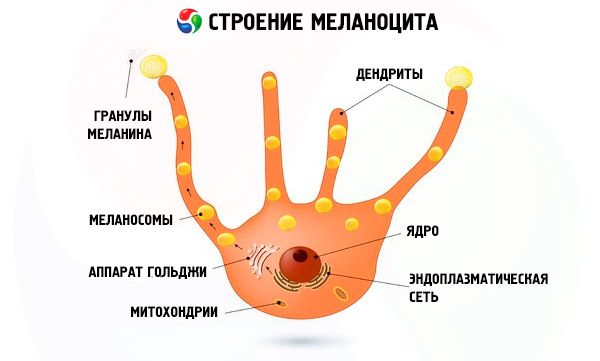
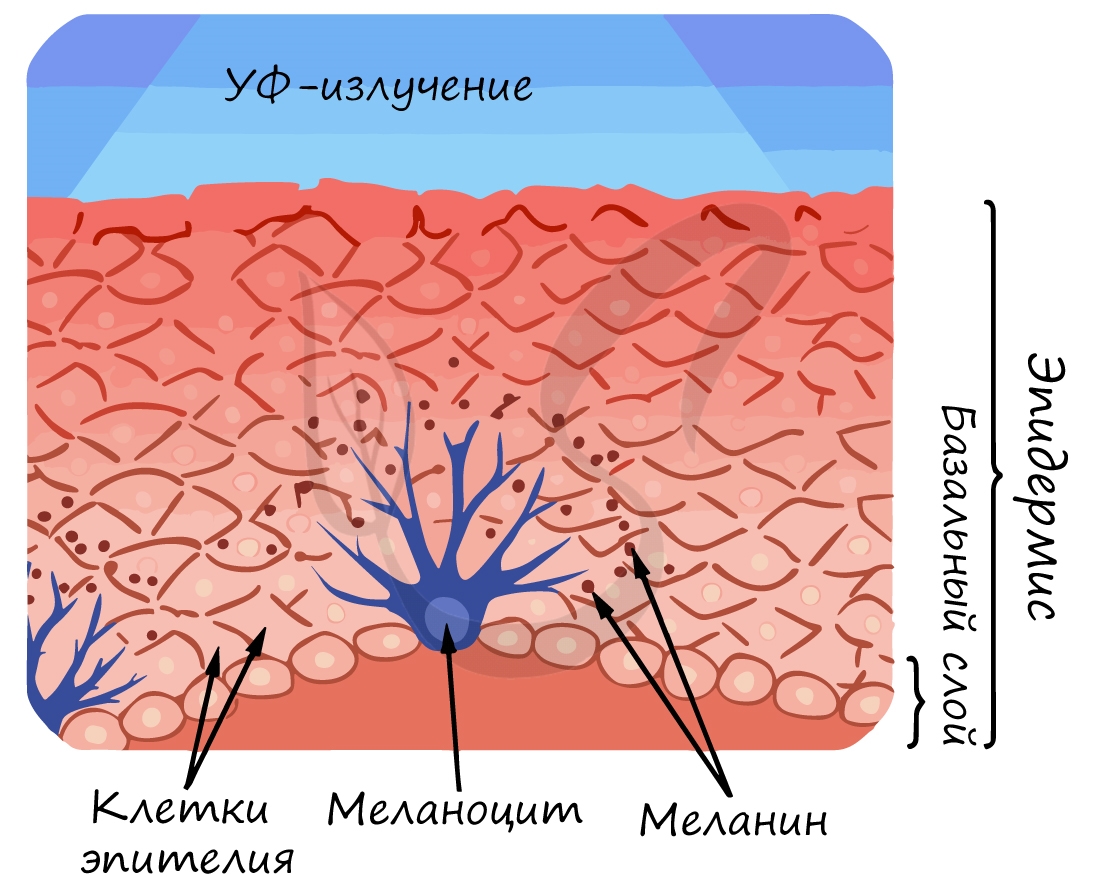
В базальном слой расположены меланоциты (от греч. melanos – чёрный) – клетки, которые накапливают пигмент черного цвета – меланин. Синтез этого пигмента усиливается при длительном нахождении на солнце, что и является причиной появления на коже “загара”.
На самом деле загар представляет защитную реакцию организма на вредное воздействие ультрафиолетовых лучей, которая препятствует их прохождению через кожу во внутренние ткани и органы.
Дерма
Под эпидермисом расположена дерма (собственно кожа), в которой можно обнаружить потовые и сальные железы, а также волосяные фолликулы (лат. folliculus – мешочек). В дерме расположены кровеносные и лимфатические сосуды, нервы, мышечные волокна.
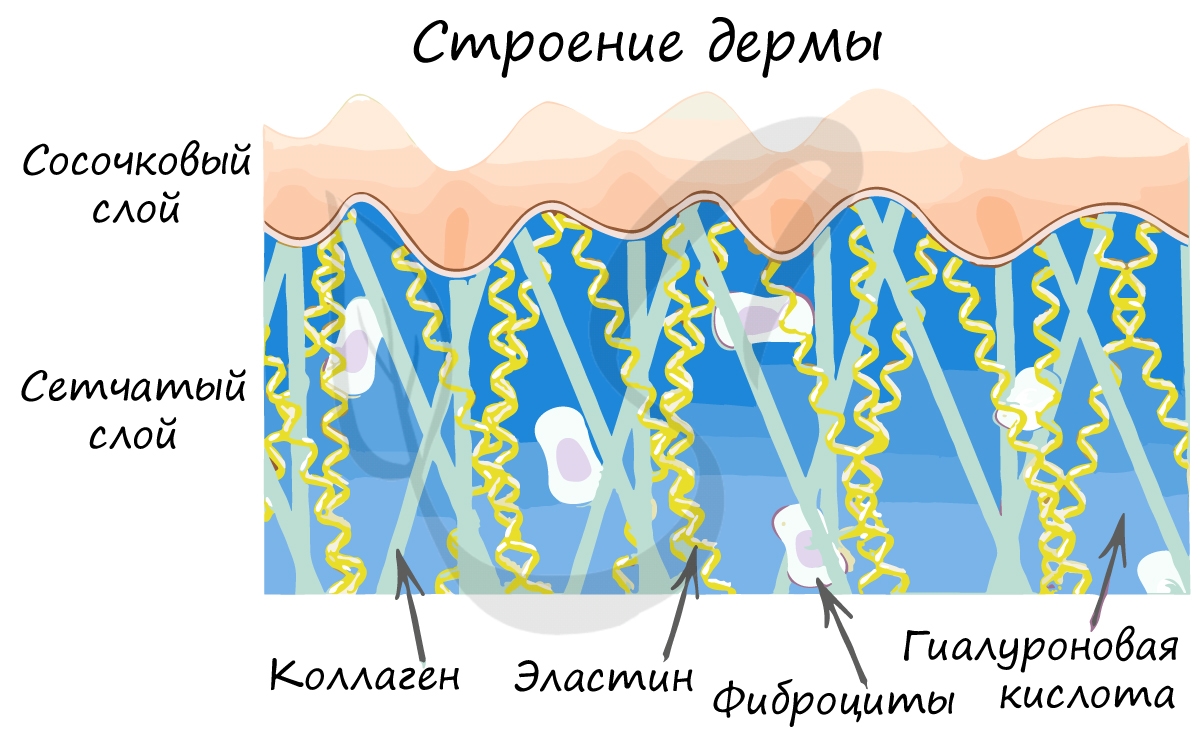
В дерме различают два слоя:
- Сосочковый
Образован рыхлой соединительной тканью в виде сосочков, вдающимися в нижние слои эпидермиса. Именно сосочковый слой определяет уникальный рисунок кожи человека. Здесь расположены кровеносные и лимфатические сосуды, нервные окончания.
- Сетчатый
Образован плотной волокнистой соединительной тканью. Структурные белки – коллаген и эластин (вместе с гиалуроновой кислотой) – придают этому слою (и коже в целом) прочность и эластичность. В сетчатом слое локализуются потовые и сальные железы, волосяные фолликулы.
Мы приступаем к изучению придатков кожи: сальных, потовых желез, волос и ногтей. Термин придатки ни в коем случае не преуменьшает значимость этих образований, он лишь подчеркивает, что все они – производное (образовались из) эпидермиса кожного покрова.
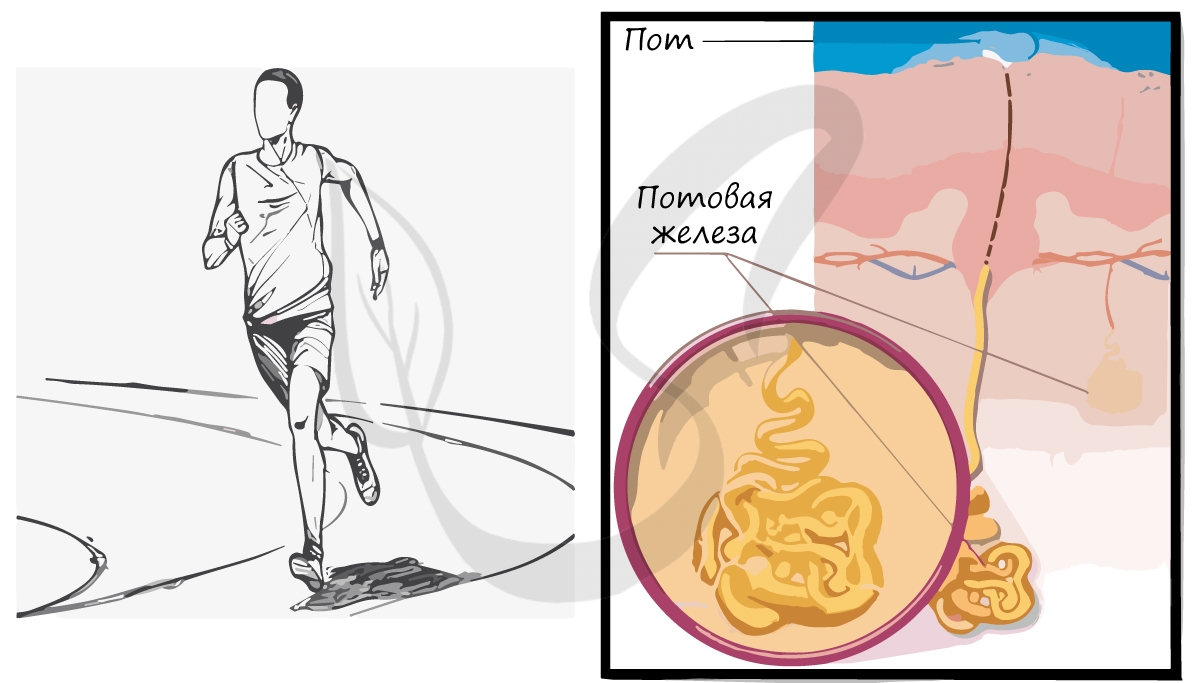
Потовые железы – трубчатые экзокринные железы, протоки которых открываются на поверхность кожи порами. Выделяют секрет – пот, в составе которого присутствует вода, мочевина, мочевая кислота, соли. Потовые железы находятся почти по всей поверхности кожи.
Функции потовых желез:
- Выделительная – удаляют из организма мочевину, мочевую кислоту
- Участие в водном и солевом обмене – с потом выделяются вода и соли для поддержания гомеостаза
- Терморегуляционная – при испарении пота кожа охлаждается, избавляясь от избытка тепла
Сальные железы расположены, в отличие от потовых, более поверхностно. Их выводные протоки могут открываться как в волосяную сумку, так и на поверхность кожи. Секрет сальных желез – кожное сало, которое предотвращает развитие на коже микробов, препятствует высыханию кожи, смягчает ее поверхность и является смазкой для придатков кожи – волос.

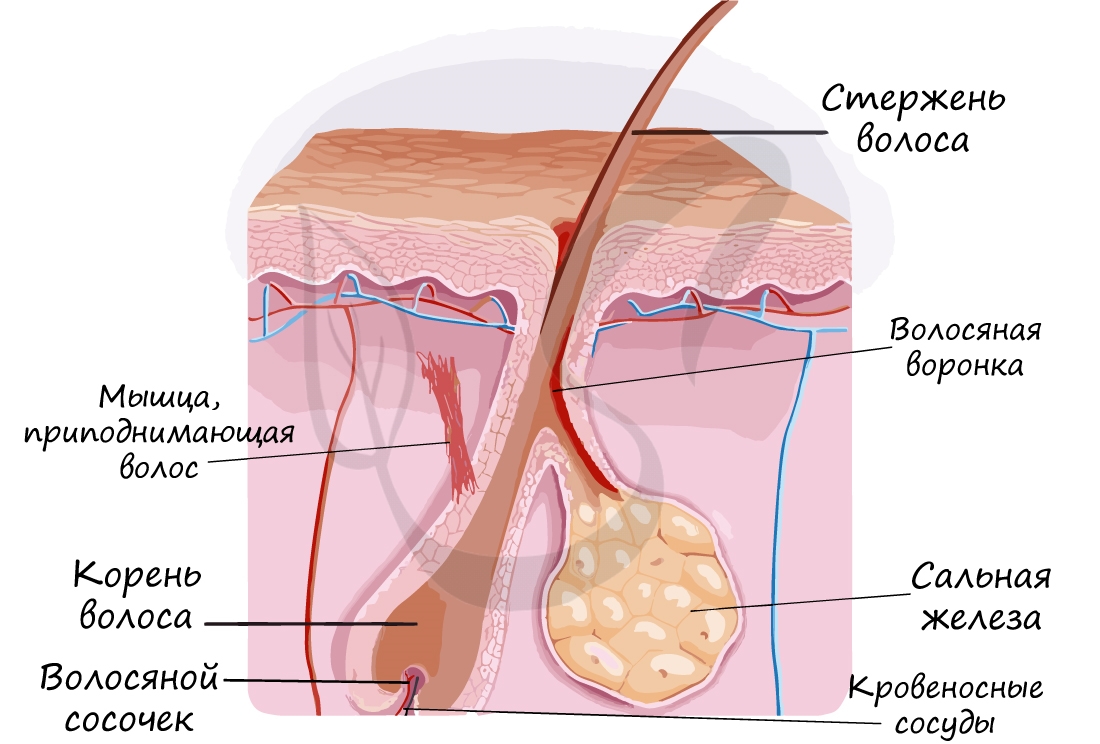
Волос – производное эпидермиса, состоящее из корня и стержня. Корень волоса заканчивается волосяной луковицей, в которую снизу входит волосяной сосочек с сосудами и нервами. Рост волос происходит за счет деления клеток волосяной луковицы. Снаружи корень волоса окружен волосяной сумкой, к которой крепится мышца, поднимающая волос.
Проток сальной железы открывается в волосяную воронку – место перехода корня волоса в стержень. Стержень состоит из мозгового и коркового вещества, представленного ороговевшими клетками. К старости количество пигмента в ороговевших клетках (чешуях) снижается, а количество пузырьков газа – увеличивается, что и является причиной поседения волос.
Волосы у человека по сравнению со многими другими животными – крошечные и не могут выполнять функцию термоизоляции. Ресницы, брови, волосы носа и уха выполняют защитную функцию. Брови служат для недопущения попадания пота, раздражителя, в глаза.
Ногти – производные эпидермиса, представляющие собой выпуклые роговые пластинки, расположенные в ногтевом ложе. Ногтевое ложе состоит из росткового эпителия и соединительной ткани, богато нервными окончаниями и кровеносными сосудами. Рост ногтя происходит за счет деления клеток росткового эпителия.
В нижней части ногтевое ложе окружено плотным кожистым валиком – кутикулой, которая предохраняет ростковую зону ногтя от попадания в нее бактерий, инородных частиц. Функция ногтя – защита чувствительной части пальца от механических повреждений и создание для нее опоры.

Кожа – орган терморегуляции
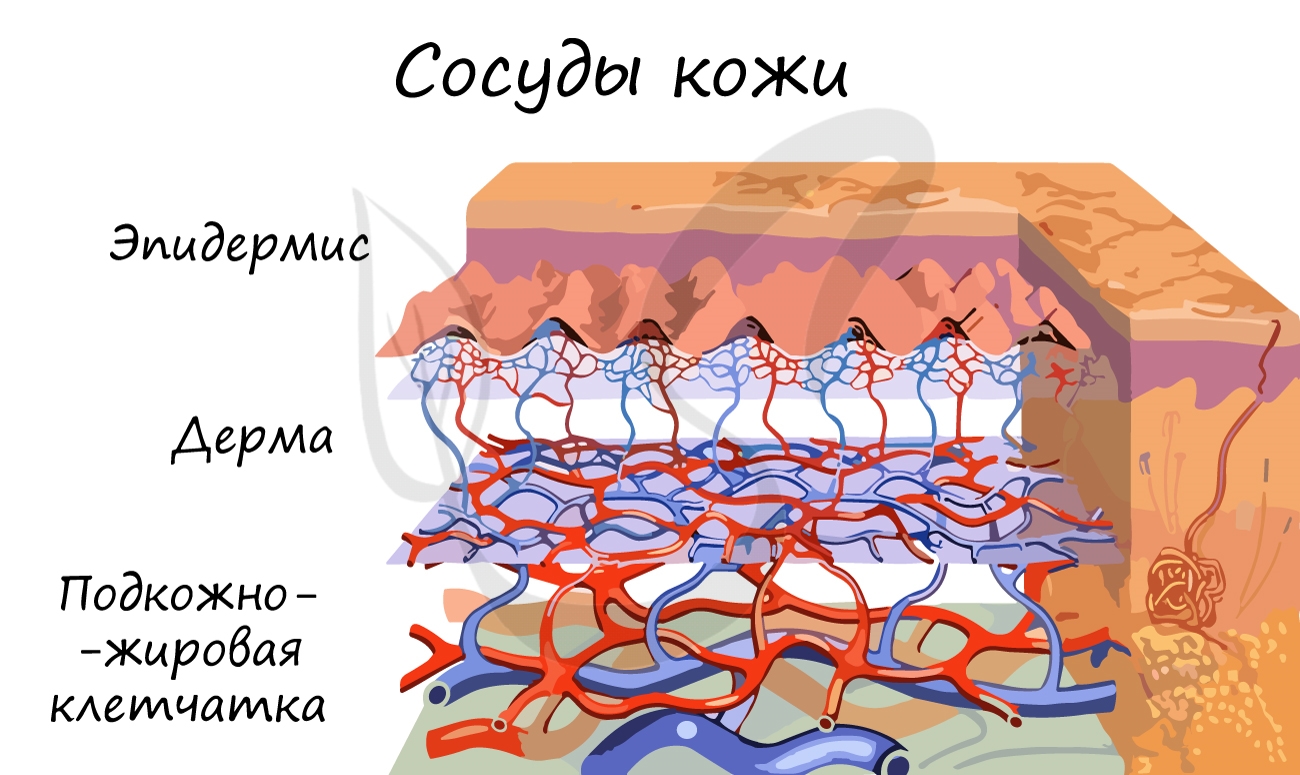
Вы уже знаете, что за счет испарения пота кожа может охлаждаться, тем самым выполняя терморегуляционную функцию. Однако, это не единственный механизм терморегуляции. В коже расположены сети кровеносных сосудов.
Во время жары сосуды расширяются, кровь заполняет их – теплоотдача увеличивается, таким образом, организм отдает лишнее тепло окружающей среде.
Во время холода сосуды сужаются, крови в них становится меньше (теплоотдача уменьшается), она устремляется во внутренние органы (печень), чтобы организм как можно дольше смог поддерживать оптимальную температуру.
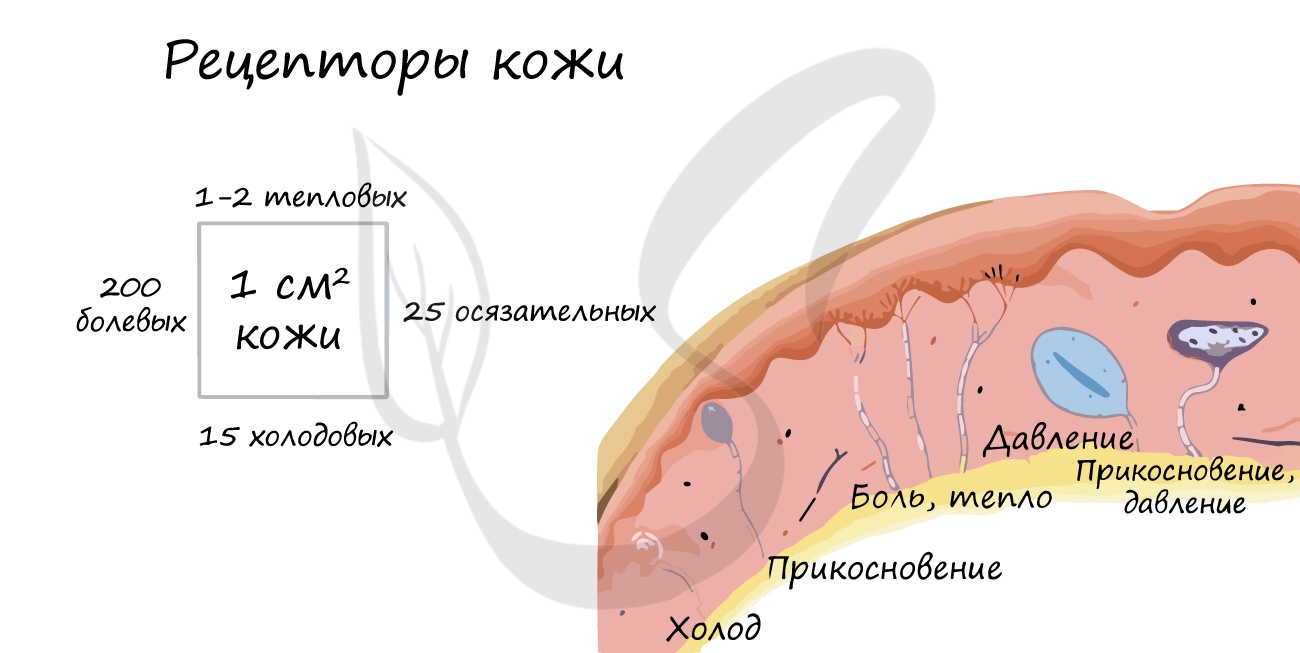
Кожа – орган осязания
В коже находятся нервные окончания (рецепторы), воспринимающие различные раздражители: холод, тепло, давление, боль. Холодовые рецепторы находятся у поверхности кожи, тепловые – залегают в дерме (собственно коже). Боль воспринимается с помощью свободных нервных окончаний.
Кожа – место синтеза витамина D
Кожа активно участвует в синтезе витамина D. В ней содержится вещество предшественник витамина D – эргостерин, который под ультрафиолетовыми лучами (вот почему полезно бывать на солнце) преобразуется в витамин D.
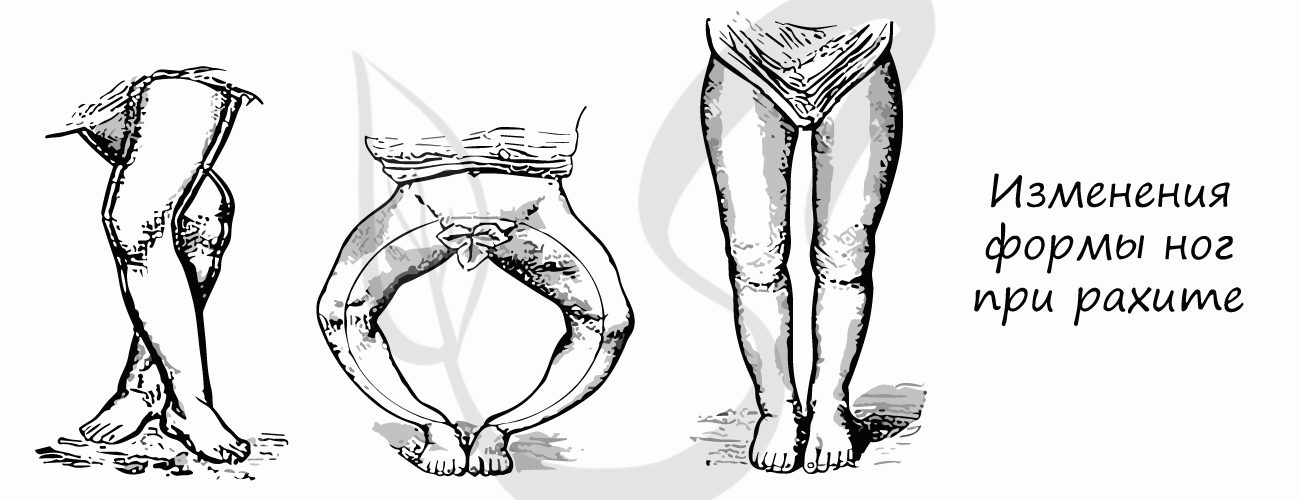
У детей при недостатке солнечного облучения (инсоляции) может развиваться рахит – размягчение костной ткани, так как витамин D участвует в усвоении кальция.
Функции кожи
В завершении статьи соберем все функции кожи воедино, в систему, для облегчения запоминания. Итак, функции кожи:
- Защитная
Защищает внутренние органы и ткани от механических повреждений, покрыта кожным салом, которое препятствует развитию болезнетворных микроорганизмов.
- Иммунная
При попадании в кожу чужеродных веществ (антигенов) происходит их распознавание и уничтожение, удаление. Воспаление кожи называется дерматит (от др.-греч. δέρμα, δέρματος – кожа + лат. itis – воспаление).
- Терморегуляционная
Терморегуляция осуществляется за счет потовых желез, кровеносных сосудов и подкожно-жировой клетчатки, которая выполняет теплоизоляцию внутренних органов и тканей.
- Выделительная
Благодаря работе потовых желез из организма удаляется мочевая кислота, мочевина – побочные продукты обмена веществ.
- Депо крови
При наполнении сосудов кожи в них может депонироваться до 1 л крови.
- Рецепторная
В коже располагаются температурные, холодовые, болевые рецепторы, а также рецепторы давления. Все они обеспечивают осязательную функцию кожи.
- Участие в обмене веществ
За счет работы потовых желез кожа принимает участие в водно-солевом обмене, а за счет образования витамина D во время инсоляции (солнечного облучения).

Заболевания
Раздел медицины, изучающий кожу, называется – дерматология. Известно тяжелое наследственное заболевание кожи – ихтиоз (греч. «ихтис» – рыба). Характеризуется нарушением ороговения кожи: образуются чешуйки, напоминающие рыбью чешую. Порой ороговение выражено настолько сильно, что несовместимо с жизнью.

© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кожа (cutis), образующая общий покров тела человека (integumentum commune), непосредственно соприкасаясь с внешней средой, выполняет ряд функций. Она защищает тело от внешних воздействий, в том числе механических, участвует в терморегуляции организма и в обменных процессах, выделяет наружу пот, кожное сало, выполняет дыхательную функцию, содержит энергетические запасы (подкожный жир). Кожа, занимающая площадь 1,5-2,0 м2 в зависимости от размеров тела, является огромным полем для различных видов чувствительности: тактильной, болевой, температурной. Толщина кожи в различных отделах тела разная – от 0,5 до 5 мм. У кожи выделяют поверхностный слой – эпидермис, образовавшийся из эктодермы, и глубокий слой – дерму (собственно кожу) мезодермального происхождения.
Эпидермис (epidermis) представляет собой многослойный эпителий, наружный слой которого постепенно слущивается. Обновление эпидермиса происходит за счет его глубокого росткового слоя. Толщина эпидермиса различна. На бедрах, плече, груди, шее и лице он тонкий (0,02-0,05 мм), на ладонях и подошвах, испытывающих значительную физическую нагрузку, – 0,5-2,4 мм.
Эпидермис состоит из многих слоев клеток, объединенных в пять основных слоев: роговой, блестящий, зернистый, шиповатый и базальный. Поверхностный роговой слой состоит из большого числа роговых чешуек, образовавшихся в результате ороговения клеток подлежащих слоев. Роговые чешуйки содержат белок кератин и пузырьки воздуха. Этот слой плотный, упругий, не пропускает воду, микроорганизмы и др. Роговые чешуйки постепенно слущиваются и заменяются новыми, которые подходят к поверхности из глубжележащих слоев.
Под роговым слоем находится блестящий слой, образованный 3-4 слоями плоских клеток, потерявших ядра. Цитоплазма этих клеток пропитана белком элеидином, хорошо преломляющим свет. Под блестящим слоем располагается зернистый слой, состоящий из нескольких слоев уплощенных клеток. Эти клетки содержат крупные зерна кератогиалина, который по мере продвижения клеток к поверхности эпителия превращается в кератин. В глубине эпителиального слоя находятся клетки шиповатого и базального слоев, которые объединяют под названием ростковый слой. Среди клеток базального слоя имеются пигментные эпителиоциты, содержащие пигмент меланин, от количества которого зависит цвет кожи. Меланин защищает кожу от воздействия ультрафиолетовых лучей. В некоторых областях тела пигментация выражена особенно хорошо (околососковый кружок молочной железы, мошонка, вокруг заднепроходного отверстия).

Дерма, или собственно кожа (dermis, s. corium), состоит из соединительной ткани с некоторым количеством эластических волокон и гладкомышечных клеток. На предплечье толщина дермы не превышает 1 мм (у женщин) и 1,5 мм (у мужчин), в некоторых местах достигает 2,5 мм (кожа спины у мужчин). У собственно кожи выделяют поверхностный сосочковый слой (stratum papillare) и более глубокий сетчатый слой (stratum reticulare). Сосочковый слой располагается непосредственно под эпидермисом, состоит из рыхлой волокнистой неоформленной соединительной ткани и образует выпячивания – сосочки (papillae), содержащие петли кровеносных и лимфатических капилляров, нервные волокна. Соответственно расположению сосочков на поверхности эпидермиса видны гребешки кожи (cristae cutis), а между ними находятся продолговатые углубления – бороздки кожи (sulci cutis). Гребешки и бороздки лучше всего выражены на подошве и ладонях, где они образуют сложный индивидуальный рисунок. Это используется в криминалистике и судебной медицине для установления личности (дактилоскопия). В сосочковом слое располагаются пучки гладкомышечных клеток, связанные с луковицами волос, а в некоторых местах такие пучки лежат самостоятельно (кожа лица, сосок молочной железы, мошонка).
Сетчатый слой состоит из плотной неоформленной соединительной ткани, содержащей пучки коллагеновых и эластических волокон, и небольшого количества ретикулярных волокон. Этот слой без резкой границы переходит в подкожную основу, или клетчатку (tela subcutanea), содержащую в большем или меньшем количестве жировые скопления (panniculi adiposi). Толщина жировых отложений не во всех местах одинакова. В области лба, носа жировой слой выражен слабо, а на веках и коже мошонки он отсутствует. На ягодицах и подошвах жировой слой развит особенно хорошо. Здесь он выполняет механическую функцию, являясь эластической подстилкой. У женщин жировой слой развит лучше, чем у мужчин. Степень отложения жира зависит от типа телосложения, упитанности. Жировые отложения (жировая клетчатка) являются хорошим термоизолятором.
Цвет кожи зависит от наличия пигмента, который имеется в клетках базального слоя эпидермиса, а также встречается в дерме.
[1]
Сосуды и нервы кожи
В кожу проникают ветви от поверхностных (кожных) и мышечных артерий, которые в толще кожи образуют глубокую дермальную и поверхностную подсосочковую артериальные сети. Глубокая кожная сеть располагается на границе собственно кожи и подкожной жировой основы. Отходящие от нее тонкие артерии ветвятся и кровоснабжают жировые дольки, собственно кожу (дерму), потовые железы, волосы, а также образуют у основания сосочков артериальную сеть.
Из этой сети осуществляется кровоснабжение сосочков, в которые проникают капилляры, образующие внутрисосочковые капиллярные петли, достигающие вершин сосочков. От поверхностной сети отходят тонкие сосуды к сальным железам и корням волос. Венозная кровь из капилляров оттекает в вены, образующие поверхностное подсосочковое, а затем глубокое подсосочковое венозные сплетения. Из глубокого подсосочкового сплетения венозная кровь оттекает в глубокое дермальное венозное сплетение, а затем в подкожное венозное сплетение.
Лимфатические капилляры кожи образуют поверхностную сеть в сетчатом слое дермы, куда впадают капилляры, залегающие в сосочках, и глубокую – у границы с подкожной жировой клетчаткой. Формирующиеся из глубокой сети лимфатические сосуды, соединяясь с сосудами фасции мышц, направляются к регионарным лимфатическим узлам.
Иннервация кожи осуществляется как ветвями соматических чувствительных нервов (черепных, спинномозговых), так и волокнами вегетативной (автономной) нервной системы. В эпидермисе, сосочковом и сетчатом слоях имеются многочисленные, различные по строению нервные окончания, воспринимающие прикосновения (осязание), давление, боль, температурное чувство (холод, тепло). Нервные окончания в коже распределены неравномерно. Их особенно много в коже лица, ладоней и пальцев кисти, наружных половых органов. Иннервация желез, мышц, поднимающих волосы, кровеносных и лимфатических сосудов осуществляется постганглионарными симпатическими волокнами, поступающими в кожу в составе соматических нервов, а также вместе с кровеносными сосудами. Нервные волокна образуют сплетения в подкожной жировой клетчатке и в сосочковом слое дермы, а также вокруг желез и корней волос.
Источник
Дата публикации 25 ноября 2020Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Купероз – это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий – сосудистых звёздочек или сеточек [1].
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
- розацеа – основная причина развития купероза;
- физиологические гормональные изменения – в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5];
- сердечно-сосудистые заболевания (артериальная гипертензия и атеросклероз);
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника, болезни печени и поджелудочной железы);
- склеродермия и наследственные аутоиммунные заболевания (болезнь Стерджа – Вебера, синдром Луи – Бар, болезнь Рандю – Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы:
- вредные привычки (курение, злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды – это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще – на лице: в области крыльев носа, лба, подбородка и щёк [9]. Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая – в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов – соединений между кровеносными сосудами [2].
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2]. Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз – покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон – их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление – это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.
Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
- I стадия – начало болезни. Отмечается периодические ощущения “приливов”. Кожа краснеет на щеках, иногда на туловище, руках и кистях [6]. На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза – преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8]. В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3].
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза:
- общий анализ мочи (ОАМ) – делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой – позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови – также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон – обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин), таблеток Аскорутин, а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5].
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10].
- Электрокоагуляция – удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия – восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия – сужение сосудов под воздействием лазерного луча [4]. Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы “запаивает” сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия – введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1]. Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11].
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5].
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10].
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К – в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С – в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D – в молочных продуктах;
- Омега-3 – в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10].
Источник
