Красные сосуды на миндалинах фото

Если простуда у ребенка долго не проходит, возможно, это не ОРЗ. Симптомы мононуклеоза похожи на ОРВИ, острую респираторно-вирусную инфекцию. Он так же возникает из-за заражения вирусом. Только этот возбудитель передается иначе и может стать причиной намного более серьезных осложнений. О том, почему мононуклеоз называют «поцелуйной болезнью» и о его признаках рассказывает MedMe.
Поцелуйная болезнь у детей: откуда берется вирус?
Вирус Эпштейна – Барр, принадлежащий к группе герпесвирусов, передается со слюной. Инфекционная болезнь монунклеоз носит также неофициальное название «поцелуйной болезни», потому что вирус выживает только во влажной слюне, а при высыхании жидкости гибнет.
Самый легкий путь заразиться действительно при поцелуях. Но это не означает, что в инфекции непременно виновата тетушка, которая не удержалась при виде пухлых щечек и обцеловала малыша (хотя так делать не стоит: с поцелуями можно передать массу возбудителей других заболеваний, от герпеса до стрептококковых воспалений).
Факт!
Виновником различных болезней могут стать также цитомегаловирус, вирус простого герпеса I типа и вирус герпеса человека IV типа. Все они также могут передаваться со слюной.
Цитомегаловирус и вирус Эпштейна – Барр чаще всего приводят к длительным и рецидивирующим формам заболеваний (журнал «Известия высших учебных заведений. Медицинские науки»).
Точно также вирус может проникать в организм при использовании общей посуды, облизывании ложки, питья из одной бутылки с водой, даже если откусить от печенья или яблока. На всем остаются капли слюны. Кроме того, малыши активно тянут в рот несъедобные предметы – те же игрушки в детском саду.
К счастью, заражение вирусом Эпштейна – Барр возможно только при близких контактах или быстром облизывании – вирус мононуклеоза достаточно нестоек во внешней среде. И заразен он не так, как ОРВИ или грипп, по воздуху не передается (только в редких случаях, когда больной чихает или кашляет в близости от лица – так обычно болеют в семьях).
По данным статистики США, 9 из 10 людей к 40 годам перенесли мононуклеоз. Российские ученые говорят о 70-80% инфицированных взрослых. Многие о перенесенной инфекции не догадываются, так как в легкой форме «поцелуйная болезнь» мало чем отличается от респираторного заболевания.
По данным исследования в России («Земский врач»), первичная диагностика мононуклеоза у взрослых из-за полиморфизма проявлений болезни бывает неверной. Более чем в 50% у пациентов до поступления в стационар стоял диагноз «лакунарная ангина», у 30% ОРВИ, кроме этого встречались варианты энтеровирусной инфекции, серозного менингита, серозного или хронического тонзиллита.
Заражаются чаще всего от здорового носителя вируса, хотя мононуклеоз может также протекать бессимптомно. Однако такие плюсы, как не самый простой путь передачи и невысокий риск инфицирования без близкого контакта и облизывания предметов отягощаются существенным минусом мононуклеоза. Он может вызывать намного более серьезные осложнения, чем обычные ОРВИ. Поэтому важно знать, как проявляется «поцелуйная болезнь».
Симптомы мононуклеоза у детей
Часто мононуклеоз действительно протекает по типу ОРВИ без особенной симптоматики. И так же, как острые респираторно-вирусные заболевания, проходит сам при симптоматическом лечении. Вот только длится дольше: в среднем болезнь занимает две-четыре недели, однако может мучить и дольше, даже до шести месяцев.
Симптомы мононуклеоза могут проявляться:
- Слабостью, утомляемостью, капризами – самочувствие действительно страдает.
- Болью в горле, которая похожа на проявления острого бактериального фарингита настолько, что порой врачи назначают антибиотики. Вот только вирус Эпштейна – Барр, как все вирусы, не реагирует на такое лечение, и боль не проходит.
- Субфебрильной, а у детей чаще фебрильной температурой – от 37,8 °C.
- Головной болью и набором признаков интоксикации организма – снижением аппетита (чему также помогает боль в горле, опухание миндалин), болью в мышцах и суставах.
- Важный признак: при мононуклеозе увеличиваются шейные и подмышечные лимфоузлы.
- На теле появляется сыпь. Причем она может быть в любом месте и долго не замечаться. Но как правило высыпания бывают на лице и груди.
- Врач при пальпации отметит отек селезенки и печени.
Так как вирус Эпштейна – Барр атакует иммунную систему, снижается уровень защиты организма. Другие вирусы и бактерии получают шанс атаковать, что «смазывает» клиническую картину мононуклеоза. По данным российских ученых, почти в 60% мононуклеоз сопровождается стойкой иммунной недостаточностью.
Важно!
Из-за особенностей симптомов мононуклеоза ставить диагноз должен врач! Обратитесь к нему, если ОРВИ у ребенка затягивается и не отмечается улучшений в течении недели или более.
В чем опасность мононуклеоза?
У «поцелуйной болезни» есть ряд весьма неприятных последствий и осложнений. Они опасны для жизни, поэтому дети с мононуклеозом и даже после него должны быть под наблюдением врача и соблюдать ряд ограничений. Чем опасен мононуклеоз?
- Отек миндалин
Порой они опухают настолько, что блокируют дыхательный просвет. Ребенку не просто больно и трудно сглатывать, у него начинаются проблемы с дыханием: голос хрипнет и сипнет, начинается одышка. Нужно срочно вызвать скорую помощь!
- Разрыв селезенки
По увеличению селезенки врачи чаще всего ставят предварительный диагноз «мононуклеоз». Это самый распространенный признак болезни. В ряде случаев отек этого органа настолько велик, что его капсула не выдерживает и разрывается. Это вызывает резкую боль в верхней части живота слева. Спасти жизнь может только экстренная операция.
Важно знать, что увеличение селезенки не проходит сразу после выздоровления. Детям показано освобождение от уроков физкультуры на 6 месяцев (или до появления признаков улучшения состояния). Точно такой же срок надо избегать высокой активности, особенно связанной с падениями, ударами и т. д.
- Желтуха
Печень также особенно сильно страдает при мононуклеозе, и снижение ее функции выражается гепатитом. Проявляется гепатит желтухой – пожелтением кожи, слизистых, глаз. Первые же признаки требуют обращения к врачу, назначения диеты и лекарственной терапии.
Важно знать, что не всегда гепатит сопровождается желтухой. Так что детям с мононуклеозом назначают анализы крови на печеночные ферменты, чтобы следить за работой органа.
- Анемия
Хотя временное анемичное состояние характерно для многих, переболевших ОРВИ, но с мононуклеозом все серьезнее. Вирус Эпштейна – Барр может разрушать эритроциты, красные кровяные клетки, которые разносят кислород в теле. В таком случае говорят о гемолитической анемии.
Кроме эритроцитов могут также разрушаться тромбоциты. Так как именно они помогают крови сворачиваться, мононуклеоз и его последствия (тромбоцитопения) проявляются легким возникновением синяков, кровотечениями из носа, долгой кровоточивостью царапин.
Определяются эти два состояния при помощи анализов крови.
- Осложнения на сердце
Вирус может поражать ткани сердца, вызывая аритмию или миокардит.
- Повреждения нервных клеток
Мононуклеоз также может вызывать судорожные приступы, энцефалит или менингит.
Кроме того, вирус Эпштейна – Барр также подозревают в провокации онкологических заболеваний – некоторых видов рака желудка, лимфомы Ходжкина, Беркитта, назофарингеальных карцином.
Диагностика и лечение
Диагноз ставит врач. Для подтверждения требуются анализы крови – общий, печеночные пробы, ПЦР-метод определения вируса. Состояние селезенки и печени оценивают при помощи пальпации и УЗИ.
- Лечение симптоматическое – противовоспалительные препараты, лекарства, помогающие от боли в горле, температуры. При необходимости доктор может назначить кортикостероиды для уменьшения отека в горле, гепатопротекторы для поддержки печени. Антибиотики используют, только если есть доказательства присоединения вторичной бактериальной инфекции.
- Важно условие выздоровления: больше лежать. Мононуклеоз коварен, и при его выявлении назначают постельный режим. Также надо побольше пить жидкости, полоскать горло или орошать носоглотку (можно применять физраствор).
- Нужно строго соблюдать назначения врача и беречь здоровье. Остаточная симптоматика может сохраняться до шести месяцев, вызывая усталость, утомляемость, проблемы с пищеварением.
Использованы фотоматериалы Shutterstock
Источник
Недуг может поражать не только глотку. Это новообразование может возникнуть на других участках тела человека или в печени. Важно, что подобные опухоли, образующиеся на фоне изменений сосудистых стенок, не перерастают в злокачественные. Поэтому обычно поход к врачу выявляет проблему, остаётся только правильно её лечить.
Ангиома горла, появившаяся из кровеносных сосудов, имеет красно-синий или фиолетовый оттенок. Опухоль, возникшая из лимфатических сосудов – бледно-жёлтая. Цвет в данном случае обусловлен лимфой, наполняющей новообразование.
Так что такое ангиома в глотке? Как проявляется недуг? Опасно ли подобное состояние для человека и как его правильно лечить? Давайте разбираться!
Разновидности ангиомы горла
Врачи-оториноларингологи выделяют два вида подобных новообразований в зависимости от сосудов, где образуется ангиома горла:
- гемангиома;
- лимфангиома.
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Если опухоль выросла из кровеносных сосудов, то её называют гемангиомой. Гемангиомы, в свою очередь подразделяют на простые (капиллярные), пещеристые (кавернозные) и ветвистые.
Все эти разновидности гемангиом внешне отличаются друг от друга. Капиллярные похожи на пятна красно-синего оттенка, наполненные кровью. Пещеристые выглядят как узловатые новообразования синего оттенка. Ветвистые имеют вид пузырей, состоящих из пульсирующих сосудов.
Лимфангиомы также имеют свою классификацию. Их подразделяют на простые, кавернозные и кистозные. Как и в случае простых гемангиом, простые лимфангиомы состоят из капилляров, но эти капилляры заполнены лимфой. Кавернозные образования имеют несколько полостей, подобно губке, где каждая из полостей заполнена лимфой. Кистозные, как уже видно по названию, представляют собой одну кисту или несколько кист, сросшихся между собой.
Ангиома гортани может длительное время не проявлять себя, находиться в спящем состоянии и проявиться, например, уже во взрослом возрасте.
Причины возникновения
Большинство медиков склоняется, что в основном болезнь носит врождённый характер. Не смотря на то, что первые признаки болезни могут возникнуть в достаточно зрелом возрасте. Чаще всего катализаторами к появлению опухоли являются ослабленный иммунитет и периоды обострения хронических заболеваний.
Также вызвать образование ангиомы могут травмы носоглотки, заболевания печени, онкологические заболевания, изменения гормонального фона, стресс.
Но главной причиной остаётся нарушение протекания беременности будущей матери, связанное с нехваткой фолиевой кислоты, эмоциональными потрясениями и переживаниями в период вынашивания ребёнка, а также перенесённые женщиной в этот период заболевания.
Симптоматика
Маленькая ангиома не причиняет больному какого-либо дискомфорта. Только разрастаясь и достигая больших размеров, она даёт о себе знать. В это время больной начинает ощущать ком в горле. Постоянное чувство нахождения постороннего предмета в глотке причиняет неприятные ощущения. Больному трудно проглатывать пищу или слюну.
Разрастаясь до голосовых связок, новообразование может вызвать появление лёгкой хрипоты в голосе.
Увеличение размера ангиомы сопровождается:
- першением в горле;
- кашлем;
- проблемы с глотанием пищи;
- наличием в слюне кровяных сгустков;
- боль в области горла.
Как правило, первые «звоночки» появляются в возрасте двадцати лет. Признак, по которому легко определить ангиому – при надавливании на новообразование она исчезает, а затем вновь проявляется.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Больших размеров обычно достигают гемангиомы. Их травмирование может спровоцировать сильное кровотечение. Лимфангиомы не разрастаются до больших размеров и привести к кровотечению не могут.
Несмотря на то, что эти новообразования не перерастают в злокачественные опухоли, оставлять их без внимания и врачебной помощи нельзя. Выраженные при наличии ангиом симптомы неблагоприятно отражаются на качестве жизни больного, а риск возникновения кровотечений грозит более серьёзными последствиями. Поэтому важно большое внимание уделять своему горлу и при появлении первых признаков болезни обращаться за врачебной помощью.
Часто данная патология встречается у беременных женщин: новообразования появляются на фоне изменения гормонального фона и сниженного иммунитета. Сложность терапии в этом случае состоит в невозможности использовать весь спектр средств борьбы с новообразованием. Но медицине известны случаи, когда после рождения малыша опухоль пропадала сама собой.
Диагностика
Диагностика и лечение данного недуга проводятся врачом – оториноларингологом. Новообразования маленького размера чаще диагностируются при обычном осмотре глотки, когда пациент приходит лечиться от тонзиллита, фарингита или при диагностике аденоидов. Опытному ЛОР-врачу не составляет труда определить новообразование по характерному цвету и внешнему виду.
Большие ангиомы заставляют пациентов целенаправленно идти к ЛОР-врачу, поскольку неприятные симптомы мешают привычному образу жизни.
Чтобы подтвердить диагноз, пациента направляют сделать фарингоскопию, магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ), рентгенологическое исследование, провести стробоскопическое исследование гортани (изучение голосовых связок).
Примечательно, что забор клеток тканей новообразования (биопсия) в этом случае не производится, поскольку подобные меры могут спровоцировать сильнейшее кровотечение.
В некоторых случаях берут мазок из глотки, чтобы исключить наличие инородных тел, склером или других онкологических заболеваний.
Лечение
Вылечить лимфангиому и гемангиому гортани на ранней стадии можно, не прибегая к хирургическим методам. Если опухоль небольшая, применяется консервативная терапия: лучевая или гормональная. Поэтому крайне важно следить за своим здоровьем и как можно раньше обратить внимание на первые тревожные сигналы организма.
Лечение лимфангиомы и гемангиомы поздних стадий предполагает хирургическое вмешательство, заключающееся в удалении новообразования. Для удаления ангиомы используются следующие методы: удаление лазером, электрокоагуляция, криодеструкция, удаление хирургическими способами.
Какой метод использовать в том или ином случае, выбирает ЛОР-врач, исходя из степени разрастания ангиомы и состояния здоровья пациента.
Хороший эффект имеет проведение склеротерапии. Во время этой процедуры в новообразование вводится спирт. Но из-за своей болезненности эту процедуру проводят крайне редко и в случаях с труднодоступными ангиомами небольшого размера.
Если вы столкнулись с ангиомой или подозреваете наличие у себя данной патологии, не тяните – записывайтесь к нам на приём!
Проведя необходимое обследование, мы верно диагностируем проблему и предложим оптимальное решение!
Пожалуйста, приходите!
Будем рады вам помочь!
Источник
Ангиома глотки – доброкачественное новообразование глотки, берущее свое начало из расширенных кровеносных или лимфатических сосудов. В зависимости от того, из какого сосуда произрастает опухоль, ангиомы глотки подразделяют на гемангиомы и лимфангиомы. На начальном этапе ангиома глотки часто не имеет клинических проявлений. При ее увеличении появляется ощущение инородного тела глотки, охриплость голоса, затруднение при глотании. Диагностика ангиомы глотки производится на основании вышеуказанных жалоб и данных фарингоскопии. Окончательная гистологическая верификация опухоли осуществляется после ее удаления. К методам лечения ангиомы глотки относятся ее хирургическое удаление, лучевая терапия и введение в опухоль склерозирующих веществ.
Общие сведения
Ангиома глотки составляет 13% от всех доброкачественных опухолей глотки и гортани. Опухоль может в течение многих лет находиться в латентном (неактивном) состоянии и лишь затем начинается ее рост. Ангиома глотки, произрастающая из кровеносных сосудов, имеет красно-синюшнюю, коричнево-красную или фиолетовую окраску. Наиболее часто она встречается на небных дужках, мягком небе, у корня языка, задней и боковой стенке глотки, миндалинах. Ангиома глотки, образовавшаяся из лимфатических сосудов, окрашена в бледно-желтый цвет, обусловленный заполняющей ее лимфой. Чаще всего локализуется в подскладочном пространстве и на надгортаннике.
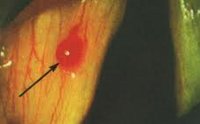
Ангиома глотки
Классификация
В основе классификации ангиом глотки, которую использует современная отоларингология, лежит их деление по виду сосудов, из которых ангиомы берут свое начало, и по структуре опухоли.
Ангиомы глотки, растущие из кровеносных сосудов, относятся к гемангиомам. В свою очередь они подразделяются на капиллярные (простые), кавернозные (пещеристые) и ветвистые гемангиомы. Капиллярные гемангиомы визуализируются как отдельные пятна сине-багрового или красного цвета и происходят из расширенных капилляров. Кавернозные гемангиомы имеют вид узловатых новообразований темно-синей окраски, покрытых истонченной слизистой. Они состоят из множества заполненных кровью полостей. Ветвистая гемангиома представляет собой расположенные под слизистой глотки припухлости, состоящие из пульсирующих и заполненных кровью сосудов. При надавливании на эти образования они спадаются, а после быстро наполняются кровью.
Ангиомы глотки, образующиеся из лимфатических сосудов, называются лимфангиомами. Среди них выделяют простые, кавернозные и кистозные образования. Простые лимфангиомы образуются из лимфатических капилляров. Кавернозные лимфангиомы имеют губчатую структуру с множеством заполненных лимфой полостей. Кистозная лимфангиома может быть в виде единичной кисты или множественных кист, иногда сливающихся друг с другом.
Симптомы ангиомы глотки
Небольшая по размерам ангиома глотки не сопровождается никакими клиническими симптомами и остается незамеченной. Неприятные ощущения пациент начинает испытывать, когда ангиома глотки достигает существенных размеров, что в первую очередь касается гемангиом. В этот период пациент начинает ощущать присутствие инородного тела в глотке и затруднения в процессе проглатывания пищи или слюны. При разрастании образования до области голосовых связок возникает охриплость голоса. Ангиомы глотки больших размеров могут стать причиной кашля и затруднения дыхания.
Гемангиома чаще достигает значительных размеров и сопровождается диффузным ростом в толщу окружающих их тканей. Даже легкое травмирование кавернозной или кистозной гемангиомы способно вызвать сильное кровотечение, в некоторых случаях приводящее к значительной кровопотере. Лимфангиомы, как правило, не достигают больших размеров и редко бывают величиной больше, чем крупная горошина. Эти ангиомы глотки не опасны в плане кровотечения.
Диагностика
Ангиомы глотки малых размеров зачастую являются случайной диагностической находкой и выявляются отоларингологом при проведении осмотра глотки в связи с другим заболеванием (фарингитом, тонзиллитом, ларингитом, аденоидами и т. п.). Достаточно большие ангиомы глотки сопровождаются типичными жалобами, позволяющими врачу заподозрить наличие доброкачественного образования. Для уточнения диагноза необходимо проведение фарингоскопии. В некоторых случаях для исключения воспалительного характера образования или сопутствующего воспалительного процесса в носоглотке производят бактериологическое исследование мазка из глотки.
100% подтверждением диагноза ангиомы глотки является характерная картина тканевого строения новообразования, определяемая при гистологическом исследовании, которое обычно проводится после удаления опухоли. Биопсия ангиомы не производится. В случае гемангиомы она опасна кровотечением, а при лимфангиоме может привести к отеку гортани и асфиксии. Дифференциальный диагноз ангиомы глотки проводят с другими доброкачественными новообразованиями (фибромой, хондромой, ретенционной кистой, папилломой, волосатым полипом глотки, диффузным полипозом) и раком глотки.
Лечение ангиомы глотки
По данным некоторых авторов эффективным способом лечения ангиомы глотки является введение в нее 70% спирта, что вызывает склерозирование и уменьшение размеров опухоли. Другие отоларингологи прибегают к данной методике только в качестве предоперационной подготовки пациента для уменьшения кровотечения из гемангиомы при ее удалении. Данный метод лечения ангиомы глотки опасен возможностью развития отека глотки с распространением на гортань и угрозой асфиксии.
Хирургическое эндоскопическое удаление ангиом глотки, имеющих узкое основание в виде ножки, осуществляется гальванокаустической петлей. Если ангиома глотки имеет широкое основание, то ее удаление производят путем диатермокоагуляции. Возможно хирургическое иссечение ангиомы, производимое в пределах неизмененных тканей. Большие ангиомы глотки, расположенные на задней ее стенке, удаляют путем боковой фаринготомии. Лучевая терапия показана в случае капиллярных или кавернозных гемангиом. Она проводится путем введения в опухоль препаратов радия и приводит к склерозированию ангиомы.
Прогноз
Ангиомы глотки являются доброкачественными новообразованиями, не склонными к малигнизации, быстрому росту, разрушению окружающих их тканей и рецидивированию. В связи с этим они имеют благоприятный прогноз как для жизни пациента, так и для выздоровления в результате адекватно проведенного лечения. Наибольшая опасность наблюдается при наличие кавернозной гемангиомы и связана она с возможностью профузного кровотечения, которое в случае большой кровопотери может привести к летальному исходу.
Источник
