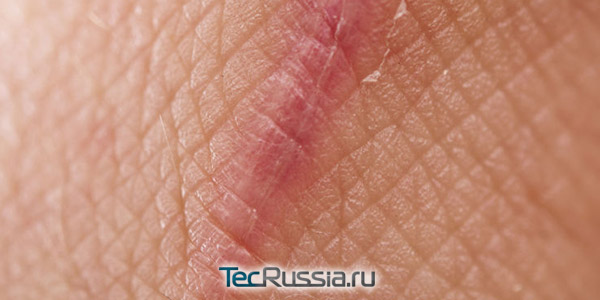
Красные сосуды на шраме

Каким бы аккуратным и опытным ни был хирург, какими бы современными шовными материалами он ни пользовался, на месте любого операционного разреза неизбежно остается рубец – особая структура из соединительной (фиброзной) ткани. Процесс его формирования делится на 4 последовательно сменяющих друг друга стадии, причем значимые внутренние изменения после сращения краев раны продолжаются еще как минимум год, а порой намного дольше – до 5 лет.
Что же происходит в это время в нашем организме? Как ускорить заживление, и что нужно делать на каждом из этапов, чтобы шрам остался максимально тонким и незаметным? TecRussia.ru рассказывает во всех деталях и дает полезные рекомендации:
Начинается сразу же, как только получено повреждение (в нашем случае – операционный разрез) и продолжается в течение 7-10 суток.
- Сразу после получения травмы возникает воспаление и отек. Из прилегающих сосудов в ткани выходят макрофаги – «пожиратели», которые поглощают поврежденные клетки и очищают края раны. Формируется тромб – в дальнейшем он станет основой для рубцевания.
- На 2-3 день активируются и начинают размножаться фибробласты – особые клетки, которые «выращивают» новые коллагеновые и эластиновые волокна, а также синтезируют межклеточный матрикс – своеобразный гель, заполняющий внутрикожные полости.
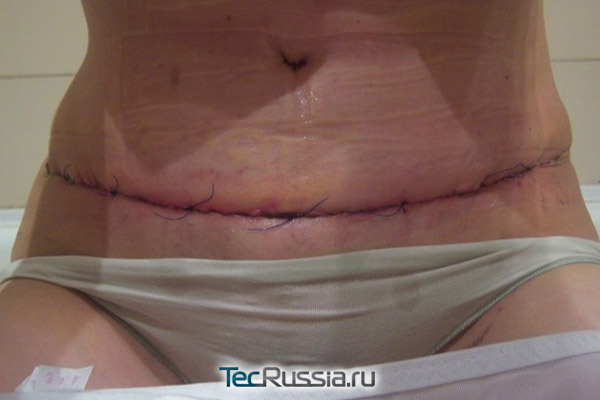
- Параллельно начинают делиться клетки сосудов, формируя в поврежденной зоне многочисленные новые капилляры. В нашей крови всегда есть защитные белки – антитела, основная функция которых – борьба с чужеродными агентами, поэтому развитая сосудистая сеть становится дополнительным барьером на пути возможной инфекции.
- В результате этих изменений на травмированной поверхности нарастает грануляционная ткань. Она не слишком прочная, и соединяет края раны недостаточно крепко. При любом, даже небольшом усилии они могут разойтись – даже несмотря на то, что сверху разрез уже покрылся эпителием.
На этом этапе очень важна работа хирурга – то, насколько ровно сопоставлены кожные лоскуты при наложении шва, нет ли в них излишнего натяжения или «подворачивания». Также, важное значение для формирования правильного рубца имеет тщательный гемостаз (остановка кровотечения), и, если необходимо, – дренирование (удаление излишков жидкости).
- Чрезмерный отек, гематома, присоединение инфекции, нарушают нормальное рубцевание и повышают риск образования грубых шрамов. Еще одна угроза в этот период – индивидуальная реакция на шовный материал, обычно она проявляется в форме местного отека.
- Всю необходимую обработку полеоперационной раны на этой стадии делает врач или медсестра под его контролем. Самостоятельно делать ничего нельзя, да и вмешиваться в естественный процесс заживления пока не имеет смысла. Максимум, что может порекомендовать специалист после снятия швов – зафиксировать края силиконовым пластырем.
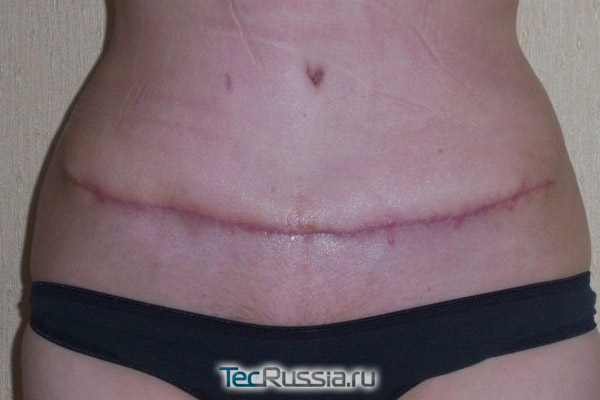
Протекает в период 10 – 30 суток после операции:
- Грануляционная ткань созревает. В это время фибробласты активно синтезируют коллаген и эластин, число волокон стремительно растет – отсюда и название данной фазы (латинское слово «фибрилла» означает «волокно») – при этом расположены они хаотично, за счет чего шрам выглядит достаточно объемным.
- А вот капилляров становится меньше: по мере заживления раны, необходимость в дополнительном защитном барьере отпадает. Но, несмотря на то, что количество сосудов в целом уменьшается, их по-прежнему относительно много, поэтому формирующийся рубец всегда будет ярко-розовым. Он легко растяжим и может травмироваться при чрезмерных нагрузках.
Основная опасность на этом этапе состоит в том, что уже срастающиеся швы все еще могут разойтись, если пациент чрезмерно активен. Поэтому так важно тщательно соблюдать все послеоперационные рекомендации, в том числе и те, что касаются образа жизни, физической активности, приема лекарств – многие из них направлены как раз на обеспечение условий для нормального, неосложненного рубцевания.
- По предписанию врача можно начинать использование наружных кремов или мазей для обработки формирующегося шва. Как правило, это средства, ускоряющие заживление: Солкосерил, Актовегин, Бепантен и тому подобные.
- Кроме того, хороший результат дают аппаратные и физиопроцедуры, направленные на снижение отечности и недопущение гипертрофии фиброзной ткани: Дарсонваль, электрофорез, фонофорез, магнитотерапия, лимфодренаж, микротоки и т.п.
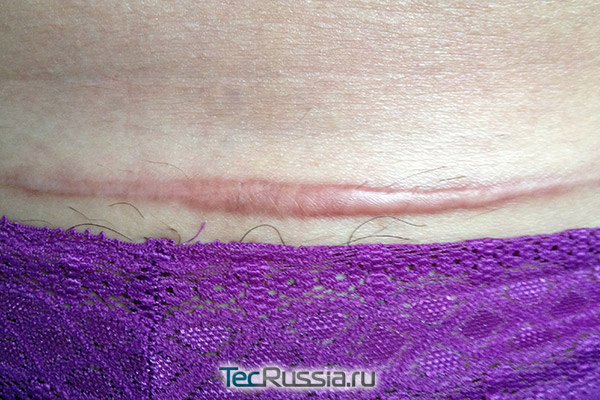
В этот период – на 30 – 90 сутки после операции – внешний вид шрама постепенно приходит в норму:
- Если на более ранних этапах коллагеновые и эластиновые волокна располагались беспорядочно, то в течение третьей фазы они начинают перестраиваться, ориентируясь по направлению наибольшего растяжения краев разреза. Фибробластов становится меньше, уменьшается и количество сосудов. Рубец уплотняется, уменьшается в размерах, достигает максимума своей прочности и бледнеет.
- Если в это время свежие соединительнотканные волокна подвергаются чрезмерному давлению, напряжению или иному механическому воздействию, процесс перестройки коллагена и удаления его излишков нарушается. В результате рубец может стать грубым, гипертрофическим, а то и вовсе приобрести способность к постоянному росту, превратившись в келоидный. В отдельных случаях такое возможно даже без воздействия внешних факторов – из-за индивидуальных особенностей организма.
На данном этапе стимулировать заживление уже незачем, пациенту достаточно избегать чрезмерных нагрузок на прооперированную зону.
- Если тенденция к излишнему фиброзу становится очевидной, врач назначает инъекции, уменьшающие активность рубцевания – как правило, препараты на основе кортикостероидов (гидрокортизон или подобные). Хорошие результаты дает электрофорез с Лидазой или коллагеназой. В менее сложных случаях, а также в профилактических целях используются нестероидные наружные средства – Контрактубекс, Дерматикс и др.
- Важно понимать, что такая терапия должна проводиться исключительно под наблюдением врача – дерматолога или хирурга. Если назначать себе гормональные мази или уколы самостоятельно, только потому, что внешний вид шва не соответствует ожиданиям или непохож на фото из интернета, можно существенно нарушить процесс восстановления тканей, вплоть до их частичной атрофии.

Начинается через 3 месяца после операции и продолжается как минимум 1 год:
- Сосуды, пронизывавшие зреющую рубцовую ткань на предыдущих этапах, практически полностью исчезают, а волокна коллагена и эластина постепенно приобретают свою окончательную структуру, выстраиваясь в направлении основных действующих на рану сил.
- Только на этой стадии (как минимум через 6-12 месяцев после операции) можно оценивать состояние и внешний вид шрама, а также планировать какие-то коррекционные мероприятия, если они необходимы.
Здесь от пациента уже не требуется столь серьезных мер предосторожности, как на предыдущих. Кроме того, допускается возможность проведения широкого спектра дополнительных корректирующих процедур:
- Хирургические нити обычно убирают гораздо раньше, чем поверхность шрама окончательно сформируется – иначе процесс рубцевания может нарушиться из-за излишнего сдавливания кожи. Поэтому сразу после снятия швов края раны обычно фиксируют специальными пластырями. Как долго их носить – решает хирург, но чаще всего срок фиксации совпадает со «среднестатистическим» сроком формирования рубца. При таком уходе след от операционного разреза будет наиболее тонким и незаметным.
- Еще один, менее известный, способ, который используется в основном на лице – инъекции ботулотоксина. «Выключение» прилегающих мимических мышц позволяет избежать натяжения формирующегося шрама без использования пластыря.
- Эстетические недостатки зрелых рубцов плохо поддаются консервативному лечению. Если гормональные инъекции и наружные мази, использованные ранее, не дали желаемого результата, то на 4-й стадии и по ее завершении применяются техники, основанные на механическом удалении фиброзных излишков: дермабразия, пилинги и даже хирургическое иссечение.
| Стадия формирования рубца и ее сроки | Основные характеристики | Лечебные и профилактические мероприятия |
| 1. Эпителизация кожной раны как ответ на повреждение тканей (первые несколько суток после операции) | В месте травмы организмом выделяются биологически активные вещества, которые вызывают развитие отека, а также запускают процессы деления клеток и синтеза коллагена. | Тщательная обработка и ушивание разреза (выполняет хирург). После снятия швов их можно заменить на пластырь, чтобы избежать излишнего натяжения краев раны. |
| 2. «Молодой» рубец (1-4 недели после операции) | Продолжается выработка значительного, как правило – даже избыточного количества коллагена. Расширение сосудов и усиление кровотока в месте травмы способствуют образованию объемного, мягкого, красного или розового рубца. | Нанесение заживляющих мазей (Солкосерил и т.п.) При наличии сильной отечности и/или угрозе разрастания фиброзной ткани – корректирующие аппаратные процедуры (микротоки, лимфодренаж и др.) |
| 3. «Созревание» рубца (начиная с 4-й по 12 недели) | Избыток соединительной ткани постепенно рассасывается, кровоток ослабевает. Шрам уплотняется и бледнеет – в норме становится от телесного до белого цвета. | Использование негормональных мазей для профилактики грубого рубцевания. При явных признаказ формирования келоида – инъекции или наружное нанесение кортикостероидов. |
| 4. Окончательная перестройка тканей (с 13 недели и до 1 года). | Коллагеновые и эластиновые волокна выравниваются по линиям наибольшего натяжения кожи. При отсутствии осложнений, из рыхлого, объемного и эластичного рубцового образования формируется тонкая белесая полосочка, почти незаметная со стороны. | Ближе к завершению этого этапа при необходимости можно применять любые механические методики коррекции рубцов: шлифовки, пилинги, хирургическое иссечение. |
Кроме местных факторов, о которых было сказано выше, процессы заживления операционных разрезов во многом зависят от следующих обстоятельств:
- Возраст. Чем старше человек, тем медленней срастаются поврежденные ткани – но тем аккуратнее будет итоговый результат. Статистически, грубые гипертрофические и келлоидные рубцы чаще возникают у пациентов моложе 30 лет.
- Наследственность. Предрасположенность к формированию крупных, неконтролируемо растущих шрамов часто бывает семейной. Кроме того, люди со смуглой и темной кожей в большей степени склонны к избыточному делению клеток соединительной ткани.
Также, нарушить нормальные процессы заживления раны и ухудшить итоговое состояние рубца могут:
- ожирение или, наоборот, недостаток массы тела;
- болезни эндокринной системы (гипо-и гипертиреоз, сахарный диабет);
- системные коллагенозы (системная красная волчанка, системная склеродермия и т.д.);
- применение лекарств (кортикостероидов, цитостатиков, противовоспалительных).
Источник
Гипертрофические рубцы часто объединяют в общую с келоидными рубцами группу патологических рубцов в связи с тем. что оба вида отличаются избыточным образованием фиброзной ткани и возникают в результате затяжного воспаления, гипоксии, присоединения вторичной инфекции, снижения местных иммунологических реакций. В анамнезе у таких пациентов иногда обнаруживаются эндокринопатии.
Однако, в отличие от келоидных рубцов, рост гипертрофического рубца начинается сразу после заживления и характеризуется образованием «плюс ткани» по площади равной раневой поверхности. Субъективные ощущения отсутствуют. Динамика изменения цвета рубца от розового до белесого происходит в те же сроки, что и у нормотрофических рубцов. Затяжная воспалительная реакция, нарушение микроциркуляции и гипоксия, затягивание репаративных процессов способствуют накоплению в ране продуктов распада, вызывающих активизацию фибробластов. их синтетической и пролиферативной активности.
В результате в месте кожного дефекта происходит избыточное накопление коллагена. Образование коллагена преобладает над его распадом из-за увеличения синтеза коллагенового белка, вследствие чего развивается фиброз и рубцы приобретают возвышающий над поверхностью кожи рельеф. Известно, что в гипертрофических рубцах клеток фибробластического ряда меньше чем в келоидных рубцах, отсутствуют гигантские, незрелые формы, «зоны роста». Доказано, что синтез коллагена в келоидах происходит приблизительно в 8 раз активнее, чем в гипертрофических рубцах, что объясняет меньшее количественное содержание коллагеновых волокон в гипертрофических рубцах, а следовательно, и массу рубца. Качественный состав коллагена также имеет отличия. Так в молодых гипертрофических рубцах обнаружено увеличение коллагена I и III типов, а также увеличение димера (бета-цепей).
Сравнительная клиническая характеристика келоидных и гипертрофических рубцов
Вид рубцов | Келоидные рубцы | Гипертрофические рубцы |
Клиническая картина | Синюшно-красный цвет, (+ ткань). Увеличиваются во всех направлениях, зуд, парестезии. Уменьшение яркости цвета и объема рубца происходит очень медленно, в течение нескольких лет. Иногда вообще рубец с возрастом не меняется. | Приподнимаются над уровнем кожи – (+ ткань). Субъективные ощущения отсутствуют. цвет изменяется, по срокам как у нормальных рубцов. |
Сроки появления | Через 2-3 недели, иногда через несколько месяцев и лет после травмы. | Сразу после эпителизации раны. |
Причина появления | Генетическая и этническая предрасположенность, зндокринопатии, иммунологические сдвиги, нарушение адаптационных способностей организма, хронический стресс, присоединение вторичной инфекции. хроническое воспаление, гипоксия, нарушение микроциркуляции. | Снижение местной реактивности, присоединение вторичной инфекции, нарушение микроииркуляции, и как следствие – хроническое воспаление, гипоксия. Возможны эндокринопатии. |
Строение келоидных и гипертрофических рубцов
Гистологическая картина растущего келоида
Эпидермис истончен, состоит из 3-4 слоев клеток, среди которых преобладают клетки нетипичной для различных слоев эпидермиса формы. Имеется вакуольная дистрофия кератиноцитов, сглаживание сосочкового рисунка, отмечается гипоплазия шиповатого слоя, слабая перифокальная вакуолизация отдельных шиповатых клеток, увеличение меланинсодержащих базальных клеток, кариопикноз. Роговой слой не изменен или истончен. Отмечается увеличение количества гранул меланина в меланоцитах и базальных кератиноцитах.
В келоидных рубцах выделяют три зоны – субэпидермальную, зону роста, глубокую зону.
В верхних, субэпидермильимх отделах имеется – сглаженность эпидермальных отростков и дермальных сосочков, явления неспецифического воспаления, мукоидное набухание коллагеновых волокон. В субэпидермальном слое – очаги юной соединительной ткани с так называемыми «зонами роста», расположенными приблизительно на глубине 0,3-0,5 см. Зона роста состоит из очагов, представленных концентрическим скоплением фибробластов, в центре которых находится отрезок регрессирующего капилляра. Считается, что перицит капиляров является стволовой клеткой для фибробластов. Поэтому скопления клеток в зонах роста – это перициты, трансформирующиеся в фибробласты. Коллагеновые волокна в зонах роста в виде рыхлых неориентированных пучков с незрелыми коллагеновыми фибриллами, диаметром 250-450 А (ангстрем) в стадии мукоидного набухания. Отмечается их некоторая «растянутость» и хаотичность ориентировки в связи с повышением тургора ткани из-за отека. Наряду с толстыми, встречаются и тонкие «коммуникационные волокна». В келоидных рубцах большое количество функционально активных малодифференцированных, юных и патологических (гигантских) фибробластов, размером от 10×45 до 12×65 мкм. с усиленным метаболизмом (70-120 в поле зрения). Многие авторы отмечают уменьшенное количество сосудов в келоидных рубцах по сравнению с физиологическими и гипертрофическими. Возможно это относительное уменьшение общей площади сосудистого русла по отношению к площади рубцовой ткани. Однако очевидно, что в растущих келоидных рубцах сосудов значительно больше, чем в старых.
В средних отделах рубца отмечается пестрая морфологическая картина. обусловленная сочетанием обширных регионов ткани с толстыми, хаотично ориентированными коллагеновыми волокнами, с очагами юной соединительной ткани, локализованными в толще рубца и локусами дистрофических изменений и воспалительных реакций. Основным структурным белком келоида является коллаген. Пучки коллагена отличаются рыхлой упаковкой, дезориентацией. Толщина коллагеновых волокон от 8 до 50 мкм. Наиболее массивные пучки коллагеновых волокон находятся в средней зоне келоида. Между коллагеновыми волокнами расположены различные популяции фибробластов – от незрелых и гигантских до фиброцитов с типичной удлиненной формой и нормальными размерами. Имеется отложение гиалина в средней и верхней части дермы. Редкие очаговые лимфоцитарно-гистиоцитарные инфильтраты вокруг сосудов поверхностной и глубокой сети. Встречается незначительное количество эластических волокон, сосудов (1-3 капилляра в 1-3 полях зрения при увеличении х504).
В межуточном веществе – отек, преобладаетгиалуроновая кислота и суль-фатированные фракции гликозаминогликанов, что рассматривается как один из признаков незрелого состояния соединительной ткани.
В средних и глубоких слоях рубца уменьшено количество клеточных элементов, межуточного вещества. Отмечается увеличение количества морфологически зрелых форм коллагеновых фибрилл. Наиболее массивные пучки коллагена в средней зоне келоида. С увеличением возраста рубца отмечается появление фиброза и склероза коллагена нижней части дермы и гиподермы.
Сосуды: Капилляры в келоидном рубце двух видов – распределительные и функциональные. В распределительных – стаз, застойные явления, что обуславливает синюшность келоидных рубцов. Отмечается диапедез эритроцитов, что свидетельствует о гипоксии тканей. В субэпидермальном слое сосудов – 3-5 в поле зрения, в зонах роста – 1 сосуд на 1 -3 поле зрения. Функциональные или питающие капилляры имеют просвет не больше 10 мк., некоторые находятся в редуцированном состоянии.
Клеточная популяция келоидов представлена редкими лимфоцитарно-гистиоцитарными инфильтратами вокруг сосудов и обилием клеток фибробластического ряда. Фибробластов – 38-78 клеток в поле зрения при увеличении х 504. Патогномоничным признаком келоида являются атипичные гигантские фибробласты. Молодые фибробласты составляют подавляющее большинство популяции. Обращает на себя внимание склонность юных клеток к симпластообразованию и формированию очагов роста, которые являются очагами незрелой соединительной ткани, локализующиейся периваскулярно. Вне очагов роста фибробласты лежат среди коллагеновых волокон.
Отсутствие плазматических клеток, незначительное количество лимфоидных клеток на различных этапах образования келоидного рубца является типичным для него признаком.
Пиронинофильная цитоплазма фибробластов свидетельствует об их высокой биосинтезирующей активности. Фиброциты встречаются в средних и глубоких слоях рубца, присутствие которых отражает протекание процесса созревания ткани.
Имеются также тучные клетки, полибласты.
Эпидермальные производные (сальные, потовые железы, волосяные фолликулы) в келоидных рубцах отсутствуют.
Разделение келоидных рубцов на молодые (до 5 лет существования) и старые (после 5 лет) весьма условное, так как мы наблюдали активные келоиды и в 6-10-летнем возрасте. Тем не менее, процесс старения (созревания) келоидных рубцов также происходит и стабилизированный, и «старый» келоидный рубец видоизменяет свою клиническую и морфологическую картину. Морфологическая картина келоидных рубцов различного возраста представлена на таблице.
Морфология келоидных рубцов
Возраст рубца | Растущий келоид (молодые – до 5 лет) | Старый келоид (после 5 лет) |
Субэпидермальный слой | Тонкий эпидермис, сглаженность сосочков. Макрофаги, молодые, атипичные гигантские фибробласты, тонкие пучки коллагеновых волокон. Сосудов 3-4 в поле зрения | Эпндермис со сглаженными сосочками. Накапливаются пигментные клетки с зернами липофусцина Коллагеновыe волокна укомплектованы в параллельные эпидермису пучки, между ними незначительное количество фиброластов макрофагов сосудов. |
«Зона роста» представлена очагами роста и рыхлыми, незрелыми пучками колагеновых волокон | В 5-10 раз шире. «Очаги роста» состоят из групп фибробластов и окружены слоем ретикулиновых и коллагеновых волокон. Сосудов 1-3 в 1-3 полях зрения. Межклеточное вещество представлено в основном гиалуроновой кислотой и фракциями гликозаминогликанов. Нет плазматических, лимфоидных клеток, мало тучных. | Сосудов 3-5 в поле зрения, уменьшается число фибробластов. Коллагеновые волокна уплотняются, уменьшается количество кислых мукополисахаридов. Появляются плазматические, лимфоидные клетки, увеличивается количество тучных. |
Гистологическая картина молодого гипертрофического рубца
Эпидермис в зависимости от формы и размеров рубца, может быть утолщенным или нормальным. Граница между эпидермисом и верхним отделом рубца часто представляет собой резко выраженный акантоз. Однако может быть сглажена, без выраженных сосочков.
Сравнительная гистологическая характеристика келоидных и гипертрофических рубцов (по данным литературы)
Гистологическая картина | Келоидные рубцы | Гипертрофические рубцы |
«Очаги роста» | В среднем слое рубца большое количество. | Отсутствует. |
Эпидермис | Истончен, сглаженность эпидермальных сосочков | Утолщены все слои, акантоз, в шиповатом слое часто митоз. |
Клеточные элементы | Отсутствуют лимфоциты, плазматические клетки, мало тучных клеток, группы полибластов. | Обширная лимфоплазмоцитарная периваскулярная инфильтрация. |
Фибробласты | 78-120 в поле зрения, представлено много разновидностей. | 57-70 в поле зрения. |
Гигантские фибробласты | Много, размером 10×45 до 12×65 мкм. | Отсутствуют. |
Миофибробласты | отсутствуют | преобладают |
Коллагеновые волокна | Толщина от 250 до 450 А в верхнем слое, глубже – от 50 мкм в виде рыхлых с мукоидным набуханием неориентированных пучков, окружают очаги роста. | От 12 до 120 мкм. Собраны в пучки, лежат волнообразно и параллельно поверхности рубца. |
Гликозаминогликаны | В большом количестве, преобладает гиалуроновая кислота, сульфатированные фракции гликозамнногликанов | В умеренном количестве, преобладают хондронтинсульфаты |
Эластические волокна | Есть только в глубоких слоях рубца. | Располагаются параллельно пучкам коллагеновых волокон |
Эпидермальные производные (волосяные фолликулы, сальные, потовые железы) | Отсутствуют. | Количество несколько уменьшено по сравнению с нормальными рубцами. |
Сосуды | 1-3 в 1-3 полях зрения в «зоне роста», в субэпидермальном слое 3-4 в 1 поле зрения. | 2-4 в 1 поле зрения. |
В верхних, субэпидермальных отделах молодых гипертрофических рубцов отмечается сглаженность эпидермальных отростков и дермальных сосочков. Рыхло расположенные тонкие коллагеновые волокна в межклеточном веществе, сосуды, клеточные элементы (лимфоциты, тучные клетки, плазматические клетки, макрофаги, фибробласты). Фибробластов больше, чем в нормальных рубцах, но приблизительно в 1,5 раза меньше, чем в келоидных. Коллагеновые волокна в верхних отделах тонкие, имеют рыхлую ориентацию и находятся в межклеточном веществе, где преобладают хондроитинсульфаты. В нижних отделах они собраны в пучки, ориентированы в горизонтальном направлении, диаметр их толще. В нижних отделах рубца плотность пучков выше, а межклеточного вещества меньше. Имеется незначительное количество эластических волокон.
В средних отделах рубца рубцовая ткань состоит из горизонтально ориентированных коллагеновых волокон, сосудов, межуточного вещества и клеточных элементов, количество которых уменьшено по сравнению с верхними отделами рубца.
В зависимости от возраста рубца соотношение между клеточными элементами, сосудами, межуточным веществом и массой коллагеновых волокон меняется в сторону преобладания волокнистых структур, а именно коллагеновых волокон.
Клеток фибробластического ряда в гипертрофических рубцах в 2-3 раза больше чем в нормальном рубце, (57- 70 в поле зрения), отсутствуют гигантские, незрелые формы. В норме 15-20 фибробластов в поле зрения. Некоторые авторы отмечают наличие в гипертрофических рубцах крупных, отросчатых, богатых актиническими филаментами фибробластов, которые называют миофибробластами. Считают, что благодаря этим актиническим филаментам, фибробласты обладают большой сократительной способностью. Было также сделано предположение, что связь актинических филаментов миофибробластов с внеклеточным фибронектином, располагающимся на коллагеновых волокнах ограничивает рост гипертрофических рубцов. Некоторые считают эту теорию надуманной, так как фибробласт – активно перемещающаяся клетка, благодаря способности образовывать длинные отростки. Актинические филаменты, по всей вероятности, и являются тем сократительным аппаратом, который помогает клеткам перемещаться. Более того, при электронно-микроскопическом исследовании мы обнаруживали их в фибробластах келоидных рубцов и в нормальных фибробластах дермы.
Сосуды: В субэпидермальном слое гипертрофического рубца сосудов 3-5 в поле зрения.
В средних отделах -2-4 в поле зрения.
Эпидермальные производные. В гипертрофических рубцах наряду с деформированными имеются нормальные волосяные фолликулы, потовые и сальные железы, но в меньшем количестве, чем в обыкновенных рубцах.
Эластические волокна: располагаются параллельно пучкам коллагеновых волокон.
Гликозаминогликаны: доминируют хондроитинсульфаты.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Источник
