Кровеносные сосуды толстой кишки

Ободочная кишка снабжается кровью из двух сосудистых магистралей: верхней брыжеечной артерии, a. mesenterica superior, и нижней брыжеечной артерии, a. mesenterica inferior.
Слепая кишка: a. ileocolica из a. mesenterica superior
Восходящая ободочная кишка: a. colica d из a. mesenterica superior
Поперечно ободочная кишка: из анастомоза arcus Riolani, образованного a. colica из a. mesenterica superior из a. colica sinistra из a. mesenterica inferior
Нисходящая ободочная кишка: a. colica sinistra из a. mesenterica inferior
Сигмовидная ободочная кишка: aa. sigmoideae из a. mesenterica inferior
Отток крови осуществляется по соименным венам в v. portae.
Иннервация:
Иннервация ободочной кишки осуществляется симпатической и парасимпатической частями вегетативной нервной системы и висцерочувствительными нервными проводниками. Источниками вегетативной иннервации являются верхнее брыжеечное сплетение, нижнее брыжеечное сплетение и межбрыжеечное сплетение связывающее предыдущие, к которому подходят парасимпатические волокна от truncus vagalis posterior. От перечисленных сплетений к брыжеечному краю толстой кишки подходят нервные ветви, rr. colici, которые и проникают в толщу стенки, где формируют внутристеночные нервные сплетения. Слепая кишка и правая половина ободочной кишки иннервируются преимущественно из верхнего брыжеечного сплетения, левая половина – из нижнего брыжеечного сплетения. Из всех отделов наиболее богат рецепторными образованиями илеоцекальный отдел, в частности valva ileocaecalis.
По ходу толстой кишки нервные волокна формируют так называемое plexus colicus:
Афферентная иннервация: посегментная иннервация – от передних ветвей нижних грудных и верхних поясничных спинномозговых нервов, а так же по rr. colici n. Vagi.
Симпатическая иннервация обеспечивается волокнами plexus coeliacus по ходу артерий, снабжающих орган кровью.
Парасимпатическая иннервация обеспечивается rr. colici n. vagi, а так же nn. Splanchini pelvini от nuclei parasympathici sacrales.
Лимфоотток:
От слепой кишки- в nodi lymphoidei caecales, ileocolici, mesenterici superiores et lumbales dextri;
От восходящей ободочной кишки- в nodi lymphoidei paracolici, colici dextri, mesenterici superiores et lumbales dextri;
От поперечной ободочной кишки- в nodi lymphoidei paracolici, mesenterici superiores et lumbales dextri;
От нисходящей ободочной кишки- в nodi lymphoidei paracolici, colici sinistri, mesenterici inferiores et lumbales sinistri;
От сигмовидной ободочной кишки- в nodi lymphoidei sigmoidei, mesenterici inferiors et lumbales sinistri.
Colon ascendens( восходящая ободочная кишка) Контактирует с:
1.квадратной мышце поясницы (quadratus lumborum),
2.подвздошно-реберной мышце (mm. iliacostalis )
3.нижней части правой почки
4.нередко отделяется от передней брюшной стенки петлями тонкой кишки
Связи поперечной ободочной кишки (Colon transversum):
1.сверху с ней соприкасается печень, желчный пузырь, желудок, хвостовая часть pancreas и нижний конец селезенки.
2.Спереди прикрыта на большем своем протяжении большим сальником.
3.сзади поперечная ободочная кишка пересекает нисходящую часть 12-п.к.(pars descendens duodeni), головку pancreas.
4.посредством брыжейки ( mesocolon г transversum) прикрепляется к задней брюшной стенке
Связи ниcходящей кишки(Colon descendens ) :
1.Спереди с петлями тонкой кишки.
2.сзади она прилежит к диафрагме, ниже к квадратной мышце поясницы ( m. quadratus lumborum).
3.с латеральным краем левой почки.
Связи сигмовидной кишки:
1.Спереди сигмовидную кишку прикрывают петли тонкой кишки.
2.Пустая сигмовидная кишка средней величины обычно располагается большей своей частью в полости малого таза, достигая правой стенки последнего.
Мобильность толстой кишки.
Во время вдоха во фронтальной плоскости флексуры следуют за куполом диафрагмы и движутся вниз и несколько медиально примерно на 3 см.
В сагиттальной плоскости флексуры движутся вперед и вниз. Суммарно движение: сверху вниз, спереди назад, латеро- медиально.
Поперечно-ободочная кишка вниз во фронтальной плоскости.
Тест мобильности восходящей и нисходящей кишки.
ИПП.Больной на спине с согнутыми ногами. Валик под головой.
ИПВ. Врач со стороны тестируемой кишки . Захватываем кишку ( 1 палец снизу кишки, 2 – 4 пальцы сверху). Врач совершает внутреннюю ротацию и трансляцию к пупку затем обратное движение. Эти два движения должны быть свободными и равноамплитудными. Если это движение ограничено , то это может быть из-за фасции Тольда ( если ограничена наружная трансляция), если ограничена внутренняя трансляция , то это может быть из-за спаек, хронических воспалений, опухоли.
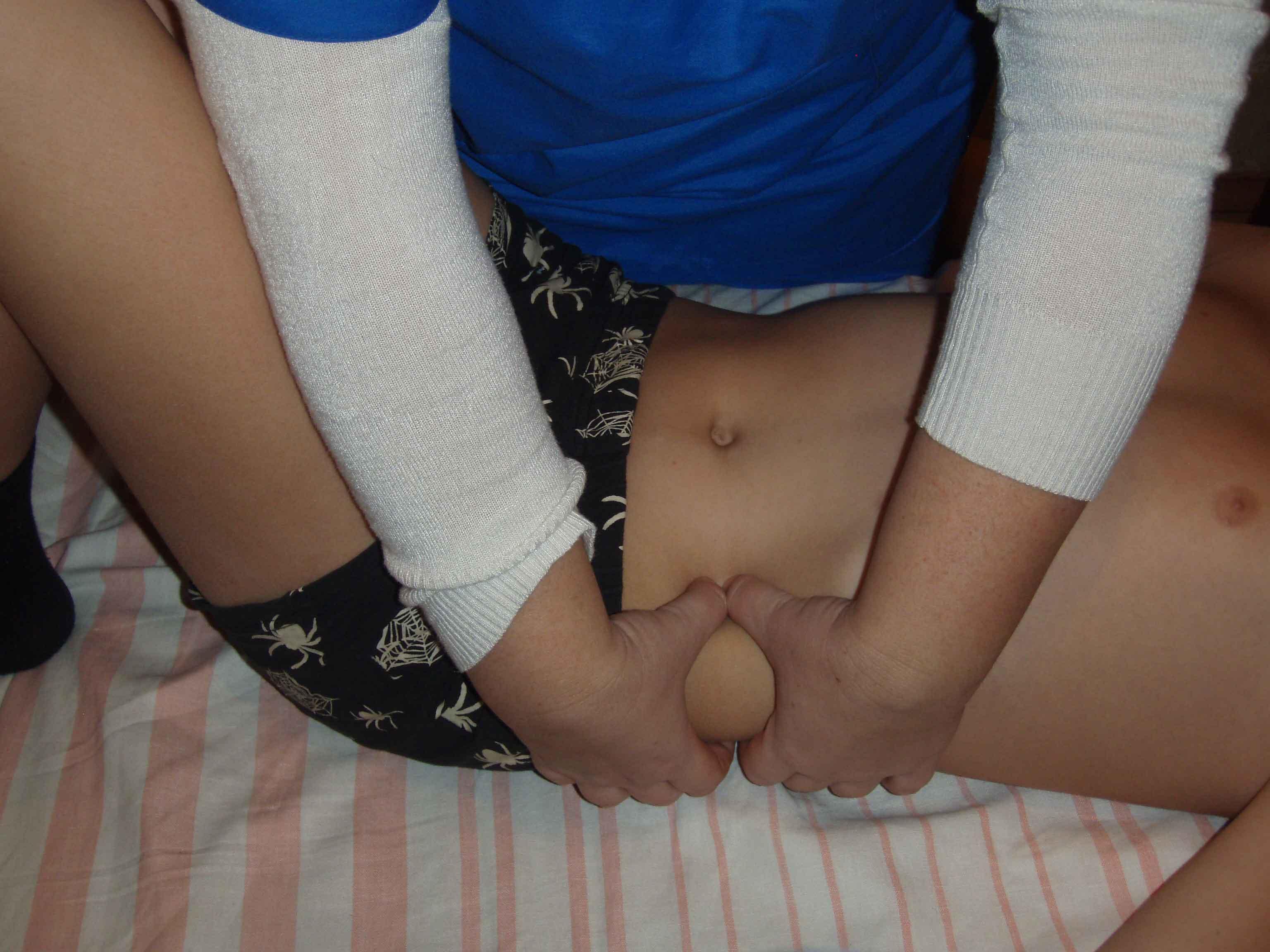
Рисунок 51.Пальпация нисходящей ободочной кишки.
Техника восстановления мобильности восходящей и нисходящей кишки.
Выполняем прямую или не прямую технику.
Показания:
1.Улучшение мобильности толстой кишки
2.Запоры
3.Высвобождение фасции Тольда (обменные нефропатии, аллергии).
4.Аднекситы.
5.Хронические колиты.
ИПП. Как при тесте.
ИПВ. Поза шевалье.
При выполнении прямой ( полупрямой техники) врач одной рукой захватывает кишку, метакарпальные суставы другой руки на остистые отростки L1-2. Совершаем прямыми руками разнонаправленные движения сначала в сторону хорошего движения, затем в сторону ограничения. До ощущения расслабления.
Техника мобилизации купола слепой кишки.
ИПП.Пациент лежит на спине с согнутыми ногами.
ИПВ. Врач стоит на уровне грудной клетки слева лицом к ногам больного.
В начале движения кожа предварительно смещается латерально. Концы пальцев мягко погружаются в ткань, цепляют крючком слепую кишку с наружней стороны. Легкая тракция (ввести слепую кишку в состояние «преднапряжения»). Далее слепая кишка ритмично накатывающим движением смещается кнутри и возвращается обратно. Завершить технику тягой к левому плечу пациента.

Рисунок 52. Мобилизация купола слепой кишки.
Илеоцекальный клапан (Баугиниева заслонка).
Проекция на поверхность живота: Если провести воображаемую линию, соединяющую пупок и SIAS и поделить ее на равные три части. Проекция илеоцекального клапана находится в точке, соответствующей 1/3 от SIAS (точке Мак-Бурнея).
Диагностический тест:
ИПП: Лежа на спине.
ИПВ: Справа от пациента, лицом к нему. Большим или 2-м, 3-м пальцем правой руки встать на точку проекции илеоцекального клапана. «Пальпаторный аккорд» на илеоцекальный клапан (мягко погрузиться в ткань, почувствовать под пальцами «бугорок» клапана).
Прослушивание мотильности ткани.
Затем произвести ротацию пальцами вправо или влево, сравнивая объём пассивного смещения тканей.
Интерпретация:В норме все сфинктеры организма ритмично закручиваются по часовой стрелке и обратно. То есть под пальцами можно почувствовать ритмичное закручивание ткани по часовой стрелке («инспир») и обратно (« экспир»). Если такового движения нет, это может свидетельствовать о следующем:
наличие общего спазма сфинктера
фиксированность сфинктера в открытом положении – инспир (движение по часовой стрелке)
фиксированность сфинктера в закрытом положении – экспир (движение против часовой стрелки)
На проблему так же указывает ограничение объема смещения тканей при их закручивании пальцами.
Коррекция:
Релаксация илеоцекального клапана.
Прямые техники:
Начальная тракция с последующим резким снятием напряжения по типу рикойла (в положении пациента лежа на спине).
Ввести ткань в «преднапряжение». Закрутить по часовой стрелке (против барьера). Удерживать до расслабления. При необходимости в конце техники на вдохе совершить резкий отскок пальцев вверх в воздух по типу рикойла.
Ритмическая мобилизация (в положении пациента лежа на спине).
Ввести ткань в «преднапряжение». Ритмично усиливать ротационное движение по часовой стрелке до достижения релиза.
Непрямые техники:
Индукционная техника (в положении пациента лежа на спине).
Лечение состоит в следовании за доминантным движением и акцентировании его до достижения релиза.
Деинвагинация илеоцекального соединения (мобилизация илеоцекального угла).
ИПП: Лежа на спине.
ИПВ: Справа от пациента, лицом к нему.
2-й, 3-й палец левой руки фиксируют caecum в левой подвздошной области, латеральнее проекции илеоцекального клапана. 2-й, 3-й пальцы правой руки захватывает ileum, медиальнее проекции илеоцекального клапана.
Ввести ткань в «преднапряжение».
Фаза 1: На вдохе удерживать данное положение.
Фаза 2: На выдохе фиксировать caecum, оттягивать в сторону ileum до достижения нового этапа «преднапряжения». Выполнять до расслабления тканей.
Тестирование и коррекция печеночного угла.
ИПП. Сидя на кушетке.
ИПВ. Врач стоит за спиной больного. Левая стопа врача стоит на кушетке. Врач устанавливает руки в проекции печеночного угла ( правая рука на восходящей кишке, левая -на ободочной). Врач кифозирует больного, чтобы глубже войти. Врач производи правую латерофлексию за счет отведения левого бедра и левую ротацию (прямая техника). Через 8 секунд ждем расслабления. Выходим на новый физиологический барьер. re-test.
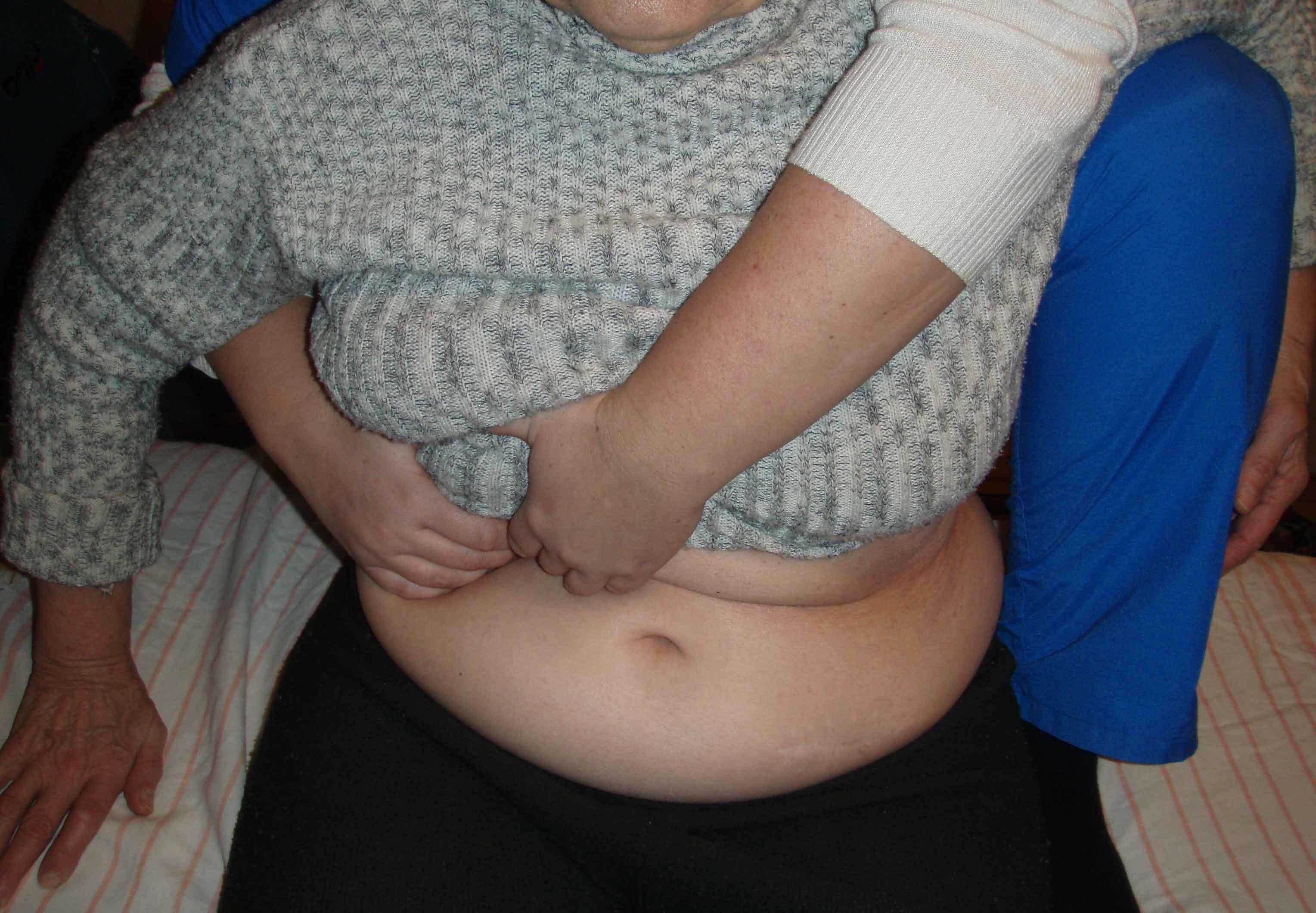
Рисунок 52. Раскрытие печеночного угла ободочной кишки.
При выполнении непрямой техники врач выполняет левую латерофлексию и правую ротацию.
Тестирование и коррекция селезеночного угла.(Т7-9).
ИПП. Сидя на кушетке.
ИПВ. Врач стоит за спиной больного. Правая стопа врача стоит на кушетке. Врач устанавливает руки в проекции печеночного угла ( правая рука на восходящей кишке, левая -на ободочной). Врач кифозирует больного , чтобы глубже войти. Врач производи левую латерофлексию за счет отведения левого бедра и правую ротацию( прямая техника). Через 8 секунд ждем расслабления . Выходим на новый физиологический барьер. re-test.
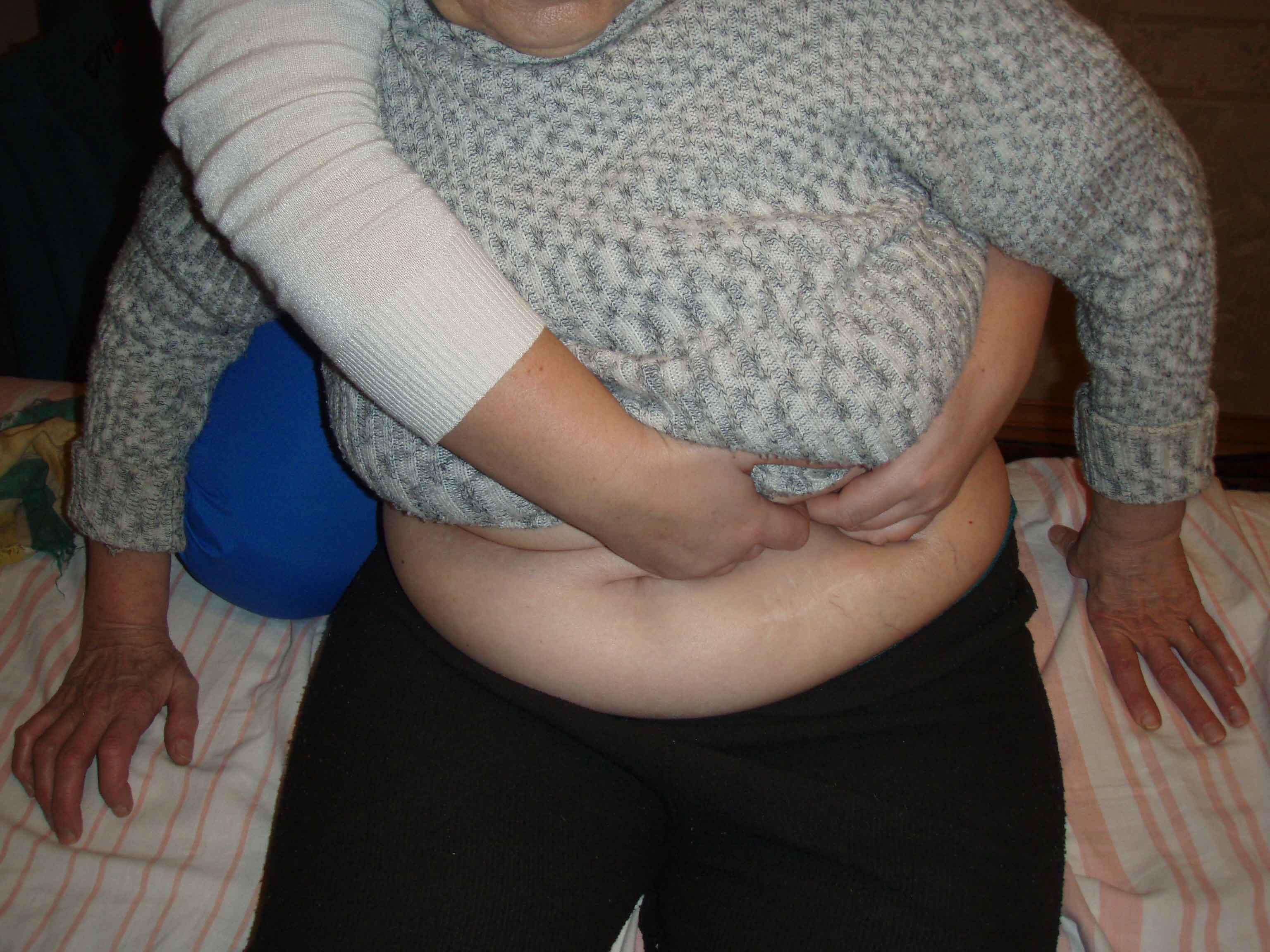
Рисунок 53. Раскрытие селезеночного угла ободочной кишки.
При выполнении непрямой техники врач выполняет правую латерофлексию и левую ротацию.
Ритмическая мобилизация правой части поперечно- ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, в изголовье, лицом к ногам пациента.
Кисти лежат одна на другой на правой реберной дуге. Концы пальцев на левом внутреннем крае поперечной ободочной кишки.
В начале движения кожа предварительно смещается латерально и каудально. Затем, в момент выдоха и во время дыхательной паузы, пальцы мягко погружаются в ткань, захватывают крючком правую часть поперечной ободочной кишки. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается в направлении правого плеча и возвращается обратно.
Ритмическая мобилизация левой части поперечно- ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, в изголовье, лицом к ногам пациента.
Кисти лежат одна на другой на левой реберной дуге. Концы пальцев на левом внутреннем крае поперечной ободочной кишки.
В начале движения кожа предварительно смещается латерально и каудально. Затем, в момент выдоха и во время дыхательной паузы, пальцы мягко погружаются в ткань, захватывают крючком левую часть поперечной ободочной кишки. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается в направлении правого плеча и возвращается обратно.
Ритмическая мобилизация сигмовидной ободочной кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Справа от пациента, лицом к ногам пациента. Установить кисти рук одна на другой в правой подвздошной ямке, латеральнее петли сигмовидной кишки.
В начале движения кожа предварительно смещается каудально. Концы пальцев мягко погружаются в ткань, цепляют крючком сигмовидную кишку снизу. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично накатывающим движением смещается краниально, в направлении правого плеча и возвращается обратно. Завершить технику тягой к правому плечу пациента.

Рисунок 54. Мобилизация сигмовидной кишки.
Ритмическая мобилизация брыжейки сигмовидной кишки.
Проекция на поверхность живота: От пупка два пальца вниз и два пальца вправо- проекция начала корня брыжейки сигмовидной кишки . Брыжейка идет веерообразно к сигмовидной кишке.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Слева от пациента, лицом к голове.
Большой палец левой руки установить на точку проекции начала корня брыжейки сигмовидной кишки. Вилку 2,3 пальцев правой руки установить на крылья брыжейки. Создать в тканях «перднапряжение». Левая рука- фиксирующая. Правую руку ритмически смещать в сторону левого тазобедренного сустава, растягивая брыжейку.
Rectum (прямая кишка).
Прямая кишка, являясь последним отделом толстой кишки, служит для скопления и выведения каловых масс. Начинаясь на уровне мыса, она опускается в малый таз впереди крестца, образуя два изгиба в передне-заднем направлении: один, верхний, обращенный выпуклостью кзади, соответственно вогнутости крестца -(flexurа sacrdlis); второй, нижний, обращенный в области копчика выпуклостью вперед, – промежностный ( flexura perinedlis).
По отношению к брюшине в прямой кишке различают три части: верхнюю, где она покрыта брюшиной интра- перитонеально, с короткой брыжейкой – mesorectum, среднюю – расположенную мезоперитонеально, и нижнюю – экстраперитонеальную.
Стенка прямой кишки состоит из слизистой и мышечной оболочек и расположенными между ними мышечной пластинки слизистой оболочки ( lamina muscularis mucosae, и подслизистой основы, tela subrmicosa).
Кольцевидное пространство между синусами и заднепроходным отверстием носит название геморроидальной зоны( zona Itemorrhoicldlis); в толще его находится венозное сплетение( plexus hemorrhoidais) (болезненное расширение этого сплетения называется геморроем, вызывающим сильное кровотечение, геморею, откуда и произошло название этой области).
Мышечная оболочка( tunica musculari), состоит из двух слоев: внутреннего – циркулярного и наружного – продольного.
Топография прямой кишки.
Позади прямой кишки находятся крестец и копчик, а спереди у мужчин она примыкает своим отделом, лишенным брюшины, к семенным пузырькам и семявыносящим протокам, а также к лежащему между ними непокрытому участку мочевого пузыря, а еще ниже – к предстательной железе. У женщин прямая кишка спереди граничит с маткой и задней стенкой влагалища на всем его протяжении, отделенная от него прослойкой соединительной ткани прямокишечно-влагалищный карман (septum rectovaginale).
Кровоснабжение и лимфоотток прямой кишки.
Артерии – ветвями верхней и нижней брыжеечной артерии (a. mesenterica superior et a. mesenterica inferior). Кроме того, к среднему и нижнему отделу прямой кишки подходят ветви из внутренней подвздошной и верхней и нижней прямокишечной (a. iliaca interna – аа. rectales med. et inf). При этом нижняя прямокишечная артерия (a. rectal is inf.) является ветвью собственной внутренней артерии (а. pudenda interna).
Вены впадают через верхнюю брыжеечную вену (v. mesenterica superior) и нижнюю брыжеечную вену (v. mesenterica inferior) в полую вену (v. portae). Из среднего и нижнего отделов прямой кишки отток венозной крови происходит во внутреннюю подвздошную вену (v. iliaca interna) (в систему нижней полой вены).
Отводящие лимфатические сосуды толстой кишки впадают в узлы, расположенные по питающим ее артериям (20-50 узлов).
Иннервация.
Преганглионарные симпатические волокна выходят из боковых рогов спинного мозга V-XII грудного сегментов, идут в симпатический ствол по rami communikantes albi и далее в составе nn. Splanchnici majores (VI-IX) до промежуточных узлов, участвующих в образовании солнечного и нижнего брыжеечного сплетений ( ganglia celiaka и ganglia Mesentericus sup. et inf.). прямая кишка из нижнего брыжеечного сплетения pl. Mesentericus . inf.).
Эфферентная парасимпатическая иннервация для сигмовидной и прямой кишки (colon sigmoideum и rectum) – висцеральные и тазовые нервы (nn. splanchnici pelvini)). Прямая кишка в связи с наличием в ее стенке не только гладкой, но и поперечнополосатой мускулатуры (m. sphincter ani externus) иннервируется не только вегетативными нервами, но и анимальным нервом – срамным нервом (n. pudendus (pars analis)). Этим объясняется малая чувствительность ампулы прямой кишки и сильная болезненность анального отверстия.
Поднятие прямой кишки.
ИПП: Лежа на спине, ноги согнуты.
ИПВ: Сбоку от пациента, лицом к ногам пациента, на уровне правого плеча.
1) Установить кисти одна на другой в лобковой области. Пальцы направлены каудально и слегка влево в направлении прямой кишки.
В начале движения кожа предварительно смещается каудально. Во время выдоха концы пальцев мягко погружаются каудально вглубь. Легкая тракция (ввести кишку в состояние «преднапряжения»). Далее кишка ритмично смещается краниально, в направлении правого плеча и возвращается обратно. Завершить технику тягой к правому плечу пациента.
2) Кисти рук развернуть друг к другу тыльными поверхностями, установить вертикально пальцами вниз в проекции прямой кишки. «Пальпаторный аккорд» на прямую кишку (концы пальцев мягко погружаются вглубь тканей). Легкая тракция (ввести кишку в состояние «преднапряжения»). На выдохе осуществлять тракцию кишки, разводя пальцы в противоположные стороны. На вдохе удерживать достигнутое положение. Повторять 3-4 раза, каждый раз выигрывая в амплитуде до нового двигательного барьера.
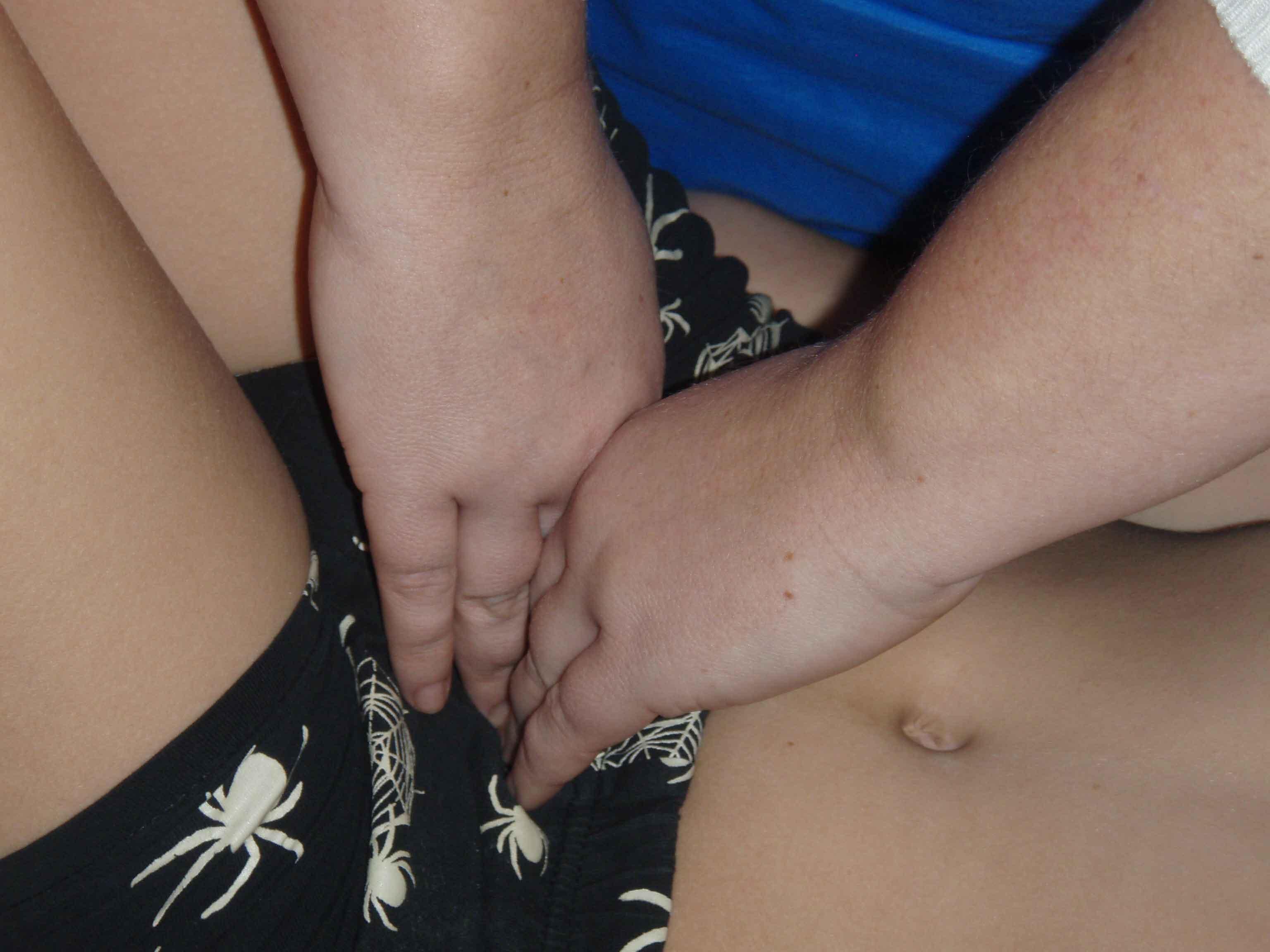
Рисунок 55. Поднятие прямой кишки.
М отильность.
отильность.
О
Рисунок 56. Мотильность прямой кишки
бщая мотильность толстой кишки аналогична мотильности тонкой. Их невозможно разъединить. В фазе «экспир» весь кишечный тракт совершает выраженную ротацию по часовой стрелке, а слепая и сигмовидная кишка движутся медиально и вверх.
Диагностический тест:
ИПП: Лежа на спине.
ИПВ: Справа от пациента, если врач правша. Лицом к голове пациента.
Правую кисть врач плоско кладет на живот в проекции нисходящей ободочной кишки (ладонь на уровне угла сигмовидной кишки). Левую кисть в проекции восходящей ободочной кишки (ладонь на слепой кишке) .
«Пальпаторный аккорд» на толстую кишку, прослушивание ткани (почувствовать микродвижение ткани, не связанное с дыханием).
Интерпретация:
В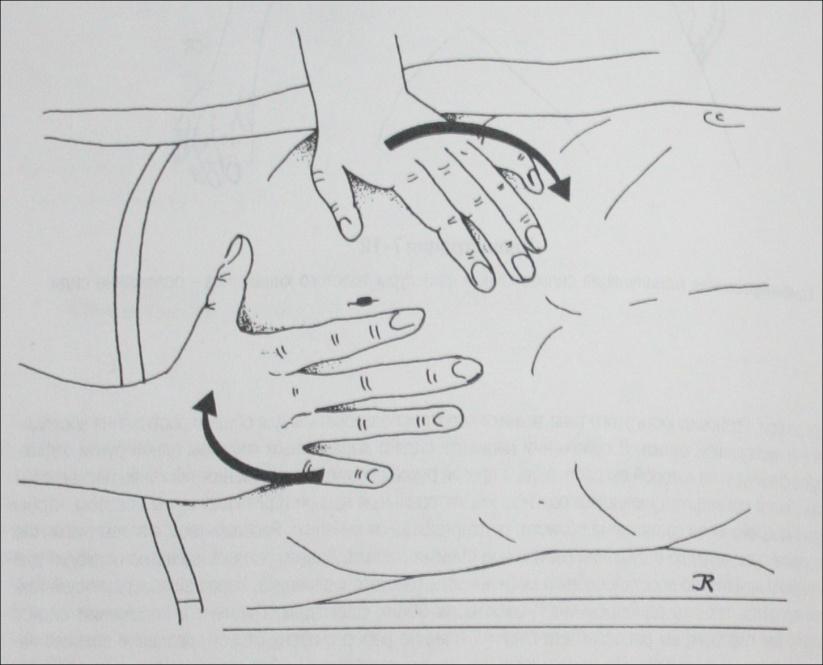
Рисунок57. Индукция толстой кишки
норме в фазе «экспир» обе руки одновременно совершают движение по часовой стрелке, при котором левая рука движется медиально вверх, а правая медиально вниз. В фазе «инспир» движения приобретают обратную направленность. В ряде случаев наличие проблемы характеризуется отсутствием одной из фаз движения. Илеоцекальное соединение должно так же характеризоваться цикличным движением по- и против – часовой стрелки .
Техники коррекции мотильности:
Техника индукции.
Лечение состоит в следовании за доминантным движением и акцентировании его до достижения релиза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Толстая кишка анатомо-физиологические особенности строения . МЦПК
Анатомо-физиологические сведения
К толстой кишке относится конечный отдел пищеварительного тракта: от слепой кишки до заднего прохода, завершающего прямую кишку. Однако в связи с особым анатомическим положением прямой кишки и обилием самых разнообразных болезней, ее поражающих, хирурги уже давно выделяют болезни прямой кишки в самостоятельный раздел. Поэтому здесь будут представлены анатомо-физиологические сведения только об ободочной кишке. Такое деление мотивировано и с анатомических, и с физиологических, и с клинических позиций.
Толстая кишка. Особенности и кровоснабжение

Толстая кишка анатомо-физиологические особенности строения . МЦПК 1
Толстая кишка существенно отличается от тонкой (рис. 69), что связано с изменением основных Функций: в толстой кишке завершаются процессы всасывания (в основном воды) и осуществляется формирование каловых масс. По сравнению с тонкой толстая кишка (intestinum crassum) большего диаметра (4-5 см, а слепая – 7-8 см), имеет продольные мышечные ленты (tenia), гаустрации (циркулярные перетяжки) и жировые подвески (appendices epiploicae). Длина толстой кишки около 150-200 см. Могут быть и существенные индивидуальные отклонения от этих средних цифр. Толстая кишка имеет голубовато-пепельный цвет. Продольные мышечные пучки толстой кишки собраны в виде трех лент, шириной 3-4 мм (teniae coli), которые идут вдоль кишки: tenia libera- свободная, tenia mesocolica- брыжеечная лента и tenia omentalis – сальниковая лента. Название этих лент объясняется анатомическим положением. Первая из них располагается по внутренней поверхности толстой кишки, а на поперечной ободочной эта лента является нижней, свободной от сальника, поэтому и называется свободной. Вторая идет по задней поверхности кишки. На поперечной и сигмовидной кишках в этом месте прикрепляются брыжейки; отсюда и название – брыжеечная. Третья полоса идет по передней поверхности кишки; от нее в области поперечной ободочной кишки берет начало большой сальник, поэтому ее и называют сальниковой. Между лентами в стенке кишки циркулярно располагаются равномерные выпячивания (haustrae coli), отделенные одно от другого поперечными бороздами, которые со стороны просвета кишки имеют вид полулунных складок (plicaese milunarescoli). Lanz (1910) объясняет возникновение лент активной концентрацией мышечных пучков в связи с повышенными требованиями к толстой кишке; гаустры удерживают более плотное кишечное содержимое, передвигающееся с большим трудом от одного сегмента к другому, а полулунные складки выполняют функцию, подобную венным клапанам. На стенке толстой кишки (кроме слепой) имеются жировые складки брюшины – жировые подвески или придатки (appendices epiploicae), которые на поперечной ободочной кишке идут в один ряд, а на остальном протяжении – в два ряда. У тучных людей жировые подвески резко выражены, сливаются между собой и образуют общую массивную жировую складку, затрудняющую оперативное вмешательство.
Форма и слои толстой кишки

Толстая кишка анатомо-физиологические особенности строения . МЦПК 2
Ободочная кишка состоит из четырех частей: слепой, восходящей, нисходящей и сигмовидной. Толстая кишка как бы охватывает со всех сторон тонкую, причем слепая и восходящая располагаются справа, поперечная сверху и частично спереди, Нисходящая слева, а сигмовидная слева и частично снизу (рис. 70).
Слепая кишка (intestinum cecum s. typhlon) описана в главе V«Основ частной хирургии» (том 1). Восходящая ободочная кишка является продолжением слепой и начинается от места впадения подвздошной кишки. Она покрыта брюшиной спереди и с боков, а сзади лишена брюшинного покрова, то есть занимает мезоперитонеальное положение. Задней поверхностью восходящая ободочная кишка соприкасается с верхним отделом Мочеточника, с почкой и в самых верхних отделах с правой долей печени. Около печени кишка делает изгиб влево и впереди (flexura hepatica), фиксируется в этом положении связками (lig. hepatocolicum, lig. nefrocolicum) и переходит в поперечную ободочную кишку.
Поперечная ободочная кишка (colon transversum) занимает интраперитонеальное положение и имеет большую брыжейку (mesocolon transversum), отделяющую вместе с кишкой верхний этаж живота от нижнего. Книзу от поперечной ободочной кишки, перекрывая ее, свисает большой сальник (omentum majus), играющий большую роль в осуществлении защиты органов живота при повреждениях и воспалительных процессах. Способность сальника ограничивать очаги воспаления, приближаться к местам разрывов и перфораций органов и припаиваться к стенке желудка при наличии предперфоративной язвы, то есть вмешиваться в развивающиеся «беспорядки» в брюшной полости, послужила основанием для хирургов прошлого века называть сальник полисменом брюшной полости.
Кверху от кишки к большой кривизне желудка идет желудочно-ободочная связка (lig. gastrocolicum). Ha поперечной ободочной кишке она имеет общее прикрепление с большим сальником (по сальниковой ленте), который фактически является ее продолжением. Место прикрепления большого сальника и желудочно-ободочной связки к кишке почти бессосудистое.
Функциональные и Анатомические сфинктеры толстой кишки

Толстая кишка анатомо-физиологические особенности строения . МЦПК 3
Брыжейка поперечной ободочной кишки в среднем отделе достигает в длину 10-15 см, а по краям, приближаясь к изгибам кишки, становится короче и исчезает вовсе. Корень брыжейки идет в поперечном направлении, частично прикрывает двенадцатиперстную кишку, нижний край поджелудочной железы и верхний полюс левой почки.
Поперечная кишка идет от печеночного угла влево несколько книзу, а затем вверх и кзади, направляясь к левому подреберью, где она образует селезеночный изгиб (flexura lienalis) и переходит в нисходящую ободочную кишку. Селезеночный угол располагается выше печеночного (на уровне VIII межреберного промежутка) и фиксирован диафрагмально-ободочной связкой (lig. phrenicocolicum).
Нисходящая ободочная кишка (colon descendens) занимает крайне левое положение задней стенки живота, лежит мезоперитонеально. В длину, как и восходящая, составляет около 20-23 см; на уровне гребня подвздошной кости переходит в сигмовидную кишку. В нисходящей ободочной кишке число гаустраций и их выраженность меньше, чем в вышележащих отделах.
Сигмовидная кишка (colon sigmoideum) располагается интраперитонеально, имеет брыжейку, в длину достигает от 20 до 60-70 см. Она образует две петли. Отводящее колено второй петли направляется вправо и вниз в малый таз и на уровне III крестцового позвонка переходит в прямую кишку. Корень брыжейки сигмовидной кишки, делая изгибы, идет косо слева направо и вниз по направлению в малый таз. На своем пути она пересекает левые подвздошные сосуды и мочеточник. Заканчивается брыжейка на уровне III крестцового позвонка, переходя в очень короткую брыжейку прямой кишки. Длина брыжейки (как и сигмовидной кишки) широко варьирует.
Мышечная оболочка толстой кишки состоит из двух слоев: внутреннего и наружного – продольного. Продольные пучки большей массой своей собраны в три ленты. Слизистая оболочка на всем протяжении соответственно поперечным бороздам образует полулунные складки (plicae serailunares), она состоит из эпителиального покрова, основной мембраны, соединительнотканной прослойки и мышечной пластинки. Между мышечной и слизистой оболочками располагается – подслизистая. Слизистая оболочка содержит железы, одиночные лимфатические фолликулы; ворсинок не имеет.
Кровоснабжение толстой ободочной кишки обеспечивается двумя источниками: верхней и нижней брыжеечными артериями. Слепая, восходящая и половина поперечной ободочной кишок получают кровь из ветвей верхней брыжеечной артерии (отходит от аорты на уровне головки поджелудочной железы):
1) средней ободочной артерии (a. colica – идет к поперечной ободочной кишке и делится около нее на две ветви);
2) правой ободочной артерии (a. colica d; берет начало от верхней брыжеечной или от средней ободочной артерии и идет к восходящей кишке); 3) подвздошно-ободочной артерии (a. ileocolica), питающей илеоцекальный угол и частично восходящую кишку. Все названные артерии анастомозируют между собой близ стенки кишки (см. рис. 70).
Левая половина толстой кишки получает артериальную кровь из нижней брыжеечной артерии (a. mesenterica inferior), которая берет начало из аорты на уровне верхнего края третьего поясничного позвонка. Нижняя брыжеечная артерия дает три ветви: 1) левую ободочную артерию (a. colica sinistra), которая делится на нисходящую (анастомозирует с восходящей ветвью сигмовидной артерии) и восходящую (анастомозирует с левой ветвью средней ободочной артерии); 2) сигмовидную артерию (a. sigmoidea) (идет в толщу брыжейки сигмовидной кишки и, образуя аркады, анастомозирует с левой ободочной и с верхней прямокишечной артериями); сигмовидных артерий часто бывает несколько; 3) верхнюю геморроидальную артерию (a. haemorroidalis superior), которая одну ветвь отдаст на питание нижних отделов сигмовидной кишки и анастомозирует с ветвью сигмовидной артерии, образуя непрерывную аркаду, а вторую – к прямой кишке. Венозный отток осуществляется по одноименным венам, впадающим в конечном итоге в систему v. portae.
Лимфатические сосуды начинаются в слизистой и подслизистой оболочках, направляются к брыжеечному или забрюшинному краю толстой кишки и вливаются во внестеночные лимфатические сосуды, которые идут параллельно кишке или сопровождают кровеносные сосуды, В слепой кишке (и частично в восходящей, где еще продолжаются процессы пищеварения), лимфатических сосудов значительно больше, чем в других отделах толстой кишки. Мощная система лимфооттока из толстой кишки проходит четыре барьера лимфатических узлов: 1) надободочные или эпиколические узлы (Lnn. epicolici) – находятся на заднем или брыжеечном краю кишки (по стенке); 2) околоободочные или параболические узлы (Lnn. paracolici) – находятся по ходу аркады краевых сосудов около кишки; 3) промежуточные или межуточные лимфатические узлы (Lnn. intermedii) – находятся у начала главных ветвей брыжеечных сосудов или примерно на средине расстояния между кишечной стенкой и главным коллектором лимфатических узлов; 4) главный коллектор или центральные лимфатические узлы-располагаются у начала брыжеечных артерий (входят в группу парааортальных лимфатических узлов). Лимфоотток из поперечной ободочной и левой половины толстой кишки имеет аналогичные принципы с той лишь разницей, что отток из поперечной ободочной кишки частично осуществляется через сосуды сальника и желудочно-ободочной связки, а основной отток из левой половины толстой кишки идет в группу лимфатических узлов, расположенных у корня нижней брыжеечной артерии. М. С. Фрауги (1948), Д. А. Жданов (1952) обнаружили наличие анастомозом лимфатических сосудов с системой нижней полой вены, что объясняет возможность лимфо-гематогенного метастазирования опухолей толстой кишки (Г. М. Гуревич, 1933; Б. Л. Бронштейн, 1956; и др.).
Иннервация толстой кишки осуществляется верхним брыжеечным сплетением (plexus mesentericus superior) и нижним брыжеечным сплетением (plexus mesentericus inferior). Нижнее брыжеечное сплетение является в основном симпатическим. В стенке кишки имеются подслизистые, мышечные и подсерозные нервные сплетения и многочисленные нервные окончания (интерорецепторы). Все названные нервные элементы тесно связаны между собой и функционируют единой системой.
Основной функцией толстой кишки является всасывание воды и формирование каловых масс. Всасывание воды и завершение процессов пищеварения происходит в слепой и восходящей кишках.
Из подвздошной кишки вскоре после приема пищи под влиянием висцеро-висцеральных рефлексов каждые 1/2- 1 минуты в слепую кишку порциями по 10-15 мл поступают жидкие пищевые массы. Роль регулирующего клапана выполняет баугиниева заслонка. При наполнении слепой кишки заслонка плотно закрывается и в нормальных условиях исключает забрасывание содержимого слепой кишки в подвздошную.
В слепую кишку поступает в основном переваренная пища, за исключением растительной клетчатки, около 10% азотистых веществ и около 3% жира. Переваривание в слепой и восходящей кишках обеспечивается ферментами, поступившими из тонкой кишки. Под влиянием бактерий наступает сбраживание и расщепление растительной клетчатки (после чего она подвергается действию кишечных ферментов и частично всасывается) и гниение белков – происходит расщепление аминокислот и других белковых продуктов.
В верхних отделах восходящей кишки шлаки уплотняются, в поперечной ободочной начинается, а в сигмовидной завершается формирование каловых масс. До 30-40% каловых масс составляют бактерии. В левой половине толстой кишки пищеварение прекращается и лишь осуществляется всасывание небольших количеств жидкости. В окончательной переработке шлаков и формировании каловых масс большую роль играет обильная флора толстой кишки, вызывающая гниение и брожение кишечного содержимого. Важным моментом в этих процессах является выделение ядовитых и канцерогенных веществ (индол, скатол, пиридин, фенол и другие), которые частично всасываются в кровь, поступают в печень и нейтрализуются.
Двигательная функция толстой кишки отличается от моторной функции тонкой кишки. Толстой кишке свойственны антиперистальтические движения, которые хорошо выражены в слепой кишке и постепенно ослабевают в дистальных отделах.
Как видно, толстая кишка выполняет лишь незначительную роль органа пищеварения. Основная ее функция заключается в формировании шлаков в каловые массы и выделении их наружу. Это надо учитывать при изучении патогенеза болезней толстой кишки. Так, нарушение всасывания в слепой и восходящей ободочной кишках приводит к поносим и потере больших количеств воды. При изучении патогенеза болезней надо учитывать ширину просвета кишки, консистенцию кала и огромное количество микробов в нем. Знание анатомо-физиологических особенностей толстой кишки позволяет без специального изучения клинических особенностей течения рака толстой кишки сделать ряд выводов: 1) образование опухоли в правой половине толстой кишки долго не будет вызывать нарушения проходимости (жидкое содержимое и более широкий просвет) и рано вызовет симптоматику непроходимости при локализации в левой половине (просвет уже, каловые массы плотные); 2) рак слепой кишки в связи с нарушением всасывательной функции будет сопровождаться поносами; 3) рак левой половины толстой кишки будет вызывать запоры; 4) обильная микрофлора получает доступ в толщу кишечной стенки, а потому может осложнять опухолевый процесс воспалительным, что клинически проявляется увеличением размеров опухоли (за счет воспалительной инфильтрации) и повышением температуры.
Определенное клиническое значение имеют так называемые функциональные (Кенно – Беме, Пайер – Штрауса, Бали, Росси) и анатомические (Бузи, Гирша, Мутье) типы сфинктером толстой кишки (рис. 71). Особое значение они имеют в рентгенологическое диагностике (Л. П. Симбирцева, 1964).
Большое влияние на функцию желудочно-кишечного тракта оказывает илеоцекальный замыкательный аппарат, рефлекторно воздействующий на все органы брюшной полости, что тоже надо учитывать в трактовке патогенеза и клиники болезней толстой кишки.
Источник
