Кто рожал с мальформацией сосудов головного мозга
Арустамян Р.Р.1, Адамян Л.В.1, Шифман Е.М.2, Сарибекян А.С.3, Куликов А.В.4, Ляшко Е.С.1
1-ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова МЗ РФ, Москва,
2-ГБУЗ МО Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, г. Москва;
3-ГКБ №15 им. О.М. Филатова, г. Москва
Актуальность. Артериовенозная мальформация (АВМ) сосудов головного мозга редкая патология, которая с одинаковой частотой встречается у мужчин и женщин в возрасте от 20 до 40 лет. Существенные изменения в сердечно-сосудистой системе, происходящие во время беременности, могут повлиять на структурную целостность АВМ, став причиной внутричерепного кровоизлияния. Разрыв АВМ во время беременности, представляет угрозу для матери и плода.
Материал и методы. Проведен анализ течения беременности, родов и послеродового периода у 26 женщин с АВМ. Для диагностики цереброваскулярной патологии были применены магнитно-резонансная томография с ангиографией, мультиспиральная компьютерная томография, селективная церебральная ангиография, электроэнцефалография. Оценка состояния плода проводилась с помощью ультразвуковой фетометрии, допплерографии, кардиотокографии.
Результаты. Разрыв АВМ во время беременности, родов и в послеродовом периоде представляет угрозу для матери и плода. Из 18 случаев ВЧК 3 женщины (16,7%) погибли, произошла одна антенатальная и одна неонатальная гибель плодов. Риск внутричерепного кровоизлияния возрастает при сочетании АВМ с преэклампсией и/или эклампсией. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21).
Заключение. Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности.
Ключевые слова: Артериовенозная мальформация, внутричерепное кровоизлияние, беременность, преэклампсия.
Введение
Артериовенозные мальформации (АВМ) сосудов головного мозга – врожденный сложный сосудистый порок развития. Частота АВМ церебральных сосудов в популяции составляет 0,01% и не имеет генетической предрасположенности [1]. В большинстве случаев это одиночное патологическое (минуя капилляры) соединение артерий и вен в виде клубочков. Лишь в 2% случаев АВМ могут быть множественными. Распространенность этой патологии у обоих полов одинаковая. В международной классификации болезней 10-ого пересмотра (МКБ-10) они представлены в XVII классе в рубрике Q28.2.
АВМ являются главной причиной нетравматического внутричерепного кровоизлияния (ВЧК) до 35 лет (активный репродуктивный возраст). Согласно данным патологоанатомических исследований, только 12% АВМ проявляются клинически. Клинические проявления АВМ могут быть разнообразны: ВЧК (24%), судорожный синдром (18-40%), головные боли (5-14%), неврологическая симптоматика (1-40%) [2].
АВМ сосудов головного мозга могут стать причиной ВЧК, у беременных, рожениц и родильниц. Существенные изменения состояния сердечно-сосудистой системы во время беременности могут вызвать структурное повреждение АВМ, повышая риск кровоизлияния. По данным литературы, частота ВЧК во время беременности из-за разрыва АВМ возрастает в 8 раз [3,4], что настораживает не только нейрохирургов и неврологов, но и акушеров-гинекологов.
Цель исследования – зучить влияние беременности на течение АВМ сосудов головного мозга, оценить акушерские и перинатальные риски у беременных с АВМ, разработать тактику лечения беременных, родильниц, рожениц при различных клинических проявлениях АВМ церебральных сосудов.
Материалы и методы
Нами проведен анализ течения беременности, родов и послеродового периода у 26 пациенток с АВМ сосудов головного мозга, находившихся на стационарном лечении с 2010 по 2015г.г. в ГБУЗ «ГКБ № 15 ДЗМ». Клиническое исследование одобрено Межвузовским комитетом по этике согласно протоколу № 03-15 от 13.03.2015г.
Для диагностики беременных с ОНМК были применены современные клинико-лабораторные методы исследования, рекомендованные специалистами смежных дисциплин (неврологами, нейрохирургами).
Во всех случаях диагноз АВМ был верифицирован данными магнитно-резонансной томографии (МРТ) с ангиографией (МРТ-АГ), мультиспиральной компьютерной томографией (МСКТ) в сосудистом режиме (МСКТ-АГ). В случаях, когда планировалось нейрохирургическое лечение цереброваскулярной патологии (ЦВП) проводилась селективная церебральная ангиография. Также применялись электроэнцефалография (ЭЭГ), ультразвуковое цветное дуплексное сканирование экстра- интракраниальных сосудов, суточное мониторирование артериального давления, электрокардиограммы, эхо-КГ. Состояние плода оценивалось по результатам ультразвуковой фетометрии, допплерометрии, кардиотокографии. Пациентки параллельно наблюдались акушерами гинекологами, анестезиологами реаниматологами, неврологами, нейрохирургами, кардиологами, офтальмологами, реабилитологами.
Результаты и обсуждение
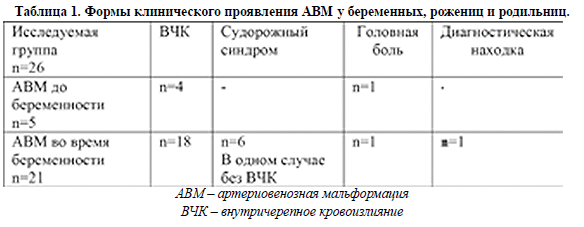
Клиническая характеристика. Из 26 пациенток у 5 диагноз АВМ сосудов головного мозга был выставлен до беременности. У 4 из них в анамнезе было внутричерепное кровоизлияние из-за разрыва АВМ, в одном клиническом наблюдении проявлениям цереброваскулярной патологии была головная боль.
Из 21 пациентки с АВМ, выявленными во время беременности у 18 было внутричерепное кровоизлияние. У 1 беременной клиническим проявлением АВМ был судорожный синдром, у 1 – головная боль.
В одном клиническом случае АВМ сосудов головного мозга была диагностической находкой. Формы клинического проявления АВМ представлены в таблице 1.
Клиническая характеристика беременных представлена в таблице 2. Возраст пациенток колебался от 17 до 41 года и в среднем составил 28,7+12 лет. Первородящих было 73% (19 против 7). Продолжительность пребывания в стационаре варьировала от 1 до 73 дней и в среднем составила 22,7+ 36 койко-дня. Соматическая патология была представлена в виде пороков сердца, артериальной гипертензии, врожденной гемофилии.

Гинекологический анамнез был отягощен у 9 пациенток (инфекции, передаваемые половым путем, бесплодие I и II, эктопия шейки матки, искусственный аборт). Среди значимых для клинического манифеста АВМ сосудов головного мозга следует отметить артериальную гипертензию (n=3), врожденную гемофилию (n=2), преэклампсию/эклампсию (n=4).
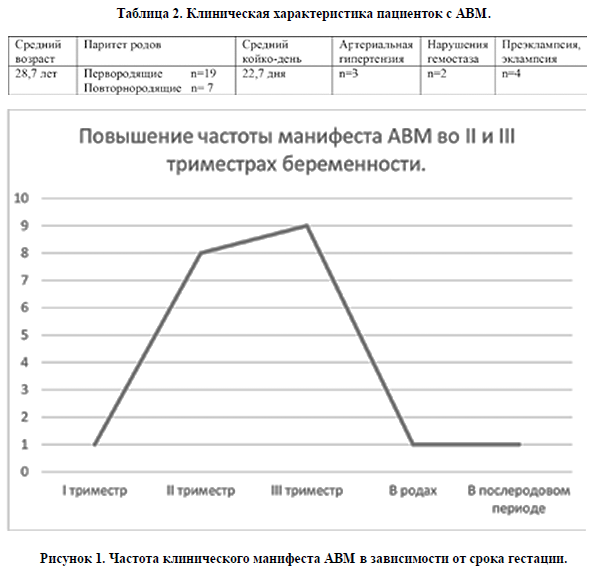
Частота клинического проявления АВМ в I триместре, в родах и в послеродовом периоде (рисунок 1) была одинакова (по одному случаю). Нами отмечено значительное увеличение частоты дестабилизации АВМ церебральных сосудов во II и III триместрах (8 и 9 случая соответственно).
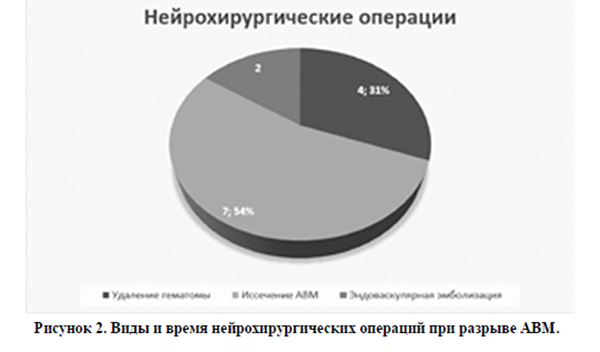
Степень тяжести внутричерепного кровоизлияния оценивалась по шкале Ханта и Хесса (HH). Данные представлены на рисунке 2.
В 50% (n=13) пациенткам с АВМ были проведены различные нейрохирургические операции.
Из 5 женщин с манифестом АВМ в анамнезе у 2 проводилась эндоваскулярная эмболизация патологического сосудистого пучка. 3 женщинам из этой группы нейрохирургическое лечение не проводилось. Из 18 женщин с ВЧК (группа с клиническим манифестом АВМ сосудов головного мозга во время беременности n=21) у 7 было иссечение патологического пучка, у 4 удаление гематомы. В этой группе беременных 10 женщинам нейрохирургические вмешательства не проводились. В 3 случаях не было ВЧК (судорожный синдром, головная боль, клиническая находка), в 6 случаях пациентки отказывались от предложенного нейрохирургического лечения на фоне пролонгирующей беременности. В 1 случае (беременность 24 недели, разрыв АВМ, САК 5 баллов НН, наркомания) состояние женщины было критиче ским.
Среди оперированных женщин в 2 случаях нейрохирургическое лечение цереброваскулярной патологии было проведено на фоне пролонгирующей беременности в 18 (костнопластическая трепанация в левой теменной области, удаление внутримозговой гематомы, иссечение патологического сосудистого пучка, пластика твердой мозговой оболочки) и 19 (костнопластическая трепанация в правой височнотеменной области, удаление внутримозговой гематомы, коагуляция сосудистой мальформации рацимозного типа правой теменной доли, пластика твердой мозговой оболочки) недель соответственно. В обоих случаях беременность была благополучно доведена до доношенного срока. Пациентки были родоразрешены путем операции кесарева сечения в плановом порядке (материнские и перинатальные показатели были удовлетворительными) в условиях общей анестезии. В одном случае иссечение АВМ было проведено после искусственного прерывания беременности в 16 недель (по состоянию пациентки). Пациентка была выписана в удовлетворительном состоянии на реабилитацию. Еще в 4 случаях иссечение АВМ проводилось после экстренного кесарева сечения (в 2 случаях после 33 недель, в 1 – после 35, в 1 – после 37 недели гестации). Состояние родильниц и новорожденных было удовлетворительным. В группе с ВЧК у 4 женщин нейрохирургическое лечение было проведено в объеме удаление гематомы из-за тяжести состояния пациенток.
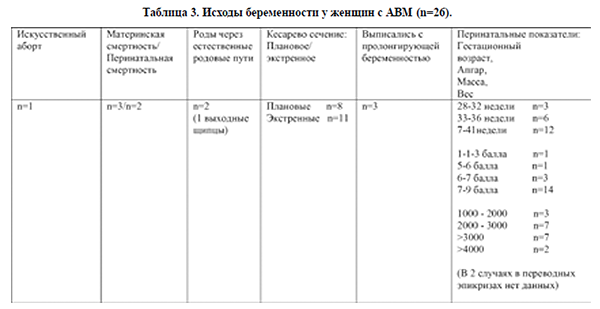
Из 26 пациенток 3 выписались беременными.
В одном случае беременность была прервана в сроке 16 недель (по состоянию женщины) и проведено иссечение АВМ. Одна пациентка погибла после антенатальной гибели плода, причиной смерти было субарахноидальное кровоизлияние в результате разрыва АВМ. 21 беременная были родоразрешены. 2 женщины были родоразрешены через естественные родовые пути (новорожденные были оценены по шкале Апгар на 7-8 и 8-9 баллов). У одной из них ВЧК случилось в конце второго периода родов, у другой в послеродовом периоде. Обе пациентки умерли. В обоих случаях беременность протекала на фоне тяжелой преэклампсии. 19 беременных были родоразрешены путем операции кесарева сечения, причем в 8 случаях в плановом и в 11 – в экстренном порядке. Показаниями для кесарева сечения были неврологическими в 18 случаях, акушерскими в 8, а в 7 случаях показания были сочетанными.
Все пациентки с клиническим проявлением АВМ в анамнезе были родоразрешены путем операции кесарева сечения в плановом порядке после 37-ой недели гестации. Материнские и перинатальные показатели были удовлетворительными.
Из 26 клинических случаев 3 пациентки выписались с пролонгирующей беременностью, 1 погибла после антенатальной гибели плода в 24 недели, у 1–ой было искусственное прерывание беременности в 16 недель. У 21-ой беременной родились 22 детей (одна бихориальная, биамниотическая двойня), из них 1 новорожденный умер на 3 сутки. Пациентка с разрывом АВМ в 18 недель наблюдалась у нейрохирургов и планировалась на радиохирургическое лечение после родоразрешения. Из-за декомпенсации фето-плацентарной недостаточности (острое многоводие 4,5л) в 29 недель ей было проведено экстренное кесарево сечение. Оценка новорожденного по шкале Апгар составила 1-1-3 балла, рост-41см, масса плода1770гр., выявлена неиммунная водянка плода, асцит, гидроторакс, анасарка. Плод погиб, как уже было сказано выше, на 3 сутки. Из 21 новорожденных 3 были рождены в сроке 28-32 недели гестации, 6 – в 33-36 недель и 12 – в 37-41 недели. Исходы беременности представлены в таблице 3.
По данным литературы, частота АВМ сосудов головного мозга колеблется от 0,001% до 0,5% и встречается с одинаковой частотой у мужчин и женщин [1,5,6].
Среди клинических проявлений АВМ сосудов головного мозга самым грозным является внутричерепное кровоизлияние. Из всех видов инсультов во время беременности, родов и в послеродовом периоде чаще всех ВЧК приводит к материнской и перинатальной заболеваемости и смертности и становится причиной внутрибольничной смертности в 20%. [7,8].
В исследуемой группе женщин (n=26) в 22 (84,6%) случаях (4 в анамне зе и 18 в о время беременности) произошло ВЧК из-за разрыва АВМ, в 6 случаях (23%) наблюдался судорожный синдром, в 2 (7,7%) – головная боль. В одном случае (3,9%) АВМ сосудов головного мозга была диагно стической находкой.
Влияние беременности на течение АВМ сосудов головного мозга по данным литературы неоднозначно. С одной стороны, приводятся данные, что беременность не повышает частоту клинического манифеста АВМ [9]. Также есть данные, свидетельствующие о повышении частоты разрыва АВМ во время беременности [3,4]. Согласно результатам нашего исследования, частота разрыва АВМ во время беременности была в 4,5 раза выше по сравнению с таковыми данными в анамнезе (18 случая против 4).
Также следует отметить, что пик частоты клинического манифеста АВМ в нашем исследовании пришелся на II и III триместры беременности (8 и 9 случая соответственно). При этом, в I триместре, в родах и в послеродовом периоде мы имели по одному клиническому проявлению АВМ. Согласно данным литературы, наблюдается повышение частоты разрыва АВМ в III триместре и в послеродовом периоде [10].
Особенно хочется отметить, что при сочетании цереброваскулярной патологии и тяжелой преэклампсии, эклампсии, риск развития ВЧК в результате разрыва АВМ возрастает. Из 4 случаев тяжелой преэклампсии, эклампсии у беременных с АВМ в 3 произошло ВЧК.
При этом 2 пациентки погибли. Литературные данные свидетельствуют о повышении частоты ВЧК во время беременности [4].
Клинические проявления АВМ сходны с таковыми при тяжелой преэклампсии, особенно эклампсии [11]. Перед нами стояла задача с определением акушерской тактики. Выбор времени и метода родоразрешения зависел от конкретной клинической ситуации.
Прерывание беременности в нашем исследовании было проведено у одной пациентки с разрывом АВМ в 16 недель беременности. Целесообразность прерывания беременности остается дискутабельной [12]. С одной стороны, нейрохирургическая ситуация может потребовать безотлагательного вмешательства, а для прерывания беременности или малого кесарева сечения необходимо время. Кроме того, наши вмешательства сопряжены с определенными рисками и могут привести к ухудшению соматического состояния пациентки. Не подвергается сомнению необходимость досрочного родоразрешения путем операции кесарева сечения в случаях, если беременность осложнилась преэклампсией, эклампсией. Также, экстренное кесарево сечение целесообразно перед или параллельно с нейрохирургическим вмешательством в тех случаях, когда срок гестации благоприятен для перинатальных исходов (после 27-ой недели у плодов с массой тела >700 граммов). Если позволяла клиническая ситуация, то при родоразрешении до 34 недель и 5 дней гестации, нами проводилась профилактика респираторного дистресса плода.
Выбор времени и метода нейрохирургического лечения определяется нейрохирургом, зависит от степени тяжести кровоизлияния, места локализации АВМ и т.д. В нашем исследовании были пациентки, которым нейрохирургическое вмешательство было проведено после кесарева сечения (n=4), в двух случаях нейрохирургическое лечение проводилось на фоне пролонгирующей беременности в 18 и 19 недель. А одно иссечение АВМ было проведено после прерывания беременности. Двум пациенткам из когорты с ВЧК в анамнезе проводилась эндоваскулярная эмболизация патологического сосудистого пучка. По данным одних авторов, эндоваскулярное лечение АВМ во время беременности является менее инвазивным и более предпочтительным [13]. В последнее время об успешном применении эндоваскулярных методов лечения появляется все больше сообщений [14,15,16].
В случаях, когда степень тяжести ВЧК была 4-5 баллов по шкале НН (n=4), нейрохирургическое лечение проведено было в объеме удаления внутримозговой гематомы.
В литературе также обсуждаются различные нейрохирургические методы лечения разорвавшихся и неразорвавшихся АВМ во время беременности.
Иссечение патологических сосудов головного мозга во время беременности описано многими авторами [17,18]. В нашем исследовании было 2 случая эндоваскулярного лечение разорвавшейся АВМ в анамнезе, в 7 случаях проводилось иссечение патологического пучка (в двух случаях из них нейрохирургическое лечение проводилось на фоне пролонгирующей беременности).
Заключение
Разрыв АВМ не частое, но грозное осложнение во беременности, родов и в послеродовом периоде.
Из 18 случаев ВЧК во время беременности, родов и послеродового периода 3 женщины (16,7%) погибли, была одна антенатальная и одна неонатальная гибель плодов. Риск ВЧК возрастает при сочетании АВМ и преэклампсии, эклампсии. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21). Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Время родоразрешения зависит от клинической ситуации в каждом конкретном случае. Метод и время нейрохирургического лечение определяется нейрохирургом. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности. При лечении беременных с АВМ сосудов головного мозга необходим мультидисциплинарный подход в условиях многопрофильной клиники.
ЛИТЕРАТУРА
Источник
Здраствуйте, очень бы хотелось с Вами посоветоваться. У меня в жизни случилось большое несчастье. 4 года назад после субархадиального кровоизлияния я была прооперирована по поводу мальформации левой средней мозговой артерии в левой теменной области, операция тогда прошла успешно и выписавшись из больницы меня уверили, что ничего мне больше не грозит, но 2 месяца назад я попала в больницу с острым нарушением мозгового кровообращения, и какого же было моё изумление, когда МРТ показало опять артерио-венозную мальформацию. Я естественно обратилась к своему лечащему хирургу с вопросами (за эти 4 года я уже переехала в другой город), и он сказал, что из-за риска осложнений сделал мне коагуляцию отводящих и приводящих артерий, но её удалять не стал, т.к. я могла остаться инвалидом. Теперь мне опять показана операция, но я не знаю, я в расстерянности, если тогда не получилось, то теперь то что, каков риск. Сначала меня отправляют на эмболизацию, но в случае неудачи сказали что обязаны будут произвести открытое вмешательство. Ещё мне сказали что мальформации могут расти, но как это может быть, если это врождённое заболевание. Моя мальформация диаметром 4Х2,5 см, я не знаю возможно ли с такими большими размерами полностью её убрать, поэтому морально готовлюсь к открытому вмешательству, правда не понимаю его смысла. так вот мой вопрос почему произошёл рецедив, ведь это же очень редко, и позволяют ли её размеры обойтись одной эмболизацией? Мне всего 24 года и я страшно боюсь повторной операции. Рост 169, вес 51 кг. Я хотела приложить снимки и заключения специалистов, но у меня почему-то возникли с этим проблемы, они не загружаются, если возможно, я бы хотела выслать их на Ваш электронный адрес. Спасибо.
Вот решила переписать сюда заключение КТ-АГ:
На серии КТ-ангиограм (в трех взаимно перпендикулярных плоскостях и 3D) получены изображения сосудов головного мозга после струйного внутривенного введения 100мл Ультравист-370 с использованием инжектора.
В верхне-теменной области левого полушария большого мозга определяется клубок паталогически извитых и расширенных сосудов, размерами 4х2,5 см. На этом фоне виазуализируются участки аневризматически расширенных сосудов (вероятно вены), наибольший из которых достигает размеров 1,2х0,9см.
Афферентами для данной сосудистой мальформации, вероятно являются дистальные ветви левой средней мозговой артерии.
Отток крови осуществляется в верхний саггитальный синус.
Заключение: КТ-признаки артерио-венозной мальформации в левой теменной области.
__________________________________________
Скажите, пожалуйста, по принятой пятибальной шкале, на сколько баллов тянет моя мальформация?
ErickRed
05.05.2006, 14:12
А в чем заключалось ОНМК? Где вы лечились/обследовались?
Не очень понятно аневризма СМА в затылочной области? Там задние мозговые артерии. Где сейчас обнаружили аневризму? Результаты можете прислать. neurologist @ rambler.ru
Здраствуйте уважаемый нейрохирург, извините не знаю имени-отчества -)
оНМК заключалось в эпелиптическом припадке, головная боль судороги, приехавшая на вызов скорая помощь доставила в отделение неврологии 36 городской больнице г. Москвы. там мне сделали люмбальную пункцию, чтобы исключить кровоизлияние, т.к. в анамнезе была АВМ. Пункция оказалась нормальной, МРТ показало мальформацию, т.к. не понятно было что это, меня отправили в НМХЦ им Пирогова для консультации нейрохирурга и проведения КТ-АГ. Заключение КТ-АГ добавила в первое сообщение. Мальформация находится на том же месте, как будто и не было операции, сказал мой лечащий хирург в Челябинске посмотрев снимки.
Ранее в сентябре 2002 года была прооперирована в Челябинской областной больнице, после перенесенного в марте 2002 года кровоизлияния. После операции чувствовала себя нормально почти 4 года, жалоб не было. Сейчас жду квоту, уже полтора месяца на прооведение эмболизации.
П.С. Попробую выслать снимки.
попробуйте выложить снимки на fotofile.ru. Думаю, всем докторам будет интересно.
где планируется эмболизация? В НИИ НХ?
Сейчас попробую, только качество не очень хорошее, т.к. снимки были очень большие.
Эмболизация планируется в НМХЦ Пирогова, но направление уже полтора месяца жду, сейчас какие то проблемы с выдачей квот.
А в других местах (в легких, например) нет мальформаций? Нет ли носовых кровотечений?
Пока не удаётся загрузить снимки даже в эл. почту. Сеть перегружена -(
To Gilarov:
Носовых кровотечений не было никогда, в больнице делали ренген лёгких – без патологий.
Мой вопрос связан с тем, что ингода мальформации возникают в рамках болезни Рандю-Ослера. Но при ней они как правило возникают в разных областях, в т.ч. и на слизистой носа, что вызывает носовые кровотечения.
ErickRed
06.05.2006, 06:50
В 36 б-це старый отечественный МР-томограф и для диагностики аневризм от слабоват. Наиболее качественно оперируют аневризмы в НИИ нейрохирургии им Бурденко. Решать вопрос об операции надо обязательно, т.к. АВМ – мина замедленного действия в голове. Когда она “рванет” неизвестно. То, что был эпиприпадок – это не обязательно признак инсульта, но вероятно, связан с наличием аневризмы.
Моя мальформация уже подтвердилась КТ-АГ в институте Пирогова, насколько я слышала очень неплохое лечебное учереждение, внизу заключение и несколько снимков, правда не очень хороших:
заключение КТ-АГ:
На серии КТ-ангиограм (в трех взаимно перпендикулярных плоскостях и 3D) получены изображения сосудов головного мозга после струйного внутривенного введения 100мл Ультравист-370 с использованием инжектора.
В верхне-теменной области левого полушария большого мозга определяется клубок паталогически извитых и расширенных сосудов, размерами 4х2,5 см. На этом фоне виазуализируются участки аневризматически расширенных сосудов (вероятно вены), наибольший из которых достигает размеров 1,2х0,9см.
Афферентами для данной сосудистой мальформации, вероятно являются дистальные ветви левой средней мозговой артерии.
Отток крови осуществляется в верхний саггитальный синус.
Заключение: КТ-признаки артерио-венозной мальформации в левой теменной области.
[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Я просто хотела посоветоваться насколько она большая, операбельная и насколько мне известно существует пятибальная шкала сложности АВМ, так вот на сколько баллов моя тянет?
Спасибо.
АВМ принципиально операбельна, по Spetzler Martin 3 балла, подробнее – у Вашего нейрохирурга. Тактики возможны разные, наиболее правильная – эмболизация.
В 36 б-це старый отечественный МР-томограф и для диагностики аневризм от слабоват. Наиболее качественно оперируют аневризмы в НИИ нейрохирургии им Бурденко. Решать вопрос об операции надо обязательно, т.к. АВМ – мина замедленного действия в голове. Когда она “рванет” неизвестно. То, что был эпиприпадок – это не обязательно признак инсульта, но вероятно, связан с наличием аневризмы.
Подпишусь под словами доктора как бывший неврологический пациент. У меня тоже была АВМ справа в заднелобно-теменной области.
Оперировали в упомянутом НИИ им. Бурденко (3-е сосудистое отделение), причем за один присест удалили и АВМ, и гематому.
Здравствуйте, прошу квалифицировонного совета…
С момента последней операции прошло 5 лет, всё нормально вроде ТТТ… Я родила ребенка, сейчас ему 3 года 1 месяц. Рожала я с помощью КС. Пробле по невродлгии у ребенка вроде не было, кроме тонуса, хотя я всегда говорила о своем заболевании врачам, мало ли… Но в последний месяц у ребенка начались проблемы по гастроэнтеорлогии, нас направили в МОСКДЦ к гастроэнтерологу (мы живем в МО). Там нас отправили к другим специалистам – лору, урологу, дерматологу (я так поняла они там всех ко всем отправляют), когда я сказала что у меня ребенок плохо засыпает (долго скачет, не уложишь) и у него бывает эрекция на которой он акцетирует внимание, отправили и к неврологу.
Невролог осмотрела ребенка, постучала молоточком, поставила МДД и гиперактивность, но сказала, что это не страшно, а потом она села писать, и тут я сказала про мальформацию свою (я всем неврологам это говорила всегда, т.к. считаю это важным, но никто не заострял на этом внимание). А данный врач сразу же сказала, что надо делать ребенку МРТ в ангиорежиме!!!! т.к. есть вероятность что она передалась ему по наследству! Я просто в шоке… еще лечащий врач который меня оперировал, даже 2, говоили, что по наследству это не передается, но теперь у меня зародились сомнения… (((
Пока мы сошлись с врачом на том что сделаем ЭЭГ (правда непонятно как ребенок в 3 года будет выполнять команды, и как это повлияет на резуьтат), УЗДГ и посмотрим глазное дно… но про МРТ не будем забывать…
Вообще я планировала сделать ребенку МРТ, но не раньше 7-8 лет, чтобы без наркоза, но делать это 3летнему ребенку? Мне совсем не хочется делать ребенку общий наркоз, оправдан ли в этом случае риск?
Вообще есть какие нибудь заключения о том передается ли это по наследству, я в семье одна такая, ни у кого из моих родственников даже инсульта кажется не было….
Существуют наследственные заболевания, в рамках которых возможно формирование АВМ сосудов головного мозга, например как вам сказали в посте №8.
Cherebillo
21.02.2012, 18:24
Рекомендации этого невролога некорректны. МРТ в такой ситуации делать ребенку не надо, как впрочем и абсолютно нет необходимости делать ЭЭГ. Рисковать наркозом для выполнения МРТ без показаний это неправильно. А ЭЭГ для такой диагностики не предназначен. Да и вообще ребенку АВМ головного мозга по наследству не передается.
Спасибо! Мне было важно знать ваше мнение!
Источник
