Лазерная облитерация сосудов ног

Что такое ЭВЛО (эндовенозная лазерная облитерация/коагуляция)?
Это миниинвазивный метод лечения варикозной болезни, выполняемый без наркоза, без разрезов и без госпитализации, то есть амбулаторно. Впервые ЭВЛО выполнил С.Boné.
В 1999 году он представил сообщение о первом клиническом опыте применения эндовенозной лазерной облитерации (коагуляции) диодным лазером с длиной волны 810 нм (гемоглобинпоглощаемой, то есть такой лазер воздейтсвует на гемоглобин крови, нагревая его). Метод получил название Endovenous Laser Trearment (EVLT). С тех пор метод ЭВЛО значительно изменился, как изменилась и длина волны. Сейчас для этого метода оптимальной считается длина волны 1470 нм (водопоглощаемая, такой лазер воздействует на воду, которая содержится не только в крови, но и в стенке вены).
Первые сообщения об этом появились в 2005 году (Proebstle TM, Moehler T, Gül D, Herdemann S. Endovenous treatment of the great saphenous vein using a 1,320 nm Nd:YAG laser causes fewer side effects than using a 940 nm diode laser. Dermatol Surg. 2005 Dec;31(12):1678-83). В 2009 году появились первые сообщения о клиническом опыте использования радиальных световодах для эндовенозной лазерной облитерации (Almeida J, Mackay E, Javier J, Mauriello J, Raines J. Saphenous laser ablation at 1470 nm targets the vein wall, not blood. Vasc Endovascular Surg. 2009 Oct-Nov;43(5):467-72.).
В современной модификации, используемой в Пироговском центре, эндовенозная лазерная облитерация вен проводится под тумесцентной анестезией – особый вид местной анестезии, выполнямый под ультразвуковым контролем. Для пациента эндовенозная лазерная коагнуляция выглядит множеством инъекций по ходу оперируемой вены. Все остальные манипуляции пациент не чувствует.
Этапы эндовенозной лазерной облитерации
Вот основные этапы ЭВЛО:
1. Пункция вены. Выполняется под ультразвуковым контролем.
2. Позиционирование световода. Световод представляет собой тонкое оптоволокно. На конец его подается лазерное излучение. Световод заводят в больную вену. Конец его устанавливают в месте впадения варикозной вены в здоровые глубокие вены, то есть в соустье.
3. Тумесцентная анестезия. Вокруг вены создается «подушка» из анестетика для того, чтобы лучше прижать вену к световоду и избежать повреждения окружающих тканей.
4. Лазерная коагуляция вены. На рабочую часть световода подается лазерное излучение. Одновременно с этим световод медленно вытягивается из вены. Таким образом, вена равномерно прогревается лазером до температуры 85 °C. Прогретая вена, как и любой белок при нагреве, сокращается. Просвет вены исчезает, кровоток по ней прекращается.
Что лучше – лазерная коагуляция или РЧО?
На данный момент оба метода признаны одинаково эффективными и безопасными. Они являются термооблитерацией, то есть прогревом вены до температуры денатурации белка-коллагена – основой стенки вены. Разница лишь в методе теплопередачи – либо лазерным излучением, либо контактным нагревом вены от электрода РЧО.
Таким образом, результат ЭВЛО и РЧО один и тот же – денатурация коллагена стенки вены, облитерация вены (закрытие ее просвета).
Метод РЧО проще для начинающего флеболога, так как не требует установки специальных параметров на каждого конкретного пациента. На аппарате, по сути, только одна кнопка. Однако есть и другая сторона медали – стоимость процедуры РЧО больше на 15-17 тыс. рублей за счет дорогостоящих электродов.
В Пироговском Центре выполняется как РЧО, так и ЭВЛО.
Общие рекомендации при проведении эндовенозной лазерной облитерации
Утром в день операции. Утром перед ЭВЛО обязательно позавтракать! Если вмешательство назначено на вторую половину дня, желательно пообедать за 2 часа до вмешательства. Ноги побрить!
При себе иметь:
- Компрессионный трикотаж (обязательно чулки, не колготки!),
- х/б футболку,
- халат (или трико),
- тапочки,
- смену нижнего белья.
Реабилитация после эндовенозной лазерной облитерации вен
Физическая активность после вмешательства. Ходьба возможна сразу после ЭВЛО. Пациент может покинуть клинику и добраться самостоятельно до дома. Прежде, чем сесть за руль (или в метро), необходимо погулять в течение 40 мин. В первые сутки желателен «охранительный» режим, при котором не рекомендуется чрезмерно активные движения (бег, подъем тяжести, занятие спортом и т.д.)
Нормальная физическая активность возможна уже через 3-5 дней после вмешательства.
Ношение компрессионного трикотажа. До момента первой перевязки необходимо круглосуточное ношение компрессионного трикотажа 2 класса компрессии (на ночь чулки в первые сутки не снимаем). После перевязки (выполняется на следующий день или через день после процедур) трикотаж носится только днем. Продолжительность ношения подбирается врачом индивидуально и зависит от объема вмешательства и выраженности патологического процесса. В среднем ношение трикотажа продолжается 2 недели, в дневном режиме (т.е. ночью чулки снимаем).
Прием лекарственных препаратов. В течение 2-3 дней после лазерной коагуляции вен возможен прием противовоспалительных препаратов (ибупрофен 400 мг вечером с приемом пищи).
Источник
скачать
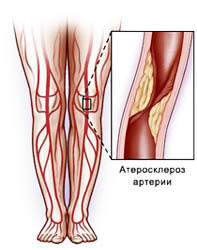 Облитерирующий Атеросклероз Сосудов Нижних Конечностей (ОАСНК) – тяжелое заболевание, причина возникновения которого заключается в формировании атеросклеротических бляшек на внутренних стенках артерий, приводящему к сужению просвета артерий вплоть до полной закупорки и нарушению кровотока в нижних конечностях.
Облитерирующий Атеросклероз Сосудов Нижних Конечностей (ОАСНК) – тяжелое заболевание, причина возникновения которого заключается в формировании атеросклеротических бляшек на внутренних стенках артерий, приводящему к сужению просвета артерий вплоть до полной закупорки и нарушению кровотока в нижних конечностях.
Согласно статистике ОАСНК наблюдается примерно у 10% мужчин старше 65лет.
У женщин данное заболевание встречается реже.
Исторический факт: признаки атеросклероза были обнаружены у древнеегипетских мумий после проведения компьютерной томографии в настоящий момент выставленных в музее древностей в Каире (Египет). 22 мумий людей, умерших в возрасте от 20 до 60 лет. Это означает, что болезнь существовала еще 3,5 тысячи лет назад.
При невозможности удалить действие провоцирующих факторов, при неадекватном или неэффективном лечении ОАСНК прогноз неблагоприятный: развивается гангрена нижних конечностей, а в запущенных случаях – неизбежна ампутация.
Факторы способствующие развитию ОАСНК:
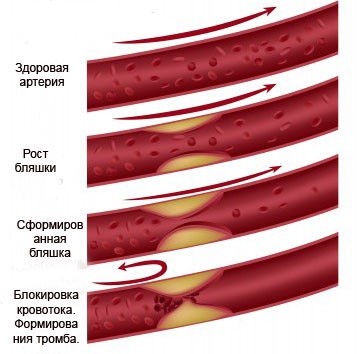
– вредные привычки – курение,алкоголь;
– высокое артериальное давление (АД);
– высокий уровень холестерина в крови;
– ожирение;
– сахарный диабет;
– пожилой возраст;
– малоподвижный образ жизни;
– стрессы;
– наличие хронических инфекций;
– лечение эстрогенами;
– наличие в анамнезе длительного охлаждения и отморожения нижних конечностей в молодом возрасте;
– отягощенная наследственность.
Симптоматика
Основной симптом данного заболевания – перемежающаяся хромота или синдром периферической ишемии.
Это ранний, но постоянный симптом при ОАСНК. Заключается он в том, что пациент отмечает сильную боль при ходьбе в суставах и мышцах ног, причем, если человек останавливает движение, то боль затихает. При продолжении движения боль возобновляется.
По ночам пациента беспокоят судороги в ногах, онемение пальцев, отмечается слабая пульсация артерий нижних конечностей. Если на коже ног появляются малейшие ранки, то они заживают медленно и часто превращаются в трофические язвы.
Если заболевание прогрессирует, то боли в конечностях усиливаются по ночам, становятся постоянными, жгучими, кожа на ногах синюшная, мраморная. В дальнейшем кожа на ногах становится светло-фиолетовой с явлениями некроза.
На поздних стадиях заболевания больные не могут ходить, они обычно сидят в кровати, опустив ногу.
Боль в ногах усиливается при перемене метеоусловий.
Важный диагностический симптом при ОАСНК – планторный симптом, который выполняется следующим образом: не сгибая ноги в коленных суставах,поднимите их на 45 градусов и сгибайте их в голеностопных суставах.Быстрота утомляемости и бледность подошвенных поверхностей стоп указывает на степень анемизации тканей.
Диагностика при ОАСНК состоит из:
1. Осмотра сосудистого хирурга с определением пульсации магистральных артерий нижних конечностей, выслушиванием шумов в проекции крупных сосудов, измерением АД на руках и ногах с использованием ультразвукового допплера.
2. Дуплексное сканирование артерий – ультразвуковое исследование, позволяющее получить двухмерное изображение сосудов, оценить их проходимость и характер кровотока по ним.
3. Рентгеноконтрастная ангиография – проводится в случаях планирования оперативного лечения.
4. Спиральная компьютерная томография или магниторезонансная томография в сосудистом режиме – СКТ – ангиография и МР-ангиография, когда в подкожную вену руки вводится контрастное вещество.
Существуют и другие методы диагностики данной патологии.
Лечение
Чем раньше начато лечение ОАСНК, тем меньше будет осложнений и лучше результат!
Рекомендации при ОАСНК таковы:
– Откажитесь от вредных привычек, особенно курения.Никотин, содержащийся в табаке, заставляет артерии спазмироваться (сужаться), что приводит к ухудшению кровотока и увеличению риска появления тромбов в сосудах.
– Проведите коррекцию веса (при полноте и особенно при ожирении).
– Проводите контроль артериального давления (не более 140/90), сахара в крови и холестерина;
– Ведите активный образ жизни. Занимайтесь физкультурой – тренировочной ходьбой, упражнениями на велотренажере, плаванием в бассейне. Для составления индивидуальной программы физических упражнений обратитесь к врачу-ЛФК (лечебной физкультуры). Физические упражнения способствуют усилению притока кислорода к мышцам, развитию оллатерального кровообращения в конечностях. Клинические наблюдения показывают, что если физические упражнения выполняются постоянно, то они уменьшают проявления перемежающейся хромоты и увеличивают дистанцию без болевой ходьбы. Рекомендуемый комплекс упражнений необходимо проводить как минимум 3 раза в неделю по 35-40 минут.
– Медикаментозное лечение заключается в применении антикоагулянтов (препараты, разжижающие кровь), спазмолитиков,сосудорасширяющих средств, витаминотерапии, обезболивающих, антигистаминных препаратов, гомеопатии и др., которые назначаются лечащим врачом. Лечение зависит от стадии заболевания и его распространенности. Терапевтическое лечение направлено на улучшение кровоснабжения вен нижних конечностей и всего организма в целом.
Из физиотерапевтических воздействий при ОАСНК эффективны лазерная терапия аппаратами серии РИКТА, магнитотерапия, УВЧ-терапия, родоновые, сероводородные, сухие углекислые ванны, гирудотерапия (лечение пиявками), бальнеотерапия (водные процедуры – подводный душ-массаж), озонотерапия, гипербарическая оксигенация, точечный массаж, гравитация.
Физиотерапевтическое лечение необходимо проводить как минимум 2 раза в год. Это дает длительную ремиссию. Поэтому большое значение имеет применение лазерной терапии в домашних условиях, особенно у больных, которым уже трудно передвигаться из-за болей в нижних конечностях.
Отдельно стоит выделить аппарат РИКТА-ЭСМИЛ 2А, в котором наряду с лазерным воздействием существует дополнительный пятый фактор – Чрескожная Электронейростимуляция (ЧЭНС), которая улучшает и восстанавливает нейромышечную регуляцию пораженных конечностей.
Лазерная терапия при ОАСНК:
– способствует устранению спазма сосудов за счет улучшения кровообращения;
– купирует боли, судороги, отеки и воспаления;
– насыщает ткани кислородом;
– препятствует развитию осложнений;
– усиливает действие медикаментозной терапии.

Схема лазерной терапии при ОАСНК:
№ | Зона воздействия | Частота | Экспозиция (время) |
1 | Зона пульсации бедренной артерии. | 50 Гц | По 2 минуты на каждую зону |
2 | Зоны по передне-внутренней поверхности бедра и голени, с интервалом между зонами воздействия около 10 см. | ||
3 | Зоны с обеих сторон ахиллова сухожилия. | ||
4 | Середина икроножной мышцы. | ||
5 | Подколенная ямка. | ||
6 | Паравертебральное воздействие на пояснично-крестцовую область. | ПЕРЕМ | По 4 минуты с каждой стороны |
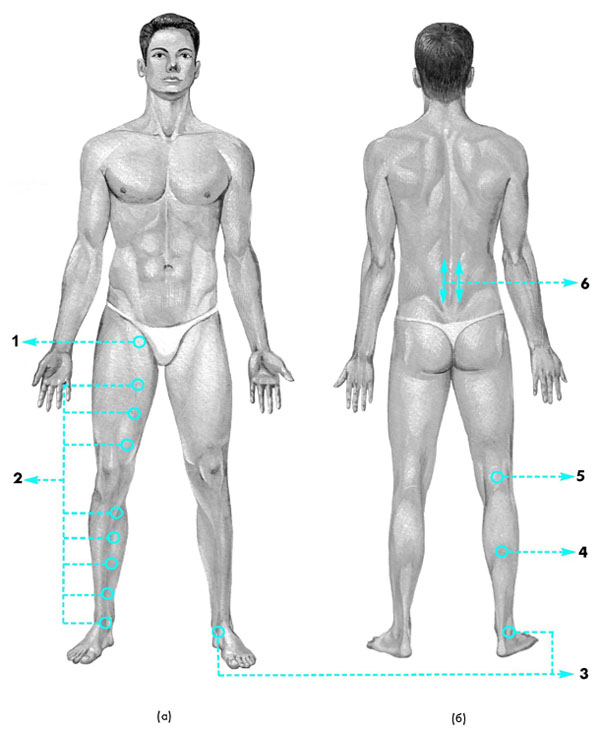
Курс лазерной терапии при ОАСНК состоит 15-20 ежедневных процедур.
Процедуры проводятся попеременно: день – на левую ногу, день – на правую.
Сеансы проводятся через день или ежедневно.
Курсы лазерной терапии рекомендуется проводить 3-4 раза в год.
При необходимости, по рекомендации врача, проводится 3 курса лазерной терапии с интервалом в 1 месяц по вышеприведенной схеме.
Хирургическое лечение применяется в тех случаях, когда консервативное лечение неэффективно и заболевание прогрессирует. Распространенные виды хирургического лечения – шунтирование, протезирование, эндартерэктомия, стентирование, баллонная ангиопластика и другие.
Советы врача:
– Если у Вас есть хотя бы подозрение на данное заболевание – срочно обратитесь за консультацией к сосудистому хирургу.
– Откажитесь от вредных привычек, особенно от курения, помните, что отказ от курения – необходимое условие в борьбе сатеросклерозом.
– Измените питание, исключите жирные мясные и молочные блюда, не увлекайтесь сладким. Помните, что Вам особенно полезны:свекла, тыква, баклажаны, капуста, картофель, морковь, морская капуста, зелень, вишня, рыба (2 раза в неделю), нежирный творог, зеленый чай, оливковое масло, из ягод – шиповник, боярышник, лесная земляника.
– Каждый день утром и вечером в течение 10-14 дней втирайте в стопы сок свежевыжатого лимона и оставляйте до полного высыхания,не вытирайте и не промокайте его. Данная процедура особенно эффективна при наличии судорог в ногах.
– Не нервничайте по пустякам, не перегружайте себя чрезмерной работой, берегите себя.
– Занимайтесь физическими упражнениями, точечным массажем, помните, что ваше спасение в движении.
Будьте здоровы!
Источник
Содержание статьи
К сожалению, сосудистые патологии имеют статус глобальных. Им подвержены люди разных возрастов и полов. Послужить развитию варикоза вен нижних конечностей могут различные причины, и их достаточно много. Поэтому статистические данные по регистрации сосудистых заболеваний неумолимо растут. Вместе с тем, наука и медицина не стоят на месте, и количество методов лечения уже представляет собой внушительный список.
Выбор терапевтической схемы остается за лечащим врачом. Её подбор определяет стадия, на которой обнаружена сосудистая патология, динамика заболевания, общее состояние здоровья пациента и другие факторы. По своему усмотрению специалист может включить в схему лечения консервативные, оперативные методы или их симбиоз.
К консервативным методам относят медикаментозную и немедикаментозную терапию. Данные методы лечения могут быть единственными на начальной стадии заболевания, при проявлении первых его признаков, и в 100% случаев являются дополнением к оперативным методам.
Мнение эксперта
Оперативные методы применяются при запущенных формах сосудистой патологии. Оперативные методы подразделяются на инвазивные и малоинвазивные. Все они имеют показания и противопоказания, а также свои плюсы и минусы.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Одним из наиболее популярных современных терапевтических методов признана процедура ЭВЛК (эндовазальная лазерная коагуляция) вен нижних конечностей. Неподготовленному человеку сложно разобраться в медицинских терминах. Поэтому появляется вопрос, что это и для чего делается?
Показания и требования к проведению лазерной коагуляции
ЭВЛК вен нижних конечностей: подготовка, техника процедуры, показания и противопоказания
Что такое ЭВЛК-метод лечения варикозной болезни? Эндоваскулярная или эндовенозная лазерная коагуляция вен нижних конечностей (ЭВЛК) – малоинвазивный процесс устранения поражённой варикозом вены.
Как проходит эндовазальная лазерная коагуляция варикозных вен? Этот метод практикуется около десятка лет, поэтому процедура усовершенствуется по сегодняшний день. ЭВЛК характеризуется как высокотехнологичная и достаточно сложная манипуляция, требующая не только качественного оборудования, но и в особенности высокой профессиональной подготовки медицинского персонала.
Это чрезкожная внутрисосудистая хирургическая процедура. Значит, лазерная коагуляция варикозных вен на ногах предусматривает введение периферического катетера в венозное русло. Через который проникает тонкий лазерный световод для прижигания вен. Под его воздействием происходит термический ожог и последующее слипание венозной стенки с облитерацией просвета. Выполняться процедура будет под местной анестезией (низко концентрированной смесью из анестетиков) её действие рассчитано на 6-10 часов. Благодаря добавлению в смесь вазоконстрикторов, помимо анестезирующего эффекта достигается еще и сосудосуживающий. Это уменьшает риск образования гематомы после ЭВЛК.
!
Проведение всех этапов ЭВЛК производится при помощи дуплексного сканирования.
Тем самым специалист контролирует лазер и его положение в вене. Без учёта предварительной маркировки вен, лазерное лечение варикоза занимает около 40 минут. По необходимости, на следующий день, производится склеротерапия или минифлебэктомия крупных варикозных притоков большой и малой подкожных вен. Это происходит потому, что эндовазальная лазерная коагуляция имеет ограничения по допустимому расширению варикозных притоков большой подкожной вены (БВП), и малой подкожной вены. Для того, чтобы процедура была эффективной вены должны иметь расширение в диаметре до 25 мм. Поэтому если после лечения методом ЭВЛК остались видны какие-то вены, не стоит беспокоиться. Их устранят с помощью введения в венозное устье склерозантов или осуществления прокола, последующего выведения вены наружу и её физического удаления. Как показывают результаты исследований, в таких случаях, в послеоперационный период, отмечается хороший клинический и стойкий косметический эффект, без признаков рецидива. Кроме того, в целом ускоряется социальная реабилитация пациентов (если врачебные рекомендации начинают соблюдаться сразу после операции).
Лазерная коагуляция – подготовительный этап
Лазерная коагуляция сосудов на ногах: подготовительный этап
Какова подготовка к коагуляции? Подготовка не сложна. Для того, чтобы эндоваскулярная лазерная коагуляция вен нижней конечности была выполнена, требуется:
- общий скрининг состояния здоровья пациента (общеклинические анализы крови и мочи, анализ крови на RW, комплексный анализ показателей свертываемости крови, исследования крови на вирусные гепатиты В и С, СПИД, ВИЧ и сифилис);
- обследование вен и сосудов (УЗДС);
- заключение от терапевта об отсутствии противопоказаний.
!
Необходимо заблаговременно подготовить медицинский компрессионный трикотаж.
Он понадобится сразу после лечения варикоза лазером (ЭВЛК). Как правило, врач назначает в этих целях трикотаж II класса компрессии.
ЭВЛК вен нижних конечностей: показания и противопоказания
Если назначена лазерная коагуляция сосудов на ногах, то показания немногочисленные: наличие варикозных вен (начиная со 2 стадии по CEAP), трофические расстройства голени, прямой ход вен.
Удаление вен таким способом имеет и ряд противопоказаний:
- избыточная масса тела (ожирение);
- заболевания артерий нижних конечностей, сопровождающиеся образованием атеросклеротических бляшек на внутренних стенках сосудов;
- ограниченное передвижение пациента вследствие заболеваний опорно-двигательного аппарата, перенесённого инсульта и пр.;
- инфекционные заболевания;
- воспалительные процессы кожного покрова и подкожной клетчатки;
- гипертония в стадии обострения;
- некоторые хронические заболевания в стадии обострения.
Противопоказания к проведению лазерной коагуляции
Можно ли делать ЭВЛК при наличии тромбов? Обязательное условие для проведения операции – отсутствие тромбов в верхнем сегменте ствола подкожной вены. Поэтому, наличие тромбов также относится к противопоказаниям.
Разрешена ли лазерная венозная коагуляция при беременности и до какого срока?
Мнение эксперта
Операция ЭВЛК во время беременности и после родов, при лактации, запрещена. Беременным и кормящим женщинам рекомендуются немедикаментозные методы консервативной терапии, т.к. необходимо исключить все возможные риски для внутриутробного развития и здоровья уже рождённого ребёнка.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Реабилитация после лазерной коагуляции вен нижних конечностей
Тех, кому назначена ЭВЛК (лазерная подкожная коагуляция) вен нижних конечностей интересует необходимо ли открывать больничный лист? Чтобы устранить варикоз данным методом не обязательно находиться в стационаре длительное время. Процедура выполняется амбулаторно и не требует постельного режима. Вернуться к привычному жизненному образу и рабочим обязанностям можно будет уже на следующий день. Единственное, на что понадобится время, – это реабилитация. Восстановление после ЭВЛК вен максимум может занять полтора месяца. В этот период времени важно ответственно выполнять все полученные от лечащего врача рекомендации.
Режим дня после процедуры
Режим дня в послеоперационный период требует размеренности. Грамотное соотношение режима бодрствования и сна, активности и отдыха, а также приёма пищи, выполнения оздоровительных процедур и пр. Чтобы помочь организму восстановиться и снизить риск рецидива требуется внести некие коррективы в образ жизни. Режим дня и его распорядок необходимо будет в какой-то мере приблизить к соблюдению правил здорового образа жизни.
Что нельзя делать после процедуры?
Существуют определённые противопоказания и ограничения после процедуры по удалению варикозных вен. Прежде всего необходимо избавиться от вредных привычек. Алкоголь и курение после лазерной коагуляции запрещены, хотя бы на период реабилитации. Питание также должно быть сбалансированным и правильным, чтобы контролировать вес.
!
В течение нескольких недель после ЭВЛК следует отказаться от принятия горячих ванн, а также от посещения бань, саун и бассейнов.
Под запрет попадают излюбленные представительницами прекрасного пола солярии, и процедуры по уходу за телом в косметических салонах. Женщинам также придётся сменить «шпильки» на более удобную обувь с невысоким устойчивым каблуком.
Рекомендации физических нагрузок после проведения лазерной коагуляции
Занятия спортом после процедуры
Опасаясь осложнений и рецидива, некоторые пациенты задаются вопросом, разрешён ли спорт и бег после ЭВЛК? Начнём с того, что после лазерной коагуляции вен и минифлебэктомии необходимо сразу же начинать двигаться, это снизит риск тромбообразования. Начиная со следующего после операции дня, ежедневная ходьба должна занимать не менее 1,5-2 часов. Есть одна особенность – в течение первых дней, пациент должен круглосуточно пребывать в компрессионном трикотаже. Далее ношение медицинского белья предусмотрено только в дневное время и на срок до полугода, затем класс компрессии трикотажа подберет врач на повторном осмотре.
Спорт разрешён и даже необходим! Но не все его виды допустимы в реабилитационный период. Важно исключить значительные физические нагрузки, такие как подъем тяжестей, силовые упражнения в тренажерных залах и т.д. Можно ли бегать после лазерной коагуляции вен? Специалистами запрещён быстрый бег, как вид ударных нагрузок. К ним также можно отнести прыжки и рывки. Подобные нагрузки после хирургического вмешательства крайне нежелательны.
Осложнения после ЭВЛК
Как и любая другая операция, лазерная коагуляция вен нижних конечностей имеет потенциально возможные осложнения. Нежелательные последствия лазерной коагуляции в послеоперационный период встречаются нечасто, а некоторые даже крайне редко (1:10000). Поэтому метод признан максимально эффективным. Тем не менее необходимо быть осведомленным о таких осложнениях после операции ЭВЛК:
- тромбофлебит;
- тромбоз глубоких вен;
- лёгочная эмболия;
- ожоги;
- парестезия;
- гипертермия.
Бывают ли в норме боли после ЭВЛК и сколько они длятся? Что делать если тянет ногу и возник отёк? Что из перечисленного можно расценить, как осложнение после ЭВЛК?
Мнение эксперта
Крупная вена после коагуляции образует плотный тяж с покраснением. Как правило, такое уплотнение в месте прокола и покраснение возникает спустя 7-10 дней после эндовазальной лазерной коагуляции (ЭВЛК). Это явление является нормой, но имеет временный характер. К тому же, оно быстро регрессирует при использовании местных средств применения.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Некоторые пациенты отмечают, что болит и немеет нога на протяжении первых двух суток после лазерной коагуляции вен. Данные неприятные ощущения скорее связаны с непривычным ношением медицинского трикотажа, чем с самой процедурой лечения. Редко отмечаются тянущие боли и напряжение по ходу венозного русла. Длятся они не более полутора месяца и проходят самостоятельно. Стоит отметить, что в первые сутки в ответ на коагуляцию белков стенки сосуда может возникнуть температура, не выше 38°C. После ЭВЛК врач проинформирует пациента обо всех возможных осложнениях, и даст рекомендации о том, как себя вести в том или ином случае.
Лазерная коагуляция варикозных вен ‒ видео
Компания «ВЕРТЕКС» не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник – Центр Современной Флебологии
Беременность после ЭВЛК
Проведённая ЭВЛК вен беременности никак не может помешать. Наоборот, при планировании беременности, абсолютно верным шагом будет решение проблемы с варикозно расширенными венами. Поэтому на вопрос, делать ли лазерную коагуляцию или нет, ответ очевиден. Потому что в период беременности нагрузка на сосуды возрастёт, и 100% произойдёт усугубление болезни. Беременность же исключает оперативного вмешательства. Лишь в сложных ситуациях, когда ситуация критична, лечащий врач может назначить беременной женщине радикальный метод лечения варикоза.
!
Когда после ЭВЛК беременность наступает, следует принимать меры профилактики возникновения рецидива.
Для этого показано ношение компрессионного медицинского трикотажа, выполнение гимнастических упражнений, самомассажа конечностей и нанесение тонизирующих вены кремов. Идеально по своим качествам в период вынашивания плода подойдёт «НОРМАВЕН®» крем для ног. Его состав натурален, а значит средство безопасно для здоровья будущей мамы и малыша.
Для точной диагностики обращайтесь к специалисту.
Источники:
Кириенко А.И, Стойко Ю.М, Богачев В.Ю. Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен. Флебология. 2013;7(2 вып. 2).
Куликова АН, Гафурова ДР. Эволюция хирургических и эндовазальных методов коррекции стволового венозного рефлюкса у больных с варикозной болезнью нижних конечностей. Клин Медицина. 2013;(7).
Giacomini, C. Osservazioni anatomiche per servire allo studio della circolazione venosa delle estremita inferiori (Parte I: Delle vene superficiali dell’arto addominale e princi palmente della saphena esterna). Giornale della Reale Accademia di Medicina di Torino. 1873;14.
Escribano JM, Juan J, Bofill R, RodríguezMori A, Maeso J, Fuentes JM, Matas M. Haemodynamic strategy for treatment of diastolic anterograde giacomini varicose veins. Eur J Vasc Endovasc Surg. 2005 Jul;30(1):96-101. doi: https:/doi.org/10.1016/j. ejvs.2005.03.001.
Van den BOS RR, de Maeseneer MMG. Endovenousthermal ablation for varicose veins: strengths and weaknesses. Phlebolymphology. 2012;19(4).
Для точной диагностики обращайтесь к специалисту.
Источник
