Лечение облитерирующего атеросклероз сосудов головного мозга

Атеросклероз сосудов головного мозга – процесс образования атеросклеротических бляшек внутри церебральных сосудов, влекущий за собой расстройства мозгового кровоснабжения. Может иметь субклиническое течение или проявляться дисциркуляторной энцефалопатией, ТИА, инсультом. В диагностике используется РЭГ, УЗДГ, дуплексное сканирование или МРТ церебральных сосудов, а также электроэнцефалография, КТ и МРТ головного мозга. Терапия комбинированная с назначением гиполипидемических, антиагрегантных, ноотропных, нейрометаболических, сосудистых фармпрепаратов. При наличии показаний производится хирургическое лечение.
Общие сведения
Атеросклероз сосудов головного мозга составляет примерно пятую часть всей неврологической патологии и около половины сердечно-сосудистых заболеваний. Атеросклеротические процессы в церебральных сосудах могут стартовать уже в 20-30-летнем возрасте, однако, благодаря длительному субклиническому течению, манифестация заболевания обычно происходит после 50-ти лет. Клинические проявления церебрального атеросклероза связаны с постепенно развивающейся в результате поражения сосудов недостаточностью мозгового кровообращения и ишемией тканей мозга. Хроническая ишемия головного мозга, наряду с ишемической болезнью сердца, является наиболее тяжелым следствием атеросклероза. Она может выступать причиной таких осложнений как инсульт и деменция. Ввиду большой распространенности и высокой частоты осложнений атеросклероз сосудов головного мозга относится к самым приоритетным проблемам современной неврологии.
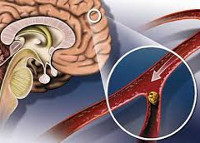
Атеросклероз сосудов головного мозга
Причины
Известен целый ряд факторов, способствующих развитию церебрального атеросклероза. К ним относят, прежде всего, возраст. С возрастом атеросклероз сосудов в той или иной степени наблюдается у всех. Более раннее развитие атеросклеротических изменений и более быстрое прогрессирование церебрального атеросклероза отмечается при несбалансированном питании (чрезмерное употребление жиров и углеводов, недостаточное количество растительной пищи, переедание, наличие в рационе жаренных и острых блюд и т. п.), нарушении обмена веществ (ожирение, сахарный диабет, гормональные сбои), гиподинамии, курении, частом приеме больших доз алкоголя.
Благоприятные условия для возникновения и прогрессирования атеросклероза формируются на фоне артериальной гипертензии. Зачастую атеросклероз и гипертоническая болезнь развиваются совместно, взаимно усугубляя друг друга. Хронические инфекции и интоксикации, оказывающие неблагоприятное воздействие на сосудистую стенку, также являются факторами, способствующими возникновению атеросклероза церебральных сосудов. Немаловажное значение имеет психоэмоциональное состояние, обуславливающее восприятие человеком различных жизненных событий. Отсутствие спокойного доброжелательного отношения приводит к тому, что многие ситуации становятся для человека стрессовыми. Стресс негативно воздействует на тонус стенок церебральных сосудов и вызывает перепад давления. Многочисленный повтор таких сосудистых изменений является благоприятной основой для развития церебрального атеросклероза.
Не все вопросы этиологии атеросклероза окончательно ясны. Существование большого количества предрасполагающих факторов наводит на мысль о полиэтиологичности этого процесса. Однако остается открытым вопрос, почему у одних пациентов наблюдается поражение преимущественно сердечных сосудов, а у других – церебральных. Необходимо также учитывать определенную роль наследственных механизмов, поскольку широко известны семейные случаи возникновения такого осложнения церебрального атеросклероза, как инсульт.
Патогенез
Основным фактором в механизме развития атеросклероза считается дисметаболизм липидов. В результате сбоя в обмене веществ происходит отложение холестерина липопротеидов низкой плотности (ЛПНП) на внутренней поверхности стенок церебральных сосудов. В процесс вовлекаются преимущественно артерии крупного и среднего калибра. Формирование т. н. атеросклеротической бляшки происходит стадийно – от жирового пятна до атерокальциноза. Образовавшаяся атеросклеротическая бляшка, увеличиваясь в размерах, постепенно все больше перекрывает просвет пораженного сосуда и может служить источником тромбоэмболов.
В первом случае из-за прогрессирующего уменьшения просвета сосуда происходит снижение кровоснабжения определенного участка головного мозга. В церебральных тканях этой зоны возникает гипоксия и нехватка питательных веществ – развивается хроническая ишемия, которая со временем приводит к дегенерации и гибели отдельных нейронов. Клинически этот процесс проявляется симптомами дисциркуляторной энцефалопатии (ДЭП). Выраженность последних зависит от распространенности атеросклероза, калибра пораженного сосуда, размеров атеросклеротической бляшки, степени развития альтернативного (коллатерального) кровоснабжения ишемизированной зоны мозга.
Во втором случае часть атеросклеротической бляшки отрывается от нее и в виде эмбола с током крови переносится в более мелкий артериальный сосуд, вызывая его внезапную и полную окклюзию (тромбоз). В зависимости от размеров зоны кровоснабжения окклюзированной артерии и степени развития сосудистых коллатералей возникает транзиторная ишемическая атака (ТИА) или ишемический инсульт. Более редко атеросклероз сосудов головного мозга выступает причиной геморрагического инсульта. Разрыв сосудистой стенки происходит из-за нарушения ее эластичности в месте образования атеросклеротических отложений и зачастую обусловлен высокой артериальной гипертензией.
Симптомы
Клинически атеросклероз сосудов головного мозга начинает проявляться, когда находящиеся внутри сосудов атеросклеротические бляшки перекрывают церебральный кровоток настолько, что возникает ишемия и развивается дисциркуляторная энцефалопатия. В соответствии с выраженностью расстройств церебрального кровообращения различают 3 стадии церебрального атеросклероза.
- Начальная стадия. Симптомы имеют преходящий характер, зачастую возникают при психоэмоциональных и физических перегрузках и исчезают в условиях отдыха. Имеет место астенический синдром: слабость, необычная утомляемость, повышенная раздражительность, вялость, сложности с концентрацией внимания. Возможны периодические нарушения сна в виде инсомнии и/или дневной сонливости, иногда возникающие головокружения. Отмечается некоторое снижение темпа мышления, способности запоминать и удерживать в памяти новую информацию. У многих пациентов в этот период на первый план выходит жалоба на головную боль, сочетающуюся с шумом в голове, ушах или одном ухе.
- Прогрессирующий церебральный атеросклероз. Усугубляются мнестические расстройства и психоэмоциональные изменения в характере. Снижается общий фон настроения, может развиться депрессия. Пациент становится мнительным и тревожным. Нарушения памяти становятся четко выраженными – пациент и его родственники говорят о том, что он не может запомнить события текущего дня, путает их. Шум в голове приобретает постоянный характер. Отмечается вестибулярная атаксия, нечеткость речи. Возможен тремор пальцев или головы, зачастую наблюдается снижение зрения и некоторая тугоухость. Постепенно теряется способность к продуктивной профессиональной деятельности.
- Деменция. Прогрессирует интеллектуальное снижение, наблюдаются провалы в памяти, нарушение речи, апатия, неряшливость, полное исчезновение интересов. Пациент утрачивает способность ориентироваться в обстановке и во времени, теряет навыки самообслуживания, требует присмотра.
Диагностика
В неврологическом статусе пациентов с церебральным атеросклерозом в зависимости от стадии заболевания может выявляться парез взора кверху, горизонтальный нистагм, некоторая анизорефлексия, симметричное повышение или вялость рефлексов, неустойчивость в позе Ромберга, тремор вытянутых пальцев рук, нарушение координаторных проб. После перенесенного инсульта возможно наличие парезов и другого неврологического дефицита. Офтальмоскопия, проведенная офтальмологом, может выявить атеросклеротические изменения сосудов сетчатки. При понижении слуха показана консультация отоларинголога с аудиометрией.

КТ головного мозга. На уровне турецкого седла выраженное атеросклеротическое обызвествление стенок интракраниальных сонных артерий с обеих сторон
Более точно диагностировать атеросклероз сосудов головного мозга позволяют сосудистые исследования. Наиболее доступным из них является РЭГ. Более информативны УЗДГ сосудов головы, дуплексное сканирование и МРТ сосудов головного мозга. Важное значение имеет проведение сосудистых исследований в динамике, оценка степени окклюзии сонных артерий и магистральных интракраниальных артерий. Для анализа функционального состояния мозга используется ЭЭГ, с целью визуализации церебральных тканей (особенно в ходе диагностики инсультов) – КТ и МРТ головного мозга.

КТ головного мозга. Обызвествление стенки интракраниальной части левой позвоночной артерии
Лечение
Вылечить церебральный атеросклероз невозможно, но путем своевременной, регулярной и комплексной терапии можно замедлить его прогрессирование. В первую очередь следует устранить факторы, усугубляющие развитие атеросклеротического процесса. Необходимо соблюдать растительную диету с исключением нутриентов с высоким содержанием холестерина (мясо, яйца, маргарин, рыбные консервы, колбаса, фастфуд), ввести ежедневные пешие прогулки, снизить психоэмоциональную нагрузку, исключить курение и прием спиртного, оптимизировать массу тела. Гипертоники нуждаются в тщательном подборе гипотензивного лечения. Важное значение имеет коррекция липидного спектра крови, которая назначается по результатам исследования содержания холестерина и липидов в крови. Назначаются гиполипидемические фармпрепараты: симвастатин, атромидин, флувастатин, гемфиброзил и др.
Патогенетическое лечение церебрального атеросклероза имеет целью улучшить метаболизм и кровоснабжение нейронов, повысить их устойчивость к условиям ишемии, предупредить тромбообразование, улучшить мнестические функции. В качестве антиагрегантной терапии назначается длительный прием тиклида или небольших доз ацетилсалициловой кислоты. Сосудистая терапия проводится препаратами пентоксифиллина и винпоцетина, нифедипином. Нейрометаболическое лечение включает назначение витаминов группы В, глицина, препаратов гингко билобы. Улучшению когнитивных способностей способствует прием ноотропов: пирацетама, пикамилона, ницерголина и пр.
Повторные ТИА, перенесенный малый инсульт, окклюзия сонных артерий с уменьшением ее просвета более чем на 70% являются показаниями к хирургическому лечению церебрального атеросклероза. Различают 2 вида операций: эндартерэктомия (удаление атеросклеротической бляшки вместе с участком интимы сосуда) и создание сосудистого шунта, идущего в обход обтурированного атеросклеротической бляшкой участка артерии. По показаниям нейрохирурги производят каротидную эндартерэктомию, формирование экстра-интракраниального анастомоза, протезирование брахиоцефального ствола и другие операции.
Прогноз
Прогноз церебрального атеросклероза весьма вариабелен. Многое зависит от возраста пациента, своевременности начатых лечебных мероприятий, возможности полностью устранить имеющиеся факторы риска. Наиболее тяжелыми осложнениями атеросклероза церебральных сосудов выступают инсульт и деменция, в результате которых происходит грубая инвалидизация пациента и возможен летальный исход.
Профилактика атеросклероза
Лучшей профилактикой атеросклероза любой локализации является здоровый образ жизни, подразумевающий разумные физические нагрузки, рациональное питание, пребывание на свежем воздухе, спокойный ритм жизни с адекватным чередованием труда и отдыха. Предупреждением развития атеросклеротического процесса является исключение из своей жизни всех факторов, способствующих его прогрессированию, в т. ч. недоброжелательных реакций (гнева, злости, обиды, раздражения и т. п.), которые провоцируют тонические изменения церебральных сосудов. Своевременное приведение в порядок своего образа жизни, адекватное лечение, при необходимости улучшение мозгового кровотока хирургическим путем – все эти мероприятия можно отнести к мерам вторичной профилактики церебрального атеросклероза, позволяющим избежать таких его осложнений, как инсульт и деменция.
Источник
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз – хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.
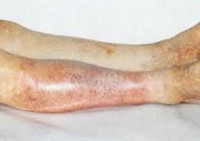
Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний – артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а – безболевая ходьба на расстояние 250-1000 м.
- 2б – безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V – окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I – облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II – облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III – облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска – коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям – кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Источник
