Лечение сосудов брюшной стенки

Повреждения сосудов брюшной стенки при лапароскопии. Диагностика и лечение
Риск повреждения сосудов брюшной стенки при лапароскопии был весьма невелик до широкого использования портов, расположенных латерально по отношению к средней линии живота, для выполнения сложных хирургических вмешательств. Сосуды передней брюшной стенки, риск повреждения которых существует при подобных вмешательствах, можно разделить на две группы: поверхностные и глубокие. Поверхностные сосуды состоят из поверхностных эпигастральных и поверхностных огибающих подвздошную кость артерий, расположенных в подкожной жировой клетчатке.
Глубокие сосуды состоят из нижней надчревной артерии и вены, локализованных ниже прямой мышцы живота непосредственно над брюшиной.
Повреждение глубоких сосудов обычно ведет к быстрой и значительной кровопотере, в то время как повреждение поверхностных сосудов часто проявляется лишь появлением тонкой струйки крови после удаления порта. В послеоперационном периоде повреждение поверхностных сосудов обычно проявляется болью в месте введения троакара и пальпируемым уплотнением.
Повреждение глубоких сосудов в послеоперационном периоде проявляет себя нарастающей болью, снижением гематокрита, причем пропальпировать гематому затруднительно, поскольку сосуды располагаются позади прямой мышцы живота, либо происходит кровотечение в брюшную полость Точное расположение гематомы в подобных случаях можно определить с помощью КТ.
Профилактика повреждения сосудов передней брюшной стенки
Основной метод исключения повреждения любого из этих сосудов — их визуализация до введения латерального троакара. С этой целью используют два метода: диафаноскопию и прямую лапароскопическую визуализацию. Диафаноскопия передней брюшной стенки с лапароскопическим источником излучения — эффективной способ визуализации поверхностных сосудов почти у 90% пациенток. Передние эпигастральные сосуды не могут быть визуализированы при помощи диафаноскопии, так как они расположены ниже прямой мышцы живота и фасции.
Однако нижние эпигастральные сосуды вполне можно визуализировать лапароскопически непосредственно под брюшиной у 60% пациенток, поскольку они расположены между вхождением круглых связок в паховый канал и срединной пупочной складкой.
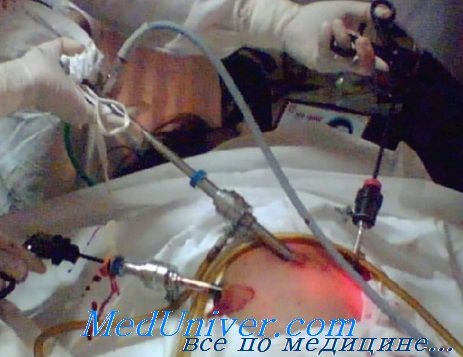
Если эти сосуды не удается визуализировать, знание об их обычном расположении может снизить риск повреждения. Поскольку как глубокие, так и поверхностные сосуды располагаются в среднем в 5,5 см от срединной линии, риск повреждения сосуда может быть минимизирован при установке дополнительного троакара на 8 см латеральнее средней линии и на 8 см выше лобкового симфиза. Такая локализация приблизительно соответствует точке Мак-Бернея (треть расстояния от передней подвздошной ости до пупка справа, аналогично точке Херда слева).
Даже если для установки портов удалось выбрать идеальное расположение, все же существует риск повреждения сосудов, которые не удается визуализировать из-за анатомической изменчивости. Дополнительные меры предосторожности, которые можно предпринять для уменьшения риска повреждения сосудов у этих пациенток, заключаются в применении (по возможности) самого маленького троакара (5-миллиметровый лучше, чем 10- или 12-миллиметровый) и использовании троакаров с коническим (а не пирамидальным) наконечником для установки латеральных портов.
Лечение повреждений сосудов передней брюшной стенки
Несмотря на принятые меры предосторожности, иногда случаются повреждения сосудов передней брюшной стенки. В свете этого каждый лапароскопист должен разработать план действий для быстрого и эффективного лечения этих повреждений.
Если после удаления порта обнаружено кровотечение из поверхностных сосудов, самый эффективный подход — захватить сосуд кровоостанавливающим зажимом Крайла с последующей перевязкой или каутеризацией. В тех случаях, когда поврежденный сосуд не может быть пережат, часто бывает достаточно наложить давящую повязку.
Повреждение нижнего надчревного сосуда почти всегда сопровождается немедленным и сильным кровотечением в участке установки порта. Лечение состоит из следующих этапов:
• Мобилизовать младший медицинский персонал и анестезиологов, которым, возможно, потребуется устанавливать дополнительные системы для внутривенных вливаний и затребовать препараты крови, если пациентка становится гемодинамически нестабильной.
• Точно (по локализации) наложить швы над и под повреждением с использованием одних и тех же инструментов и оборудования, применяемых для ушивания обоих слоев фасции, в случае использования большого латерального троакара (например, устройства Endoclose). Эти швы должны быть наложены на большую глубину — от кожи до фасции.
• Если шов нельзя наложить быстро, ввести через порт катетер Фолея для временного уменьшения кровотечения. Катетер вводят прямо через рукав троакара. После того как баллон наполнится изотоническим раствором натрия хлорида, рукав удаляют, и катетер оттягивают для удержания баллона в тугом положении против направления перитонеальной поверхности. Щипцы Келли можно использовать для прикрепления катетера к коже, чтобы поддержать тракцию. Это временная мера, почле чего требуется выполнить следующие действия.
• Попытаться пережать поврежденный сосуд лапароскопическим биполярным электрохирургическим инструментом выше и ниже области повреждения. После ослабления катетера Фолея поврежденный сосуд обхватывают биполярным инструментом, установленным через контралатеральный порт.
• Если биполярная электрохирургия не дает желаемого результата, можно наложить швы выше и ниже места повреждения, следя за их точным расположением — вновь проводя их от кожи до фасции с помощью вышеупомянутых инструментов и методов. Необходимо прошить оба слоя фасции. Используют латеральный троакар большого калибра. Эти швы должны быть надежно соединены с кожей над фасцией.
• Если гемостаза не удается достичь иначе, следует увеличить разрез и наложить лигатуры на поврежденные сосуды по отдельности. Разрез порта должен быть увеличен перпендикулярно, по крайней мере, на 4-6 см. Надрезают переднюю фасцию влагалища прямой мышцы живота и медиально оттягивают латеральный край этой мышцы. Кровоточащие сосуды можно захватить кровоостанавливающим зажимом и избирательно перевязать под повреждением и над ним.
Поздние кровотечения могут происходить, когда после удаления углекислого газа снижается внутрибрюшное давление, особенно если данный метод применяют для перевязки сосудов. В этом случае лигатура может ослабевать, так как пациентка пробуждается после анестезии, и ее положение изменяется. Признаки гемодинамической нестабильности в послеоперационной палате неизбежно влекут за собой повторное хирургическое вмешательство, поскольку профузное кровотечение из поврежденной нижней надчревной артерии может быть опасно для жизни.
– Также рекомендуем “Повреждение органов желудочно-кишечного тракта при лапароскопии. Диагностика”
Оглавление темы “Осложнения при лапароскопии”:
- Ретроперитонеальное повреждение сосудов при лапароскопии. Диагностика и лечение
- Повреждения сосудов брюшной стенки при лапароскопии. Методы окклюзии сосудов
- Повреждение органов желудочно-кишечного тракта при лапароскопии. Диагностика
- Повреждения желудка, тонкой кишки при лапароскопии. Диагностика и лечение
- Повреждения толстой кишки при лапароскопии. Диагностика и лечение
- Грыжа в месте установления порта после лапароскопии. Диагностика и лечение
- Повреждения мочевого пузыря при лапароскопии. Диагностика и лечение
- Электрохирургические травмы при лапароскопии. Электрокаутеризация
- Монополярная электрохирургия в сравнении с биполярной. Случайные причины электротравмы
Источник
 25.06.2013
25.06.2013
Заболевания сосудов брюшной полости
Как проявляются болезни сосудов живота?
… ничто не может заменить подробный, кропотливо собранный анамнез, который гораздо ценнее, чем любое лабораторное или рентгенологическое исследование. Этот подход утомителен и трудоемок, что делает его не особенно популярным, хотя в большинстве случаев достаточно точный диагноз можно поставить на основании одной лишь истории болезни.
Достаточно широко распространено представление, вопреки богатому практическому опыту, что боль, связанная с нарушениями сосудов внутри брюшной полости, возникает внезапно и чревата катастрофическими последствиями. Боль при эмболии или тромбозе верхней брыжеечной артерии или боль при угрожающем разрыве аневризмы брюшной аорты, конечно, может быть тяжелой и диффузной. Однако часто больной с закупоркой верхней брыжеечной артерии испытывает лишь умеренную продолжительную диффузную боль в течение двух или трёх дней перец сосудистым коллапсом или появлением признаков воспаления брюшины. На ранней стадии незначительное недомогание связано, по-видимому, с повышенной перистальтикой, а не с воспалением брюшины. Действительно, отсутствие болезненности при надавливании и ригидности на фоне постоянной диффузной боли у пациента, имеющего, вероятно, сосудистое заболевание, достаточно типична для закупорки верхней брыжеечной артерии, боль в брюшной полости с распространением на область крестца, в боковые отделы живота или в половые органы может указывать на возможность разрыва аневризмы брюшной аорты. Эта боль может сохраняться в течение нескольких дней до момента разрыва и развития коллапса.
Аневризма брюшной аорты – обычно бессимптомное пульсирующее образование вызванное атеросклерозом, некоторые больные отмечают боли в животе, спине и симптомы нарушения кровоснабжения нижних конечностей. Подтекание крови в окружающие ткани с сопутствующей болью в животе, спине или боку может на протяжении нескольких недель предшествовать разрыву. Разрыв в двенадцатиперстную кишку или в брюшную полость с массивным кровотечением приводит к летальному исходу. Лечение хирургическое, замещение аневризмы аортальным протезом из дакрона или другого синтетического материала. Через несколько лет после аневризмэктомии возможно развитие послеоперационных аортокишечных свищей, что может привести к смертельному кровотечению при несвоевременном распознавании.
Острая ишемия брыжейки – классический синдром снижения кровотока, обычно при поражении верхней брыжеечной артерии. У пациентов находят запущенную атеросклеротическую сердечно-сосудистую патологию, часто с наличием в анамнезе застойной сердечной недостаточности, инфаркта миокарда, цереброваскулярной болезни или заболевания периферических сосудов. Многие больные получали препараты (например, дигоксин), вызывающие спазм гладкой мускулатуры внутренних органов. Эмболия сосудов брыжейки часто ассоциирована с нестабильным сердечным ритмом. Тромбоз и обструктивная ишемия брыжейки (каждую патологию встречают у 25% больных) ведущие причины синдрома острой ишемии брыжейки. Остальные случаи имеют отношение к поражениям нижней брыжеечной артерии и венозному инфаркту брыжейки. Клиника. Наиболее частый симптом – внезапная сильная боль около пупка. Отмечают «спокойный» живот со сниженной перистальтикой. Обзорная рентгенография живота часто не выявляет отклонений от нормы. Диагноз устанавливают по данным рентгенографии, подкрепленной изменениями показателей крови (лейкоцитоз часто более 20 000 в 1 мкл) и подтверждают ангиографией. Доплеровское снижение может выявить снижение скоростных показателей кровотока в верхней брыжеечной артерии и в чревном стволе.
Лечение. Хирургическое удаление эмбола, хотя в некоторых случаях применяют антитромботические средства, баллонную ангиопластику суженных сосудов или обходные хирургические операции.
Хроническая ишемия брыжейки наблюдается только при наличии значительной окклюзии двух из трех основных висцеральных артерий, обычно у пожилых лиц с наличием в анамнезе сердечнососудистого заболевания. Клиника. Перемежающаяся схваткообразная боль в животе, возникающая через 15 – 30 минут после еды и длящаяся часами. Вследствие связи болевого синдрома с приемом пищи, большинство больных испытывают характерный страх перед едой, ограничивают ее прием, что приводит к существенной потере массы тела. При физикальном исследовании находят заболевания периферических сосудов. Наличию или отсутствию шумов в животе (аускультативно) не придают существенного значения. Диагностика затруднена; ее следует основывать на веском клиническом подозрении в сочетании с ангиографическим выявлением и значительного сужения (более 50%) двух из трех основных висцеральных артерий. Лечение – хирургическая реконструкция сосудов. Попытки фармакологической коррекции вазодилататорами неэффективны.
Ишемический колит возникает вследствие недостаточного поступления артериальной крови к толстой кишке, чаще – к левой половине толстой кишки (особенно в области селезеночного изгиба), но возможны поражения любого отдела толстой кишки. Высокая уязвимость кровообращения кишки в области селезеночного изгиба объясняется анатомическими особенностями: здесь стыкуются бассейны верхней брыжеечной и нижней брыжеечной артерии. Прямая кишка, имеющая обильное кровоснабжение, чрезвычайно редко подвержена поражениям ишемического генеза. Клиника – кровавая диарея, боль в нижней части живота и иногда рвота. В редких случаях встречают инфаркт стенки толстой кишки (особенно подвержены пожилые больные с сердечной патологией или оперативным вмешательством по поводу аневризмы брюшной аорты с перевязкой нижней брыжеечной артерии в анамнезе). Диагноз предполагают при отрицательных результатах исследований прочих причин кровавой диареи у пожилых людей (полип, карцинома, дивертикулит или ангиодисплазия). Число лейкоцитов может приближаться к 20 000 в 1 мкл. Рентгенография с бариевой клизмой безопасна и выявляет диффузное изменение подслизистой оболочки. В большинстве случаев сигмоидоскопия обнаруживает лишь наличие кровянистой жидкости. лечение поддерживающее; обеспечивают покой кишечнику, переводя пациента на внутривенное питание, возмещая объем жидкости и крови, для профилактики вторичного заражения проводят антибиотикотерапию. Прогноз в целом благоприятный. Возможно развитие поздних стриктур, необходима их баллонная дилатация или оперативное иссечение.
Васкулит. Поражение мезентериальных сосудов при узелковом периартериите, СКВ или ревматоидном васкулите напоминает эмболизацию артерий (вызывающую инфаркт кишечника) или хроническую ишемию брыжейки. Диагноз предполагают при признаках системного заболевания. При остром инфаркте кишечника необходима операция. В других случаях эффективны кортикостероиды, иммунодепрессанты или их сочетание.
Инфаркт селезенки характеризует сильная боль в животе (сильные боли в левом подреберье, в левом верхнем отделе живота с иррадиацией в подлопаточную или в поясничную область слева) у молодых больных (до 40 лет), страдающих основным гематологическим заболеванием (серпвидно-клеточная анемия, лейкоз, лимфома) или у более пожилых больных (старше 40 лет) с эмболической патологией. Также инфаркт селезенки наблюдается при ревмо-септическом или при подостром септическом эндокардите, явлениях сердечной недостаточности у больных пороками сердца, гипертонической болезнью, аневризмой левого желудочка сердца и язвенным атеросклерозом аорты. Возможно развитие абсцесса с кровотечением или разрывом. Диагноз устанавливают посредством компьютерной томографии/магнитно-резонансной томографии или сканированием селезенки с 99Тс. Дифференцировать приходится от «почечной колики», левостороннего плеврита и тромбоза мезентериальных сосудов. Лечение хирургическое.
Теги: болезни сосудов живота
234567
Начало активности (дата): 25.06.2013 06:35:00
234567
Кем создан (ID): 1
234567
Ключевые слова:
Заболевания сосудов брюшной полости
12354567899
Источник
Описание болезни, причины и стадии
 Брюшная аорта (БА) — наибольший сосуд в организме человека. Она начинается на уровне XII грудного позвонка и заканчивается в районе IV—V поясничного. Артерия питает практически все внутренние органы (желудок, кишечник, печень, почки, поджелудочная железа, брюшина, селезенка, яичники или яички у мужчин), что объясняет сложность клинической картины при ее поражении.
Брюшная аорта (БА) — наибольший сосуд в организме человека. Она начинается на уровне XII грудного позвонка и заканчивается в районе IV—V поясничного. Артерия питает практически все внутренние органы (желудок, кишечник, печень, почки, поджелудочная железа, брюшина, селезенка, яичники или яички у мужчин), что объясняет сложность клинической картины при ее поражении.
В основе атеросклеротического процесса БА лежит «просачивание» внутренней стенки сосуда (интимы) липидами с последующим образованием атером (бляшек). Возникновение их возможно только на поврежденном эндотелии. Время от времени жировые наросты подвергаются распаду и тромбообразованию, что вызывает клинические проявления заболевания.
Травмированию внутренней сосудистой стенки способствуют:
- хроническая гиперлипидемия, дислипидемия;
- повышение стенического напряжения сосудистой стенки (эндотелий сдавливается под натиском крови у больных гипертонией), особенно в местах разветвления сосуда;
- гипергликемия;
- курение (табачные смолы и оксид углерода повышают проницаемость сосудистой стенки и провоцируют отек тканей);
- наличие циркулирующих иммунных комплексов, простациклина I2 при инфекционных, аллергических или аутоиммунных процессах;
- нарушение реологии крови.
Стадии развития атеросклероза брюшного отдела аорты:
- Доклинический — период дислипидемии. Заключается в инфильтрации внутренней стенки сосуда жирами и образовании бляшек (длительность от 5 до 30 лет).
- Латентный (скрытый) — патологические изменения в БА уже возможно обнаружить инструментальными методами исследования.
- Полиморфные клинические проявления — появляется разнообразная симптоматика нарушений функций внутренних органов.
- Хроническая окклюзия сосуда — период ярких клинических признаков, свойственных данному заболеванию.
Симптомы
Хотя первые атеромы чаще всего появляются именно на стенках аорты, ее большой диаметр откладывает время проявления заболевания.
Характер и вид симптомов зависят от:
- уровня, на котором происходит окклюзия;
- степени сужения сосуда;
- гипоксических изменений в кровоснабжаемых органах.
Клинические признаки атеросклероза БА неспецифичны, часто имеют волнообразное течение и маскируются под другие патологические состояния.
Частые симптомы:
- Абдоминальные боли. Признак имеет разную выраженность, без определенной локализации (иногда мигрирующий), возникает приступами, преимущественно через несколько часов после еды, носит ноющий характер, интенсивность снижается после приема спазмолитиков, может проходить самостоятельно.
-
 Диспепсия. С усугублением ишемии кишечника к ее симптомам присоединяются изжога, тошнота, дискомфорт в животе, метеоризм, нарушение стула (с преобладанием диареи), отрыжка.
Диспепсия. С усугублением ишемии кишечника к ее симптомам присоединяются изжога, тошнота, дискомфорт в животе, метеоризм, нарушение стула (с преобладанием диареи), отрыжка. - Синдром мальабсорбции и мальдигестии — снижение массы тела, признаки гиповитаминоза, нарушение аппетита.
- Нарушение почечной функции — уменьшение диуреза, рефрактерная артериальная гипертензия, электролитный дисбаланс.
- Боли в икроножных мышцах при ходьбе, перемежающаяся хромота, парестезии и нарушение чувствительности в ногах, мышечная гипотрофия нижних конечностей.
- Эректильная дисфункция, нарушения либидо, вторичное бесплодие.
Нередко диагноз атеросклероза БА выставляют уже при наличии осложнений:
- тромбозы ветвей брюшной аорты — мезентериальный тромбоз (жизнеугрожающее состояние, требующее немедленного хирургического вмешательства), закупорка почечных артерий, бифуркации аорты;
- тромбоэмболии большого круга — микроинфаркты висцеральных органов, непроходимость артерий нижних конечностей;
- атеросклеротическая аневризма аорты — самое грозное осложнение (мешковидное выпячивание измененной стенки), смертность от которого при расслаивании или разрыве составляет более 85 %.
Методы диагностики болезни: какие анализы и обследования пройти
По причине разнообразия симптомов пациент с атеросклеротическим поражением брюшной аорты чаще обращается к гастроэнтерологу или неврологу.
 Достоверно диагностировать заболевание помогут следующие методы визуализации:
Достоверно диагностировать заболевание помогут следующие методы визуализации:
- рентген органов брюшной полости — позволяет увидеть кальцинированные атеросклеротические бляшки в запущенных случаях;
- УЗИ органов брюшной полости и аорты;
- допплерография брюшного отдела аорты;
- селективная аортоангиография;
- спиральная компьютерная томография;
- МРТ с контрастированием.
Вышеописанные исследования позволяют установить конкретную стадию атеросклеротического процесса:
| Степень поражения | Анатомические проявления |
|---|---|
| I | Минимальное утолщение стенки сосуда (интимы) |
| II | Значительное утолщение стенки сосуда (интимы) |
| III | Атероматозные бляшки in situ |
| IV | Выпячивающие атеромы |
| V | Мобильные атеромы |
| VI | Изъязвлённые и пенетрирующие атеромы |
Дополнительно могут назначить:
- общеклинический анализ крови и мочи, биохимические показатели;
- коагулограмму;
- исследование липидного профиля;
- фиброгастроэзофагодуоденоскопию (ФЭГДС);
- ЭКГ, ЭхоКГ, чреспищеводная электрокардиография.
Современные методы лечения атеросклероза брюшной аорты
Теперешние подходы к лечению атеросклеротического поражения БА имеют хирургическую направленность. Консервативная терапия проводится только на доклинической стадии процесса или в случае противопоказаний к оперативному вмешательству.
Медикаментозное лечение заключается в:
- снижении уровня холестерина — строгое соблюдение специальной диеты, прием гиполипидемических препаратов («Аторвастатин», «Розувастатин», «Питавастатин»);
- лечении сопутствующих заболеваний (ишемической болезни сердца, артериальной гипертензии, патологий кишечника);
- назначении следующих лекарств:
-
 антиагреганты, антикоагулянты: «АСК», «Клопидогрель», «Дипиридамол», низкомолекулярные гепарины;
антиагреганты, антикоагулянты: «АСК», «Клопидогрель», «Дипиридамол», низкомолекулярные гепарины; - ангиопротекторы: «Алпростадил», «Пентоксифиллин»;
- противовоспалительные средства: НПВС, спазмолитики;
- β-блокаторы: «Пропранолол», «Метопролол», «Бисопролол».
-
- модификации образа жизни;
- дозированной физической активности, ЛФК, физиотерапии.
На сегодняшний день существует множество видов инвазивного (операционного) лечения атеросклероза БА.
- Эндоваскулярная хирургия:
- перкутанная баллонная ангиопластика;
- эндоваскулярное стентирование БА;
- транскатетерный тромболизис;
- «Открытые» оперативные вмешательства:
- эндартерэктомия;
- открытая тромбэктомия/эмболэктомия;
- поясничная симпатэктомия;
- сегментарная резекция с последующим восстановлением просвета при помощи аллографта или синтетического сосудистого протеза;
- обходное шунтирование участка стеноза.
Эффективность средств народной медицины: как себе не навредить
Лечение народными средствами малоэффективно в случае атеросклероза брюшной аорты. Некоторый положительный результат от применения методов нетрадиционной медицины возможен на доклинической стадии болезни (до появления признаков ишемии) в комбинации их с диетотерапией и здоровым образом жизни.

Как дополнительные средства борьбы с атеросклерозом БА используются:
- боярышник, зверобой, толокнянка;
- конский каштан, чабрец;
- семя льна, овес;
- калина, облепиха, орех, семена тыквы;
- ромашка, одуванчик, мать-и-мачеха;
- лимонник, подорожник, вереск, шалфей;
- крапива, укроп, чеснок, куркума;
- мед и продукты пчеловодства.
Эти продукты используют в виде настоек, сборов для приготовления отвара, вытяжек. Также возможно их применение в качестве приправ и пищевых добавок.
Выводы
Обычно атеросклероз брюшной аорты протекает без клинических признаков и имеет в целом благоприятный прогноз. Длительные патоморфологические исследования показали, что аорта у людей среднего возраста практически всегда поражена атеросклеротическим процессом различной степени. В первую очередь страдает брюшной отдел, ее бифуркация и почечные артерии. Клинический диагноз устанавливается запоздало, зачастую косвенно, по факту развития окклюзии, тромбоза и эмболий. Опасность поражения аорты заключается в высокой вероятности жизнеугрожающих состояний: закупорки мезентериальных сосудов, бифуркации аорты и подвздошного сегмента с развитием гангрены, а также аневризмы.
Источник
