Лечение сосудов после перелома

Повреждение сосудов – нарушение целостности артерий и вен в результате травматического воздействия. Может наблюдаться как при открытой, так и при закрытой травме, сопровождается наружным или внутренним кровотечением, возможно нарушение кровоснабжения нижележащего сегмента. Повреждение крупных сосудов является тяжелой травмой и представляет опасность для жизни пациента. Диагноз выставляется на основании клинических признаков, к числу которых относится наличие раны или закрытого повреждения, кровотечение или гематома, ослабление или отсутствие пульса на периферических артериях. Лечение хирургическое.
Общие сведения
Повреждение сосудов – достаточно распространенная травма, как в военное, так и в мирное время. Наибольшее количество повреждений приходится на сосуды нижних конечностей. Второе место по распространенности занимают повреждения сосудов верхних конечностей, третье – сосудов шеи. В последние десятилетия специалисты в области травматологии отмечают изменение характера таких травм за счет увеличения количества высокоэнергетических травматических воздействий. В связи с этим ранения и закрытые повреждения сосудов чаще выявляются в составе множественной и сочетанной травмы, что усложняет лечение и утяжеляет прогноз.
Открытые и закрытые повреждения сосудов могут сочетаться с переломами костей туловища и конечностей, тупой травмой живота, повреждениями почек, ЧМТ и повреждениями грудной клетки. Наряду с этим нередко наблюдаются изолированные травмы с тяжелыми разрушениями конечностей: многооскольчатыми переломами, раздавливанием и размозжением мягких тканей, обширными рваными ранами и т. д. И, хотя возможности современной реконструктивной ангиохирургии во многих случаях позволяют восстановить целостность сосудов даже при тяжелых повреждениях, тактика лечения и прогноз в таких случаях зависят не только от возможности восстановления артерий и вен, но и от жизнеспособности тканей травмированной конечности.
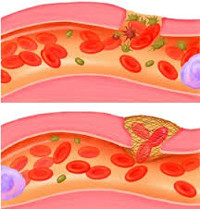
Повреждение сосудов
Открытые повреждения
Открытые повреждения сосудов отличаются большим разнообразием и обычно возникают в результате огнестрельных ранений, резаных, колото-резаных и колотых ран. Реже причиной становятся рваные и рвано-ушибленные раны. С учетом вида травмированного сосуда выделяют ранения артерий и вен, с учетом характера повреждения – полные поперечные и неполные поперечные разрывы, одиночные сквозные, боковые (касательные) и фенестрирующие повреждения. Фенестрирующие повреждения возникают в результате ранения дробью или мелкими осколками и характеризуются наличием «окна» или «дырки» в стенке сосуда при сохранении кровотока.
Как правило, открытые повреждения сосудов сопровождаются наружным кровотечением. Однако иногда дефект в стенке поврежденной артерии или вены «закупоривается» тромбом или сдавливается окружающими тканями, поэтому кровотечение может отсутствовать. Возможно также излитие крови не наружу, а в мягкие ткани с формированием напряженной гематомы. При ранении крупных сосудов в большинстве случаев наблюдаются кровопотеря и гиповолемический шок.
Местные симптомы ранений сосудов зависят от диаметра травмированной артерии или вены, характера повреждения сосудистой стенки, анатомических особенностей зоны травмы, объема разрушения мягких тканей, сопутствующего повреждения костей и нервов, общего состояния пациента и т. д. При повреждении вен кровь темно-вишневая, изливается ровной струей, при нарушении целостности крупных стволов возможна пульсация в такт дыханию. Возможно образование нарастающей не пульсирующей гематомы в окружающих мягких тканях. Пульс на периферических артериях сохранен, цвет кожи в дистальных отделах не изменен, нарушения функции конечности обусловлены характером и тяжестью травмы.
К числу признаков, позволяющих заподозрить повреждение артерии, относятся рана в проекции сосуда, наружное кровотечение алой пульсирующей струей или нарастающая пульсирующая гематома, ослабление или отсутствие пульсации на артериях ниже уровня повреждения. Важнейшим симптомом повреждения магистральных артерий является нарастающая ишемия дистальных отделов конечности. О недостаточности местного кровообращения свидетельствуют парестезии, побледнение, а в последующем – синюшность и мраморность кожных покровов, похолодание и ишемические боли, которые не уменьшаются при иммобилизации и не усиливаются при пальпации. Перечисленные проявления сопровождаются нарастающей ригидностью мышц. Затрудняются сначала активные, а затем и пассивные движения, при глубоких расстройствах кровообращения возникают мышечные контрактуры.
Закрытые повреждения
Закрытые повреждения сосудов могут возникать вследствие окклюзирующих или контузионных повреждений. Окклюзирующие повреждения обычно выявляются при вывихах и переломах костей, их причиной становится сдавление или ушиб артерий сместившейся костью или костным фрагментом. При этом нередко наблюдается мгновенное удлинение (насильственное чрезмерное растяжение) сосуда, способствующее усугублению травмы. В первую очередь страдает нежная интима – внутренняя оболочка сосуда. Если воздействие достаточно интенсивное, нарушается целостность средней оболочки артерии. При этом наружная оболочка благодаря своей высокой прочности может остаться неповрежденной. Разрывы внутренней и средней оболочки сосудов называются контузией.
Выделяют три степени контузионных повреждений сосудов. Первая – в интиме есть отдельные трещины. Вторая – имеются циркулярные повреждения интимы. Третья – повреждена не только внутренняя, но и средняя оболочка артерии. При повреждениях второй и третьей степени из-за тока крови интима отслаивается и закупоривает просвет сосуда, вызывая внутрисосудистый тромбоз. При повреждении всех оболочек артерии формируется пульсирующая гематома, из которой в последующем, как правило, образуется травматическая аневризма.
В случаях одновременного разрыва артерии и вены возникает артериовенозный свищ – кровь из артерии сразу сбрасывается в вену, что может приводить не только к нарушению кровоснабжения дистальных отделов конечности, но и к развитию общих расстройств кровообращения. Фактором, способствующим усугублению ишемии нижележащих отделов конечности, является кровопотеря и сопутствующие повреждения окружающих мягких тканей. При отсутствии неповрежденных коллатеральных артерий в течение 3-4 часов развиваются необратимые нарушения жизнедеятельности тканей, возникает так называемая гемодинамическая ампутация конечности.
Клиническими признаками закрытого повреждения сосудов являются нарушения движений и чувствительности дистальных отделов конечности, а также резкая боль, которая не уменьшается после вправления отломков, иммобилизации и использования анальгетиков. Кроме того, наблюдается отсутствие периферической пульсации и цианоз или резкая бледность кожных покровов. При нарушении целостности всех слоев сосудистой стенки в проекции травмы образуется обширная гематома.
Диагностика и лечение
Диагноз выставляется на основании внешних признаков, при необходимости выполняется ангиография. Тактика лечения зависит от состояния дистальных отделов конечности, поэтому большое внимание уделяется оценке жизнеспособности тканей. Мягкость мышц и сохранение пассивных движений свидетельствуют о том, что конечность еще жизнеспособна, в таких случаях целесообразно предпринять попытку восстановления кровотока. Окоченение мышц и тугоподвижность суставов являются признаком гибели тканей и могут рассматриваться, как показания к ампутации.
Часть мышечных волокон при глубокой ишемии остается жизнеспособной, поэтому в некоторых случаях врачи отказываются от ампутации и пытаются восстановить кровоснабжение конечности. Однако вероятность благополучного исхода при таких повреждениях сомнительна и, даже если конечность удается сохранить, она остается неполноценной, то есть, превращается в аналог биологического протеза.
В процессе лечения перед травматологом или сосудистым хирургом стоят три задачи, которые следует решать в определенной последовательности. Приоритетом является спасение жизни пациента, то есть, остановка кровотечения и борьба с последствиями кровопотери. С этой целью проводятся противошоковые мероприятия, осуществляются переливания крови и кровезамещающей жидкости. Второй задачей является сохранение жизнеспособности конечности и третьей – восстановление ее функций.
Противошоковые мероприятия способствуют улучшению гемодинамики, следовательно, помогают сохранить жизнеспособность тканей. Наряду с этим, обязательным условием сохранения конечности является реконструктивная операция. В зависимости от характера повреждения сосуда возможен либо обычный сосудистый шов, либо восстановление сосуда с использованием специального протеза. В послеоперационном периоде проводятся мероприятия по нормализации деятельности всех органов и систем, назначаются антибиотики, обезболивающие препараты, ЛФК и физиотерапия.
Прогноз при открытых и закрытых повреждениях артерий и вен зависит от общего состояния пострадавшего, наличия или отсутствия других травм, локализации пораженного сосуда, особенностей коллатерального кровообращения, степени разрушения окружающих мягких тканей и других факторов. Важнейшее значение имеет временной фактор. Хирургические вмешательства, проведенные в течение первых 10 часов после травмы, как правило, дают возможность сохранить конечность. В последующем вероятность неблагополучного исхода резко возрастает.
Источник
Сколько срастается перелом, зависит от степени тяжести полученной травмы, возраста пациента и соблюдения всех врачебных предписаний во время восстановительного периода.
У людей пожилого возраста срок срастания костной ткани значительно больше по причине недостаточного количества кальция в организме и возрастных изменений, которые затягивают процесс восстановления всего организма.
Стадии регенерации костей
В медицинской практике были выделены следующие регенерационные стадии:
Катаболизм структур ткани и клеточной инфильтрации. Ткань после повреждения отмирает, происходит распад клеток на элементы, появляются гематомы.
Стадия дифференцировки клеток. Для этого этапа характерно первичное срастание костей. При хорошем кровоснабжении сращение проходит по типу первичного остеогенеза. Длительность процесса занимает 10-15 суток.
Стадия образования первичного остеона. Костная мозоль начинает формироваться на поврежденной области. Осуществляется первичное срастание. Пробивается ткань капиллярами, белковая ее основа затвердевает. Хаотичная сеть трабекул кости прорастает, а они, соединяясь, формирую остеон первичный.
Стадия спонгиозации мозоли. Для этого этапа характерно появление пластичного костного покрова, появляется корковое вещество, восстанавливается поврежденная структура. В зависимости от тяжести повреждения эта стадия может длиться как несколько месяцев, так и до 3 лет.
Обязательное условие для нормально срастающегося перелома является протекание стадий восстановления без нарушений и осложнений.
Скорость заживления переломов у взрослых
Процесс срастания костей сложен и занимает продолжительное время. При закрытом переломе в одном месте конечности скорость заживления высока и составляет от 9 до 14 дней. Множественное повреждение заживает в среднем около 1 месяца. Самым опасным и долгим для восстановления считается открытый перелом, период заживления в таких случаях превышает 2 месяца. При смещении костей относительно друг друга еще больше увеличивается длительность процесса регенерации.
Заживление переломов верхних конечностей происходит медленно, но они представляют меньшую опасность для человека, чем повреждения нижних конечностей. Заживают они в следующие сроки:
фаланги пальцев – 22 дня;
кости запястья – 29 дней;
лучевая кость – 29-36 дней;
локтевая кость – 61-76 дней;
кости предплечья – 70-85 дней;
плечевая кость – 42-59 дней.
Сроки заживления переломов нижних конечностей:
пяточная кость – 35-42 дня;
плюсневая кость – 21-42 дня;
лодыжка – 45-60 дней;
надколенник – 30 дней;
бедренная кость – 60-120 дней;
кости таза – 30 дней.
Причинами низкой скорости заживления могут стать неправильное лечение, избыточная нагрузка на сломанную конечность или недостаточный уровень кальция в организме.
Скорость заживления детских переломов
У ребенка лечение перелома происходит быстрее на 30%, по сравнению со взрослыми людьми. Это обусловлено высоким содержанием оссеина и белка в детском скелете. Надкостница при этом толще, у нее отличное кровоснабжение. Скелет детей постоянно увеличивается, и присутствие зон роста ускоряет еще больше костное срастание. У детей с шестилетнего до двенадцатилетнего возраста при поврежденной ткани кости наблюдается коррекция отломков без оперативного вмешательства, в связи с чем в большинстве ситуаций специалисты обходятся только наложением гипса.
Самые частые переломы у детей:
Полные. Кость в таких случаях разъединяется на несколько частей.
Компрессионные переломы происходят по причине сильного сдавливания вдоль оси трубчатой кости. Заживление происходит за 15-25 дней.
Перелом по типу «зеленой ветви». Происходит изгиб конечности, при этом образуются трещины и отломки. Возникает при чрезмерном давлении с силой, недостаточной для полного разрушения.
Пластический изгиб. Появляется в коленных и локтевых суставах. Наблюдается частичное разрушение костной ткани без рубцов и трещин.
Первая помощь при переломе
Большую роль на скорость сращивания сломанных костей влияет оказание первой помощи при переломах. Если это открытый перелом, очень важно чтобы в рану не попала инфекция, чтобы избежать воспаления и нагноений на этом участке. Поэтому поврежденный участок нужно обеззаразить, для этого окружности ранения стоит обработать антисептиком, и накрыть стерильной салфеткой до приезда команды медиков.
Чтобы транспортировать в медицинское заведение пострадавшего, необходимо организовать иммобилизацию конечности. Используют для выполнения задачи подручные средства – фанеру, плоские доски, ветви деревьев, которые тканью либо бинтом закрепляют к поврежденной конечности. Если у человека наблюдается травма позвоночника, то для транспортировки используются твердые носилки, либо подручные средства, например плоские доски, на которые нужно аккуратно уложить больного.
Сроки консолидации переломов напрямую зависят от оказания первой помощи и скорой транспортировке потерпевшего в больницу.
Механизм заживления
Сращивание переломов начинается сразу после получения травмы. Срастание может быть двух видов:
- Первичное сращивание. Если кости надежно соединены, наращивание костной мозоли на сломанном участке не нужно, перелом сращивается легко и с хорошим кровообращением.
- Вторичное сращивание. В этом случае необходимо нарастить костную мозоль, из-за активного движения костных отломков.
Механизм сращивания переломов очень сложный, поэтому делится на определенные стадии:
- Первая стадия заключается в образовании сгустка, образующегося из крови, окружающей поврежденный участок. Спустя некоторое время они трансформируются в новую ткань для строения кости. Такой сгусток образуется в течение нескольких дней после получения травмы.
- На второй стадии этот сгусток наполняется клетками остеобластами и остеокластами. Они очень сильно сопутствуют заживлению и восстановлению. Заполняя сгусток вокруг перелома, они сглаживают и выравниваются костные обломки, после чего создается гранулярный мост. Именно он будет удерживать края кости, для предотвращения смещения.
- Третья стадия характеризуется появлением костной мозоли. Через несколько недель (2-3) от получения травмы, гранулярный мост превращается в костную ткань. В этот промежуток времени она еще очень хрупкая, и отличается от обыкновенной костной ткани. Этот участок и называется костной мозолью. Чтобы он не повредился, важно чтобы перелом был надежно иммобилизован.
- В период четвертой стадии происходит полное сращивание перелома. Спустя определенное время после происшествия, в зависимости от его тяжести и участка (3-10 недель), на этом месте полностью нормализуется кровообращение, что способствует укреплению кости. Ткань восстанавливается немного дольше (6-12 месяцев).
По окончании всех стадий, сросшаяся кость снова обретает свою прочность, и способна выдерживать разные нагрузки.
Факторы, влияющие на скорость сращения костей
Заживление сломанной кости зависит от ряда факторов, которые либо ускоряют его, либо препятствуют ему. Сам процесс регенерации индивидуален для каждого пациента.
Оказание первой помощи имеет решающее значение для скорости заживления. При открытом переломе важно не допустить попадания в рану инфекции, т.к. воспаление и нагноение замедлят процесс регенерации.
Заживление происходит быстрее при переломе мелких костей.
При открытых переломах костная мозоль образуется гораздо дольше, если развивается раневая инфекция, которая сопровождается костной секвестрацией и остеомиелитом посттравматическим. Именно поэтому при неправильной терапии перелома формирование костной мозоли замедляется или вообще не наступает. В таких ситуациях появляются долго не срастающиеся переломы, отличающиеся медленной консолидацией, а также ложные суставы:
Если пациенты страдают гиповитаминозом и авитаминозом (остеомаляция у беременных, рахит, цинга).
Если есть нарушения деятельности паращитовидных желез (уменьшение концентрации кальция в крови) и надпочечниковые гиперфункции.
Наличие сопутствующих заболеваний, протекающих в хронической стадии, а также воспалительных процессов. Любые патологические процессы в организме значительно затягивают срок восстановления после перелома.
Наличие избыточной массы тела негативно влияет на процесс заживления костной ткани.
Нарушение метаболизма.
Несоблюдение сроков ношения гипсовой повязки. Многие случаи слишком долгого срастания костной ткани связаны с тем, что человек не хочет долго ходить в гипсе, снимает его раньше срока, установленного врачом. Срастающийся участок кости находится под давлением, происходит смещение.
Как быстро срастаются кости, зависит и от такого фактора, как необходимость установки импланта. Встречается это в тех случаях, когда осколков кости слишком много, они очень мелкие, и собрать их заново не представляется возможным.
Как ускорить срастание костей?
Чтобы процесс восстановления кости происходил быстрее, следует получить адекватное лечение, обеспечить пациенту правильное питание, прием витаминных комплексов, обогащенных кальцием, витамином D. Источником последнего компонента являются куриный желток и солнечные лучи.
Процесс срастания костей после перелома, не в последнюю очередь зависит от количества кальция в организме («строительного» минерального элемента для костной ткани). Для повышения концентрации данного элемента в организме пациенту назначаются специальные медицинские препараты. В обязательном порядке корректируется питание, основу рациона должны составлять молочные продукты.
Пациентам с повреждением костей рекомендована физическая активность уже через несколько суток после травмы. Физические упражнения можно разделить на занятия в период иммобилизации и активность в период постиммобилизации.
В то время, когда наложен гипс, нагрузка дается для профилактики застойных процессов. Выполняются следующие упражнения:
идеомоторные упражнения – мысленное сохранение двигательной активности в поврежденной зоне;
упражнения для свободных мышц для сохранения активности и профилактики мышечной атрофии;
статические упражнения для поддержания тонуса;
упражнения для противоположной конечности.
Тщательное выполнение всех этих пунктов обязательно ускорит процесс восстановления, а кость срастется быстро и правильно.
Источник
