Лигирование сосудов при кровотечении

Пациентам с необратимыми поражениями сердечно-сосудистой системы показана процедура с названием «лигирование». Что это за манипуляция и как проводится рассказывается далее.
Что это такое
Лигирование варикозно расширенных вен – это вид хирургического вмешательства. Представляет перевязку сосуда специальными нитями или кольцами.
Поврежденный участок обводят и затягивают лигатурой. Терапия проводится под местной анестезией.
Этот эффективный метод помогает полностью вывести поврежденный сосудистый участок из общей системы.
Суть процедуры
Лигирование сосуда считается самым эффективным методом остановки кровотечения. Перевязку проводят через специальный разрез.
Перевязка при варикозном расширении вен нижних конечностей, возможно только комплексно с другими способами хирургического вмешательства.
Проксимальное лигирование проводят при варикозе кишечника и пищевода. Желудочный варикоз лечат с методом эндоскопических манипуляций. С помощью специального оборудования на каждый узел натягивают латексное кольцо.
Показания
Основные показания к проведению:
- оперативное вмешательство;
- разрыв сосудистых стенок;
- необратимые сосудистые изменения при варикозе нижних конечностей;
- геморрой;
- варикоз вен пищевода;
- удаление органа или его части;
- перевязка наружной сонной артерии, перед удалением гемангиомы;
- профилактика кровотечения при установлении протеза.
На каких сосудах проводится
Техника лигирования сосудов позволяет применять ее на доступных венах и артериях. Также возможна перевязка легочных, почечных, желудочных сегментов.
На труднодоступных местах, особенно в головном мозге, данную манипуляцию не проводят. Вместо нее используют клипирование.
Как подготовиться к процедуре
Лигирование артерии требует определенной подготовки. Изначально следует проверить наличие коллатерального кровообращения. Для этого используют пробы Короткова, Мошковича. Дополнительно проводят ангиографию.
Пациенту необходимо воздержаться от приема алкогольных напитков и препаратов, которые усиливают кровотечение.
Как проводится
Для выполнения процедуры понадобятся специальные зажимы для остановки кровотечений, ножницы, пинцеты, лигатурная вилка, иглы, шелковые лигатуры.
После обнажения, окончания поврежденного сосудистого участка захватывают специальными зажимами и слегка подтягивают пинцетом, отделяя его от тканей. Окружают фиксатором или нитью, затягивают узлы.
Если сосуды крупные – на них накладывают 2 нити. Концы лигатуры отрезают. Мелкие капилляры можно перевязывать без отделения от тканей.
Правильно наложенный фиксатор сразу препятствует току крови.
Особенности восстановительного периода
Большие операции требуют тщательного контроля за гемостазом, удалением геморрагической жидкости. Для этого в полость вводят специальный дренаж.
После процедуры важно контролировать показатели артериального давления, объем циркулирующей крови и центральное венозное давление. Если возникают спазмы сосудистых стенок, разрешается применение спазмалитиков.
Нормализировать микроциркуляцию крови и ее реологические показатели поможет применение Персантина, Курантила. При развитии симптомов ишемии конечностей необходимо провести новокаиновую блокаду.
Первые дни после проведения процедуры пациент должен находиться под контролем врача. Алкоголь после легирования употреблять категорически запрещено.
Также рекомендуется соблюдать диету и придерживаться здорового образа жизни. Запрещены физические нагрузки.
Профилактика и контроль
Чтобы избежать развития осложнения лигирования, необходимо соблюдать меры профилактики. Сразу вернуться к привычному образу жизни, пациент не сможет. Категорически запрещено нагружать поврежденную область.
Негативные последствия лигирования провоцируются:
- нарушением свертываемости крови;
- вредными привычками;
- длительным кровотечением;
- хроническими инфекциями;
- болезнями желудочно-кишечного тракта.
Повышенный риск возникает у пациентов пожилого возраста и при длительном применении лекарственных препаратов.
Процедура — один из эффективных методов лечения. Период реабилитации длится 1 неделю, а полное восстановление до 30 дней.
Терапия позволяет быстро избавиться от осложнений, спровоцированных варикозом. Перевязка сосудов подходит многим пациентам, поскольку редко вызывает развитие осложнений.
Материал подготовлен
специально для сайта venaprof.ru
под редакцией провизора Александровой М.Н.
Источник
ПЕРЕВЯЗКА КРОВЕНОСНЫХ СОСУДОВ (vinctura vasorum; син.: лигирование сосудов, наложение лигатуры на сосуд) — оперативный прием, цель к-рого постоянное полное закрытие просвета кровеносного сосуда с помощью нити (лигатуры). Лигатура может быть заменена клипированием сосудов (см.) или прошиванием специальными сшивающими аппаратами типа УКЛ (см. Сшивающие аппараты).
Показания
Перевязку кровеносных сосудов применяют чаще всего для окончательной остановки кровотечения (см.) при операциях, травме сосудов, разрыве и изъязвлении сосудистой стенки; при удалении органа или его части (перевязка и пересечение легочных сосуд#в при пульмонэктомии, почечных — при нефрэктомии, желудочных — при резекции или экстирпации желудка); для уменьшения кровопотери в процессе операции (напр., перевязка наружной сонной артерии и ее ветвей перед удалением гемангиомы лица); с целью профилактики аррозивного кровотечения из инфицированного магистрального сосуда или протеза (в этом случае производят Перевязку кровеносных сосудов на протяжении); как метод лечения врожденных пороков (напр., открытого артериального протока); как этап операции при варикозной болезни вен нижних конечностей и посттромботической болезни (напр., перевязка перфорантных вен по Линтону или Коккетту); как меру профилактики эмболии легочной артерии при острых венозных тромбозах.
Перевязка магистральных артерий конечностей создает опасность ишемической гангрены и в срочных случаях должна применяться только при невозможности наложения сосудистого шва.
Подготовка
При подготовке к плановой перевязке сосуда (напр., по поводу травматической аневризмы) необходимо определить возможности коллатерального кровообращения. Для этого применяют пробы Короткова, Мошковича, Русанова, Генле (см. Коллатерали сосудистые), а также капилляроскопию (см.), ангиографию (см.). Если позволяет время, проводят предоперационную тренировку коллатералей (см.).
Для выполнения П. к. с. необходимы кровоостанавливающие зажимы (см. Зажимы хирургические), диссекторы, ножницы, пинцеты, вилка для низведения лигатур, хирургические иглы, в т. ч. атравматические (см. Иглы медицинские), лигатуры из кетгута, шелка, лавсана и др. (см. Шовный материал). Кетгут (см.) употребляют для перевязки мелких сосудов, чаще в подкожной клетчатке. Для перевязки более крупных сосудов используют шелк (см.), а также нити из синтетических материалов, к-рым отдают предпочтение, т. к. они вызывают меньшую реакцию со стороны окружающих тканей и не фрагментируются .
Техника перевязки
П. к. с. осуществляют в ране и на протяжении. В ране более крупные сосуды перевязывают каждый в отдельности, мелкие — путем наложения Z-образного или кисетного шва, захватывающего окружающие ткани, или останавливают кровотечение путем диатермокоагуляции. В частности, при лапаротомии, торакотомий и нек-рых других доступах П. к. с. сочетают с диатермокоагуляцией. П. к. с. на протяжении чаще всего является вынужденным приемом, когда не удается произвести П. к. с. в ране. Обычно это бывает при сильных кровотечениях в инфицированной ране, при аррозии сосуда. Для обнажения сосудов на протяжении используют типичные доступы, широко обнажают сосудистый пучок. Выделение сосудов производят с помощью ножниц и диссектора или зажимов иного типа. Из раны предварительно удаляют кровь тампонами и салфетками или лучше с помощью отсоса, после чего становится видным пересеченный кровеносный сосуд.
При типичном варианте П. к. с. конец сосуда захватывают зажимом, не выделяя его из окружающих тканей. Ассистент поднимает зажим кверху, а хирург подводит под него лигатуру (см.), обязательно обойдя лигатурой конец зажима (в глубокой ране иногда удобнее подводить нить под кровоостанавливающий зажим с помощью другого зажима или специального инструмента типа вилки), и завязывает первый узел. Затем ассистент снимает кровоостанавливающий зажим, а хирург, дополнительно подтянув первый узел, завязывает второй. При использовании синтетической нити необходимо завязать 3—5 узлов.
Второй вариант П. к. с. применяют, напр., при резекции желудка, когда необходимо пересечь малый сальник. На участок сальника накладывают два зажима, между к-рыми его пересекают; сосуды вместе с тканью сальника перевязывают (чаще с прошиванием сальника). Та-цой же вариант’ П. к. с. возможен при резекции кишечника и др.

Рис. 1. Схематическое изображение перевязки сосуда на протяжении: под выделенный сосуд подводится двойная лигатура.
Третий вариант П. к. с. чаще всего используют при лигировании крупных сосудов. В этих случаях сосуд (вену или артерию) предварительно выделяют и под него с помощью диссектора подводят (рис. 1) и завязывают две лигатуры, между к-рыми сосуд пересекают. Точно так же сосуд можно пересечь между двумя зажимами и перевязать его концы. При лигировании крупных сосудов для надежности каждый конец лучше перевязать двумя нитями, причем вторую лигатуру наложить с прошиванием атравматической иглой. Возможны и другие варианты перевязки крупных сосудов. Так, перевязку тонкостенного сосуда можно произвести, наложив предварительно с помощью атравматической иглы П-образный или простой шов, захватывающий наружную оболочку сосуда. В случаях, когда стенка сосуда резко истончена и лигатура может легко прорезать ее, при прошивании сосуда применяют прокладки из тефлонового войлока.
При повреждении аорты или крупных магистральных сосудов применяются сосудистый шов (см.), наложенный с помощью атравматической иглы, и реконструкция сосудов. В случае выраженного кальциноза сосуда швы накладывают через наружную оболочку и по всей окружности сосуда, затем завязывают. Если невозможно сделать эти операции при первичной обработке раны, больного необходимо транспортировать в специализированное сосудистое отделение, применив временный сосудистый шунт (см. Шунтирование кровеносных сосудов).
Описанные варианты П. к. с. пригодны для перевязки как артерии, так и вены. Однако при перевязке магистральной вены чаще накладывают атравматический шов, а для полых и других крупных вен атравматический шов подкрепляют прокладкой. При отсутствии тефлоновой или другой синтетической прокладки с этой же целью могут быть использованы кусочки фасции или мышцы.

Рис. 2. Схематическое изображение боковой перевязки сосуда: внизу — правильная, вверху — неправильная.
Относительно редкую пристеночную П. к. с. (чаще на венах) производят гл. обр. при отрыве боковых ветвей сосуда. В таких случаях стенку сосуда в месте дефекта захватывают зажимом и накладывают тонкую лигатуру; при неправильном выполнении этой операции возможно сужение вены (рис. 2). При таком же дефекте артерии или крупной вены используют только сосудистый шов. При одновременном повреждении магистральной артерии и вены осуществляют реконструкцию как артерии, так и вены.
В военно-полевых условиях, когда перевязка магистральной артерии может оказаться единственно возможным средством остановки кровотечения, для предотвращения так наз. венного дренажа может быть применена хорошо зарекомендовавшая себя во время войны операция Оппеля, при к-рой наряду с артерией перевязывается и одноименная вена.
С целью профилактики ишемических расстройств в конечности во время операции в периферический конец артерии переливают кровь, производят десимпатизацию центрального конца и круговое рассечение наружной оболочки вблизи лигатуры по Русанову. Необходимо учитывать также, что перевязка нек-рых артерий (общей сонной, бедренной в зоне приводящего канала, подколенной), особенно чревата серьезными ишемическими расстройствами вплоть до гангрены, поэтому уровень ее должен определяться наличием коллатеральных ветвей. Так, перевязку бедренной артерии целесообразно производить дистальнее отхождения глубокой бедренной артерии; перевязку подколенной артерии — с сохранением латеральной и медиальной верхних коленных артерий; перевязку плечевой артерии — дистальнее коллатеральных (средней, лучевой и верхней локтевой) артерий.
Послеоперационный период
При больших операциях (торакотомий, торакофренолюм-ботомии и др.) для контроля за гемостазом и удаления скапливающейся геморрагической жидкости в полость вводят дренажи (см. Дренирование). Дренаж дает возможность проконтролировать тщательность П. к. с. в течение первых двух суток после операции.
После перевязки магистральных сосудов важно поддерживать нормальные гемодинамику (учитывая показатели АД, центрального венозного давления, объем циркулирующей крови и др.), кислотно-щелочное равновесие и другие показатели гомеостаза (см.). Для снятия спазма периферических сосудов целесообразно использовать спазмолитики (папаверин, но-шпу и др.), перидуральную анестезию (см. Анестезия местная). Для улучшения микроциркуляции и реологических свойств крови применяют инфузию реополиглюкина, персантина, курантила. Симптомы ишемии конечности, вызванные перевязкой магистрали, служат показанием к применению новокаиновой блокады поясничных (или шейных) симпатических ганглиев.
Осложнения
Кроме явлений ишемии (см.), возможны вторичные кровотечения в раннем и позднем послеоперационных периодах. Если кровотечение значительное, то показана срочная повторная операция. При незначительных кровотечениях могут быть использованы давящая повязка, наложение дополнительных швов и т. п.
См. также Кровеносные сосуды.
Библиография:
Захарова Г. Н., Лосев Р. 3. и Гаврилов В. А. Лечение повреждений магистральных кровеносных сосудов конечностей, Саратов, 1979;
Лыткин М. И. и Коломиец В. П. Острая травма магистральных кровеносных сосудов, Л., 1973; Петровский Б. В. и Милонов О. Б. Хирургия аневризм периферических сосудов, М., 1970; Покровский А. В. Клиническая ангиология, М., 1979; Шалимов А. А. и Дрюк Н. Ф. Хирургия аорты и магистральных артерий, Киев, 1979.
А. В. Покровский.
Источник
Лигирование вен пищевода — малоинвазивная эндоскопическая процедура, которая является важной составляющей комплексного лечения портальной гипертензии — повышения давления в воротной вене, по которой кровь от кишечника оттекает к печени. Лигирование вен пищевода помогает предотвратить кровотечение, которое может стать смертельным для пациента.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Причины патологии
Варикозное расширение вен пищевода формируется в результате нарушения притока крови к печени по воротной вене, как правило, в результате рубцовых изменений в ткани органа. Когда отток крови по воротной вене нарушается, и в ней повышается давление, кровь начинает «искать» обходные пути. Один из них — портокавальный анастомоз (сообщение между полой и воротной веной) — находится в венах пищевода. В них тоже повышается давление, и они расширяются. При определенных условиях они могут начать кровоточить.
Наиболее распространенные причины повышения давления в воротной вене, которые приводят к варикозному расширению вен пищевода:
- Цирроз — состояние, при котором нормальная ткань печени замещается фиброзной соединительной тканью. Оно развивается в результате вирусных гепатитов, алкогольной болезни печени, жирового гепатоза, нарушения оттока желчи (первичный билиарный цирроз) и других патологических процессов.
- Хронический гепатит.
- Тромбоз — сгусток крови в воротной вене или селезеночной вене.
- Паразитарные инфекции, такие как шистосомоз.
- Сдавление воротной вены патологическими образованиями извне.
- Рак печени — гепатоцеллюлярная карцинома.
- Патологии трехстворчатого клапана сердца.
По данным проспективных исследований, у 90% пациентов с циррозом печени рано или поздно возникает расширение вен пищевода, у 30% развивается кровотечение. После того как у пациента диагностирован цирроз, вероятность возникновения варикозного расширения вен пищевода составит 5% ежегодно. Риск кровотечения составляет 10–15% в год. На момент диагностики цирроза приблизительно у 30% больных выявляется расширение венозных сосудов пищевода.
Риск развития кровотечения зависит от некоторых факторов:
- Давление в воротной вене. Чем оно выше, тем с большей вероятностью разовьется кровотечение.
- Степень расширения вен пищевода.
- Наличие «Красных маркеров»: если во время эндоскопического исследования в области варикозно расширенных вен пищевода обнаружены красные полосы или пятна, риск кровотечения выше.
- Степень нарушения функции печени. Ее оценивают по специальной шкале Чайлд-Пью. Чем более выражена печеночная недостаточность, тем выше вероятность кровотечения.
- Употребление алкоголя. Если у человека уже обнаружены варикозно расширенные вены пищевода, но он продолжает употреблять алкоголь, у него с более высокой вероятностью разовьется кровотечение.
- Если у пациента уже было кровотечение, то в будущем сохраняется риск его возникновения повторно.
Кровотечение из варикозно расширенных вен пищевода грозит серьезной кровопотерей, развитием шока и гибелью пациента. Лигирование помогает предотвратить это опасное осложнение.
Степень варикозного расширения вен пищевода оценивают во время эндоскопического исследования. Классификация Всемирной гастроэнтерологической организации:
- 1 степень (маленький размер варикозного узла): менее 0,5 см, небольшие расширенные вены, которые видны над поверхностью слизистой оболочки.
- 2 степень (узел среднего размера): извитые расширенные вены занимают менее трети просвета пищевода.
- 3 степень (большие варикозные узлы): более 0,5 см, охватывают более трети просвета органа.
Наши врачи вам помогут
Оставьте свой номер телефона
Показания к лигированию вен пищевода
Процедура выполняется в следующих случаях:
- Для профилактики первичного кровотечения из расширенных вен пищевода.
- В целях вторичной профилактики, если кровотечение уже было ранее.
- Для лечения недавно состоявшегося кровотечения.
Подготовка к лигированию вен пищевода
Во время предварительной консультации пациент должен рассказать врачу, какими хроническими заболеваниями он страдает, какие медикаментозные препараты принимает постоянно, не было ли у него ранее аллергических реакций на лекарства. Если пациент принимает препараты для снижения свертываемости крови, скорее всего, их на время придется отменить из-за риска кровотечения. Также нужно сообщить, если больной страдает сахарным диабетом и принимает препараты для снижения уровня глюкозы в крови. Для профилактики инфекционных осложнений назначают курс антибиотиков.
Процедуру проводят натощак — за несколько часов нельзя ничего есть.
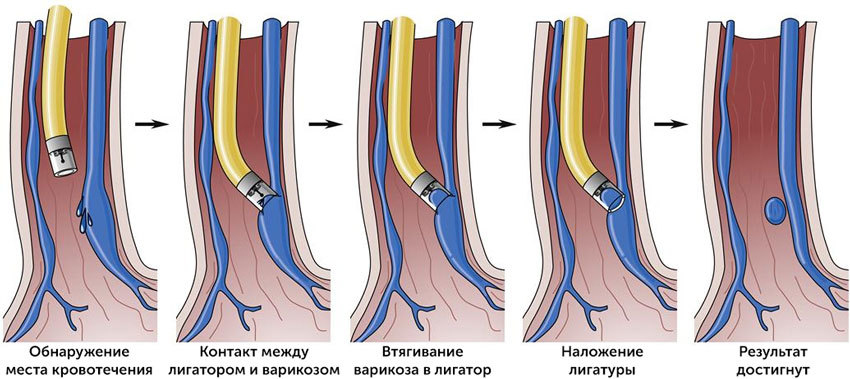
Проведение процедуры
Во время эндоскопического лигирования вен пищевода пациента укладывают на левый бок, между зубами вставляют специальный пластиковый загубник, чтобы предотвратить травму зубов из-за их сильного сжатия и повреждение эндоскопа. В клинике Медицина 24/7 вмешательство проводится в состоянии седации (медикаментозного сна). Для этого в вену на руке устанавливают периферический катетер и вводят через него соответствующие медикаментозные препараты. Это помогает пациенту перенести процедуру максимально комфортно.
Врач вводит в пищевод эндоскоп, осматривает его слизистую оболочку, находит варикозно расширенные вены и накладывает на них латексные лигатуры. В результате кровоток по варикозно расширенным венам прекращается, и риск кровотечения исчезает. Может быть использовано разное число лигатур, в зависимости от степени варикозного расширения вен. Например, при III степени используют до 20 лигатур.
Когда все лигатуры наложены, эндоскоп извлекают, после чего вмешательство завершено.
Восстановление после лигирования вен пищевода
В течение 7–10 дней лигатуры покидают организм естественным путем, а кровоток в варикозно расширенных венах пищевода прекращается. В течение нескольких дней пациент находится в стационаре под наблюдением врачей, ему назначают щадящую диету с жидкой, прохладной пищей, препараты для снижения желудочной секреции.
Через 1 месяц проводят контрольное эндоскопическое исследование пищевода. При обнаружении варикозно расширенных вен их повторно лигируют. Процедуру можно повторять ежемесячно, до тех пор, пока расширенные вены не исчезнут полностью. В дальнейшем контрольные эндоскопические исследования могут повторяться раз в 6–12 месяцев.
Возможные риски
Если лигирование выполняет опытный врач на хорошем оборудовании, риск осложнений минимален.
Возможные осложнения вмешательства:
- Изъязвление слизистой оболочки пищевода или желудка с кровотечением — обычно развивается на 7–10 сутки.
- Соскальзывание лигатуры и рецидив кровотечения — опасное осложнение, которое может угрожать жизни. При этом пациенту требуется экстренная хирургическая помощь.
- Разрыв расширенного сосуда под слизистой оболочкой («суперварикса») с кровотечением.
- Печеночная недостаточность.
Принимая во внимание риск этих осложнений, пациент должен находиться после вмешательства под наблюдением врача.
Мы вам перезвоним
Оставьте свой номер телефона
Врачи в клинике Медицина 24/7 обладают большим опытом вмешательств на пищеводе, желудке и кишечнике. Лигирование вен пищевода в нашей клинике проводится на современном оборудовании, максимально комфортно для пациента, в состоянии «медикаментозного сна». Каждый пациент получает комплексное лечение в соответствии с характером и особенностями течения его заболевания.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
