Лимфоидные образования и кровеносные сосуды селезенки
Селезенка. Развитие селезенки. Строение селезенки.
Селезенка — периферический орган кроветворной и иммунной систем. Кроме выполнения кроветворной и защитной функций, она участвует в процессах гибели эритроцитов, вырабатывает вещества, угнетающие эритропоэз, депонирует кровь.
Развитие селезенки. Закладка селезенки происходит на 5-й неделе эмбриогенеза образованием плотного скопления мезенхимы. Последняя дифференцируется в ретикулярную ткань, прорастает кровеносными сосудами, заселяется стволовыми кроветворными клетками. На 5-м месяце эмбриогенеза в селезенке отмечаются процессы миелопоэза, которые к моменту рождения сменяются лимфоцитопоэзом.
Строение селезенки. Селезенка снаружи покрыта капсулой, состоящей из мезотелия, волокнистой соединительной ткани и гладких миоцитов. От капсулы внутрь отходят перекладины — трабекулы, анастомозирующие между собой. В них также есть волокнистые структуры и гладкие миоциты. Капсула и трабекулы образуют опорно-сократительный аппарат селезенки. Он составляет 5-7% объема этого органа. Между трабекулами находится пульпа (мякоть) селезенки, основу которой составляет ретикулярная ткань.
Стволовые кроветворные клетки определяются в селезенке в количестве, примерно, 3,5 в 105 клеток. Различают белую и красную пульпы селезенки.

Белая пульпа селезенки — это совокупность лимфоидной ткани, которая образована лимфатическими узелками (В-зависимые зоны) и лимфатическими периартериальными влагалищами (Т-зависимые зоны).
Белая пульпа при макроскопическом изучении срезов селезенки выглядит в виде светло-серых округлых образований, составляющих 1/5 часть органа и распределенных диффузно по площади среза.
Лимфатическое периартериальное влагалище окружает артерию после выхода ее из трабекулы. В его составе обнаруживаются антигенпредставляющие (дендритные) клетки, ретикулярные клетки, лимфоциты (преимущественно Т-хелперы), макрофаги, плазматические клетки. Лимфатические первичные узелки по своему строению аналогичны таковым в лимфатических узлах. Это округлое образование в виде скопления малых В-лимфоцитов, прошедших антигеннезависимую дифференцировку в костном мозге, которые находятся во взаимодействии с ретикулярными и дендритными клетками.
Вторичный узелок с герминативным центром и короной возникает при антигенной стимуляции и наличии Т-хелперов. В короне присутствуют В-лимфоциты, макрофаги, ретикулярные клетки, а в герминативном центре — В-лимфоциты на разных стадиях пролиферации и дифференцировки в плазматические клетки, Т-хелперы, дендритные клетки и макрофаги.
Краевая, или маргинальная, зона узелков окружена синусоидальными капиллярами, стенка которых пронизана щелевидными порами. В эту зону Т-лимфоциты мигрируют по гемокапиллярам из периартериальной зоны и поступают в синусоидные капилляры.
Красная пульпа — совокупность разнообразных тканевых и клеточных структур, составляющих всю оставшуюся массу селезенки, за исключением капсулы, трабекул и белой пульпы. Основные структурные компоненты ее — ретикулярная ткань с клетками крови, а также кровеносные сосуды синусоидного типа, образующие причудливые лабиринты за счет разветвлений и анастомозов. В ретикулярной ткани красной пульпы различают два типа ретикулярных клеток — малодифференцированные и клетки фагоцитирующие, в цитоплазме которых много фагосом и лизосом.
Между ретикулярными клетками располагаются клетки крови — эритроциты, зернистые и незернистые лейкоциты.
Часть эритроцитов находится в состоянии дегенерации или полного распада. Такие эритроциты фагоцитируются макрофагами, переносящими затем железосодержащую часть гемоглобина в красный костный мозг для эритроцитопоэза.
Синусы в красной пульпе селезенки представляют часть сосудистого русла, начало которому дает селезеночная артерия. Далее следуют сегментарные, трабекулярные и пульпарные артерии. В пределах лимфоидных узелков пульпарные артерии называются центральными. Затем идут кисточковые артериолы, артериальные гемокапилляры, венозные синусы, пульпарные венулы и вены, трабекулярные вены и т. д. В стенке кисточковых артериол есть утолщения, называемые гильзами, муфтами или эллипсоидами. Мышечные элементы здесь отсутствуют. В эндотелиоцитах, выстилающих просвет гильз, обнаружены тонкие миофиламенты. Базальная мембрана очень пористая.
Основную массу утолщенных гильз составляют ретикулярные клетки, обладающие высокой фагоцитарной активностью. Полагают, что артериальные гильзы участвуют в фильтрации и обезвреживании артериальной крови, протекающей через селезенку.
Венозные синусы образуют значительную часть красной пульпы. Их диаметр 12-40 мкм. Стенка синусов выстлана эндотелиоцитами, между которыми имеются межклеточные щели размером до 2 мкм. Они лежат на прерывистой базальной мембране, содержащей большое количество отверстий диаметром 2-6 мкм. В некоторых местах поры в базальной мембране совпадают с межклеточными щелями эндотелия. Благодаря этому устанавливается прямое сообщение между просветом синуса и ретикулярной тканью красной пульпы, и кровь из синуса может выходить в окружающую их ретикулярную строму. Важное значение для регуляции кровотока через венозные синусы имеют мышечные сфинктеры в стенке синусов в месте их перехода в вены. Имеются также сфинктеры в артериальных капиллярах.
Сокращения этих двух типов мышечных сфинктеров регулирует кровенаполнение синусов. Отток крови из микроциркуляторного русла селезенки происходит по системе вен возрастающего калибра. Особенностью трабекулярных вен являются отсутствие в их стенке мышечного слоя и сращение наружной оболочки с соединительной тканью трабекул. Вследствие этого трабекулярные вены постоянно зияют, что облегчает отток крови.
Возрастные изменения селезенки. С возрастом в селезенке отмечаются явления атрофии белой и красной пульпы, уменьшается количество лимфатических фолликулов, разрастается соединительнотканная строма органа.
Реактивность и регенерация селезенки. Гистологические особенности строения селезенки, ее кровоснабжения, наличие в ней большого количества крупных расширенных синусоидных капилляров, отсутствие мышечной оболочки в трабекулярных венах следует учитывать при боевой травме. При повреждении селезенки многие сосуды пребывают в зияющем состоянии, и кровотечение при этом самопроизвольно не останавливается. Эти обстоятельства могут определить тактику хирургических вмешательств. Ткани селезенки очень чувствительны к действию проникающей радиации, к интоксикациям и инфекциям. Вместе с тем они обладают высокой регенерационной способностью. Восстановление селезенки после травмы происходит в течение 3-4 недель за счет пролиферации клеток ретикулярной ткани и образования очагов лимфоидного кроветворения.
Кроветворная и иммунная системы чрезвычайно чувствительны к различным повреждающим воздействиям. При действии экстремальных факторов, тяжелых травмах и интоксикациях в органах происходят значительные изменения. В костном мозге уменьшается число стволовых кроветворных клеток, опустошаются лимфоидные органы (тимус, селезенка, лимфатические узлы), угнетается кооперация Т- и В-лимфоцитов, изменяются хелперные и киллерные свойства Т-лимфоцитов, нарушается дифференцировка В-лимфоцитов.
– Также рекомендуем “Иммунитет. Виды иммунитета. Виды иммунной реактивности организма.”
Оглавление темы “Выделительная система. Кроветворная система.”:
1. Плевра. Выделительный комплекс органов.
2. Почки. Строение почек. Нефрон. Функции и строение нефрона.
3. Петля Генле. Дистальный отдел нефрона. Собирательные трубочки почки. Сосуды почки.
4. Миоидные эндокриноциты. Юкставаскулярные клетки – Гурмагтига.
5. Мочевыводящие пути. Строение мочевыводящих путей.
6. Иммунный комплекс органов. Красный костный мозг.
7. Тимус. Развитие тимуса. Строение тимуса.
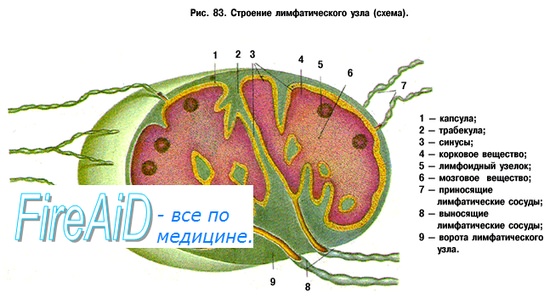
8. Лимфатические узлы. Развитие лимфатических узлов. Строение лимфатических узлов.
9. Селезенка. Развитие селезенки. Строение селезенки.
10. Иммунитет. Виды иммунитета. Виды иммунной реактивности организма.
Источник
Оглавление темы “Топографическая анатомия селезенки.”:
- Селезенка. Топография селезенки. Проекции селезенки.
- Синтопия селезенки. Отношение селезенки к брюшине. Связки селезенки.
- Кровоснабжение селезенки. Лимфатические сосуды селезенки. Иннервация селезенки.
Селезенка. Топография селезенки. Проекции селезенки
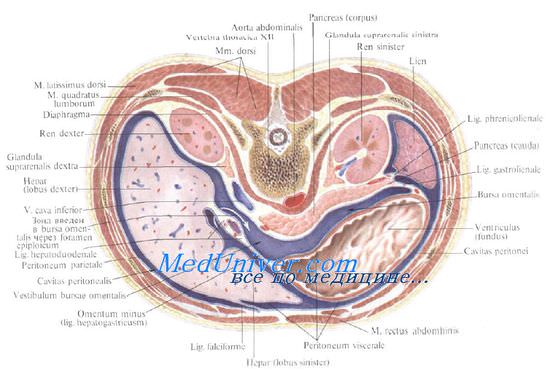
Селезенка — непарный паренхиматозный орган кроветворной и лимфатической систем. Селезенка располагается в верхнем этаже полости живота, глубоко в заднем отделе левого подреберья.
Селезенка имеет продолговатую, уплощенно-овальную форму. В селезенке различают две поверхности (fades diaphragmatica и fades visceralis), два края (margo superior и margo inferior) и два конца (extremitas anterior и extremitas posterior).
На висцеральной поверхности селезенки, обращенной к желудку, в центральной части по продольной оси находятся ворота селезенки, hilum splenicum (lienis), длиной 5—6 см и шириной 2—3 см.
Размеры селезенки непостоянны. Ее длина чаще 12—14 см, ширина — 8—10 см и толщина — 3—А см.
Селезенка обладает соединительнотканной оболочкой, tunica fibrosa [Malpighian], тесно сращенной с покрывающей селезенку висцеральной брюшиной.
Фиброзная капсула селезенки достаточно прочна, эластична и растяжима, что позволяет селезенке значительно изменять свой объем. При значительном увеличении селезенки (спленомегалия) прочность капсулы оказывается недостаточной: в таких случаях ушибы могут привести к разрывам селезенки.

Топография селезенки. Проекции селезенки
На заднебоковую поверхность левой половины грудной клетки селезенка проецируется между IX и XI ребром так, что ее задний конец располагается сверху и сзади и подходит близко к позвоночнику, а нижний конец направлен вперед, вниз и достигает средней или передней подмышечной линии.
При положении лежа на спине длинная ось селезенки совпадает с направлением X ребра.
По отношению к позвоночнику селезенка расположена между телом X грудного позвонка и нижним краем тела I поясничного позвонка.
Зона проекции селезенки соответствует левому реберно-диафрагмальному синусу.
Синтопия селезенки. Отношение селезенки к брюшине. Связки селезенки.
Наружная поверхность селезенки прилежит к реберной части диафрагмы. Спереди, от верхнего края до ворот, селезенка соприкасается с задней и боковой поверхностью дна и тела желудка, сзади и снизу, от ворот до нижнего края, — с поясничной частью диафрагмы и верхним полюсом левой почки и надпочечником, спереди и снизу — с flexura coli sinistra и с хвостом поджелудочной железы.
Соответственно этому на висцеральной поверхности селезенки выделяют еще желудочную, почечную и ободочную поверхности (fades gastrica, renalis et colica).
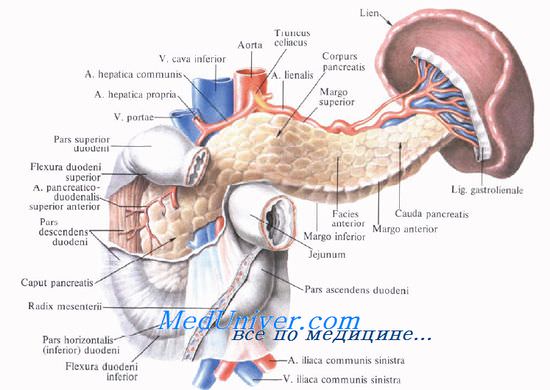
Отношение селезенки к брюшине. Связки селезенки.
Селезенка покрыта брюшиной со всех сторон, то есть расположена интраперитонеально, за исключением ворот, где в нее вступают селезеночная артерия и нервы и выходят вены.
Из всех паренхиматозных органов селезенка обладает наибольшей подвижностью, так как прикрепляется связками брюшины также к подвижным органам (диафрагма, желудок).
Это желудочно-селезеночная, lig. gastrosplenicum (lig. gastrolienale), и диафрагмально-селезеночная, lig. phrenicosplenicum (lig. phrenicolienale), связки.
Lig. gastrosplenicum соединяет передний край ворот селезенки с дном и частично с большой кривизной желудка. Небольшой участок этой связки, граничащий с желудочно-ободочной связкой, выделяют как селезеночно-ободочную связку, lig. splenocolicum.
В желудочно-селезеночной связке проходят короткие артерии желудка и желудочно-сальниковая артерия, отходящие от a. splenica перед ее вступлением в селезенку.
Lig. phrenicosplenicum направляется к селезенке от поясничной части диафрагмы. Ее продолжением является поджелудочно-селезеночная связка, lig. pancreaticosplenicum (lig. pancreaticolienale), представляющая из себя складку брюшины, идущую от хвоста поджелудочной железы к воротам селезенки.
В этой связке располагаются селезеночные сосуды. Задний листок диафрагмально-селезеночной связки подходит к заднему краю ворот селезенки, покрывает ее почечную поверхность и переходит к почке в виде селезеночно-почечной связки, lig. splenorenale (lig. lienorenale).
Диафрагмально-ободочная связка, lig. phrenicocolicum, не являясь связкой селезенки, принимает участие в ее фиксации. Она соединяет нижнюю поверхность диафрагмы и левый изгиб поперечной ободочной кишки. В эту связку, как в гамак, упирается селезенка.
Эта связка ограничивает снизу так называемый селезеночный мешок (он образован окружающими селезенку органами, главным образом диафрагмой и дном желудка).
Видео урок анатомия селезенки
Кровоснабжение селезенки. Лимфатические сосуды селезенки. Иннервация селезенки.
Основным источником кровоснабжения селезенки является селезеночная артерия, a. splenica (lienalis), самая крупная ветвь чревного ствола.
Селезеночная артерия располагается выше селезеночной вены, направляется от чревного ствола влево позади или вдоль верхнего края поджелудочной железы, а на границе тела и хвоста переходит на переднюю поверхность железы и входит в lig. pancreaticosplenicum (lig. pancreaticolienale). Затем артерия проникает в ворота селезенки и числом чаще 2, реже 3 или 4 ветви вступает в паренхиму органа. Длина селезеночной артерии у взрослых чаще равна 10—12 см. С возрастом она удлиняется, иногда значительно. У места отхождения ее диаметр равен 7—10 мм; по мере отделения боковых ветвей и приближения к селезенке ствол артерии постепенно сужается.
На протяжении от селезеночной артерии отходят rr. pancreatici, a. pancreatica magna, аа. gastricae breves и a. gastroomentalis (gastroepiploica) sinistra.
Селезеночная артерия в воротах селезенки делится чаще всего на 2 ветви: верхнюю и нижнюю, которые входят в паренхиму органа и делятся на более мелкие.
Внутриорганные ветви селезеночной артерии имеют небольшой диаметр и практически не анастомозируют друг с другом. Этим объясняется возникновение локальных ишемических инфарктов селезенки при тромбозе или эмболии отдельных ветвей.
Селезеночная вена, v. splenica (lienalis), образуется из внутриор-ганных ветвей, сливающихся вблизи от ворот селезенки. Диаметр вены в 1,5—2 раза больше одноименной артерии. Селезеночная вена ниже артерии и позади тела поджелудочной железы направляется вправо, где позади головки pancreas сливается с верхней брыжеечной веной, образуя v. portae.
В селезеночную вену впадают короткие вены желудка, левая желудочно-сальниковая вена, вены хвоста и тела поджелудочной железы, а также нижняя брыжеечная вена. Практическое значение имеет то, что v. splenica на некотором протяжении располагается вблизи (параллельно) от левой почечной вены.
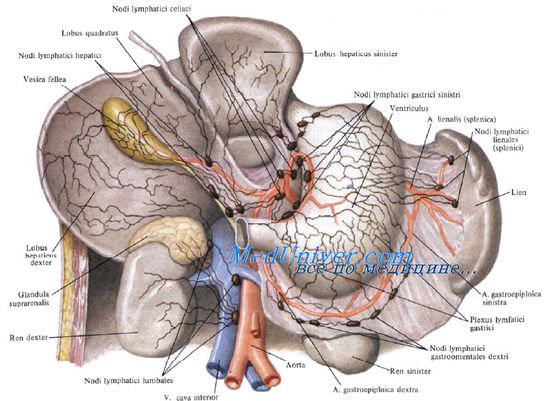
Лимфатические сосуды селезенки
Лимфатические сосуды селезенки впадают в регионарные узлы первого этапа, nodi splenici, расположенные по ходу селезеночных сосудов. Регионарными узлами второго этапа являются nodi coeliaci.
Иннервация селезенки
Иннервируют селезенку ветви plexus splenicus, расположенные вдоль селезеночных артерии и вены и с ними проникающие в орган. Селезеночное сплетение образуют ветви левых узлов чревного сплетения и ветви блуждающих нервов, а также ветви левого надпочечного и левого диафрагмального сплетений.
Учебное видео анатомии чревного ствола и его ветвей
Видео урок топография селезенки, ее кровоснабжение и иннервация
– Вернуться в оглавление раздела “Топографическая анатомия и оперативная хирургия живота”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 11.9.2020
Источник
Оглавление темы “Селезенка. Лимфатические узлы. Стадии иммунного ответа. Формы иммунного ответа. Воспаление. Механизмы, контролирующие иммунную систему.”: Селезенка. Функции селезенки. Лимфатические узлы. Функции лимфатических узлов.Селезенка выполняет функции фильтра крови, удаляющего из крови попадающие туда чужеродные частицы и молекулы, а также состарившиеся эритроциты.
В селезенке имеются Т- и В-зоны, заселенные преимущественно Т- или В-лимфоцитами. В качестве одного из периферических органов иммунной системы селезенка является местом: Селезенка является местом специфического иммунного ответа на антигены, циркулирующие в крови, а в лимфатических узлах разыгрываются процессы специфического иммунного ответе на антигены, попадающие через лимфу (рис. 8.5). Лимфатические узлыЛимфатические узлы функционируют в качестве своеобразных фильтров лимфы, задерживая микроорганизмы, попавшие в лимфу. В качестве периферических органов иммунной системы лимфатические узлы являются местом:
Один лимфатический узел имеет массу около 1 г. Каждый час из лимфоузла выходит в лимфу количество лимфоцитов, эквивалентное его утроенной массе. Большая часть (90 %) клеток в этой эфферентной лимфе представляют собой лимфоциты, покинувшие кровяное русло на территории этого лимфатического узла. Среди клеток лимфатического узла около 10 % составляют макрофаги и около 1 % — дендритные клетки. В кортикальном (наружном) слое лимфатического узла преобладают скопления лимфоцитов. В мозговом (внутреннем) слое лимфатического узла лимфоциты содержатся в сочетании с макрофагами (около 10 %) и дендритными клетками (около 1 %), которые выполняют функцию представления антигенов Т-лимфоцитам и продуцируют цитокины. В пределах лимфатического узла происходит свободная циркуляции лимфоцитов между лимфой, кровью и лимфоидной тканью. При развитии специфического иммунного ответа в мозговом слое лимфатических узлов накапливаются образовавшиеся из В-лимфоцитов плазматические клетки, продуцирующие и секретирующие соответствующие антигену по специфичности антитела —иммуноглобулины. Строго определенное взаимное расположение Т- и В-лимфоцитов, макрофагов, дендритных клеток в лимфатических узлах обеспечивает последовательное развитие стадий иммунного ответа: представления антигена, его распознавания Т-клеточными рецепторами, активации процессов пролиферации и дифференцировки (созревания) лимфоцитов. В результате в лимфатических узлах формируются зрелые Т-лимфоциты, которые принимают участие в защитных реакциях. Там же формируются клоны долгоживущих Т- и В-лимфоцитов, обеспечивающих поддержание иммунологической памяти о встрече с конкретным антигеном. – Также рекомендуем “Мукозно-ассоциированная лимфоидная ткань. Лимфоидная ткань слизистых оболочек.” |
Источник