Лопаются сосуды от уколов
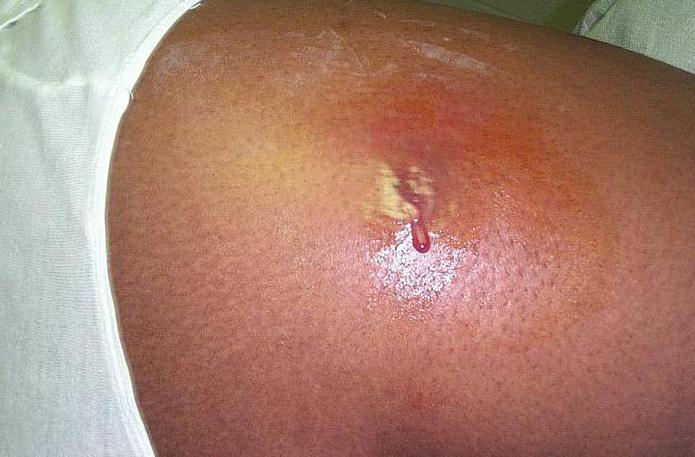
Что может быть причиной того, что при введении иглы в вену (для наркоза) сразу лопает вена, образуется *шишка*, как сказал анестезиолог, сделали 10 проколов (и по двум рукам, и возле кисти, и в ногу), говорят, что такое видят впервые, на 11 раз еле получилось, они сами в шоке были.За 05 часа до этого было повышенное давление, при моём 110*70 было 140*90, врач сказала, что при наркозе оно само понизится, не стоит сбивать. У меня подозрения, что это и есть причина?. Что может ещё быть?
Кололи и в кисть, и в ногу. А почему же вены такие, какое-то объяснение этому есть? Или просто зависит от организма?
Если честно, я никогда не задавалась этим вопросом. У бабушки моей так и я с детства знала о своей такой особенности. В детстве кровь на анализбрать могли только в пункте переливания крови.
Разрыв вены нетравматического происхождения может быть одним из симптомов повышенной ломкости стенки сосуда (инфекция, варикоз, гормональный дисбаланс) или низкой свертывающей активности крови (прием антикоагулянтов, тромбоцитопения). Образовавшаяся при подкожном кровотечении небольшая гематома может рассосаться самостоятельно. В некоторых случаях лечение проводится оперативным способом.
Интенсивное наружное кровотечение чаще бывает из варикозно расширенных вен, для его остановки используют давящую повязку, затем может быть наложен шов.
📌 Читайте в этой статье
Причины, почему лопнула вена
К разрывам венозных сосудов приводят следующие заболевания:
- изменение гормонального фона при беременности, климаксе, аборте, гормонотерапии;
- сахарный диабет;
- болезни печени, почек;
- снижение количества тромбоцитов, тромбоцитопеническая пурпура;
- системный васкулит;
- варикозная болезнь;
- вирусные инфекции, в том числе ВИЧ;
- прием препаратов для разжижения крови;
- аллергические реакции;
- опухолевый процесс в организме;
- гиповитаминоз;
- возрастное уплотнение стенок и потеря эластичности;
- интенсивные спортивные тренировки, подъем тяжести.
В зависимости от локализации лопнувшего сосуда могут быть и другие факторы, связанные с анатомическими особенностями – строением, кровоснабжением и иннервацией.
Рекомендуем прочитать статью о том, почему лопаются сосуды на ногах. Из нее вы узнаете о симптомах и причинах лопающихся сосудов, заболеваниях, вызывающих патологию, методах лечения и профилактики.
А здесь подробнее о лечении сосудов на ногах.
На руке, в т. ч. запястье
Чаще всего поражения венозной сети кистей рук связаны с травмами, ушибами. Обильное кровоснабжение и постоянная нагрузка на руки приводят к разрывам капилляров или мелких венул. Гематомы на руках возникают и при утрате сосудами гибкости, истончении стенок, что сопровождает старение организма. Также при внутривенном введении используют в большинстве случаев верхние конечности. Частые проколы провоцируют очаговый воспалительный процесс и разрыв сосуда.
На ноге, в т.ч. под коленом при варикозе
Наиболее выраженные изменения при варикозной болезни отмечают на нижних конечностях. Это связано с воздействием силы тяжести, так как именно венам ног нужно перенаправить кровь от стоп к бедру.
При этом боли, как правило, нет, а кровопотеря бывает значительной, поэтому любое повреждение кожи опасно для пациентов с варикозом.
Повышенная склонность к разрыву вен на голенях, включая коленные, отмечается у беременных, спортсменов при интенсивных силовых нагрузках, резком подъеме тяжести, а также у пациентов с ожирением.
Смотрите на видео о варикозном расширении вен и его последствиях:
На коже при инъекции
При нарушении правил проведения внутривенного введения препаратов или забора крови из вены часто остаются последствия в виде гематом различного размера. Это связано со сквозным проколом или недостаточным сжиманием сосуда после выведения иглы. В большинстве случаев такие кровотечения неопасны, кожа постепенно светлеет. Большие скопления крови могут прослаивать мягкие ткани, при присоединении инфекции требуется вскрытие с последующим дренированием раны.
На половом члене
Причинами разрыва вены могут быть травмы или повреждения пениса, длительное сдавление чрезмерно растянутым мочевым пузырем, половые инфекции, задержка эякуляции, искусственное продление эрекции, затяжные половые акты.
В глазу
Спровоцировать попадание крови под конъюнктивальную оболочку могут такие факторы:
- перепады артериального и атмосферного давления;
- ангиопатия при сахарном диабете;
- интенсивная зрительная нагрузка;
- перегревание организма;
- прием алкоголя.
В большинстве случаев использование сосудосуживающих капель избавляет от красноты глаз на фоне разрыва мелких сосудов. При сахарном диабете одним из последствий кровоизлияний в сетчатую оболочку глаза может быть утрата зрения.
Симптомы лопнувшей вены
Клиническая картина зависит от того, куда переходит кровь из лопнувшего сосуда. При подкожном кровотечении образуется либо сетчатый рисунок, либо скопление свернувшейся или свежей крови в виде гематомы различной величины. Как правило, в этом месте возникает отечность тканей и болезненность при касании.
К самым опасным видам венозного кровотечения относятся: травма магистральных стволов и внезапный разрыв вены при длительном течении варикоза. Спонтанные повреждения могут произойти от небольшого напряжения, кашля, подъема тяжести или долгого стояния. Кровь при таких состояниях течет непрерывно, начало не всегда заметно из-за отсутствия боли.
Также тяжелым осложнением варикоза бывает кровотечение из дна трофической язвы. При этом в качестве травмирующего фактора выступают ферменты, образующиеся в ране, инфекционные токсины. На фоне некроза тканей разрыв вены приводит к формированию обширного дефекта кожи с медленным заживлением.
Первая помощь
При варикозной болезни не рекомендуется использовать жгут, так как это приводит к разрыву близлежащих сосудов повышенным давлением крови. Вместо этого нужно на место кровотечения наложить давящую повязку. Если нет бинта и стерильной марли, то использовать можно любые подручные средства – носовой платок, салфетку из ткани. Их складывают несколько раз и фиксируют поясом или шарфом, галстуком.
Если рядом есть аптека, то лучше использовать кровоостанавливающую губку и обычный или эластичный бинт. Бинтование должно быть тугим, после повязки нужно лечь так, чтобы нога была выше туловища. Сверху повязки хорошо приложить холод. Одновременно нужно вызвать скорую медицинскую помощь.
Лечение больного
Если пациент потерял много крови, то внутривенно вводят изотонический раствор, глюкозу, Реополиглюкин. Для профилактики инфицирования раневой поверхности назначают антибиотики.
Лопнувший сосуд прошивают или удаляют варикозно расширенные вены. В некоторых случаях пораженный сосуд выключают из общего кровотока путем введения склерозирующего раствора. Одним из эффективных методов является коагуляция лазером или электрическим током высокой частоты.
На этапе восстановления рекомендуют препараты такого действия:
- укрепление стенок сосудов (Детралекс, Троксевазин, Гинкор форт);
- улучшение реологических свойств крови (Дипиридамол, Пентилин);
- нестероидные противовоспалительные средства (Нимесулид, Индометацин).
Последствия
Если не удается сразу остановить кровотечение, то возникает существенная потеря крови. Это приводит к анемии, падению артериального давления вплоть до коллаптоидного или шокового состояния. Очень часто на место раневого дефекта попадает инфекция. На фоне венозной недостаточности и снижения оттока лимфы повышается риск септических осложнений.
Профилактика
Для того чтобы не сталкиваться с таким осложнением варикоза, как разрыв вены, нужно предотвратить прогрессирование болезни. Для этого рекомендуется:
- ношение компрессионного трикотажа или эластичного бинта;
- своевременное обращение к врачу при признаках тяжести или отечности в ногах;
- при появлении видимых расширенных вен требуется прием препаратов и регулярное прохождение инструментальной диагностики сосудов, оперативное лечение;
- снижение веса тела при ожирении;
- отказ от ношения узкой обуви и высоких каблуков;
- ежедневная лечебная гимнастика;
- избегать тепловых процедур, горячих ванн, бани;
- противопоказаны силовые виды спорта и подъем тяжестей.
Рекомендуем прочитать статью о закупорке сосудов. Из нее вы узнаете о симптомах и причинах патологии, проведении диагностики и лечения закупорки.
А здесь подробнее о том, почему на ногах видны сосуды.
Лопнувшие вены могут быть на любом участке тела, но чаще всего поражаются нижние конечности и кисти рук. Если целостность кожи не нарушена, то на месте разрыва образуется гематома. При наружном кровотечении повышается риск интенсивной кровопотери, вплоть до шокового состояния.
Для лечения проводят регидратацию и антибиотикотерапию. Радикальным способом является оперативное удаление, применяют также введение склерозирующего раствора, лазерную коагуляцию.
Если вдруг лопаются сосуды на ногах, признак не может остаться незамеченным. Почему они лопаются и что делать? Какое лечение посоветует врач при синяке на ногах? Почему болят ноги и лопаются сосуды при беременности? Как выглядит лопнувший синяк и кровотечение?
Сложно поверить, но бывает и варикоз на руках. Он может проявляться даже на пальцах, но зачастую на кистях. Причины у женщин – гормональные изменения, у обоих полов это возраст, наследственность. Симптомы схожи с варикозом на ногах, лечение также аналогичное.
Из-за физического влияния на кожу может возникнуть травма сосудов. Могут быть повреждены артерии, вены, кровеносные сосуды головы и шеи, нижних и верхних конечностей. Что нужно делать?
Получить ушиб, синяк, гематому проще простого, особенно детям. Существуют эффективные средства и мази – Вишневского, Цинковая, которые быстро решат проблему. В легких случаях можно применять народные методы, например, йод и банан. Помогут препараты – таблетки и уколы. Что делать, если не проходит синяк, есть уплотнение? Чем помазать ребенку? Как быстро убрать синяк с носа, под глазом, на ноге?
Из-за неразборчивых половых связей, экспериментов может развиться варикоз полового члена. Как лечить варикозное расширение вен в интимном месте?
Вариантов, как лечить вены и сосуды на ногах, не так уж много. Каждый из них имеет положительные и отрицательные стороны.
Хирургическое вмешательство на нижних конечностях, особенно удаление вен, часто провоцирует возникновение такой патологии, как тромбофлебит после операции. Как его избежать? Какая реабилитация будет проведена больным?
Если на ногах видны сосуды, дефект может свидетельствовать о разных заболеваниях. Лечить вены и сосуды непросто, но возможно.
Причины развития варикоцеле у мужчин могут крыться в слабости мышц мошонки. Симптомы – тянущие боли, жжение, бесплодие, выпирающие вены. Лечение зависит от стадии, может без операции и с ней. Восстановление после консервативных методов зависит от варианта проведения. Последствия без лечения – атрофия яичка, бесплодие.
Осложнения после внутривенных инъекций могут быть как незначительными, так и довольно серьезными. Последствия зависят только от квалификации медицинского персонала. Опытная медсестра обычно не допускает серьезных ошибок, но от мелких оплошностей не застрахована и она. Так что же может произойти, какие вообще бывают осложнения от внутривенных инъекций и как действовать пациенту в этих ситуациях?
Зачем назначают внутривенные инъекции
В медицине у термина «внутривенная инъекция» есть синоним – «венепункция». Так называют введение полой иглы через кожу в просвет вены. Назначается эта манипуляция в следующих случаях:
- когда необходимо ввести в вену лекарственные средства;
- когда пациенту требуется переливание крови или кровезаменителей;
- когда необходимо взять кровь на анализ или выполнить кровопускание.
В остальных случаях пациенту назначают внутримышечные инъекции.
Если что-то пошло не так
Если медицинским работником неудачно проведена внутривенная инъекция, осложнения могут быть следующие:
- синяк, а правильнее сказать, гематома в области укола;
- вздутие в месте венепункции;
- тромбоз и воспаление венозной стенки (тромбофлебит);
- эмболия масляная;
- эмболия воздушная.
Есть еще осложнение, которое не зависит от мастерства медсестры. Речь идет об аллергической реакции.
Гематома от укола
Синяк на месте прокола вены появляется довольно часто. Это значит, что внутривенная инъекция, осложнения которой здесь рассматриваются, проведена неправильно. Скорее всего, игла проткнула обе стенки вены насквозь. Но иногда гематома появляется и при правильном проведении манипуляции. Это происходит, если пациент проигнорировал рекомендации и не прижимал место укола несколько минут.
Если медработник видит, что в месте венепункции образовывается гематома, то обычно он действует следующим образом:
- прекращает введение лекарства в травмированную вену;
- вынимает иглу;
- прижимает место инъекции стерильным ватным шариком, который смочен в дезинфицирующем растворе;
- прикладывает к месту неудачной инъекции согревающий компресс или гепариновую мазь.
Только после этого, взяв новый шприц, медсестра повторит венепункцию в другую вену.
Народная медицина в случае появления гематомы на месте внутривенной инъекции рекомендует компресс с капустным листом.
Вздутие тканей после инъекции
Если была неправильно проведена внутривенная инъекция, осложнения могут проявиться в виде вздутия вокруг места укола. Это значит, что игла не попала в просвет вены или вышла из него. В результате этой ошибки препарат попадает в окружающую подкожную клетчатку. В этом случае медработник не вынимает иглу, а сначала оттягивает шприцем введенную жидкость. Далее место инъекции следует прижать ватным шариком, и только после этого вынуть иглу.
Если внутривенно вводился хлорид кальция или рентгенконтрастные вещества, то в месте вздутия может начаться некроз тканей. В этом случае медработник должен прекратить введение препарата, быстро извлечь иглу и обколоть пострадавший участок рекомендованным врачом препаратом. Обычно это раствор адреналина или новокаин. Поверх пораженного участка накладывается давящая повязка и холод. На третьи сутки можно накладывать полуспиртовые компрессы.
Тромбофлебит
В результате неправильного введения препарата при венепункции может развиться воспаление внутренних стенок сосуда с последующим образованием в просвете вены тромба. Это заболевание носит название тромбофлебит. Такая проблема может возникнуть, если быстро ввести некоторые препараты (хлористый кальций, “Доксициклин”, глюкозу). Что делать, чтобы избежать после внутривенной инъекции осложнений? Профилактика и неукоснительное соблюдение алгоритма процедуры – вот на что следует обращать внимание медперсоналу.
Чтобы не спровоцировать появление тромбофлебита, нужно помнить, что нельзя ставить внутривенные уколы часто в одну вену. Кроме того, следует выбирать шприц с острой иглой, поскольку тупая сильнее травмирует ткани.
Симптомы тромбофлебита проявляются в виде болевых ощущений в месте укола, гиперемии кожного покрова и скопления инфильтрата в участке вены. Может наблюдаться невысокая температура. Пациента обязательно осматривает врач. Он может назначить гепариновую мазь для компрессов и, скорее всего, порекомендует ограничить подвижность конечности.
Масляная и воздушная эмболия
Есть гораздо более сложные проблемы, которые может спровоцировать неправильно выполненная внутривенная инъекция. Возможные осложнения могут даже угрожать жизни пациента. Речь идет о масляной эмболии. На всякий случай расшифруем, что означает этот термин. Эмболией называют закупорку кровеносных сосудов мелкими инородными эмболами (частичками) или пузырьками газов. Переносит эти частицы или пузырьки лимфа и кровь.
Осложнения внутривенных инъекций, которые называют масляной эмболией, могут возникнуть только при ошибочном введении масляного препарата в сосуд, если игла случайно попала в его просвет при внутримышечной инъекции. Внутривенно масляные растворы не назначают никогда! Масляные эмболы постепенно оказываются в артерии и закупоривают ее, нарушая питание тканей. В результате развивается некроз. Кожа при этом отекает, краснеет или становится красно-синюшной. Местная и общая температура повышается. Если масляные частички оказываются в вене, то они дрейфуют в легочные сосуды. В результате у пациента возникает приступ удушья, он начинает кашлять, верхняя половина туловища синеет, ощущается стеснение в груди.
Все методы лечения данного осложнения направлены на устранение закупорки сосудистых просветов. Заниматься при этой проблеме самолечением нельзя категорически! Если масляный раствор неправильно введен в домашних условиях, то пациента срочно доставляют машиной скорой помощи в больницу.
Медицинский персонал должен понимать, что на него ложится серьезная ответственность при введении масляных растворов. Осложнения при инъекциях и их профилактика рассматриваются и изучаются во всех медицинских учебных учреждениях.
Воздушная эмболия может возникнуть, если медработник не удалил пузырек воздуха из шприца перед венепункцией. Признаки данного осложнения проявляются значительно быстрее, чем при масляной эмболии.
Внутривенные инъекции, осложнения которых – явление довльно непрятное, а порой и смертельно опасное, направлены на помощь пациенту. Их назначают по необходимости, и бояться этих назначений не стоит. Важно не доверять проведение манипуляций самоучкам, а пользоваться услугами квалифицированных медсестер.
No related posts.
No related posts.
Источник
- 3 Августа, 2017
- Другие состояния
- Марина Корпачева
Достаточно часто после инъекции может возникнуть синяк, который угрозы здоровью не несет, но может быть очень болезненным. В статье мы рассмотрим механизм возникновения подобных гематом и способы их лечения.
Что это такое?
В медицинской терминологии под понятием гематомы подразумевают скопление в мягких тканях крови (в жидкой либо свернутой форме), которое образовалось в результате разрыва либо повреждения сосудов. После внутримышечного укола в области ягодиц также может образоваться небольшая гематома, которая особой опасности собой не несет, но может быть очень болезненной.
Она проявляется в виде синяка, возникающего на месте укола. Синяк со временем начинает «цвести», из синего становится фиолетовым, желтым и затем пропадает. Причины возникновения подобных гематом, а также рекомендации относительно быстрого избавления от них мы рассмотрим далее.
Механизм возникновения гематомы после укола
Синяк после укола в ягодицу может появиться в том случае, когда иголка в мышце задевает кровеносный сосуд. Понять, что произошло повреждение сосуда, можно, ощутив во время укола сильное жжение в месте инъекции. В таких случаях после проведенной манипуляции на ватке часто остается много крови.
Самой причиной возникновения синяков и гематом после уколов становится то, что кровь из поврежденного сосуда начинает вытекать в близлежащие ткани и застывает там. Еще одной причиной возникновения синяков может быть слишком быстрое внутримышечное введение лекарственного препарата. В этом случае у вводимого препарата не хватает времени, чтобы равномерно распространиться в мягких тканях. Быстро введенное лекарство создает давление, под действием которого лопаются рядом расположенные мелкие сосуды. Вызвать появление гематомы после инъекции могут и частые повреждения мелких кровеносных сосудов, когда инъекция постоянно делается в одно и то же место.
Как уменьшить риск возникновения гематомы?
Чтобы минимизировать вероятность появления синяка после укола, после инъекции следует плотно прижать ватку со спиртом к месту прокола и держать ее так несколько минут. Если сосуд и был поврежден, такая манипуляция позволит избежать растекания крови в мягкие ткани и остановит кровь из поврежденного сосуда. Тот, кто делает укол, не должен вводить препарат слишком быстро, даже если укол совершенно неболезненный и препарат хорошо рассасывается.
После укола место инъекции можно помассировать в течение нескольких минут, это облегчит равномерное распределение введенного препарата и минимизирует разрывы мелких сосудов под его давлением. Если на ягодицах отчетливо видится свежий синяк от предыдущего укола, делать повторную инъекцию в это же место крайне нежелательно.
Что рекомендуют врачи для устранения гематом
В традиционной медицине существует несколько способов того, как избавиться от гематомы после укола. Одним из самых популярных средств, используемых для этих целей, является йодная сеточка.
Йод имеет свойство прогревать ткани, что в случае с гематомой ускоряет ее рассасывание. Чтобы не допустить ожога, йод наносят не сплошной полосой, а в виде сеточки. Такую процедуру можно повторять до 4 раз в течение дня. Греть синяк от укола можно при помощи домашней грелки, которая не должна быть слишком горячей.
Для лечения гематомы после уколов в ягодицу можно использовать и специальные мази, в составе которых содержится троксерутин либо гепарин. Эти компоненты разжижают кровь, что способствует более быстрому рассасыванию гематом. Также препараты, в составе которых содержится гепарин и троксерутин, после нанесения усиливают локальное кровообращение и устраняют отеки.
Считается, что помочь от гематомы после укола может раствор сульфата магния, который без рецепта можно приобрести в любой аптеке. Для этого небольшой тампон из ваты смачивают в этом растворе и фиксируют на месте синяка лейкопластырем на всю ночь.
Для ускорения рассасывания гематомы можно применять полуспиртовые компрессы. Для их приготовления медицинский спирт разводят теплой кипяченой водой в пропорции 1:1. В полученной смеси промачивают марлю, прикладывают ее на место гематомы, покрывают пленкой и прикрепляют пластырем на ночь.
Советы народной медицины
В народной медицине существует достаточно много советов относительно того, как убрать гематому после уколов. Чаще всего применяются тепловые методы прогревания. Для этих целей используют мед, из которого готовят своеобразные компрессы. Берут 1 ч. л. густого меда, подогревают его на водяной бане. Добавляют 1 желток и маленькую ложку сливочного масла, все тщательно перемешивают и полученную смесь наносят на место синяка. Накрывают пленкой, фиксируют пластырем и оставляют на несколько часов либо же всю ночь.
Многие слышали про использование в народной медицине капустных листов для уменьшения гематомы после укола. Несмотря на то, что этот метод может показаться немного странным, иногда его применение больным с синяками после уколов рекомендует даже медперсонал. Считается, что капустный сок обладает мощным рассасывающим действием. Необходимо взять лист свежей капусты и надрезать его в нескольких местах, чтобы начал хорошо отходить сок. Надрезанный лист кладут на место гематомы, накрывая его сверху пищевой пленкой, кусочком целлофана либо плотной тканью. Такой компресс можно оставить на ночь.
Насколько опасна гематома
Если гематома слишком болезненна и даже мешает человеку ходить, он может обратиться к врачу (терапевту либо хирургу), и в случае необходимости ему назначат физиотерапевтические процедуры (УВЧ). Гематома после укола опасности жизни человеку не несет. Обычно она полностью проходит, как и обычный синяк, через 1,5-2 недели. Все вышеуказанные способы избавления от синяков могут ускорить этот процесс, но их использовать можно в том случае, если вокруг места инъекции не наблюдается покраснения и зуда.
Зуд и покраснения чаще всего свидетельствуют о наличии аллергической реакции на введенный препарат, и, если это место начать разогревать, аллергию можно только усилить. В этом случае рекомендовано обратиться за консультацией к врачу, назначившему препарат.
Гематомы могут сопровождаться плотными образованиями и шишками под кожей. Они также не несут особой опасности и свидетельствуют о том, что вводимый препарат плохо рассосался. В редких случаях они могут иметь более серьезные последствия и провоцировать развитие абсцесса.
В каких случаях стоит начать волноваться и обратиться к врачу
К врачу обязательно следует обратиться в том случае, если гематома и уплотнение на месте укола сопровождаются следующими симптомами:
- место вокруг укола заметно покраснело и опухло;
- появился зуд;
- гематома либо уплотнение под ней стали горячими на ощупь, в этом месте ощущается пульсация;
- из места прокола начала выделяться жидкость либо гной;
- появился озноб, повысилась температура тела и отмечается ухудшение общего состояния.
Подобные симптомы могут говорить о том, что произошло присоединение инфекции. При несвоевременном обращении за медицинской помощью это может окончиться образованием гнойных свищей, абсцессов и сепсисов. Может понадобиться даже вскрытие гематомы и абсцесса, которое чаще всего проводится под местной анестезией.
Гематома после внутривенных уколов
Синяк можно получить и после введения лекарственного препарата в вену. Гематома после инъекции внутривенно имеет практически одинаковый механизм возникновения с гематомой, возникающей при внутримышечном уколе. Она появляется при повреждении вены иглой и последующем вытекании крови в мягкие ткани. Гематома также может появиться и после забора внутривенной крови на анализы. Для избегания этого явления после инъекции необходимо плотно прижать ватку к месту прокола, сильно согнуть руку в локте и держать ее в таком положении несколько минут.
Часто гематома появляется при введении препаратов с помощью капельницы. Возникновения синяка гарантировано в том случае, когда игла выходит из вены и лекарственный препарат накапливается в близлежащих тканях. Он оказывает давление на слабые локальные сосуды, они лопаются и могут спровоцировать возникновение достаточно большой гематомы.
Как лечить синяк после укола в вену
Для лечения таких синяков подходят практически все методы, используемые для лечения гематом после внутримышечных уколов. Наиболее эффективным считается применение полуспиртового компресса на ночь и использование мазей и кремов, содержащих в составе гепарин.
Применять для лечения синяков после внутривенного укола популярную йодную сеточку не рекомендуют. Как правило, эти инъекции делают в вены, расположенные с внутренней стороны руки, в районе сгиба локтя. Кожа в этом месте намного тоньше и чувствительнее, чем кожа на ягодицах. Частое смазывание этой области йодной сеткой может привести к чувству жжения и дискомфорта.
Источник
