Лопнет сосуд возле сердца что будет
Разрыв сердца – нарушение целостности стенок сердца. Наиболее часто он происходит в виде серьезного осложнения инфаркта миокарда (гибели участка мышцы сердца из-за закрытия питающего сосуда), сопровождается высокой смертностью. Разрыв сердца регистрируется у 2-8 % больных с инфарктом. У большинства больных происходит разрыв стенки левого желудочка, реже – правого желудочка, еще реже – межжелудочковой перегородки (перегородки между левым и правым желудочками сердца) и папиллярных мышц (внутренние мышцы сердца, обеспечивающие движение клапанов).
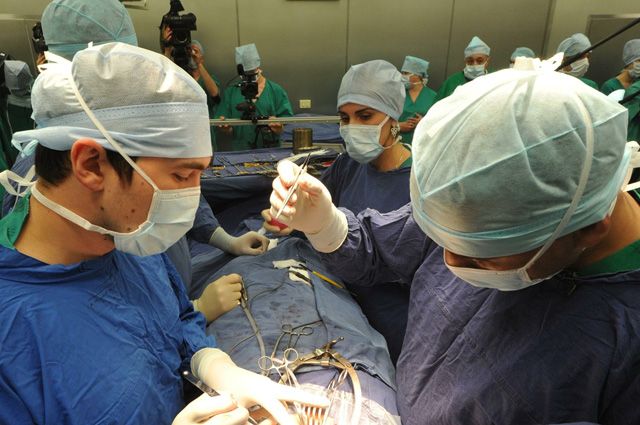
Какие факторы повышают риск разрыва сердца при инфаркте?
Факторами риска разрыва после острого инфаркта миокарда являются:
- женский пол (у женщин он бывает чаще)
- пожилой возраст
- низкий индекс массы тела
- постоянно повышенное артериальное давление
- увеличенная физическая нагрузка после инфаркта
- если человек раньше не страдал болезнями сердца, отсутствовали приступы стенокардии, а первый приступ привел к инфаркту
- если человека с инфарктом госпитализировали позднее, чем через 24 часа после инфаркта.
Какие еще причины могут привести к разрыву сердца?
Причины разрывов сердца могут быть следующие:
- Травма сердца. Спровоцировать разрыв сердца может авария, если водитель ударится грудной клеткой о руль, или сильный удар противника при единоборстве
- Аномалии сердечного развития. При наличии в сердце врожденного тонкого участка он может разорваться при незначительных нагрузках
- Опухолевое поражение сердца
- Эндокардит – воспаление внутренней сердечной оболочки – эндокарда
- Расслаивающая аневризма аорты – разрыв крупнейшей артерии – аорты, который приводит к тому, что кровь затекает между слоями стенок аорты и расслаивает их дальше.
- Инфильтративные болезни сердца. К ним относятся саркоидоз, гемохроматоз, амилоидоз – болезни, при которых в сердце накапливаются вещества, которых в норме не должно быть.

Какие бывают разрывы сердца?
Существует несколько видов разрывов сердца и протекания этого заболевания:
Внутренние и наружные
При внутренних разрывах повреждению подвергаются структуры органа, расположенные внутри него: разрыв папиллярных мышц, образование дефекта в перегородке. Наружный разрыв сердца происходит из-за того, что разрывается желудочек сердца, образуется сквозной дефект в стенке сердца, сквозь который кровь попадает в сердечную сумку.
Внезапные и замедленные
В 90% случаев разрыв сердца происходит внезапно. В этот момент больной внезапно теряет сознание, его шейные вены набухают, зрачки расширяются, кожа лица и верхней половины туловища окрашивается в серо-синий цвет. Дыхание останавливается через одну минуту, кровь, которая излилась из полости сердца в перикард, вызывает сдавливание (тампонаду) сердечной мышцы, что приводит к остановке сердца и гибели человека.
Медленно текущий разрыв сердца может длиться несколько часов или дней. Он появляется из-за того, что разрыв имеет небольшой размер, крови вытекает не много. Кровь, которая вытекла, начинает образовывать тромбы. При этом появляются симптомы сильной боли в сердце, которую нельзя снять лекарственными средствами. Она может постепенно нарастать, затем пропадать и снова усиливаться. При этом на лбу больного выступает холодный пот, кожа обретает серый оттенок, пульс становится слабым, возникает аритмия, верхнее артериальное давление становится очень низким, а нижнее может упасть до нуля.
Ранние и поздние
Ранний разрыв сердца чаще всего характерен для первых суток инфаркта миокарда и возникает, когда повреждена большая зона сердца. Поздний разрыв сердца может возникнуть через 7 суток после инфаркта. Он может появиться при повышении артериального давления. То есть сердце после инфаркта еще не восстановилось, а на него приходится сильная нагрузка.

Можно ли спасти человека при разрыве сердца?
Разрыв сердца чаще всего заканчивается летальным исходом – наступает острая сердечная недостаточность и человека не успевают спасти. Однако в некоторых случаях при медленном разрыве сердца можно успеть провести срочную операцию по укреплению места повреждения с помощью специальной «заплаты» из синтетических материалов. При необходимости также проводится дополнительное коронарное шунтирование, направленное на восстановление кровотока и, таким образом, ускорение формирования рубца в месте ишемии и разрыва.
Крупные разрывы чрезвычайно плохо поддаются оперированию, так как ткани плохо соединяются между собой, замедляется регенерация, а удалению может подлежать значительная площадь сердечной мышцы. В этих случаях больного способна спасти пересадка сердца, но серьезные сложности с ее проведением обусловлены ограниченностью времени и отсутствием подходящего донора.
Те, кто находится в зоне риска, должны обязательно соблюдать профилактику болезни – не перенапрягаться, вести здоровый образ жизни, как можно меньше нервничать и постоянно проверять свое сердце.
Смотрите также:
- Как снизить риск заболевания простатитом? →
- …Какие главные симптомы инсульта? →
- Что такое рассеянный склероз? →
Оставить комментарий (0)
Источник
Разрыв сердца – это нарушение целостности миокарда с формированием в нем сквозного или неполного дефекта. Основные причины: трансмуральный инфаркт, опухоли, заражение некоторыми паразитами. Проявляется тахикардией, снижением артериального давления, возникновением грубого систолического шума. Пациент жалуется на одышку, головокружение, боль за грудиной. Поиск причины патологии осуществляется с помощью УЗИ, ЭКГ, катетеризации правых отделов. Лечение – оперативное ушивание дефекта. Консервативные методы обладают недостаточной эффективностью. Они используются только тогда, когда операция невозможна.
Общие сведения
Разрыв сердца – жизнеугрожающее состояние, при котором происходит механическое нарушение целостности наружной сердечной стенки или межжелудочковой перегородки. Патология впервые описана в XVII веке английским врачом и биологом Уильямом Гарвеем. Сегодня она возникает у 2-6% больных с острым инфарктом, а также у 1-2% людей, страдающих опухолями миокарда и паразитарной инвазией. Разрыв сердца, причиной которого является инфаркт, чаще встречается у мужчин. В остальных случаях связь с половой принадлежностью больного отсутствует.
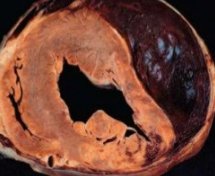
Разрыв сердца
Причины
Разрыв сердца – полиэтиологическое заболевание, вызываемое кардиогенными и некардиогенными причинами. Чаще всего разрыв миокарда происходит на фоне выраженного атеросклероза коронарных артерий. Его непосредственными причинами могут выступать:
- Острый инфаркт миокарда. Является причиной разрыва в 92% случаев. Обычно происходит повреждение свободной стенки левого желудочка, которое сопровождается тампонадой. Другие участки органа (сосочковые мышцы, межжелудочковая перегородка) поражаются реже. Разрыв может возникать в течение 2-х недель с момента развития ОИМ.
- Травмы грудной клетки. Происходят при автомобильных авариях, падениях с высоты, прямых ударах по грудине, колотых ранениях. Наиболее часто встречаются повреждения правого желудочка. Это объясняется его анатомическим расположением. Патология обычно сопровождается тампонадой, быстро приводит к развитию жизнеугрожающих состояний.
- Паразитарная инвазия. Ткани сердечной мышцы могут поражаться цистицерками свиного цепня, аскаридами, токсоплазмой. Известны случаи выявления эхинококковых кист. Абсолютное большинство заболевших сообщает о регулярных контактах с животными, нарушении правил личной гигиены, употреблении плохо обработанного мяса.
- Опухоли. Могут быть первичными или представлять собой метастазы неопластических процессов, поражающих другие органы. В сердце метастазирует рак молочной железы, легких, желудка, почек. Достигая больших размеров, новообразование растягивает миокард, который не выдерживает нагрузки и разрывается.
- Неопухолевые процессы. Причины повреждения миокарда – абсцессы, гранулемы, гуммы. Кроме того, ткани поражаются конгломератами кальциноза. Рост патологических структур приводит к перерастяжению и повреждению мышечного слоя. Травма может быть поверхностный или сквозной.
Патогенез
Разрыв сердца может быть полным или незавершенным. В первом случае происходит сквозная перфорация стенки органа с дальнейшим перикардиальным истечением крови. Заполнение полости перикарда ограничивает кардиальное рабочее пространство и делает нормальные сердечные сокращения невозможными. Развивается тампонада. Кроме того, механическое повреждение миокарда снижает его сократительную способность. Это приводит к острой сердечной недостаточности.
Незавершенный разрыв опасен резким снижением сократительной функции миокарда. У пациента с нарушением целостности левого желудочка, независимо от его причины, развивается отек легких, сердечная астма. Правожелудочковые разрывы способствуют возникновению застоя в большом круге кровообращения. Происходит быстрое увеличение печени, скопление жидкости в брюшной полости, мягких тканях. Формируется аневризма – выбухание сердечной стенки на месте повреждения.
Разрыв межжелудочковой перегородки – причина генерализованной сердечной недостаточности: возникает отек легких, асцит, происходит смешение артериальной и венозной крови. Развивается кардиогенный шок. Изначально отверстие может быть небольшим, при этом гемодинамика сохраняется на приемлемом уровне. Постепенно разрыв увеличивается, а гемодинамические показатели ухудшаются. Летальность при отсутствии операции достигает 90%.
Классификация
Существует несколько параметров классификации разрывов сердца: по времени возникновения (ранние, поздние); по глубине (полные, неполные); по длительности (моментальные, растянутые во времени). Чаще всего патология подразделяется по локализации дефекта. Различают следующие разновидности:
1. Внешний разрыв. Встречается наиболее часто. Является причиной возникновения тампонады. Разделяется по местонахождению:
- Поражение левого желудочка. Самый частый вариант. Обычно бывает вызвано сквозным некроза миокарда, трудно поддается коррекции.
- Поражение правого желудочка. Встречается в 2-3% случаев. Чаще возникает на фоне травм груди. Также причиной может оказаться паразитарная инвазия или онкология.
- Поражение предсердия. Встречается крайне редко. Возникает при врожденных дефектах атриальной стенки, дилатационных кардиомиопатиях, опухолях.
2. Внутренний разрыв. Происходит интракардиально, тампонады не возникает. Сопровождается нарушением внутрисердечного кровотока, возникновением признаков недостаточности кровообращения. Различают:
- Травму межжелудочковой перегородки. Сопровождается патологическим смешиванием венозной и артериальной крови. Делает нормальный легочный газообмен невозможным.
- Повреждение сосочковых мышц. Приводит к нарушению работы клапанов внутри сердца. Полный отрыв мышечного волокна становится причиной скоропостижной гибели пациента. При частичных разрывах пациенты сохраняют жизнеспособность 7-14 суток.
Симптомы разрыва сердца
Клиническая картина развивается внезапно, быстро достигает максимума. Больные жалуются на неожиданно возникшую резкую боль в груди, слабость, одышку. При осмотре выявляют синеватый оттенок носогубного треугольника, мочек ушей. Больной испуган, покрыт холодным липким потом, беспокоен. Он занимает вынужденное положение сидя, при укладывании жалуется на резкое затруднение дыхания, ухудшение самочувствия.
По мере развития патологии состояние больного ухудшается. При правожелудочковой локализации повреждений и нарушении целостности межжелудочковой перегородки развиваются отеки ног, которые постепенно поднимаются выше. Возникает асцит, увеличение размеров печени. Дефект в области левого желудочка становится причиной отека легких, возникновения выраженной одышки с выделением пенистой мокроты.
Большие повреждения приводят к резкому нарушению гемодинамики. Происходит снижение артериального давления, отмечается компенсаторная тахикардия, которая сменяется брадикардией. Возможно развитие картины шока: критическое падение АД, централизация кровообращения, нарушение сознания. При отсутствии помощи у человека развивается фибрилляция желудочков, которая приводит к возникновению клинической смерти.
Осложнения
При отсутствии своевременной диагностики и медицинской помощи витальные осложнения возникают у 90% больных. У абсолютного большинства из них через несколько минут или часов (зависит от размеров и локализации дефектов) развивается крупноволновая, а затем мелковолновая фибрилляция желудочков. Она завершается полным прекращением сердечной деятельности и смертью. Если этого не произошло, существует вероятность формирования нарушений внутрисердечной проводимости.
К числу осложнений, которые встречаются практически у всех больных, относится кардиогенный отек легких, гепатоспленомегалия, асцит. Возможны нарушения со стороны внутренних органов, спровоцированные гипергидратацией и механическим сдавлением. У выживших пациентов нередко формируется аневризма сердечной стенки.
Диагностика
Постановка диагноза осуществляется врачом-кардиологом при участии специалиста по функциональной диагностике, реаниматолога, кардиохирурга. Причины патологического состояния должны быть установлены в течение 1 часа. Дифференциальная диагностика проводится с неосложненным ОИМ, экссудативным перикардитом, коронарной патологией, имеющей другие причины. Обязательное обследование:
- Физикальное. Выявляет внешние признаки разрыва сердца. При аускультации выслушивается грубый систолический шум, в легких – крупнопузырчатые влажные хрипы. Возможно появление пенистой мокроты. Живот увеличен, вздут, печень выходит за края реберной дуги.
- Лабораторное. При инфаркте миокарда обнаруживается повышенный уровень сердечных тропонинов I и T. Отмечается рост активности и массы КФК МВ. Разрывы межжелудочковой перегородки сопровождаются нарушением газового состава крови. Содержание O2 в пробах из правого желудочка выше, чем из правого предсердия. Возможно общее снижение оксигенации.
- Инструментальное. Посредством УЗИ обнаруживается накопление крови в перикарде, патологическая митральная регургитация, дилатация левых отделов. На ЭКГ отмечается M-образный подъем участка ST, электромеханическая диссоциация. С помощью катетеризации правого желудочка и вентрикулографии удается обнаружить зону повреждения.
Лечение разрывов сердца
Шансы больного на жизнь зависят не только от локализации и размеров повреждения, но и от того, насколько быстро и правильно будет оказана помощь. Медицинское пособие должно быть начато на догоспитальном этапе (ДГЭ). После госпитализации показана экстренная операция.
Помощь на этапе СМП
Выявить разрыв миокарда на ДГЭ удается редко, поэтому помощь оказывают в соответствии с имеющейся симптоматикой. При инфарктах показано введение наркотиков, нитратов, антиагрегантов. Торакальные травмы требуют иммобилизации пациента, качественного обезболивания. При снижении АД нужна инфузия, вазопрессоры. Дыхательная недостаточность – показание для интубации трахеи и перевода больного на аппаратное дыхание.
Консервативная терапия
Консервативное лечение отличается крайне низкой эффективностью и используется только в тех ситуациях, когда интраоперационный риск превышает вероятность гибели больного без операции. Показана ИВЛ, объемная инфузия, прессорные амины. Кроме того, используются гемостатические, кардиотропные средства, после заживления дефекта – антиагреганты. Проводится симптоматическое лечение антиаритмиками, мочегонными, гипотензивными лекарствами. Больного госпитализируют в кардиореанимацию.
Хирургическое лечение
Выполняется экстренно, по жизненным показаниям. Повреждения межжелудочковой перегородки закрывают окклюдером в ходе эндоваскулярного малоинвазивного вмешательства. Наружный разрыв сердца, независимо от глубины, устраняется открытым способом. Доступ – продольная стернотомия или переднебоковая левосторонняя торакотомия. Хирург вскрывает перикард, ушивает миокард матрацным швом с использованием тефлоновых прокладок, при необходимости устанавливает дренажи.
Прогноз и профилактика
Разрыв сердца, причины которого имеют ишемическую природу, прогностически неблагоприятен. При оперативном лечении летальность достигает 51%, если операция не проводилась, погибает около 90% больных. Колотые ранения сердца приводят к смерти в 29-35% случаев. Прогноз при опухолях зависит от их локализации, размеров и природы. Неопухолевые образования и паразитарные кисты – причина летального исхода в 30-40% наблюдений.
Профилактика разрывов миокарда при ОИМ – реперфузионная терапия. При отсутствии на базе клиники рентген-операционной проводятся тромболитические мероприятия. Используются ферменты: альтеплаза, стрептокиназа, тенектеплаза. Современным методом восстановления кровотока считается оперативное удаление тромба и стентирование коронарных артерий. Для предотвращения повреждений миокарда при опухолях и паразитарных кистах патологический очаг удаляют.
Источник
Дата публикации 26 февраля 2021Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Стеноз коронарных артерий – это стойкое сужение просвета сосудов, по которым к сердцу поступает кислород и питательные вещества, необходимые для его нормальной работы. При сужении этих артерий сердце продолжает работать в обычном режиме, но постепенно перестаёт справляться со своими функциями в полной мере, из-за чего начинает страдать весь организм: нарушается объём циркулирующей крови, состояние сосудов и внутренних органов.
Стенозы, которые становятся серьёзным препятствием для кровотока, могут приводить к появлению боли или дискомфорту за грудиной во время физической нагрузки, которые быстро проходят в покое. Но иногда, даже при небольшом стенозе в повреждённом участке сосуда образуется тромб. Он быстро перекрывает просвет сосуда, приводя к инфаркту миокарда – отмиранию участка сердца.
Механизм развития стеноза связан со спазмом коронарных артерий извне, внутренней закупоркой или патологическими изменениями сосудов [23][24][25][28][29].
К основным причинам сужения сердечных артерий относятся:
- атеросклероз;
- воспаление стенок сосудов при системных васкулитах;
- болезнь коронарных артерий пересаженного сердца;
- пороки развития сердечных артерий и мышечные мостики, когда артерии сжимаются в толще миокарда.
Редкие причины сужения сердечных артерий:
- опухоли в сосудистой стенке;
- системные заболевания: ревматоидный артрит, системная красная волчанка;
- некоторые формы кардиомиопатий [24][25][28][29][30].
К факторам риска относятся:
- низкая физическая активность, сидячий образ жизни;
- курение;
- гипертоническая болезнь;
- пожилой возраст (60-75 лет);
- заболевания, связанные с нарушением обмена веществ и работы эндокринной системы: ожирение, сахарный диабет 1-го и 2-го типа, заболевания щитовидной железы;
- извилистость и аномальное расположение коронарных артерий;
- болезни крови: анемия, гемофилия, сепсис, тромбоцитопатии.
Наиболее частая причина стеноза – атеросклероз. С возрастом холестериновые бляшки прикрепляются к внутренней стенке сосуда, увеличиваются и значительно сужают его просвет, тем самым затрудняя движение крови.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы стеноза коронарных артерий
Болезнь часто проявляет себя не сразу, так как развивается стеноз довольно медленно и долго – десятки лет.
На ранних этапах симптоматика размытая. Нередко признаки болезни проявляются только во время физических нагрузок. В таком случае присутствует:
- одышка;
- слабость;
- тахикардия – учащённое сердцебиение;
- боли за грудиной с иррадиацией в нижнюю челюсть, шею, лопатку, левую руку и область живота;
- нарушение сердечного ритма – аритмии.
При развитии хронической сердечной недостаточности к этим симптомам присоединяется отёк ног.
В дальнейшем загрудинные боли усиливаются и учащаются. Такой признак стеноза ошибочно могут принять за проявления других болезней: обострение остеохондроза, межрёберную невралгию, гастрит, язву желудка, эзофагит, бронхит и бронхиальную астму. При этом пациенты занимаются самолечением, тем самым отодвигая сроки адекватного лечения, чем могут спровоцировать появление тяжёлых осложнений.
При прогрессировании стеноза происходит полное закупоривание артерии, вызывая некроз сердечной мышцы, т. е. гибель отдельных участков сердца. Это приводит к инфаркту миокарда и острой сердечной недостаточности. В таком случае загрудинная боль становится ещё сильнее, артериальное давление падает ниже 90 мм рт. ст. или на 30 мм рт. ст. ниже нормы, пациента “бросает в пот”, ему не хватает воздуха, возникает слабость, тревога, нарушается сердечный ритм. Возможна потеря сознания вплоть до смертельных исходов. Эти симптомы могут наступить молниеносно или развиваться в течение нескольких часов или дней.
Почему признаки стеноза чаще проявляется только при физической нагрузке?
Дело в том, что при хронической ишемии сердца, которая развивается на фоне стеноза, организм начинает активно использовать компенсаторные механизмы: в кровотоке возникают обходные пути, которые без определённой физической нагрузки полностью или частично сглаживают проявления стеноза.
Физическая и эмоциональная нагрузка, в свою очередь, не позволяют суженным артериям адекватно расширяться и полноценно снабжать миокард кислородом, потому что оптимальные возможности обходного кровотока уже использовались в состоянии покоя. Помимо этого, нарушается реакция коронарных артерий на адреналин, норадреналин и дофамин, которые интенсивно вырабатываются во время физической нагрузки, и повышается риск сосудистого спазма [28][29][30].
Патогенез стеноза коронарных артерий
Патогенез стеноза при атеросклерозе связан с атеросклеротической бляшкой. Её увеличение уменьшает просвет артерии и снижает кровоснабжение сердца.
Поражение сердечных сосудов при атеросклерозе начинается с повреждения сосудистой стенки и увеличения концентрации в крови “плохого” холестерина – липопротеинов низкой плотности. Эти причины приводят к скоплению липопротеинов в области трещины стенки сосуда. Сливаясь между собой, они срастаются слоем соединительной ткани.
Со временем в области бляшки могут образоваться кровяные сгустки – тромбы, которые закупоривают коронарные артерии, замедляют или полностью нарушают кровоток, приводя к тромбозу.
Выделяют три стадии развития атеросклероза:
- Первая стадия – образование липидных пятен. Стенки сосудов на этом этапе насыщаются соединениями липидов: внутри сосуда по всей протяжённости появляются полоски жёлтого цвета. Быстрее этот процесс протекает на фоне других болезней: сахарного диабета, ожирения и гипертонии. При данных изменениях стеноз никак себя не проявляет.
- Вторая стадия – образование фиброзной бляшки. Область повреждённого сосуда с липидным пятном воспаляется. На этот процесс иммунитет отвечает выбросом медиаторов воспаления, которые борются с воспалительным процессом. Со временем липиды, накопленные в стенке сосуда, распадаются. На их месте разрастается нефункциональная соединительная ткань, которая приводит к образованию фиброзной бляшки. Она выпячивается в просвет сосуда, сужая его и нарушая ток крови. На этом этапе возникают первые проявления стеноза.
- Третий этап – формирование осложнённой бляшки. Происходит надрыв бляшек и образование тромбов. Это приводит к развитию осложнений и появлению явных признаков стеноза.
Атеросклеротические изменения на ангиографии выявляются у 2/3 пациентов, но они не всегда ярко выражены и соответствуют тяжести симптомов стеноза. Нередко при выраженном атеросклеротическом поражении болезнь протекает бессимптомно. И наоборот: при выраженных признаках стеноза и ишемии сердца атеросклеротические бляшки в коронарных сосудах не обнаруживаются [24][25][28][29].
Вероятно, атеросклероз нарушает функциональное состояние артерий или вызывает склеивание тромбоцитов с выделением тромбоксана, который способствует вазоспазму – непроизвольному сокращению мышечного слоя артерии.
В то же время, при атеросклерозе без признаков стеноза вазоспазм может привести к значимому снижению кровотока. Кроме того, вазоспазм бывает причиной тяжёлых аритмий у людей с неизменёнными коронарными артериями.
Патогенез стеноза при спазме коронарных артерий связан с повышенной склонностью к вазоконстрикции – сужению просвета из-за временного гипертонуса сосудистой стенки. Возникающий вазоспазм способствует локальному склеиванию тромбоцитов и развитию инфаркта миокарда.
Короткий интенсивный спазм артерии может быть следствием дисфункции эндотелия, когда внутренняя оболочка сосуда не может нормально выполнять свои функции.
К другим факторами развития спазма относят:
- нарушение синтеза оксида азота;
- дисбаланс вегетативной иннервации;
- оксидативный стресс – повреждение клеток из-за окисления свободных радикалов;
- любое хроническое воспаление;
- дефицит магния;
- генетическую предрасположенность к нарушению контроля за расслаблением и сжатием артерий, отложением холестериновых бляшек и тромбообразованием.
Кроме того, коронарную вазоконстрикцию может вызвать резкое охлаждение, гипервентиляция и введение эргометрина, который используется в провокационных пробах для диагностики ишемии [24][25][28][29].
Классификация и стадии развития стеноза коронарных артерий
Стенозы коронарных артерий различают по локализации и степени сужения.
По локализации выделяют:
- стеноз правой коронарной артерии;
- стеноз левой коронарной артерии;
- тандемный стеноз, при котором одновременно поражаются обе коронарные артерии.
По степени сужения артерий различают:
- гемодинамически незначимый стеноз – сужено до 50 % просвета артерии;
- гемодинамически значимый стеноз – сужено 50-70 % просвета артерии;
- критический стеноз – сужено больше 70 % просвета артерии. Неожиданно может привести к инфаркту миокарда и острой сердечной недостаточности, в основном в ответ на физическую или эмоциональную нагрузку, когда возрастет потребность сердца в кислороде;
- рестеноз – повторный стеноз, возникший после стентирования или шунтирования артерии сердца. К такому осложнению чаще приводит несоблюдение рекомендаций врача после операции.
Реакция сердца на недостаточное кровоснабжение индивидуальна. У кто-то признаки стеноза возникают при гемодинамически незначимых нарушениях, у кого-то клинические проявления отсутствуют даже при критическом стенозе. Всё зависит от порога чувствительности человека [28][29].
Осложнения стеноза коронарных артерий
Сужение сердечных артерий может проявиться в виде стабильной/нестабильной стенокардии или безболевой ишемии миокарда – гипоксии сердца. Без адекватного лечения стеноз может вызвать инфаркт миокарда и острую сердечную недостаточность с летальным исходом.
Стенокардия – это приступы боли или сдавления за грудиной с иррадиацией в область челюсти, шеи, левой руки, предплечья и живота. Этот приступ провоцируют:
- негативный эмоциональный стресс;
- физическая нагрузка;
- любой приём пищи независимо от объёма.
Безболевая ишемия миокарда проявляется в виде сильной утомляемости и одышки. Иногда провоцирует развитие сердечной недостаточности. В патогенезе такой ишемии не исключена роль генетической недостаточности рецепторов восприятия боли – ноцицепторов.
Нестабильная стенокардия включает в себя:
- впервые возникшую стенокардию;
- стенокардию покоя;
- стенокардию при минимальной физической нагрузке;
- увеличение частоты, силы и длительности загрудинных болей.
Вазоспастическая спонтанная стенокардия возникает из-за спазма коронарных артерий, чаще в состоянии покоя. Как правило, вазоспазм развивается в поражённых, суженных атеросклерозом артериях в связи с их повышенной чувствительности к сосудосуживающим воздействиям. При этом на ЭКГ не появляются признаки инфаркта миокарда, хотя клинические проявления этой болезни схожи с симптомами такой стенокардии.
Инфаркт миокарда – это омертвение участка сердечной мышцы из-за острого нарушения кровоснабжения. При развитии этого осложнения самочувствие человека резко ухудшается, загрудинная боль усиливается, длится 20 минут и больше, возникает одышка, падает артериальное давление, проступает холодный пот, нарушается сердечный ритм, кожа бледнеет, человек может потерять сознание. Требуется экстренная госпитализация в отделение реанимации или кардиологии. Промедление чревато летальным исходом.
Причина инфаркта – стремительная закупорка сердечной артерии. Этому событию предшествует атеросклероз с вазоспазмом, тромбоз, эмболии или воспаление стенок артерий.
Опасность заключается в том, что до возникновения инфаркта патология коронарных артерий может протекать бессимптомно. При медленном закрытии просвета сердечных артерий успевает подключиться мощная сеть обходного кровотока, которая компенсирует нарушения кровоснабжения миокарда [11][12][26][28][29][31].
Диагностика стеноза коронарных артерий
Во время опроса пациента врач должен обратить внимание на характер и локализацию боли, её провоцирующие факторы, связь с физической нагрузкой, эффективность приёма нитратов для купирования боли и т. д.
Однако зачастую стеноз коронарных артерий протекает бессимптомно и проявляет себя только при остром тромбозе. Поэтому в диагностике болезни важны клинические данные и инструментальные методы исследования:
- Коронарография с контрастом. Основной метод исследования. Позволяет определить наличие и степень стеноза коронарных артерий. В кровоток вводится контрастное вещество. Его движение по сосудам переносится на специальный экран и оценивается врачом.
- МРТ сердца. Более дорогостоящий и менее распространённый метод исследования. Позволяет получить изображение сердца и сосудов через костный каркас грудной клетки. В ходе обследования пациента помещают в сильное магнитное поле и облучают радиоволнами. Компьютер измеряет энергию возбуждения тканей и выстраивает на базе собранных данных изображение, которое выводится на монитор. Изображение срезов получают в различных плоскостях и записывают на носители для длительного хранения.
Перед коронарографией обязательно проводятся нагрузочные тесты и стресс-ЭхоКГ. Они помогаю определить, нужна пациенту эта процедура или нет.
Нагрузочные тесты включают велоэргометрию и тредмил-тест. Они представляют собой запись ЭКГ во время бега на беговой дорожке или езды на велотренажёре. Это позволяет оценить изменения ЭКГ на фоне физической нагрузки.
Стресс-ЭхоКГ – ультразвуковое исследование сердца во время нагрузки: медикаментозной или физической. Медикаментозная нагрузка показана пациентам, которые не могут перенести другой вид нагрузки. Она включает приём специальных препаратов, например добутамина.
Выявить стеноз коронарных артерий также помогают:
- липидный профиль – уровень холестерина в крови;
- электрокардиограмма (ЭКГ) – графическое отображение работы сердца;
- суточное мониторирование по Холтеру – запись ЭКГ в течение суток для оценки ишемических изменений во время привычной деятельности и усилении физических нагрузок;
- УЗИ сердца – позволяет определить фракцию сердечного выброса и исключить структурные изменения сердца;
- УЗИ сонных артерий – определяет наличие и степень атеросклероза;
- внутрисосудистое УЗИ – позволяет более точно визуализировать состояние сосудов благодаря размещению УЗ-датчика внутри сосуда [22].
При подтверждении ишемии выполняют коронарную ангиографию с возможным стентированием – установкой специального каркаса (стента) в просвет поражённого сосуда.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
- консервативные и медикаментозные;
- хирургические.
На ранних стадиях болезни чаще проводится консервативное лечение. Оно предполагает изменение образа жизни в сторону здорового, отказ от вредных привычек, оптимизацию уровня физической активности и соблюдение гипохолестериновой диеты. Питание должно быть дробным. Ограничивается употребление соли, сладостей, алкоголя, жирных сортов мяса и хлебобулочных изделий. В рацион включают растительные масла, рыбий жир и сложные углеводы, которые содержатся в крупах. Также важно выпивать до 2 литров жидкости и поменять принцип приготовления пищи: продукты следует варить, тушить или запекать.
При ишемической болезни сердца назначают препараты, например:
- гипохолестериновые – снижают уровень холестерина в крови (статины, фибраты, ингибиторы PCSK9, эзетимиб);
- дезагреганты и антикоагулянты – “разжижают” кровь, уменьшают её свёртываемость и вязкость, препятствуют образованию тромбов (ацетилсалициловая кислота, клопидогрел, варфарин, апиксабан, ривароксабан, дабигатран, прасугрел);
- антиангинальные – расширяют сосуды, предупреждают приступы стенокардии (нитроглицерин, амлодипин, сиднофарм, бисопролол, ранолазин);
- ангиопротекторы – защищают сосуды от повреждений и растяжения (ингибиторы АПФ);
- лекарства для стабилизации артериального давления, снижения частоты пульса и профилактики аритмий – мочегонные (индапамид, гипотиазид, торасемид), ингибиторы АПФ (рамиприл, периндоприл), бета-адреноблокаторы (метопролол, бисопролол) и ивабрадин;
- метаболические – нормализуют обмен веществ (триметазидин, неотон).
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечение включает два основных вида воздействия на стеноз коронарных артерий:
- стентирование;
- шунтирование.
Стентирование предполагает установку стента в суженный сосуд. Стент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
Шунтирование направлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Такая манипуляция предполагает вскрытие грудной клетки, нередко приводит к долгой реабилитации и серьёзным осложнениям, таким как ишемический инсульт, анемия, аритмия, закупорка шунтов тромбом, длительное заживление грудины с формированием ложного сустава и образованием жидкости в лёгких, отёчность и долгое заживление ноги [1][2][3][4][5][6][7][8][9][10][13][14][15][16][17][18][19][20][21].
Ещё существует третий хирургический метод лечения стеноза – эндартерэк
