Лучевые симптомы поражения сосудов



Устал с поисками информации? Мы тебе поможем!
Аневризма аорты. Часто при рентгенографии грудной клетки патологии не выявляется. Однако расширение тени аорты, особенно впервые выявленное, должно вызывать подозрение на расслаивание. Если корень аорты обызвествлен, отхождение кальцифицированной интимы от наружного контура сосуда более чем на 1 см делает диагноз весьма вероятным. При рентгенографии поясничного отдела позвоночника в 80% случаев справа или слева от поясничных позвонков изображается обызвествление с округлыми контурами, мягкотканное образование, отсутствие тени левой поясничной мышцы. Стандартная КТ позволяет определить диаметр аорты, протяженность ее расширения, вид аневризмы, воздействие на окружающие структуры. Для оценки деталей морфологии применяется КТ с болюсным контрастированием и МРТ. ЭхоКГ применяют для скрининга аневризм в области восходящей аорты. При угрожающем разрыве аорты, расслаивающих аневризмах методом выбора является торакальная аортография (рис. 4.24).
До 80% аневризм брюшного отдела аорты видны на рентгенограммах. При УЗИ также определяется аневризма брюшного отдела аорты. Возможности КТ и МРТ те же, что и при аневризмах грудной аорты.
Атеросклероз. Ангиография используется первично для определения протяженности стеноза, оценки выраженности коллатералей и периферического кровотока, особенно если планируется операция или интраваскулярная интервенционная терапия. В зависимости от клинических данных выполняют: ретроградную аортографию (рис. 4.25), при односторонних поражениях – прямую антеградную феморальную ангиографию, а при отсутствии пульса на бедренной артерии – транслюмбальный или трансаксиллярный подходы.
УЗИ как единственный метод визуализации применяют в этой области со следующими целями:
1. Прослеживание больных с клиническим подозрением на прогрессирующее окклюзивное поражение артерий (рис. 4.26).
2. Исключение сосудистого генеза острых эпизодов локальной боли или припухлости.
3. Выявление осложнений сосудистых протезов, которые могут привести к их недостаточности.
4. Предоперационный скрининг большой подкожной вены голени в случаях предполагаемого шунтирования.
Эмболия легочной артерии. Диагностические критерии при рентгенографии:
− высокое стояние правого или левого купола диафрагмы;
− плевральный выпот;
− ателектаз;
− полнокровие корней легких;
− фокальный или параплевральный инфильтрат;
− внезапный обрыв хода сосуда.
Все это неспецифичные, хотя и встречающиеся при ТЭЛА, признаки.
Симптом Вестермарка (локальное уменьшение легочной васкуляризации) высокоспецифичен, но низкочувствителен.
Как оптимальный метод рассматривается спиральная КТ с болюсным усилением. На КТ выявляются прямые симптомы эмболии центральных ветвей легочной артерии с чувствительностью 85-100%. В отличие от других методов дополняет рентгенографию в распознавании инфарктов легкого и в установлении альтернативного диагноза. Ожидается, что в будущем КТ полностью вытеснит сцинтиграфию, а ангиопульмонография сохранит значение только при неинформативности КТ.
Ангиопульмонография – эталонный метод диагностики ТЭЛА (рис. 4.27).
| Рис. 4.27. Субтракционная ангиопульмонограмма в прямой проекции. |
Показания:
1. Средняя либо неопределенная вероятность ТЭЛА по данным вентиляционно-перфузионной сцинтиграфии легких + клиника ТЭЛА.
2. Для дифференциальной диагностики истинного рецидива ТЭЛА (из-за неэффективности лечения) и эмболии вследствие фрагментации локального тромба (коррекции лечения не требуется).
Ангиопульмонографию можно не проводить, если вероятность ТЭЛА по результатам вентиляционно-перфузионной сцинтиграфии низкая, имеется достаточный функциональный резерв сердечно-сосудистой и дыхательной систем, а по данным неинвазивных исследований в динамике нет признаков проксимального тромбоза глубоких вен. В этом случае прогноз благоприятный. Достоверный диагноз: внезапный обрыв ветви легочной артерии, контур тромба. Вероятный диагноз: резкое сужение ветви легочной артерии, медленное вымывание контраста.
Венозный тромбоз. Клиническая диагностика глубокого венозного тромбоза нижних конечностей ненадежна: почти в 2/3 случаев он протекает латентно, а имеющиеся клинические симптомы неспецифичны. Между тем, опасность эмболии легочной артерии и венозной гангрены нижних конечностей требует немедленной терапии.
УЗИ обычно включает визуализацию подвздошных, общих, поверхностных и глубоких бедренных и подколенных вен. В случае двустороннего поражения обязательно исследование нижней полой вены для исключения ее тромбоза или сдавления извне и оценки проходимости перед установкой фильтра с целью профилактики легочной эмболии. Для поверхностных вен, особенно большой подкожной голени, применяют УЗИ в режиме повышенной частоты.
Вены голени часто не включают в объем УЗИ, так как это существенно увеличивает его продолжительность при меньшей точности, чем для более проксимальных вен, и относительно небольшом клиническом значении получаемых данных (тромбоз этих вен и происходящие из них мелкие эмболы не опасны для жизни, пока он не распространяется на подколенную вену). Однако при болях в голени посредством УЗИ можно неожиданно обнаружить разрыв кисты, гематому или опухоль мягких тканей со сдавлением вен.
Показания к УЗИ вен нижних конечностей:
1. Клинические симптомы, подозрительные на тромбоз: боль, отечность.
2. Эмболия легочной артерии с неизвестным источником.
3. Острый отек нижней конечности неясной природы.
4. Заболевания и состояния с повышенным риском тромбоза: тяжелая травма (включая переломы шейки бедренной кости), коагулопатии, продолжительная хирургическая операция, особенно на нижних конечностях или по поводу рака, длительный постельный режим, ожирение, беременность.
5. В послеоперационном периоде у больных пожилого и преклонного возраста (риск тромбоза 40-70%, легочной эмболии − 1-5%).
Современное УЗИ – метод выбора для скрининга на тромбоз глубоких вен и в большинстве случаев окончательный метод визуализации. Главную роль играют анализ допплеровского спектра, позволяющий документировать кровоток в венах, отличить их от артерий благодаря их податливости при компрессии и форме пульсовой волны. По точности метод эквивалентен венографии при меньшем риске и расходах, отсутствии радиационной вредности, возможности динамического наблюдения.
Дата добавления: 2017-02-25; просмотров: 781 | Нарушение авторских прав | Мы поможем в написании ваших работ!
| Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2021 lektsii.org – Контакты – Последнее добавление
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лучевое поражение может быть связано с попаданием лучей в результате внешнего воздействия, либо при проникновении радиационных веществ непосредственно в организм. При этом симптомы лучевой болезни могут быть разными – это зависит от вида лучей, дозировки, масштаба и расположения пораженной поверхности, а также от изначального состояния организма.
Наружное поражение значительной поверхности туловища с дозировкой от 600 рентген считается летальным. Если поражение не настолько интенсивное, то возникает острая форма лучевой болезни. Хроническая форма – это следствие повторяющихся наружных воздействий, либо дополнительного поражения с внутренним проникновением радиационных веществ.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Код по МКБ-10
Z57.1 Неблагоприятное воздействие производственной радиации
Хроническая лучевая болезнь
Хроническое течение возникает при повторяющихся воздействиях на человека небольших доз наружной радиации, либо при продолжительном воздействии малых количеств радиационных компонентов, которые проникли внутрь организма.
Хроническая форма обнаруживается не сразу, так как симптомы лучевой болезни нарастают постепенно. Такое течение также подразделяют на несколько степеней сложности.
- I ст. – характеризуется появлением раздражительности, бессонницы, ухудшением концентрации внимания. Случается, что пациенты вообще ни на что не жалуются. Медицинские обследования указывают на наличие вегето-сосудистых расстройств – это могут быть синюшность конечностей, нестабильность сердечной деятельности и пр. Анализ крови демонстрирует небольшие изменения: незначительное снижение уровня лейкоцитов, умеренная тромбоцитопения. Такие признаки считаются обратимыми, и при прекращении действия радиации постепенно самоустраняются.
- II ст. – характеризуется функциональными расстройствами в организме, причем эти расстройства уже более выражены, устойчивы и многочисленны. Пациенты жалуются на постоянную боль в голове, усталость, нарушения сна, проблемы с памятью. Страдает нервная система: развивается полиневрит, энцефалит, другие подобные поражения.
Нарушается сердечная деятельность: ритм сердца замедляется, тоны приглушены, кровяное давление понижается. Сосуды становятся более проницаемыми и ломкими. Слизистые покровы атрофируются и обезвоживаются. Возникают проблемы с пищеварением: ухудшается аппетит, часто возникают расстройство желудка, поносы, приступы тошноты, нарушается перистальтика.
Вследствие повреждения системы «гипофиз-надпочечники» у пациентов понижается либидо, ухудшается метаболизм. Развиваются болезни кожных покровов, волосы становятся ломкими и выпадают, ногти крошатся. Могут появляться костно-мышечные боли, особенно при высоких температурах окружающей среды.
Функция кроветворения ухудшается. Значительно снижается уровень лейкоцитов и ретикулоцитов. Сворачиваемость крови пока в норме.
- III ст. – клиническая картина становится более яркой, наблюдаются органические поражения нервной системы. Нарушения напоминают признаки интоксикационного энцефалита или миелита. Зачастую появляется кровоточивость любой локализации, с замедленным и сложным заживлением. Возникает недостаточность кровообращения, кровяное давление по-прежнему низкое, нарушаются функции эндокринной системы (в частности, страдают щитовидная железа и надпочечники).
[10], [11], [12], [13], [14], [15], [16]
Симптомы при различных формах лучевой болезни
Существует несколько форм заболевания, в зависимости от того, какая система органов оказывается пораженной. При этом поражение того или иного органа непосредственно зависит от дозы облучения при лучевой болезни.
- Кишечная форма появляется при излучении дозы 10-20 Гр. Вначале наблюдается симптоматика острого отравления, или радиоактивного энтероколита. Помимо этого, повышается температура, болят мышцы и кости, нарастает общая слабость. Одновременно с рвотой и поносом прогрессируют симптомы обезвоживания, астеногиподинамии, кардиоваскулярных нарушений, возникают приступы возбужденного состояния, сопор. Пациент может погибнуть через 2-3 недели от остановки сердца.
- Токсемическая форма появляется при излучении дозы 20-80 Гр. Такая форма сопровождается интоксикационно-гипоксической энцефалопатией, которая развивается вследствие расстройства церебральной динамики спинномозговой жидкости и токсемии. Симптомы лучевой болезни состоят из прогрессирующих признаков гиподинамического астенического синдрома и недостаточности сердечной деятельности. Можно наблюдать значительную первичную эритему, прогрессирующее понижение кровяного давления, коллаптоидное состояние, нарушение или отсутствие мочеиспускания. Через 2-3 суток резко падает уровень лимфоцитов, лейкоцитов, тромбоцитов. При развитии коматозного состояния пострадавший может погибнуть через 4-8 суток.
- Церебральная форма развивается при излучении дозы более 80-100 Гр. Происходит поражение нейронов и сосудов мозга с формированием тяжелой неврологической симптоматики. Непосредственно после лучевого поражения появляется рвота с преходящей потерей сознания на 20-30 минуте. Через 20-24 часа резко падает количество агранулоцитов и полностью исчезают лимфоциты в крови. Впоследствии наблюдается возбуждение психомоторики, потеря ориентации, судорожный синдром, нарушения дыхательной функции, коллапс и коматозное состояние. Летальный исход может наступить от дыхательного паралича в первые трое суток.
- Кожная форма выражается в виде ожогового шокового состояния и острой формы ожоговой интоксикации с вероятностью нагноения поврежденных кожных покровов. Шоковое состояние формируется в результате сильного раздражения кожных рецепторов, разрушения сосудов и клеток кожи, вследствие чего нарушается трофика тканей и местные обменные процессы. Массовая потеря жидкости из-за нарушения сосудистой сети приводит к повышенному загущению крови и понижению кровяного давления.
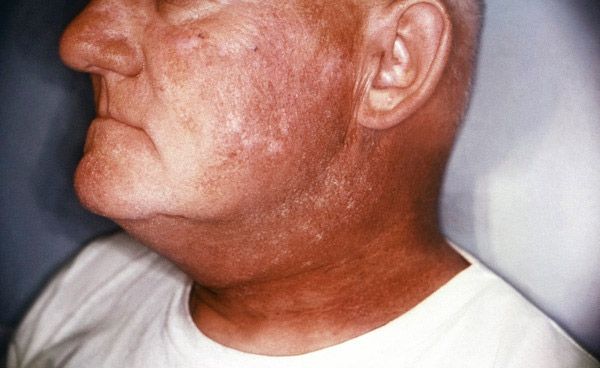
Как правило, при кожной форме летальный исход может наступить в результате нарушения барьерной защиты кожи.
- Костномозговая форма возникает при получении общего облучения в дозе 1-6 Гр, при этом поражается преимущественно кроветворная ткань. Наблюдается повышенная проницаемость стенок сосудов, расстройство регулировки тонуса сосудов, гиперстимуляция рвотного центра. Приступы тошноты и рвоты, понос, боли в голове, ослабленность, гиподинамия, падение кровяного давления – стандартные симптомы лучевого поражения. Анализ периферической крови указывает на пониженное количество лимфоцитов.
- Молниеносная форма облучения также имеет свои клинические особенности. Характерным признаком является развитие коллаптоидного состояния с потерей сознания и внезапным понижением кровяного давления. Часто симптоматика обозначается шокоподобной реакцией с ярко выраженным падением давления, отечностью головного мозга, расстройством мочеиспускания. Приступы рвоты и тошноты постоянные и многократные. Симптомы лучевой болезни развиваются стремительно. Такое состояние требует экстренной медицинской помощи.
- Проявление лучевой болезни в полости рта может возникнуть после разового поражения лучами в дозе более 2 Гр. Поверхность становится сухой, шершавой. Слизистая оболочка покрывается точечными кровоизлияниями. Ротовая полость становится матовой. Постепенно присоединяются расстройства пищеварительной системы и сердечной деятельности.
В дальнейшем слизистая во рту отекает, возникают язвочки и участки некроза в виде светлых пятен. Симптомы развиваются постепенно, на протяжении 2-3 месяцев.
Степени и синдромы лучевой болезни
Острая лучевая болезнь возникает при системном разовом лучевом воздействии с ионизирующей дозировкой более 100 рентген. По количеству поражающих лучей разделяют 4 степени лучевой болезни, а именно – острого течения заболевания:
- I ст. – облегченная, с дозировкой от 100 до 200 рентген;
- II ст. – средняя, с дозировкой от 200 до 300 рентген;
- III ст. – тяжелая, при дозировке от 300 до 500 рентген;
- IV ст. – очень тяжелая, дозировка больше 500 рентген.
Острое течение заболевания отличается своей цикличностью. Разделение по циклам определяет периоды лучевой болезни – это различные между собой временные промежутки, следующие один за другим, с разной симптоматикой, но с некоторыми характерными особенностями.
- В периоде первичной реакции наблюдаются первые признаки лучевого поражения. Это может произойти как через несколько минут после излучения, так и спустя несколько часов, в зависимости от количества поражающей радиации. Период продолжается от 1-3 часов до 48 часов. Болезнь проявляется общей раздражительностью, перевозбуждением, болями в голове, нарушением сна, головокружением. Реже может наблюдаться апатия, общая слабость. Отмечается расстройство аппетита, диспептические нарушения, приступы тошноты, сухость во рту, изменение вкуса. Если облучение значительное, то появляется постоянная и неудержимая рвота.
Расстройства вегетативной нервной системы выражаются в холодном потоотделении, покраснении кожных покровов. Нередко возникает дрожь пальцев, языка, век, повышенный тонус сухожилий. Замедляется или учащается сердцебиение, может нарушаться ритм сердечной деятельности. Артериальное давление нестабильно, температурные показатели могут повышаться до 39°C.
Страдает также мочевыделительная и пищеварительная система: появляются боли в области живота, в моче обнаруживаются белок, глюкоза, ацетон.
- Скрытый период лучевой болезни может длиться от 2-3 суток до 15-20 суток. При этом считается, что чем менее продолжителен этот период, тем хуже прогноз. Например, при поражении III-IV степени данный этап зачастую вообще отсутствует. При легком течении скрытый период может закончиться выздоровлением пациента.
Что характерно для скрытого периода: состояние пострадавшего значительно улучшается, он заметно успокаивается, нормализуется сон и температурные показатели. Возникает предчувствие скорого выздоровления. Только при тяжелом течении может сохраняться сонливость, диспепсия и нарушения аппетита.
Тем не менее, анализ крови, взятой в этот период, указывает на дальнейшее прогрессирование заболевания. Понижается уровень лейкоцитов, лимфоцитов, эритроцитов, тромбоцитов и ретикулоцитов. Угнетается функция костного мозга.
- В периоде разгара, который может продолжаться 15-30 суток, состояние больного резко ухудшается. Возвращается боль в голове, бессонница, апатия. Показатели температуры снова повышаются.
Со второй недели после облучения отмечается потеря волос, иссушение и шелушение кожных покровов. Тяжелое течение лучевой болезни сопровождается развитием эритемы, пузырчатого дерматита и гангренозного осложнения. Слизистые ротовой полости покрываются язвами и некротическими участками.
На кожных покровах возникают многочисленные кровоизлияния, а в случаях тяжелого поражения появляется кровоточивость в легких, пищеварительной системе, почках. Страдает сердце и сосудистая система – возникает интоксикационная дистрофия миокарда, гипотония, аритмия. При кровоизлиянии в миокард симптоматика напоминает явления острого инфаркта.
Поражение пищеварительного тракта выдает себя сухим языком с темным или серым налетом (иногда блестящим, ярким), признаками гастрита или колита. Жидкий частый понос, язвы на поверхности желудка и кишечника могут спровоцировать обезвоживание, истощение пациента.
Нарушается кроветворная функция, угнетается гемопоэз. Количество компонентов крови снижается, падает их уровень. Повышается длительность кровотечения, ухудшается сворачиваемость крови.
Падает иммунная защита организма, что приводит к развитию воспалительных процессов, например, сепсиса, ангины, воспаления легких, поражения ротовой полости и пр.
- При наступлении периода разрешения можно говорить о положительном течении заболевания. Этот период длится дольше остальных – примерно 8-12 месяцев, что зависит от дозы полученной радиации. Картина крови постепенно восстанавливается, симптоматика сглаживается.
[17], [18], [19]
Последствия и осложнения лучевой болезни
Вполне вероятно появление последствий у пациентов, которые перенесли лучевую болезнь. Наиболее тяжелыми из них считаются:
- обострение латентных хронических инфекционных заболеваний;
- патологии крови (лейкозы, малокровие и пр.);
- помутнение хрусталика;
- помутнение стекловидного тела;
- дистрофические процессы в организме;
- расстройство функциональности половой системы;
- генетические аномалии у последующих поколений;
- развитие злокачественных новообразований;
- летальный исход.
При небольшой степени поражения восстановление наступает примерно через 2-3 месяца, однако, даже несмотря на стабилизацию кровяных показателей и купирование пищеварительных нарушений, остаются последствия в виде выраженной астении, что делает больных нетрудоспособными приблизительно на протяжении полугода. Полная реабилитация у таких пациентов наблюдается через многие месяцы, а иногда и годы.
При легком течении показатели крови приходят в норму под конец второго месяца.
Симптомы лучевой болезни и её дальнейший исход зависит от степени тяжести лучевого поражения, а также от своевременности оказания медицинской помощи. Поэтому при подозрении на облучение следует обязательно проконсультироваться с врачом.
[20], [21], [22], [23], [24], [25]
Источник
