Мальформация сосудов мозга беременность
Арустамян Р.Р.1, Адамян Л.В.1, Шифман Е.М.2, Сарибекян А.С.3, Куликов А.В.4, Ляшко Е.С.1
1-ГБОУ ВПО Московский государственный медико-стоматологический университет им. А.И. Евдокимова МЗ РФ, Москва,
2-ГБУЗ МО Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского, г. Москва;
3-ГКБ №15 им. О.М. Филатова, г. Москва
Актуальность. Артериовенозная мальформация (АВМ) сосудов головного мозга редкая патология, которая с одинаковой частотой встречается у мужчин и женщин в возрасте от 20 до 40 лет. Существенные изменения в сердечно-сосудистой системе, происходящие во время беременности, могут повлиять на структурную целостность АВМ, став причиной внутричерепного кровоизлияния. Разрыв АВМ во время беременности, представляет угрозу для матери и плода.
Материал и методы. Проведен анализ течения беременности, родов и послеродового периода у 26 женщин с АВМ. Для диагностики цереброваскулярной патологии были применены магнитно-резонансная томография с ангиографией, мультиспиральная компьютерная томография, селективная церебральная ангиография, электроэнцефалография. Оценка состояния плода проводилась с помощью ультразвуковой фетометрии, допплерографии, кардиотокографии.
Результаты. Разрыв АВМ во время беременности, родов и в послеродовом периоде представляет угрозу для матери и плода. Из 18 случаев ВЧК 3 женщины (16,7%) погибли, произошла одна антенатальная и одна неонатальная гибель плодов. Риск внутричерепного кровоизлияния возрастает при сочетании АВМ с преэклампсией и/или эклампсией. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21).
Заключение. Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности.
Ключевые слова: Артериовенозная мальформация, внутричерепное кровоизлияние, беременность, преэклампсия.
Введение
Артериовенозные мальформации (АВМ) сосудов головного мозга – врожденный сложный сосудистый порок развития. Частота АВМ церебральных сосудов в популяции составляет 0,01% и не имеет генетической предрасположенности [1]. В большинстве случаев это одиночное патологическое (минуя капилляры) соединение артерий и вен в виде клубочков. Лишь в 2% случаев АВМ могут быть множественными. Распространенность этой патологии у обоих полов одинаковая. В международной классификации болезней 10-ого пересмотра (МКБ-10) они представлены в XVII классе в рубрике Q28.2.
АВМ являются главной причиной нетравматического внутричерепного кровоизлияния (ВЧК) до 35 лет (активный репродуктивный возраст). Согласно данным патологоанатомических исследований, только 12% АВМ проявляются клинически. Клинические проявления АВМ могут быть разнообразны: ВЧК (24%), судорожный синдром (18-40%), головные боли (5-14%), неврологическая симптоматика (1-40%) [2].
АВМ сосудов головного мозга могут стать причиной ВЧК, у беременных, рожениц и родильниц. Существенные изменения состояния сердечно-сосудистой системы во время беременности могут вызвать структурное повреждение АВМ, повышая риск кровоизлияния. По данным литературы, частота ВЧК во время беременности из-за разрыва АВМ возрастает в 8 раз [3,4], что настораживает не только нейрохирургов и неврологов, но и акушеров-гинекологов.
Цель исследования – зучить влияние беременности на течение АВМ сосудов головного мозга, оценить акушерские и перинатальные риски у беременных с АВМ, разработать тактику лечения беременных, родильниц, рожениц при различных клинических проявлениях АВМ церебральных сосудов.
Материалы и методы
Нами проведен анализ течения беременности, родов и послеродового периода у 26 пациенток с АВМ сосудов головного мозга, находившихся на стационарном лечении с 2010 по 2015г.г. в ГБУЗ «ГКБ № 15 ДЗМ». Клиническое исследование одобрено Межвузовским комитетом по этике согласно протоколу № 03-15 от 13.03.2015г.
Для диагностики беременных с ОНМК были применены современные клинико-лабораторные методы исследования, рекомендованные специалистами смежных дисциплин (неврологами, нейрохирургами).
Во всех случаях диагноз АВМ был верифицирован данными магнитно-резонансной томографии (МРТ) с ангиографией (МРТ-АГ), мультиспиральной компьютерной томографией (МСКТ) в сосудистом режиме (МСКТ-АГ). В случаях, когда планировалось нейрохирургическое лечение цереброваскулярной патологии (ЦВП) проводилась селективная церебральная ангиография. Также применялись электроэнцефалография (ЭЭГ), ультразвуковое цветное дуплексное сканирование экстра- интракраниальных сосудов, суточное мониторирование артериального давления, электрокардиограммы, эхо-КГ. Состояние плода оценивалось по результатам ультразвуковой фетометрии, допплерометрии, кардиотокографии. Пациентки параллельно наблюдались акушерами гинекологами, анестезиологами реаниматологами, неврологами, нейрохирургами, кардиологами, офтальмологами, реабилитологами.
Результаты и обсуждение
Клиническая характеристика. Из 26 пациенток у 5 диагноз АВМ сосудов головного мозга был выставлен до беременности. У 4 из них в анамнезе было внутричерепное кровоизлияние из-за разрыва АВМ, в одном клиническом наблюдении проявлениям цереброваскулярной патологии была головная боль.
Из 21 пациентки с АВМ, выявленными во время беременности у 18 было внутричерепное кровоизлияние. У 1 беременной клиническим проявлением АВМ был судорожный синдром, у 1 – головная боль.
В одном клиническом случае АВМ сосудов головного мозга была диагностической находкой. Формы клинического проявления АВМ представлены в таблице 1.
Клиническая характеристика беременных представлена в таблице 2. Возраст пациенток колебался от 17 до 41 года и в среднем составил 28,7+12 лет. Первородящих было 73% (19 против 7). Продолжительность пребывания в стационаре варьировала от 1 до 73 дней и в среднем составила 22,7+ 36 койко-дня. Соматическая патология была представлена в виде пороков сердца, артериальной гипертензии, врожденной гемофилии.
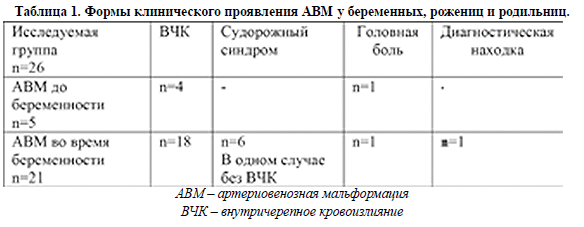
Гинекологический анамнез был отягощен у 9 пациенток (инфекции, передаваемые половым путем, бесплодие I и II, эктопия шейки матки, искусственный аборт). Среди значимых для клинического манифеста АВМ сосудов головного мозга следует отметить артериальную гипертензию (n=3), врожденную гемофилию (n=2), преэклампсию/эклампсию (n=4).
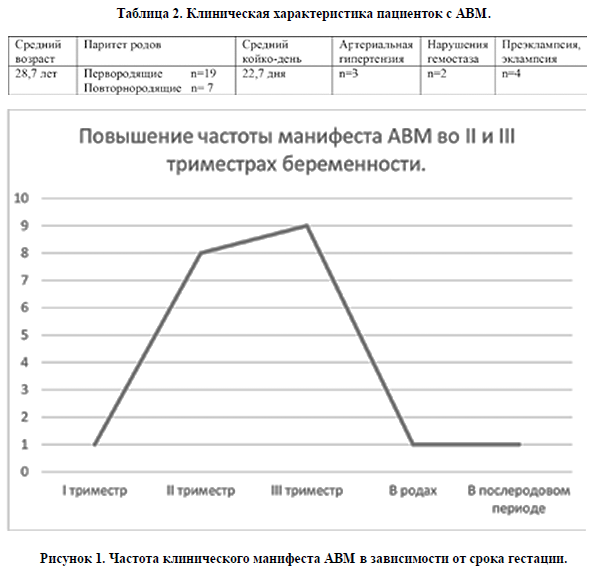
Частота клинического проявления АВМ в I триместре, в родах и в послеродовом периоде (рисунок 1) была одинакова (по одному случаю). Нами отмечено значительное увеличение частоты дестабилизации АВМ церебральных сосудов во II и III триместрах (8 и 9 случая соответственно).
Степень тяжести внутричерепного кровоизлияния оценивалась по шкале Ханта и Хесса (HH). Данные представлены на рисунке 2.
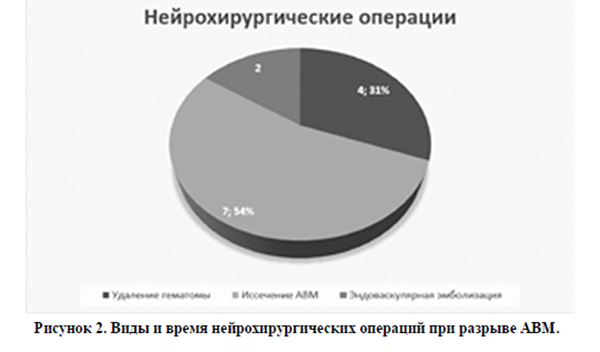
В 50% (n=13) пациенткам с АВМ были проведены различные нейрохирургические операции.
Из 5 женщин с манифестом АВМ в анамнезе у 2 проводилась эндоваскулярная эмболизация патологического сосудистого пучка. 3 женщинам из этой группы нейрохирургическое лечение не проводилось. Из 18 женщин с ВЧК (группа с клиническим манифестом АВМ сосудов головного мозга во время беременности n=21) у 7 было иссечение патологического пучка, у 4 удаление гематомы. В этой группе беременных 10 женщинам нейрохирургические вмешательства не проводились. В 3 случаях не было ВЧК (судорожный синдром, головная боль, клиническая находка), в 6 случаях пациентки отказывались от предложенного нейрохирургического лечения на фоне пролонгирующей беременности. В 1 случае (беременность 24 недели, разрыв АВМ, САК 5 баллов НН, наркомания) состояние женщины было критиче ским.
Среди оперированных женщин в 2 случаях нейрохирургическое лечение цереброваскулярной патологии было проведено на фоне пролонгирующей беременности в 18 (костнопластическая трепанация в левой теменной области, удаление внутримозговой гематомы, иссечение патологического сосудистого пучка, пластика твердой мозговой оболочки) и 19 (костнопластическая трепанация в правой височнотеменной области, удаление внутримозговой гематомы, коагуляция сосудистой мальформации рацимозного типа правой теменной доли, пластика твердой мозговой оболочки) недель соответственно. В обоих случаях беременность была благополучно доведена до доношенного срока. Пациентки были родоразрешены путем операции кесарева сечения в плановом порядке (материнские и перинатальные показатели были удовлетворительными) в условиях общей анестезии. В одном случае иссечение АВМ было проведено после искусственного прерывания беременности в 16 недель (по состоянию пациентки). Пациентка была выписана в удовлетворительном состоянии на реабилитацию. Еще в 4 случаях иссечение АВМ проводилось после экстренного кесарева сечения (в 2 случаях после 33 недель, в 1 – после 35, в 1 – после 37 недели гестации). Состояние родильниц и новорожденных было удовлетворительным. В группе с ВЧК у 4 женщин нейрохирургическое лечение было проведено в объеме удаление гематомы из-за тяжести состояния пациенток.
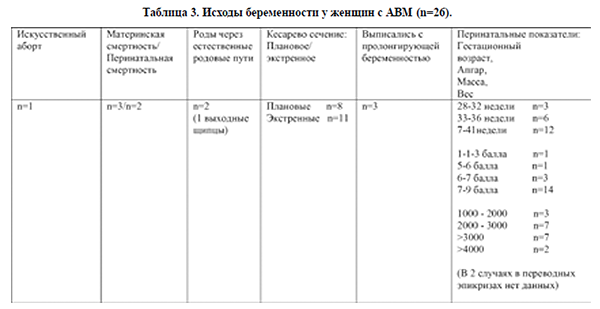
Из 26 пациенток 3 выписались беременными.
В одном случае беременность была прервана в сроке 16 недель (по состоянию женщины) и проведено иссечение АВМ. Одна пациентка погибла после антенатальной гибели плода, причиной смерти было субарахноидальное кровоизлияние в результате разрыва АВМ. 21 беременная были родоразрешены. 2 женщины были родоразрешены через естественные родовые пути (новорожденные были оценены по шкале Апгар на 7-8 и 8-9 баллов). У одной из них ВЧК случилось в конце второго периода родов, у другой в послеродовом периоде. Обе пациентки умерли. В обоих случаях беременность протекала на фоне тяжелой преэклампсии. 19 беременных были родоразрешены путем операции кесарева сечения, причем в 8 случаях в плановом и в 11 – в экстренном порядке. Показаниями для кесарева сечения были неврологическими в 18 случаях, акушерскими в 8, а в 7 случаях показания были сочетанными.
Все пациентки с клиническим проявлением АВМ в анамнезе были родоразрешены путем операции кесарева сечения в плановом порядке после 37-ой недели гестации. Материнские и перинатальные показатели были удовлетворительными.
Из 26 клинических случаев 3 пациентки выписались с пролонгирующей беременностью, 1 погибла после антенатальной гибели плода в 24 недели, у 1–ой было искусственное прерывание беременности в 16 недель. У 21-ой беременной родились 22 детей (одна бихориальная, биамниотическая двойня), из них 1 новорожденный умер на 3 сутки. Пациентка с разрывом АВМ в 18 недель наблюдалась у нейрохирургов и планировалась на радиохирургическое лечение после родоразрешения. Из-за декомпенсации фето-плацентарной недостаточности (острое многоводие 4,5л) в 29 недель ей было проведено экстренное кесарево сечение. Оценка новорожденного по шкале Апгар составила 1-1-3 балла, рост-41см, масса плода1770гр., выявлена неиммунная водянка плода, асцит, гидроторакс, анасарка. Плод погиб, как уже было сказано выше, на 3 сутки. Из 21 новорожденных 3 были рождены в сроке 28-32 недели гестации, 6 – в 33-36 недель и 12 – в 37-41 недели. Исходы беременности представлены в таблице 3.
По данным литературы, частота АВМ сосудов головного мозга колеблется от 0,001% до 0,5% и встречается с одинаковой частотой у мужчин и женщин [1,5,6].
Среди клинических проявлений АВМ сосудов головного мозга самым грозным является внутричерепное кровоизлияние. Из всех видов инсультов во время беременности, родов и в послеродовом периоде чаще всех ВЧК приводит к материнской и перинатальной заболеваемости и смертности и становится причиной внутрибольничной смертности в 20%. [7,8].
В исследуемой группе женщин (n=26) в 22 (84,6%) случаях (4 в анамне зе и 18 в о время беременности) произошло ВЧК из-за разрыва АВМ, в 6 случаях (23%) наблюдался судорожный синдром, в 2 (7,7%) – головная боль. В одном случае (3,9%) АВМ сосудов головного мозга была диагно стической находкой.
Влияние беременности на течение АВМ сосудов головного мозга по данным литературы неоднозначно. С одной стороны, приводятся данные, что беременность не повышает частоту клинического манифеста АВМ [9]. Также есть данные, свидетельствующие о повышении частоты разрыва АВМ во время беременности [3,4]. Согласно результатам нашего исследования, частота разрыва АВМ во время беременности была в 4,5 раза выше по сравнению с таковыми данными в анамнезе (18 случая против 4).

Также следует отметить, что пик частоты клинического манифеста АВМ в нашем исследовании пришелся на II и III триместры беременности (8 и 9 случая соответственно). При этом, в I триместре, в родах и в послеродовом периоде мы имели по одному клиническому проявлению АВМ. Согласно данным литературы, наблюдается повышение частоты разрыва АВМ в III триместре и в послеродовом периоде [10].
Особенно хочется отметить, что при сочетании цереброваскулярной патологии и тяжелой преэклампсии, эклампсии, риск развития ВЧК в результате разрыва АВМ возрастает. Из 4 случаев тяжелой преэклампсии, эклампсии у беременных с АВМ в 3 произошло ВЧК.
При этом 2 пациентки погибли. Литературные данные свидетельствуют о повышении частоты ВЧК во время беременности [4].
Клинические проявления АВМ сходны с таковыми при тяжелой преэклампсии, особенно эклампсии [11]. Перед нами стояла задача с определением акушерской тактики. Выбор времени и метода родоразрешения зависел от конкретной клинической ситуации.
Прерывание беременности в нашем исследовании было проведено у одной пациентки с разрывом АВМ в 16 недель беременности. Целесообразность прерывания беременности остается дискутабельной [12]. С одной стороны, нейрохирургическая ситуация может потребовать безотлагательного вмешательства, а для прерывания беременности или малого кесарева сечения необходимо время. Кроме того, наши вмешательства сопряжены с определенными рисками и могут привести к ухудшению соматического состояния пациентки. Не подвергается сомнению необходимость досрочного родоразрешения путем операции кесарева сечения в случаях, если беременность осложнилась преэклампсией, эклампсией. Также, экстренное кесарево сечение целесообразно перед или параллельно с нейрохирургическим вмешательством в тех случаях, когда срок гестации благоприятен для перинатальных исходов (после 27-ой недели у плодов с массой тела >700 граммов). Если позволяла клиническая ситуация, то при родоразрешении до 34 недель и 5 дней гестации, нами проводилась профилактика респираторного дистресса плода.
Выбор времени и метода нейрохирургического лечения определяется нейрохирургом, зависит от степени тяжести кровоизлияния, места локализации АВМ и т.д. В нашем исследовании были пациентки, которым нейрохирургическое вмешательство было проведено после кесарева сечения (n=4), в двух случаях нейрохирургическое лечение проводилось на фоне пролонгирующей беременности в 18 и 19 недель. А одно иссечение АВМ было проведено после прерывания беременности. Двум пациенткам из когорты с ВЧК в анамнезе проводилась эндоваскулярная эмболизация патологического сосудистого пучка. По данным одних авторов, эндоваскулярное лечение АВМ во время беременности является менее инвазивным и более предпочтительным [13]. В последнее время об успешном применении эндоваскулярных методов лечения появляется все больше сообщений [14,15,16].
В случаях, когда степень тяжести ВЧК была 4-5 баллов по шкале НН (n=4), нейрохирургическое лечение проведено было в объеме удаления внутримозговой гематомы.
В литературе также обсуждаются различные нейрохирургические методы лечения разорвавшихся и неразорвавшихся АВМ во время беременности.
Иссечение патологических сосудов головного мозга во время беременности описано многими авторами [17,18]. В нашем исследовании было 2 случая эндоваскулярного лечение разорвавшейся АВМ в анамнезе, в 7 случаях проводилось иссечение патологического пучка (в двух случаях из них нейрохирургическое лечение проводилось на фоне пролонгирующей беременности).
Заключение
Разрыв АВМ не частое, но грозное осложнение во беременности, родов и в послеродовом периоде.
Из 18 случаев ВЧК во время беременности, родов и послеродового периода 3 женщины (16,7%) погибли, была одна антенатальная и одна неонатальная гибель плодов. Риск ВЧК возрастает при сочетании АВМ и преэклампсии, эклампсии. Из 4 случаев тяжелой преэклампсии, эклампсии в группе с манифестом АВМ во время беременности (n=21) в 3 (14,3%) произошло внутричерепное кровоизлияние из-за разрыва АВМ, причем 2 женщины погибли. Во II и III триместрах беременности отмечается увеличение частоты клинического манифеста АВМ (17 случаев из 21). Оптимальным методом родоразрешения при неразорвавшихся, оперированных и разорвавшихся АВМ сосудов головного мозга является кесарево сечение. Время родоразрешения зависит от клинической ситуации в каждом конкретном случае. Метод и время нейрохирургического лечение определяется нейрохирургом. Во время беременности возможно нейрохирургическое лечение АВМ сосудов головного мозга c последующим пролонгированием беременности. При лечении беременных с АВМ сосудов головного мозга необходим мультидисциплинарный подход в условиях многопрофильной клиники.
ЛИТЕРАТУРА
Источник
Симптомы артериовенозной мальформации у беременной
Зачастую артериовенозная мальформация никак себя не проявляет и обнаруживается случайно при выполнении МРТ (магнитно-резонансной томографии) головного мозга по другому поводу (например, по поводу инсульта – острого нарушения кровообращения головного мозга) или МРТ спинного мозга (например, при травме спинного мозга).
Возможны следующие симптомы, которые связаны с давлением увеличивающейся в объеме артериовенозной мальформации на головной мозг.
- Общемозговые (возникают при повышении внутричерепного давления):
- головная боль (распирающая, иногда сопровождающаяся рвотой);
- вялость, снижение трудоспособности. Кроме того, в зависимости от размеров и расположения артериовенозной мальформации в полости черепа могут появляться неврологические симптомы, связанные с нарушением функции конкретной области мозга (так называемые очаговые симптомы).
- При локализации мальформации в лобной доле могут наблюдаться:
- снижение интеллекта;
- появление дурашливости;
- нарушения речи: нечленораздельная речь пациента (словно « каша во рту») — моторная афазия;
- вытягивание губ трубочкой (как при сосании) — спонтанно или при прикосновении какого-либо предмета к губам;
- шаткость походки — часто пациент при ходьбе имеет склонность к падениям на спину;
- судорожные припадки — непроизвольные спазмы и движения в конечностях.
- При мальформации мозжечка характерными симптомами могут быть:
- нарушение координации движений (движения размашистые, нечеткие);
- шаткость походки — пациент при ходьбе отклоняется в сторону, могут быть даже падения в сторону;
- крупноразмашистый горизонтальный нистагм (маятникообразные движения глаз, « глаза бегают» из стороны в сторону);
- снижение мышечного тонуса (мышечная гипотония).
- При расположении мальформации в височной доле мозга возможны следующие симптомы:
- нарушения речи — пациент не понимает обращенную к нему речь, хотя слышит ее (родной язык звучит для него как иностранный). Это сенсорная афазия;
- выпадение полей зрения (отсутствие зрения в какой-либо части зрительного поля);
- судорожные приступы, которые наблюдаются в конечностях или во всем теле.
- При мальформации, расположенной на основании мозга (снизу), симптомами могут быть:
- нарушение движения глазных яблок (пациент не может повернуть глаза в какую-либо сторону);
- косоглазие (одно из глазных яблок или оба отклоняются в сторону);
- нарушение зрения (от выпадения отдельных полей зрения до полной слепоты на один/оба глаза);
- параличи (снижение силы или полная невозможность движения в конечностях) — возникают при поражении зон мозга, где проходят двигательные пути, отвечающие за движения в конечностях.
- При локализации мальформации в спинном мозге возможны следующие симптомы:
- нарушение всех видов чувствительности (температурная, болевая, вибрационная) в руках или ногах;
- нарушение двигательной активности рук или ног (паралич).
Кроме того, артериовенозная мальформация может разрываться, приводя к кровотечению в головной или спинной мозг, и нарушать их кровоснабжение.
- При разрыве мальформации в головном мозге возможны следующие симптомы:
- при попадании крови в субарахноидальное пространство (щелевидное пространство между головным мозгом его оболочками) развивается субарахноидальное кровоизлияние (САК), его симптомы:
- внезапная сильнейшая головная боль;
- светобоязнь (болезненные ощущения в глазах при взгляде на источник освещения или при нахождении в освещенном помещении);
- тошнота и рвота, не приносящая облегчения;
- потеря сознания.
- при попадании крови в субарахноидальное пространство (щелевидное пространство между головным мозгом его оболочками) развивается субарахноидальное кровоизлияние (САК), его симптомы:
- При попадании крови в вещество мозга формируется гематома (скопление крови). В зависимости от ее местоположения в головном мозге возможны следующие проявления:
- нарушение зрения (частичная или полная слепота) и движения глазных яблок (косоглазие, обездвиженность глаза);
- параличи конечностей;
- нарушение речи — при этом пациент не понимает обращенную к нему речь, его речь нечленораздельна, неразборчива;
- судорожные припадки, которые наблюдаются в конечностях или во всем теле;
- нарушение сознания (потеря сознания).
- При разрыве мальформации в спинном мозге возможно внезапное развитие паралича конечностей (невозможность активного движения в руках или ногах либо значительное снижение силы в них).
Формы артериовенозной мальформации у беременной
В зависимости от местоположения (локализации) артериовенозной мальформации выделяют:
- мальформацию сосудов головного мозга;
- мальформацию сосудов спинного мозга.
В зависимости от количества мальформаций различают:
- одиночные (в одной области мозга) мальформации;
- распространенные (в 2-3 областях мозга) мальформации.
Для оценки риска удаления артериовенозной мальформации используют классификацию Спецлера-Мартина (за каждый из признаков присваиваются баллы), учитывающую следующие признаки.
- Диаметр:
- менее 3 см – 1 балл;
- 3-6 см – 2 балла;
- более 6 см – 3 балла.
- Расположение мальформации:
- в пределах жизненно важных зон (дыхательный центр, сосудодвигательный центр) – 1 балл;
- вне пределов жизненно важных зон – 0 баллов.
- Венозный отток:
в глубоко лежащие вены – 1 балл;
в поверхностные вены – 0 баллов.
Количество баллов означает риск при хирургическом лечении мальформации.
Наличие более 6 баллов считается признаком неоперабельности мальформации (то есть невозможности ее хирургического лечения).
Причины артериовенозной мальформации у беременной
Артериовенозная мальформация является врожденным дефектом развития сосудов центральной нервной системы.
Местное нарушение формирования сосудов происходит на 1-2 месяце развития плода.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика артериовенозной мальформации у беременной
- Неврологический осмотр: позволяет выявить признаки поражения определенных областей головного или спинного мозга.
- МРТ (магнитно-резонансная томография) головного либо спинного мозга позволяет послойно изучить строение головного и спинного мозга, точно определить локализацию и размеры мальформации.
- Ангиография: суть метода заключается во введении в сосудистое русло (в вену) контрастного вещества, которое четко видно на рентген-снимках.
После введения контраста в сосудистое русло делают серию рентген-снимков головного или спинного мозга (зависит от того, какие имеются симптомы), на которых видно, как контраст заполняет сосуды, в том числе артериовенозную мальформацию, которая выглядит как клубок.
Лечение артериовенозной мальформации у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Хирургическое лечение:
- удаление артериовенозной мальформации через трепанационное отверстие (открытие полости черепа);
- эндоваскулярное (катетером через сосуд) перекрытие просвета мальформации;
- удаление мальформации с помощью гамма-ножа (с помощью лучевых излучений) — подходит только для артериовенозных мальформаций малых размеров.
Осложнения и последствия артериовенозной мальформации у беременной
- Разрыв артериовенозной мальформации с кровотечением в полость черепа или в спинной мозг.
- Развитие стойких двигательных нарушений (например, параличей – невозможности активных движений в конечности).
- Стойкие неврологические нарушения из-за мальформаций больших размеров, которые нельзя удалить (например, при локализации в жизненно важных областях мозга).
- Летальный исход вследствие разрыва артериовенозной мальформации.
Профилактика артериовенозной мальформации у беременной
Предотвратить развитие артериовенозных мальформаций целенаправленно невозможно, так как они являются аномалиями внутриутробного развития.
- При имеющейся мальформации целесообразно проводить профилактику ее разрыва (настолько, насколько это возможно):
- контроль артериального (кровяного) давления: в случае его стойкого повышения – прием гипотензивных препаратов (снижающих артериальное давление);
- исключение тяжелых физических и эмоциональных нагрузок.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Источник
