Методика и техника аускультации сердца и сосудов
Детальное изучение функций человеческого организма невозможно без применения дополнительных устройств. Аускультация – базовый метод объективного обследования пациента, который подразумевает активное выслушивание дыхания, перистальтики желудочно-кишечного тракта. Однако наиболее ценной считается аускультация сердца: оценка ритмичности, силы тонов, наличия патологических шумов. Для усиления звука применяют специальные мембранные инструменты – фонендо- и стетофонендоскоп.
Для чего прослушивают сердце
Исследование звуков кровообращения (гемодинамики) – быстрая и технически несложная процедура, которая помогает получить огромное количество информации о работе сердечных структур.
Выслушивание тонов – главная, но не единственная цель аускультации. В ходе контакта с пациентом врач оценивает частоту сердечных сокращений, ритмичность, тембр, патологические шумы.
Методику прослушивания используют для исследования таких изменений:
- гипертрофия желудочков;
- миокардит;
- ишемическая болезнь (ИБС);
- пороки сердца;
- миокардит;
- аритмия;
- перикардит.
Методику аускультации применяют и для взрослых, и в педиатрической практике. Доступный и абсолютно безопасный метод помогает при первичном осмотре заподозрить отклонения и своевременно направить ребенка на детальное обследование.
Кроме того, с помощью аускультации оценивают состояние плода, что актуально на ранних сроках беременности без риска для ребенка и матери. В дальнейшем кардиоваскулярная система новорожденного – новый объект «прослушивания» сердца и легких.
Как правильно аускультировать
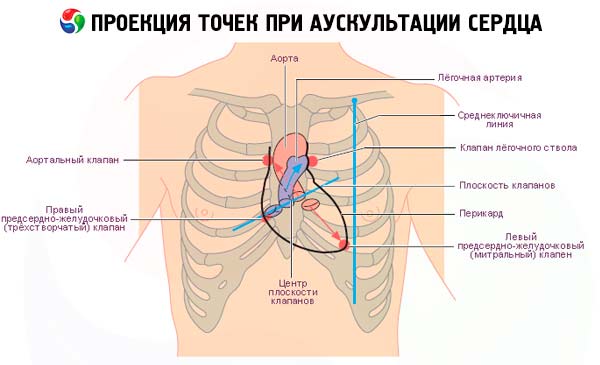
Аускультацию проводят по строгому алгоритму, в ходе которого доктор работает с определенными участками грудной клетки, изучая звуки в каждой точке. Последовательность оценки кардиальных тонов обусловлена патофизиологическими механизмами основных заболеваний и частотой распространения патологий. Существуют установленные точки выслушивания клапанов сердца – места на передней стенке груди, куда доктор прикладывает стетоскоп (см. фото 1).
Выделяют четыре основных и две дополнительные точки аускультации сердца, которые определяют порядок процедуры:
- Первая точка – верхушка (зона сердечного толчка, который определяют пальпаторно), в области крепления пятого ребра, несколько левее от грудины. Участок соответствует проекции митрального (двухстворчатого) клапана на переднюю стенку.
- Вторая – область между вторым и третьим ребром справа от грудины, в которой исследуют деятельность клапана устья аорты.
- Третья – участок второго межреберья слева, где проводится звук функционирования клапана легочного ствола (сосуд, отвечающий за доставку крови от правого желудочка к легким).
- Четвертая – точка крепления мечевидного отростка к грудине, что соответствует проекции трикуспидального клапана.
Прикрепление четвертого ребра слева от грудины лежит под пятой точкой (выслушивание работы двустворчатого клапана). Шестая (дополнительная) – Боткина-Эрба, где оценивают функциональное состояние аортального клапана (третье межреберье слева от грудины).
Фото 1:

Фото 1 – Варианты выслушивания работы клапанов:
- в положении пациента сидя (или стоя);
- лежа на левом или правом боку;
- глубоко вдыхая;
- после незначительных физических упражнений.
Расшифровка результатов
Результаты аускультации сердца у здорового и больного человека существенно отличаются. При не нарушенной деятельности клапанов врач слышит «мелодию», которая состоит из чередующихся отрывистых звуков. Строгая последовательность напряжения и расслабления миокарда называется сердечным циклом.
Физиология понятия состоит из трех стадий:
- Систола предсердий. Первый этап длится не более 0,1 секунды, во время которого происходит напряжение мышечной ткани камеры сердца.
- Систола желудочков. Длительность – 0,33 секунды. На пике сокращения миокарда камера приобретает форму шара и ударяется о стенку груди. В этот момент фиксируется верхушечный толчок. Кровь выгоняется из полостей в сосуды, после чего начинается диастола и волокна миокарда желудочка расслабляются.
- Последняя фаза – релаксация мышечной ткани для последующего приема крови.
Вышеописанные звуки называются тонами. Их два: первый и второй. Каждый имеет акустические параметры, которые обусловлены особенностями гемодинамики (кровообращения). Возникновение звука сердечного тона определяется скоростью работы миокарда, степенью наполнения желудочков кровью и функциональным состоянием клапанов. Первый тон – характеризует систолическую фазу (изгнание жидкости из полостей), второй – диастолу (расслабление миокарда и поступление крови). Сердечный ритм отличается высокой степенью синхронизации: правая и левая половины слаженно взаимодействуют друг с другом. Поэтому врач слышит только первые два тона – это норма. Кроме первых двух, существуют дополнительные звуковые элементы – третий и четвертый тоны, слышимость которых свидетельствует о патологии у взрослого человека в зависимости от точек выслушивания сердца, где определяется нарушение. Третий формируется к концу наполнения желудочков, почти сразу же после окончания второго. Выделяют несколько причин его образования:
- ухудшение сократительной способности мышцы;
- острый инфаркт миокарда;
- стенокардия;
- гипертрофия предсердий;
- неврозы сердца;
- рубцовые органические изменения тканей.
Четвертый патологический тон формируется непосредственно перед первым, и у здоровых людей его крайне трудно услышать. Он описан как тихий и низкочастотный (20 Гц). Наблюдают при:
- снижении сократительной функции миокарда;
- инфаркте;
- гипертрофии;
- гипертонической болезни.
Звуки, образующиеся при передвижении крови сквозь суженный просвет сосудов, называются сердечными шумами. В норме шум не возникает и слышат его только при патологии клапанов или различных дефектах перегородок. Существуют органические и функциональные шумы. Первые сопряжены со структурными пороками клапанов и сужением сосудов, а вторые – с возрастными изменениями анатомии, что необходимо учитывать при аускультации сердца у детей. Ребенка с такими шумами считают клинически здоровым.
Характерные результаты аускультации сердца в норме (у взрослого человека): тоны ясные, звучные, ритмичные, нет патологических шумов.
Картина аускультации при разных болезнях сердца
Кардиоваскулярные патологии в большинстве случаев сопровождаются нарушением внутрисердечной гемодинамики, что определяется при аускультативном обследовании. Возникновение изменений обусловлены реорганизацией (перестройкой) миокарда, заменой структуры стенок сосудов.
Наиболее характерный признак при аускультации гипертоника – акцент (усиление) второго тона над аортой, что обусловлено значительным повышением напряжения в левом желудочке. При перкуссии у подобного пациента обнаруживают расширение границ сердечной тупости. На начальных стадиях болезни врач слышит усиление первого тона в локации верхушки.
Пороки сердца – совокупность патологий, которые обусловлены поражением структурного аппарата клапана. При органических нарушениях наблюдают отклонения акустических параметров звука. Сила тона меняется на фоне бурного эмоционального потрясения, где выброс большого количества адреналина. Нередко при пороках врачи выслушивают специфические признаки:
- слабость двустворчатого клапана – исчезновение первого тона, сильный систолический шум в зоне верхушки сердца – стандартный аускультативный набор для подобной патологии;
- стеноз двустворчатого клапана – первый тон с хлопающим характером, второй раздваивается. Частично проявляется третий тон в этом;
- слабость аортального – шум в шестом месте выслушивания клапанов сердца, ослабление всех тонов;
- стеноз клапана аорты – ослабление тона, на фоне которого появляется сильный систолический шум в области второго межреберья справа.
При физикальном осмотре пациента с аритмией доктор выслушивает беспорядочные и хаотичные тоны разной громкости, которые не всегда соответствуют сердцебиению. Чаще врач наблюдает систолический и диастолический шум, возможен ритм перепела. Точки прослушивания клапанов сердца при фибрилляции дополняют аускультацией сосудов шеи для определения обратного заброса крови (регургитации).
Более эффективный клинический инструмент в такой ситуации – ЭКГ с заключением функционального диагноста.
Дополнительные методы объективного обследования: пальпация и перкуссия
Первичный прием пациента не ограничивается выслушиванием сердечных тонов. Для более детальной диагностики используют методы пальпации и перкуссии, которые не требуют дополнительных приспособлений.
Пальпация (прощупывание) – способ определения болезненности наружных и глубоких структур, локализации и изменения размеров органов. Методика выполнения подразумевает поверхностное выявление подкожных образований или «погружение» пальцев врача в мягкие ткани. Способ наиболее информативный в исследовании органов брюшной полости.
В кардиологии пальпацию применяют для оценки грудной клетки и сердечного (верхушечного) толчка.
При деформациях в области сердца пальпируются:
- «Кардиальный горб» – выпячивание грудной клетки, вызванное длительным прогрессирующим заболеванием. Развитие деформации связано с податливостью костной ткани в детском возрасте под воздействием увеличенной полости сердца.
- У взрослых возникновение патологических изменений обусловлено развитием экссудативного перикардита (накопление жидкости в околосердечной сумке) – проявляется сглаженностью или выпячиванием межреберных промежутков.
- При аневризме восходящего отдела аорты у больных определяют видимое патологическое пульсирование в области рукоятки (верхней части) грудины. При пальпации фиксируют мягкое, эластическое образование, движения которого совпадают с пульсацией сонных или лучевых артерий.
Сердечный (верхушечный) толчок – проекция сокращения миокарда на переднюю грудную стенку в области наибольшего соприкосновения. Диагностирует врач, прикладывая ладони в область сердца (слева от грудины в четвертое-пятое межреберье), после приблизительного определения – локализирует с помощью конечных фаланг указательного и среднего пальцев.
У пациентов со средним весом без сопутствующей патологии фиксируется в форме ограниченной (площадью до 2 см2) пульсации в области 5 межреберья слева на 1,5-2 см внутри от среднеключичной линии.
Ориентация: у мужчин четвертое межреберье находится на уровне соска, у женщин – под ним.
Смещения границ возникают при расширении полостей правого или левого желудочка. Изменения площади:
- разлитой (более 2 см2) – при высоком стоянии диафрагмы (у беременных, больных с патологией печени, асцитом), кардиомегалией, сморщиванием легких;
- ограниченный – при неплотном прилегании органа к грудной клетке: гидро- или гемоперикард, эмфизема легких, пневмоторакс.
В некоторых случаях диагностируют «отрицательный сердечный толчок», что проявляется втягиванием грудной клетки на высоте пульсации периферических артерий. Феномен объясняется ограниченным верхушечным толчком, который локализируется в области ребра: при небольшом выпячивании кости происходит относительное втягивание соседнего участка.
Перкуссия – метод объективного обследования пациента для определения размещения органа (топографическая) и изменения структуры (сравнительная): чем плотнее ткань, тем более «тупой» звук. Врач легко поколачивает пальцем по грудной клетке: непосредственно или с использованием пальца-плессиметра (проводника для усиления звука). В кардиологии метод применяют для косвенной оценки размеров органа через участки «тупости»:
- абсолютной – область плотного прилегания органа к грудной клетке, для определения используют тихую перкуссию (без плессиметра);
- относительной (чаще применяют в практике) – проекция на грудную стенку передней поверхности органа.
Топография границ у пациента без патологий кардиоваскулярной системы: верхняя – на уровне 3 ребра слева от грудины, правая – по правому краю кости, левая – на 0,5 см кнаружи от среднеключичной линии (в 5 межреберье).
Варианты и причины смещения границ представлены в таблице:
| Граница | Причины смещения |
|---|---|
| Верхняя |
|
Левая |
|
Правая |
|
Общее уменьшение площади органа наблюдают при эмфиземе – раздутые воздухом легкие не «пропускают» перкуторный звук к сердцу, от чего границы смещаются кнутри.
Кроме того, определяют ширину сосудистого пучка на уровне второго межреберья (справа и слева) с помощью тихой перкуссии. Небольшое приглушение звука на 0,5 см кнаружи от краев грудины обозначают как поперечник сердца (нормальные значения 4,5-5 см). Смещение левой границы говорит о патологии легочной артерии, правой – аорты.
Выводы
Аускультация – способ исследования деятельности сердца, который выявляет патологию сердечно-сосудистой системы еще на ранних этапах развития и помогает получить информацию для выбора дальнейшей тактики терапии. Среди преимуществ выделяют быстрый осмотр (врачу требуется несколько минут) и отсутствие дорогого инвентаря. К минусам причисляют только фактор человеческой субъективности.
Источник
Аускультация относится к числу наиболее важных методов исследования сердца. Лучше всего пользоваться стетоскопом, который должен иметь мембрану для наилучшего восприятия звуков высокой частоты (фонендоскоп). При этом мембрана прикладывается к грудной клетке достаточно плотно. Информативность аускультации наиболее высока при выявлении пороков сердца. При этом окончательный диагноз нередко ставят на основании выслушивания сердца. Для овладения этим методом требуется повседневная практика, в процессе которой необходимо первоначально научиться правильно воспринимать нормальную аускультативную картину сердца.
Раструб фонендоскопа достаточно плотно прикладывают к поверхности грудной клетки в зоне проекции сердца. У некоторых больных выслушиванию мешает избыточный рост волос, которые иногда в связи с этим приходится сбривать или смачивать мыльным раствором. Аускультацию следует проводить прежде всего в положении больного лежа на спине, в некоторых случаях (см. далее) дополняя выслушиванием в положении на левом боку, на животе, стоя или сидя, при задержке дыхания на вдохе или выдохе, после физической нагрузки.
Все эти приемы позволяют обнаружить ряд симптомов, которые имеют важное диагностическое значение и нередко определяют тактику ведения больного.
Тоны сердца
У здоровых людей над всей областью сердца выслушиваются два тона:
- I тон, который возникает в начале систолы желудочков и именуется систолическим, и
- II тон, возникающий в начале диастолы и именуемый диастолическим.
Происхождение тонов сердца связывают прежде всего с колебаниями, возникающими в его клапанах в процессе сокращений миокарда.
I тон возникает в начале систолы желудочков уже в то время, когда створки атриовентрикулярного левого (митрального) и правого (трехстворчатого) клапанов захлопнулись, т. е. в период изометрического сокращения желудочков. Наибольшее значение в его возникновении придают напряжению левого и правого атриовентрикулярных клапанов, состоящих из эластической ткани. Помимо этого, в образовании I тона играют роль колебательные движения самого миокарда обоих желудочков в процессе их систолического напряжения. Другие компоненты I тона имеют меньшее значение: сосудистый связан с колебаниями начальных отрезков аорты и легочного ствола при растяжении их кровью, предсердный связан с их сокращением.
II тон возникает в начале диастолы в результате захлопывания створок клапанов аорты и легочной артерии.
В обычных условиях сравнительно легко отличить I тон от II тона, так как между ними определяется сравнительно короткая систолическая пауза. Между I и II тоном в период диастолы пауза будет значительно больше. При учащении ритма могут быть трудности в идентификации тонов. При этом следует иметь в виду, что I тон соответствует толчку сердца или легко определяемой пульсации сонной артерии.
Точки аускультации сердца
Возникновение тонов, а также других звуков в сердце, как уже упоминалось, связано прежде всего с колебаниями клапанов сердца, которые расположены между предсердиями и желудочками и между желудочками и крупными сосудами. Каждому клапанному отверстию соответствует определенная точка для выслушивания. Эти точки не совсем совпадают с местами проекции клапанов на переднюю грудную стенку. Звуки, возникающие в клапанных отверстиях, проводятся по току крови.
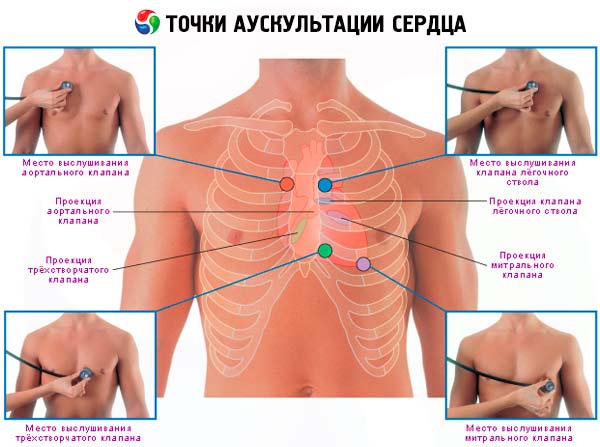
Установлены следующие точки наилучшего выслушивания клапанов сердца:
- митральный клапан – верхушка сердца;
- трехстворчатый клапан – нижняя часть тела грудины;
- клапан аорты – второе межреберье справа у края грудины;
- клапан легочной артерии – второе межреберье слева у края грудины;
- так называемая V точка – третье межреберье слева у грудины; аускультация этой области позволяет более отчетливо выслушать диастолический шум, появляющийся при недостаточности клапана аорты.
II тон и его компоненты, связанные с захлопыванием полулунных заслонок клапанов аорты и легочной артерии, всегда лучше слышны и оцениваются по аускультативной картине во втором межреберье слева или справа у края грудины. I тон, связанный прежде всего с напряжением створок митрального клапана, оценивается при аускультации на верхушке сердца, а также у нижнего края грудины. Таким образом, об усилении или ослаблении II тона мы говорим при выслушивании на основании сердца (второе межреберье), а об усилении или ослаблении I тона – при выслушивании на верхушке. Если II тон состоит из двух компонентов при выслушивании на основании сердца, можно говорить о его раздвоении. Если же мы выслушиваем дополнительный компонент вслед за II тоном на верхушке, мы должны говорить не о расщеплении или раздвоении II тона, а о появлении дополнительного тона, следующего вслед за II тоном и связанного, очевидно, с колебаниями клапана.

Громкость тонов сердца может меняться прежде всего под влиянием внесердечных факторов. Они могут хуже выслушиваться при увеличении толщины грудной клетки, в частности за счет большей мышечной массы, при скоплении жидкости в полости перикарда. Наоборот, при более тонкой грудной клетке у худощавых лиц и особенно при более частом ритме (более быстрое движение клапанов) тоны сердца могут быть более громкими.
У детей и астеников иногда удается выслушать III и IV тоны.
III тон выслушивается вскоре (через 0,15 с) после II тона. Он обусловлен колебаниями мышцы желудочков при быстром пассивном их наполнении кровью (из предсердий) в начале диастолы.
IV тон возникает перед I тоном в конце диастолы желудочков и связан с их быстрым наполнением за счет сокращений предсердий.
Патологические изменения тонов сердца
Ослабление обоих тонов может наблюдаться при выраженном диффузном поражении миокарда желудочков и снижении их сократительной способности.
Ослабление I тона у верхушки сердца наблюдается также при поражении клапанов сердца прежде всего митрального, а также трехстворчатого, что приводит к отсутствию так называемого периода замкнутых клапанов и уменьшению клапанного компонента I тона. I тон ослабевает также при выраженной сердечной недостаточности за счет снижения своего мышечного компонента.
Усиление I тона может наблюдаться при уменьшении наполнения желудочков к началу систолы за счет его мышечного компонента, при котором I тон часто определяют как «хлопающий».
Значительные колебания интенсивности I тона наблюдаются при мерцательной аритмии в связи с различиями в диастолических паузах, следовательно, в наполнении левого желудочка.
Ослабление II тона возникает при низком давлении в крупных сосудах, уменьшении их кровенаполнения. Ослабление II тона может возникнуть при поражении клапанов аорты и легочной артерии, что приводит к нарушению их захлопывания.
II тон усиливается при повышении давления в крупных сосудах – аорте или легочной артерии; при этом говорят об акценте II тона соответственно на том или другом сосуде. В этом случае II тон, например, справа от грудины выслушивается как существенно более интенсивный, чем слева, и наоборот. Акцент II тона объясняется более быстрым захлопыванием соответствующих клапанов и более громким звуком, который воспринимается при аускультации. Акцент II тона на аорте определяется при артериальной гипертензии, а также при выраженных склеротических изменениях аорты с понижением эластичности ее стенок. Акцент II тона на легочной артерии определяется при повышении давления в ней у больных с митральными пороками и легочным сердцем.
О раздвоении тонов говорится в том случае, когда их основные компоненты улавливаются раздельно. Обычно констатируют раздвоение II тона. Оно может быть связано с неодновременным захлопыванием клапанов аорты и легочной артерии, что связано с различной продолжительностью сокращения левого и правого желудочков в связи с изменениями соответственно в большом и малом круге кровообращения. При повышении давления, например в легочной артерии, второй компонент II тона связан с более поздним захлопыванием клапана легочной артерии. Кроме того, раздвоение второго тона связано с повышением кровенаполнения в малом или большом круге кровообращения.
Небольшое раздвоение II тона, как всегда, выслушиваемое на основании сердца, т. е. во втором межреберье, может возникать и в физиологических условиях. При глубоком вдохе в связи с увеличением притока крови к правому сердцу продолжительность систолы правого желудочка может быть несколько больше, чем левого, в связи с чем на легочной артерии выслушивается расщепление II тона, причем второй компонент его связан с захлопыванием клапана легочной артерии. Это физиологическое расщепление II тона лучше слышно у молодых лиц.
Позднее захлопывание клапана легочной артерии по сравнению с аортальным клапаном обнаруживают при расширении правого желудочка, например при стенозе отверстия легочной артерии или при нарушении проведения возбуждения по правой ножке предсердно-желудочкового пучка (пучок Гиса), что также ведет к позднему захлопыванию створок этого клапана.
При дефекте предсердной перегородки повышение объема крови в правом предсердии, а затем и в правом желудочке приводит к широкому расщеплению II тона, но поскольку правое и левое предсердие при таком дефекте находятся в постоянном сообщении, объем крови левого и правого желудочка колеблется в связи с этим в одном направлении и совпадает с дыхательным циклом. Это приводит к фиксированному расщеплению II тона на легочной артерии, что патогномонично для дефекта предсердной перегородки.
При легочной гипертензии у больных с хроническими заболеваниями легких расщепление II тона носит менее выраженный и отчетливый характер, поскольку правый желудочек (хотя и работает против повышенного давления в легких) обычно гипертрофирован, в связи с чем его систола не удлиняется.
Добавочные тоны сердца возникают по многим причинам. Открытие митрального клапана обычно происходит беззвучно в начале диастолы. При склерозировании створок митрального клапана у больных с митральным стенозом их раскрытие в начале диастолы ограничено, поэтому поток крови вызывает колебания этих створок, воспринимаемых как добавочный тон. Этот тон выслушивается вскоре после II тона, но только на верхушке сердца, что говорит о его связи именно с колебаниями митрального клапана. Аналогичный тон открытия трехстворчатого клапана выслушивается у нижней части грудины, однако довольно редко.
Систолические тоны изгнания выслушиваются вскоре после I тона сердца, они возникают в связи с колебаниями аортального или клапана легочной артерии, поэтому лучше слышны во втором межреберье слева или справа у края грудины. Их появление связывают также с появлением колебаний стенок крупных сосудов, особенно при их расширении. Аортальный тон изгнания лучше всего слышен в точке аорты. Он чаще всего сочетается с врожденным аортальным стенозом. Раздвоение I тона может наблюдаться при нарушении внутрижелудочковой проводимости по ножкам предсердно-желудочкового пучка, что приводит к задержке систолы одного из желудочков.
Пересадка аортального или митрального клапанов производится сейчас достаточно часто. Используют искусственный шаровой клапан или биологический протез. Механические клапаны вызывают образование двух тонов в каждом сердечном цикле, тон открытия и тон закрытия. При митральном протезе громкий тон закрытия слышен после I тона сердца. Тон открытия следует за II тоном, как и при митральном стенозе.
Ритм галопа – трехчленный ритм сердца, который выслушивается на фоне тахикардии, т. е. учащенного ритма, и указывает на тяжелое поражение миокарда желудочков. Добавочный тон при ритме галопа может выслушиваться в конце диастолы (перед I тоном) – пресистолический ритм галопа и в начале диастолы (после II тона) – протодиастолический ритм галопа. Ритм галопа определяется или на верхушке сердца, или третьем – четвертом межреберье слева у грудины.
Происхождение этих добавочных тонов связывают с быстрым заполнением желудочков в начале диастолы (добавочный III тон) и в период систолы предсердий (добавочный IV тон) в условиях резко измененных свойств миокарда с нарушением его растяжимости. При их возникновении на фоне тахикардии слышны звуки, ритм которых напоминает галоп бегущей лошади. При этом часто эти III и IV тоны сердца слышны почти одновременно, вызывая образование трехчленного ритма. В отличие от нормальных III и IV тонов сердца, которые встречаются у молодых лиц при обычном ритме сердца, ритм галопа возникает при тяжелом поражении миокарда с дилатацией левого желудочка и явлениями сердечной недостаточности.
Добавочный тон, предшествующий первому тону на фоне относительно редкого ритма сердца, может выслушиваться иногда у пожилых людей с мало измененным сердцем. III и IV тоны, в том числе соответствующие ритму галопа, лучше слышны в положении больного на левом боку.
Источник
