Методика проведения уздг сосудов

УЗДГ сосудов головы и шеи — это технология ультразвуковой диагностики кровообращения в сосудах, оценки скорости кровообращения, наличия просвета.
Содержание статьи:
- Показания к УЗДГ сосудов головы и шеи
- Подготовка к УЗДГ сосудов головы и шеи
- Методика проведения УЗДГ сосудов головы и шеи
- Вариации проведения УЗДГ
- Противопоказания к УЗДГ сосудов головы и шеи

Это основной метод обследования патологий нарушения кровотока в голове и шее. Данная технология дает возможность оценить проходимость внечерепных (экстракраниальных) сосудов: позвоночных и сонных артерий, а также проходящих сосудов в тканях мозга — средние, передние и задние артерии мозга. Допплерография будет недорогим и самым простым, а также безболезненным и информативным методом обследования.
Показания к УЗДГ сосудов головы и шеи
Осуществление допплерографии шейных и головных сосудов ультразвуком рекомендуется в таких ситуациях:
- хронические или острые повреждения мозгового кровообращения;
- перенесение пациентом травматического повреждения сосудов (нейрохирургическая операция, мозговая или черепная травма);
- токсическое поражение сосудов;
- резкое понижение остроты зрения;
- отсутствие артериального давления или пульса на артериях рук;
- наличие различных аномалий отделов шейного позвонка (врожденные патологии, остеохондроз, нарушение осанки, травмы);
- сдавление позвоночной артерии;
- нарушение кровотока в базилярно-вертеброльном бассейне.
УЗДГ сосудов шеи и головы в Москве используется как скрининговый способ обследования пациентов с риском образования атеросклероза и других аномалий сосудов головного мозга (ишемическая болезнь сердца, гипертония, ожирение, курящих). Важное значение данного способа заключается в выявлении ранних нарушений кровотока головного мозга, что дает возможность предупредить формирование инсульта. Также он используется для наблюдения за пациентами с сосудистой аномалией и оценки результата ее лечения. Допплерография головных и шейных сосудов ультразвуком предоставляет неврологу данные о скорости прохождения по артериям крови, которые гарантируют питание головного мозга, а также по венам, что осуществляют кровоток из черепной полости.
Проведение УЗДГ дает возможность:
- оценить общую картину оттока крови;
- структуру венозного оттока;
- выявить уровень развития коллатерального кровообращения;
- определить извитость сосудов или венозно-артериальную мальформацию;
- получить информацию о повреждении проходимости сосуда и степени его выраженности;
- выявить наличие внутрипросветных новообразований;
- оценить расположение просвета сосудов.
Полученные сведения необходимы для диагностики сосудистой аномалии и выбора более эффективной методики терапии.
Подготовка к УЗДГ сосудов головы и шеи
Перед тем как сделать УЗДГ сосудов головы и шеи пациенту необходимо в день предстоящего обследования не принимать медикаменты и не употреблять чай и кофе, а также несколько часов перед исследованием не курить. Никотин, кофе, медикаменты и чай воздействуют на активность кровеносных сосудов, поэтому несоблюдение данных рекомендаций может привести к получению неправдивых результатов во время исследования. Однако прием препаратов, что не могут быть остановлены даже на короткое время, пациенту необходимо продолжать. Вопрос о перерыве в приеме необходимо решать с лечащим врачом.
Методика проведения УЗДГ сосудов головы и шеи
Перед непосредственным проведением ультразвуковой допплерографии пациенту нужно снять все украшения, а также необходимо расслабиться и лечь на кушетку. Обследование не вызывает боли и дискомфорта. Доктор размещает специальные датчики у пациента на коже над местами обследуемых сосудов. Излучаемый датчиком направленный ультразвук отображается в просвете сосуда клетками крови. Отраженная волна перехватывается датчиком и отправляется в компьютер. Перемещение клеток по движущей крови приводит к образованию эффекта Доплера, который характеризуется изменением отраженного ультразвуком сигнала. При отсутствии кровотока в сосуде, по тем или иным причинам, данный эффект не возникает. Обработка полученных данных компьютером дает возможность на мониторе увидеть передвижение крови по сосудам в настоящем измерении.
Вариации проведения УЗДГ
В некоторых ситуациях допплерография сосудов ультразвуком состоит из осуществления функциональных проб, таких как:
- применение вазоактивных медикаментов;
- гипервентиляция;
- пальцевое прижатие сосудов, используя которые можно получить данные о механизме регулировки кровотока в сосудах.
При необходимости быстрого проведения обследования или больных в тяжелом состоянии используют способ продолженной допплерографии. При обследовании сосудов шеи и головы по этой технологии отраженные сигналы ультразвука переходят в стандартные звуки, прослушав которые специалист может оценить состояние кровотока в сосудах через исследуемую зону. С помощью этой технологии можно осуществить обследование тяжело больных пациентов, которые соблюдают постельный режим, быстро определить сужение или запирание сосуда, а также определить уровень повреждения кровотока.
Допплерография получила название портативного метода, поскольку осуществляется с помощью передвижных аппаратов. Общее время выполнения допплерографии головных и шейных сосудов ультразвуком обусловлено его объемом и занимает не более 45 минут. Портативная допплерография выполняется не более 15 минут.
Противопоказания к УЗДГ сосудов головы и шеи
Технология ультразвуковой допплерографии не имеет ограничений по возрасту или особых противопоказаний, поскольку ультразвук безопасен для организма человека. Однако существует ряд случаев, при которых проведение данной технологии затрудняется:
- прикрытие исследуемого сосуда слоем подкожно-жировой клетчатки или костью;
- наличие у пациента заболеваний сердца и аритмии, что характеризуются изменениями кровотока в здоровых сосудах;
- пациенты с наличием замедленного кровотока;
- образование раны в области, где необходимо установить датчик.
Узнать дополнительный данные о том, где сделать УЗДГ сосудов головы и шеи можно на нашем портале.
Источник
Никакой специальной подготовки к ультразвуковой допплерографии не требуется. Необходимо, чтобы за 2 ч до исследования больной не получал лечения, влияющего на состояние сосудов, и физиотерапии.
Исследование ультразвуковой допплерографии сосудов осуществляют в положении больного на спине, лучше без подушки. Врач садится рядом и сначала тщательно осматривает область лица и шеи. Особое внимание уделяют выявлению наличия, локализации и выраженности усиленной пульсации в проекции сонных артерий и яремных вен. Затем врач тщательно пальпирует все доступные сегменты сонных артерий: общие сонные, бифуркации, ветви наружных сонных артерий – лицевые в области угла нижней челюсти, поверхностные височные – на уровне козелков ушных раковин. Целесообразна предварительная аускультация проекции общей сонной артерии, бифуркаций, подключичных артерий и глазничных при опущенных веках. При этом удобнее использовать конусообразный раструб стетоскопа. Наличие систолического шума над проекцией сонной и/или подключичной артерии, как правило, характерно для стенотического сужения. Свистящий шум на орбите порой удаётся прослушать при выраженном сужении сифона внутренней сонной артерии. После ориентировочной пальпации и аускультации датчик смазывают контактным гелем, затем начинают локацию экстракраниальных сегментов сонных артерий, намеченных при ощупывании. Важнейшее условие адекватности диагностической манипуляции – поочерёдное исследование симметричных участков экстракраниальных сосудов справа и слева. На первых порах возможны трудности в определении силы прижатия датчика к коже. При этом важно, чтобы рука исследователя, держащая зонд, не висела без опоры – такое положение неудобно и мешает получить устойчивый сигнал потока крови, поскольку нет равномерного и постоянного контакта сенсора с кожей. Предплечье врача должно свободно лежать на груди пациента. Это значительно упрощает движение кисти при локации сосудов и особенно важно при адекватном осуществлении компрессионных проб. Накопив определённый опыт, врач улавливает оптимальное положение и прижатие датчика к коже, позволяющее путём небольших изменений угла наклона сенсора (оптимальным считают угол 45°) получить максимально звучащий и чистый артериальный или венозный сигнал.
Исследование каротидной системы начинают с локации общей сонной артерии у внутреннего края грудино-ключично-сосцевидной мышцы в её нижней трети.
Датчик 4 МГц располагают под углом 45° к линии кровотока в сосуде в краниальном направлении. Прослеживают спектр общей сонной артерии на всём доступном её протяжении вплоть до бифуркации. Следует заметить, что перед бифуркацией – чуть ниже верхнего края щитовидного хряща – обычно отмечают лёгкое снижение линейной скорости кровотока с умеренным расширением спектра, что связано с небольшим увеличением диаметра сонной артерии – так называемой луковицей общей сонной артерии. В части наблюдений приблизительно в этой же зоне, но чуть медиальнее, может лоцироваться артериальный сигнал средней амплитуды, имеющий противоположное направление. Это регистрируется кровоток по верхней щитовидной артерии – ветви гомолатеральной наружной сонной артерии.
Выше бифуркации общей сонной артерии лоцируются истоки внутренней и наружной сонных артерий. Важно подчеркнуть, что место начала сонной артерии следует называть именно «истоком», но не «устьем» (устоявшийся, но неправильный термин). Поскольку речь идёт о потоке жидкости (в данном случае крови), в указанных терминах, естественно, подразумевается аналогия с рекой. Но в таком случае начальный или проксимальный сегмент внутренней сонной артерии никак не может быть назван устьем – это исток, а устьем следует именовать дистальный отдел сонной артерии, в месте её разветвления на среднюю и переднюю мозговые артерии.
При локации постбифуркационной области следует учитывать, что исток внутренней сонной артерии чаще располагается кзади и латеральнее наружной сонной артерии. В зависимости от уровня бифуркации иногда удаётся дальнейшая локализация внутренней сонной артерии вплоть до угла нижней челюсти.
Внутренняя сонная артерия характеризуется значительно более высокой скоростью диастолического потока в связи с низким циркуляторным сопротивлением внутричерепных сосудов и в норме имеет характерное «напевное» звучание.
Напротив, наружная сонная артерия как сосуд периферический с высоким циркуляторным сопротивлением имеет явно превосходящий диастолу систолический пик и характерный отрывистый и более высокий тембр. В зависимости от угла расхождения на ветви общей сонной артерии сигналы от внутренней и наружной сонных артерий могут лоцироваться как изолированно, так и наслаиваясь один на другой.
Локация кровотока по ветвям глазничных артерий (супратрохлеарной и супраорбитальной) – важнейшая часть ультразвуковой допплерографии. По мнению ряда исследователей, именно этот компонент допплеровской локации несёт основную информацию в распознавании гемодинамически значимых каротидных стенозов. Датчик с контактным гелем осторожно устанавливают во внутреннем углу глазницы. Опыт показывает, что при периорбитальном озвучивании удобнее и безопаснее для пациента удерживать не корпус датчика, а проводок у его основания. Это позволяет тщательнее дозировать степень прижатия головки сенсора к орбите и минимизировать возможные (особенно у начинающего врача) надавливания на веко при осуществлении компрессии общей сонной артерии. Слегка изменяя степень прижатия и наклона, добиваются получения максимального по амплитуде пульсирующего артериального сигнала – это отражение потока крови по надблоковой артерии. После спектральнографической оценки непременно фиксируют направление потока: из полости черепа – антеградное (ортоградное, физиологическое); внутрь орбиты – ретроградное; либо двунаправленное.
После симметричного озвучивания противоположной супратрохлеарной ветви зонд устанавливают чуть выше и латеральнее для регистрации потока на супраорбитальной артерии.
Локацию позвоночной артерии проводят в точке, расположенной чуть ниже и медиальнее сосцевидного отростка. Однако получение пульсирующего артериального сигнала в указанной области ещё не гарантирует нахождения позвоночной артерии, поскольку в этой же зоне локализована затылочная артерия (ветвь наружной сонной артерии). Дифференциацию указанных сосудов осуществляют по двум признакам.
- В норме допплерограмма позвоночной артерии имеет более выраженный диастолический компонент. Значения её систолодиастолических составляющих приблизительно в 2 раза ниже, чем у внутренней сонной артерии, а рисунок пульсирующей кривой больше напоминает трапециевидные комплексы вследствие более низкого периферического сопротивления. Характер спектрограммы затылочной артерии типичен для периферического сосуда – высокая остроконечная систола и низкая диастола.
- Отличить позвоночную артерию от затылочной помогает компрессионная проба с 3-секундным прижатием гомолатеральной общей сонной артерии. Если при этом прекращается регистрация сигнала от датчика, расположенного в проекции предполагаемой позвоночной артерии, значит, лоцирована не позвоночная, а затылочная артерия. В таком случае необходимо небольшое смещение сенсора, а по получении нового сигнала – повторить прижатие общей сонной артерии. Если при этом продолжается регистрация потока от лоцируемой артерии, значит, оператор нашёл искомый вертебральный сосуд.
Для локации подключичной артерии датчик располагают на 0,5 см ниже ключицы. Варьируя угол наклона и степень прижатия, как правило, получают пульсирующий артериальный комплекс с характерным для периферического сосуда рисунком – выраженной систолой, низкой диастолой и элементом «обратного» потока ниже изолинии.
После исходного исследования магистральных артерий головы проводят ряд уточняющих компрессионных проб, позволяющих косвенно определить функционирование коллатеральной системы мозга, которые имеют важнейшее значение как в патогенезе, так и в санагенезе стенозирующих и окклюзирующих поражений. Различают несколько видов коллатералей:
- экстра-интракраниальные перетоки:
- анастомоз между затылочной артерией (ветвью наружной сонной артерии) и шейными артериями (мышечными ветвями позвоночной артерии);
- соединение между верхней щитовидной артерией (ветвью наружной сонной артерии) и нижней щитовидной артерией (ветвью подключично-позвоночной артерии);
- экстра-интрацеребральные перетоки – анастомоз между надблоковой артерией (ветвью височной артерии, отходящей от наружной сонной артерии) и глазничной (ветвь внутренней сонной артерии);
- интра-интрацеребральные перетоки – по соединительным артериям виллизиева круга.
При стенозирующих и окклюзирующих поражениях внутренней сонной артерии более 70% основными коллатералями чаще всего бывают следующие:
- гомолатеральная наружная сонная артерия (наружная сонная артерия → височная артерия → надблоковая артерия → глазничная артерия);
- контралатеральная внутренняя сонная артерия → переток по передней соединительной артерии в ишемизированное полушарие
- переток по задней соединительной артерии из системы позвоночной артерии.
Источник
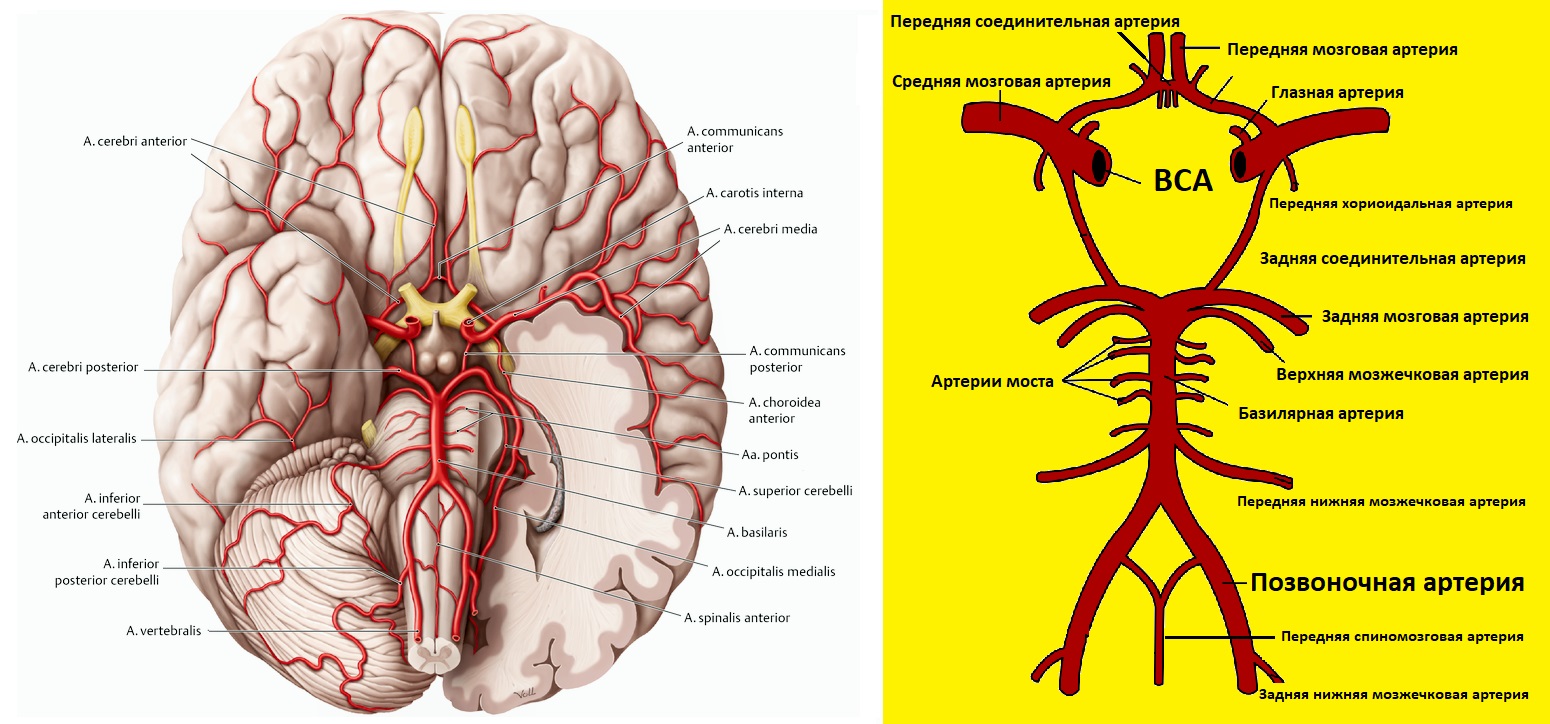
Анатомия сосудов шеи и головы
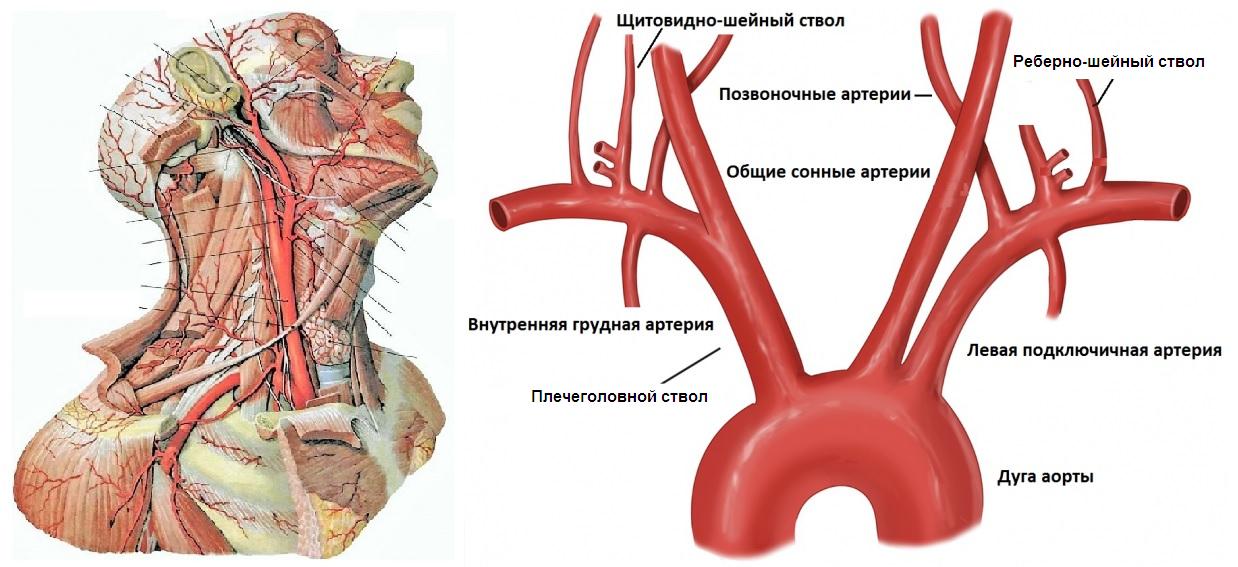
Из дуги аорты выходят ПГС, левая ОСА и ПКА. На уровне правого грудино-ключичного сочленения ПГС делится на правую ОСА и ПКА.
ПКА дугой ложится на купол плевры, проходит между передней и средней лестничной мышцей, из-под ключицы ныряет в подмышку.
Ветви ПКА:
- I сегмент до лестничной мышцы — позвоночная, щитовидно-шейная, внутренняя грудная артерия;
- II сегмент в межлестничном канале — реберно-шейный ствол;
- III сегмент у выхода из межлестничного канала — поперечная артерия шеи.
Нажимайте на картинки, чтобы увеличить.
ОСА проходит позади кивательной мышцы. ОСА не имеет ветвей, у верхнего края щитовидного хряща разделяется на НСА и ВСА.
Расширение бифуркации (луковица) содержит хемо- и барорецепторы, которые настраивают работу дыхания, сердца и сосудов.
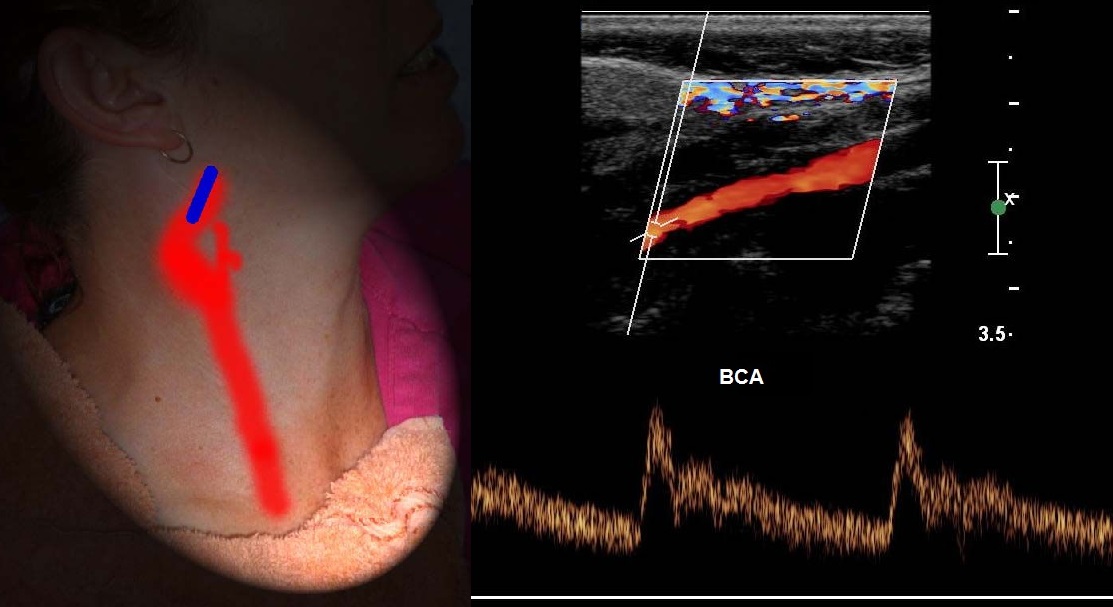
НСА начинается кнутри, затем пролегает кнаружи от ВСА; имеет короткий ствол; около угла нижней челюсти делится на восемь ветвей.
Ветви НСА: верхняя щитовидная, языковая, лицевая, восходящая глоточная, затылочная, задняя ушная, верхнечелюстная, поверхностная височная.
ВСА шире НСА; на шее поднимается между глоткой и ВЯВ, ветвей не дает; проходит в полость черепа через канал пирамиды височной кости.
В черепе ветви ВСА — глазная, передняя мозговая, средняя мозговая, задняя соединительная; верхнечелюстной артерии — средняя менингеальная.
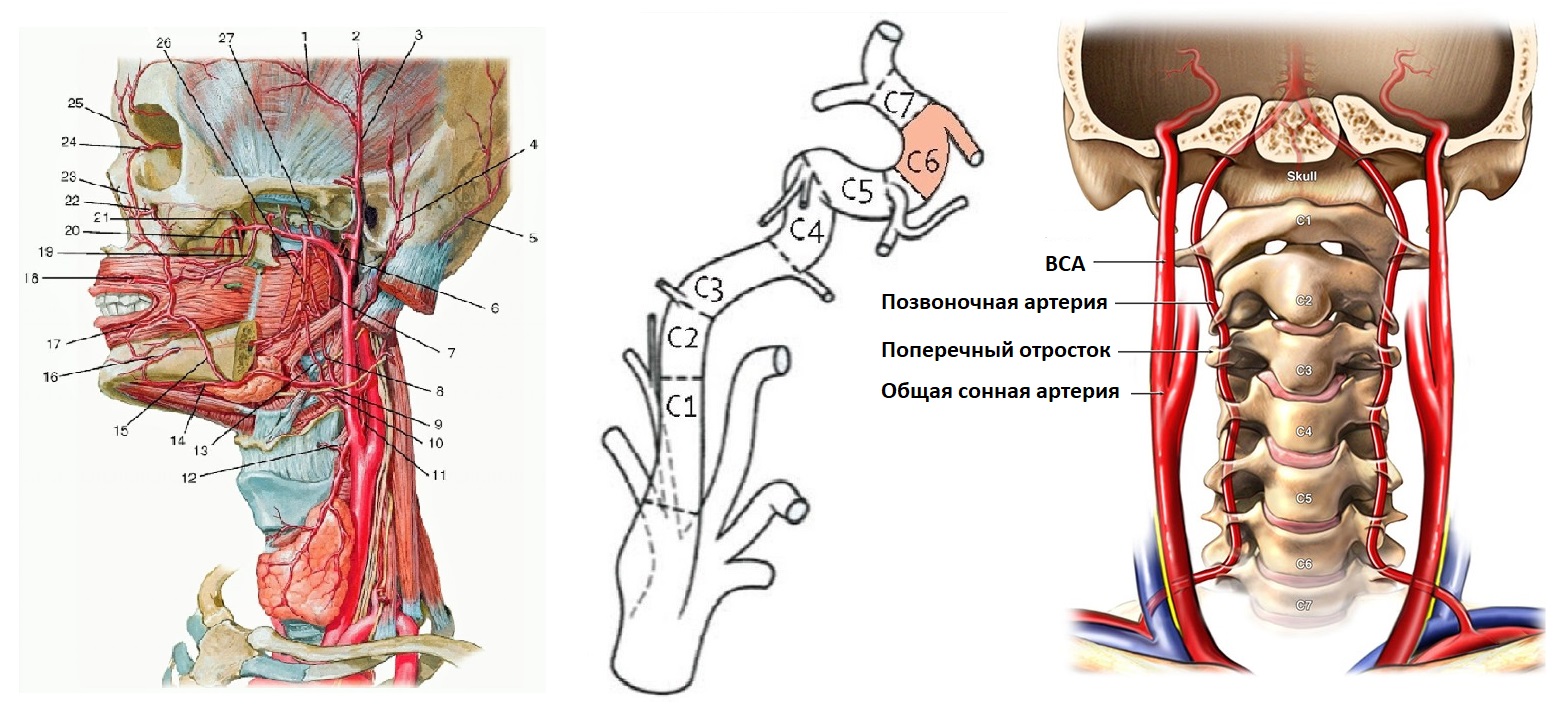
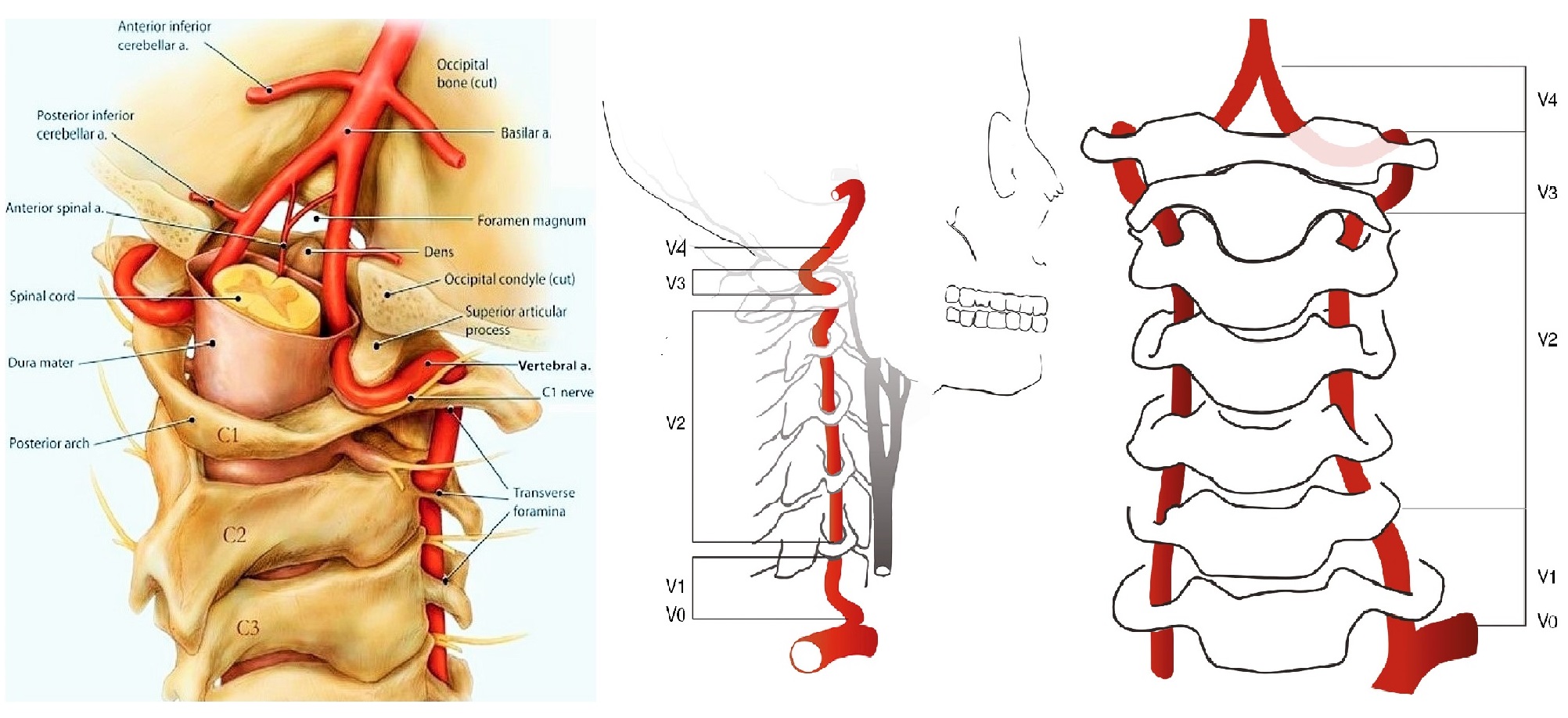
ПА отходит от I сегмента ПКА, поднимается через отверстия поперечных отростков С6-С1, через большое затылочное отверстие входит в череп.
ПА той и другой стороны сливаются в основную артерию у заднего края моста; основная артерия делится на задние мозговые у переднего края моста.
I сегмент от устья до С6; II сегмент в канале поперечных отростков С6-С2; III сегмент от С2 до входа в череп; IV сегмент до слияния в основную артерию.
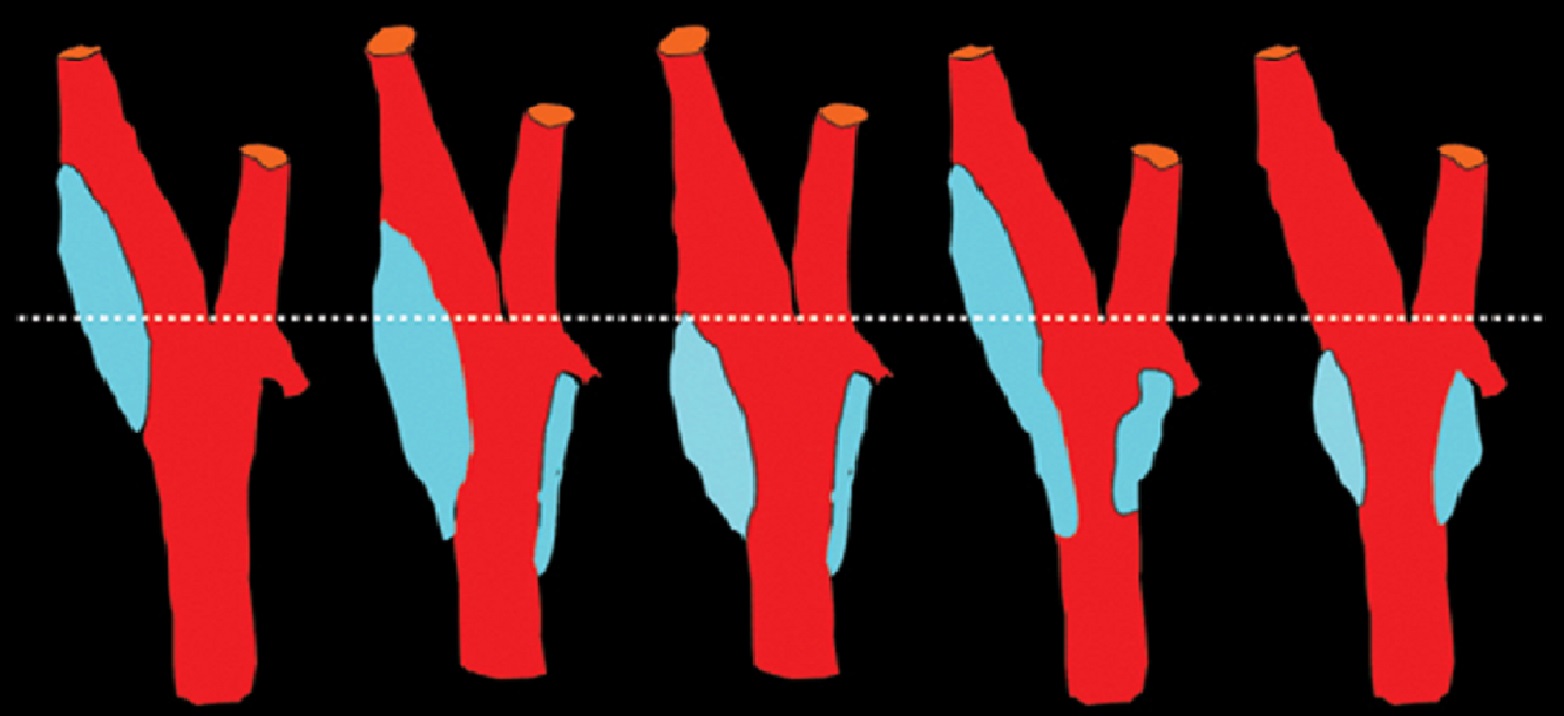
ВСА и ПА образуют артериальный круг на основании мозга с помощью передней и задних соединительных артерий; чаще одна из ветвей отсутствует.
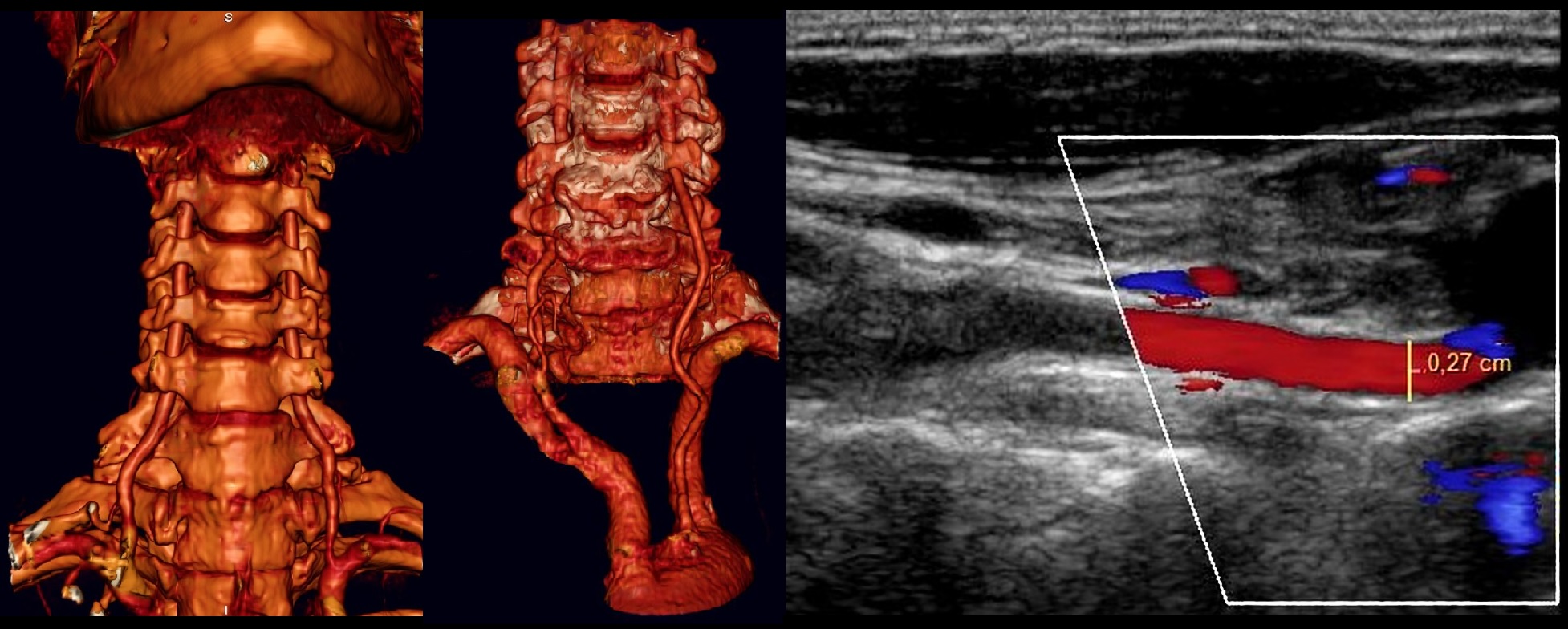
УЗДГ сосудов головы и шеи
Оценка мозгового кровотока включает брахиоцефальные артерии на уровне шеи и интракраниальные сосуды головного мозга.
Используют конвексный или секторный датчик 3-5 МГц, а также линейный датчик 7-18 МГц.
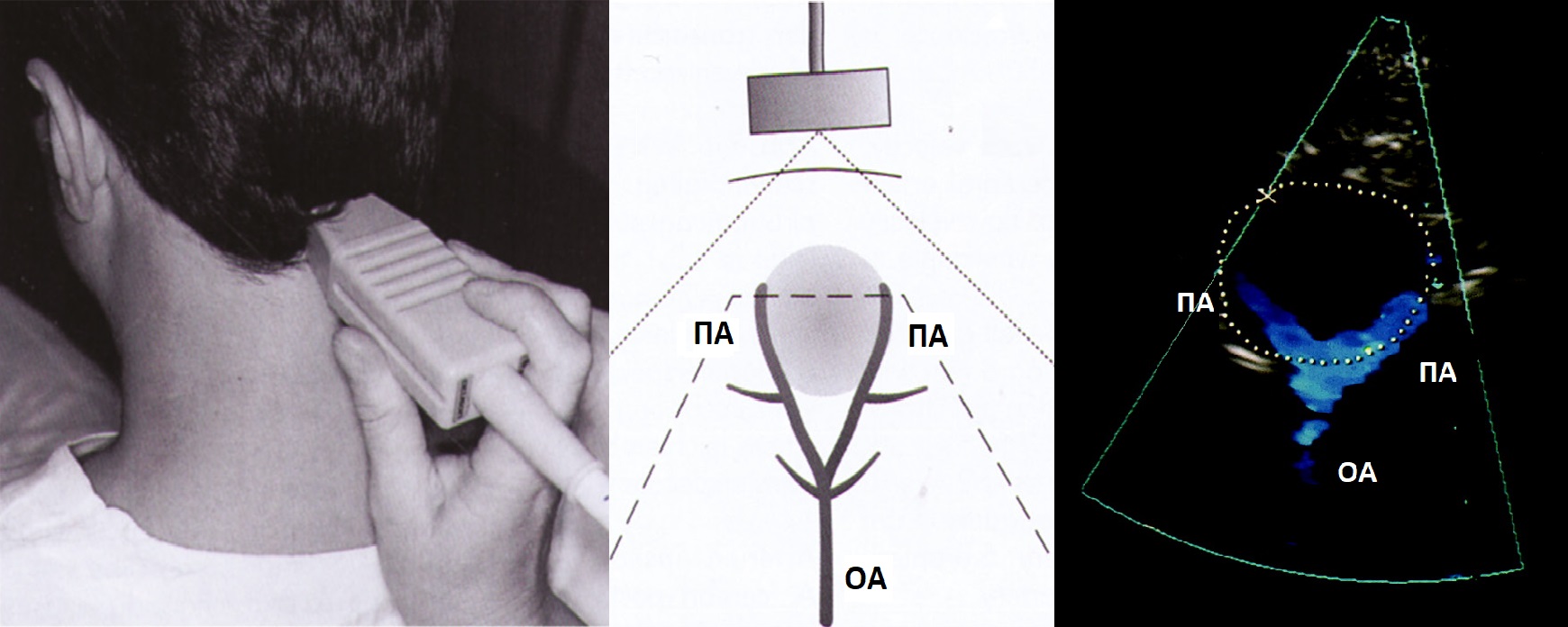
Положение лежа на спине, шея вытянута, голова чуть повернута в противную сторону. Перед исследованием положено 5 минут покоя.
Три доступа к артериям шеи: передний — спереди от кивательной мышцы, боковой — по КМ, задний — сзади от КМ.
В В-режиме и ЦДК сканируют ОСА до бифуркации; выше бифуркации исследуют НСА через передний доступ, ВСА через боковой доступ.
Конвексным или секторным датчиком 3-5 МГц исследуют ход артерий исходящие из дуги аорты — ПГС, ПКА, ОСА, НСА и ВСА до входа в череп, а также ПА от устья до входа в череп..
Ход сосудов в норме прямолинейный, встречается извитость — C-, S- изгибы, петля. До 12 лет нарушение хода можно рассматривать как резерв длины сосуда необходимый в период интенсивного роста.
Линейным датчиком 7-18 МГц исследуют стенки артерий и доплеровский спектр.
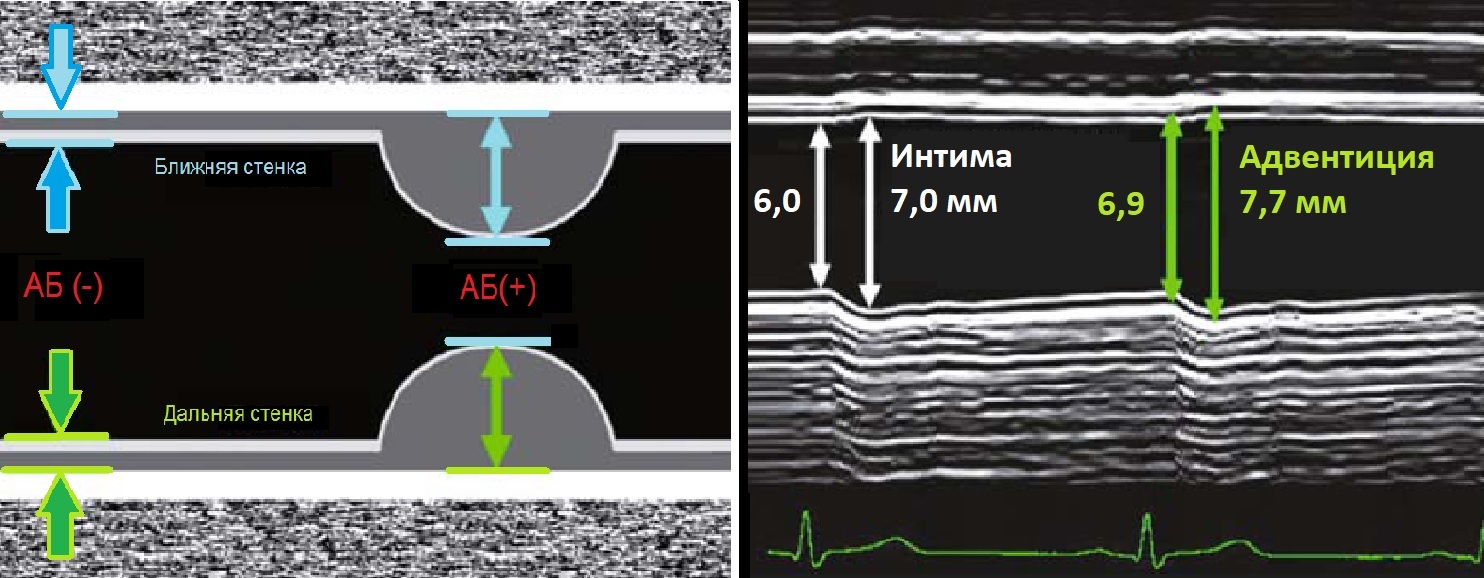
Толщина комплекса интима-медиа на УЗИ
Стенку сосуда исследуют линейным датчиком 7-18 МГц. Когда УЗ-луч направлен под 90°, максимальное отражение и контрастность изображения.
КИМ составляют интима и медиа сосудистой стенки. Адвентиция сливается с окружающими тканями. Измеряют КИМ ОСА и ВСА на 1 см ниже и выше бифуркации.
Интима представлена эндотелием и субэндотелием; медиа — в ОСА преимущественно эластичная строма, в ВСА с выраженным мышечным компонентом.
КИМ лучше видно на удаленной стенке — анэхогенная медиа между гиперэхогенной интимой и адвентицией. В норме 0,5-0,8 мм, у пожилых 1,0-1,1 мм.

В М-режиме диаметр сосуда измеряют между интимой и адвентицией в систолу и диастолу.
Дуплексное сканирование сосудов шеи и головы
Оценивают дистальный отдел ПГС, ПКА, ОСА на всем протяжении, ВСА от устья до входа в череп, НСА в начальном сегменте, ПА в сегментах V1 и V2.
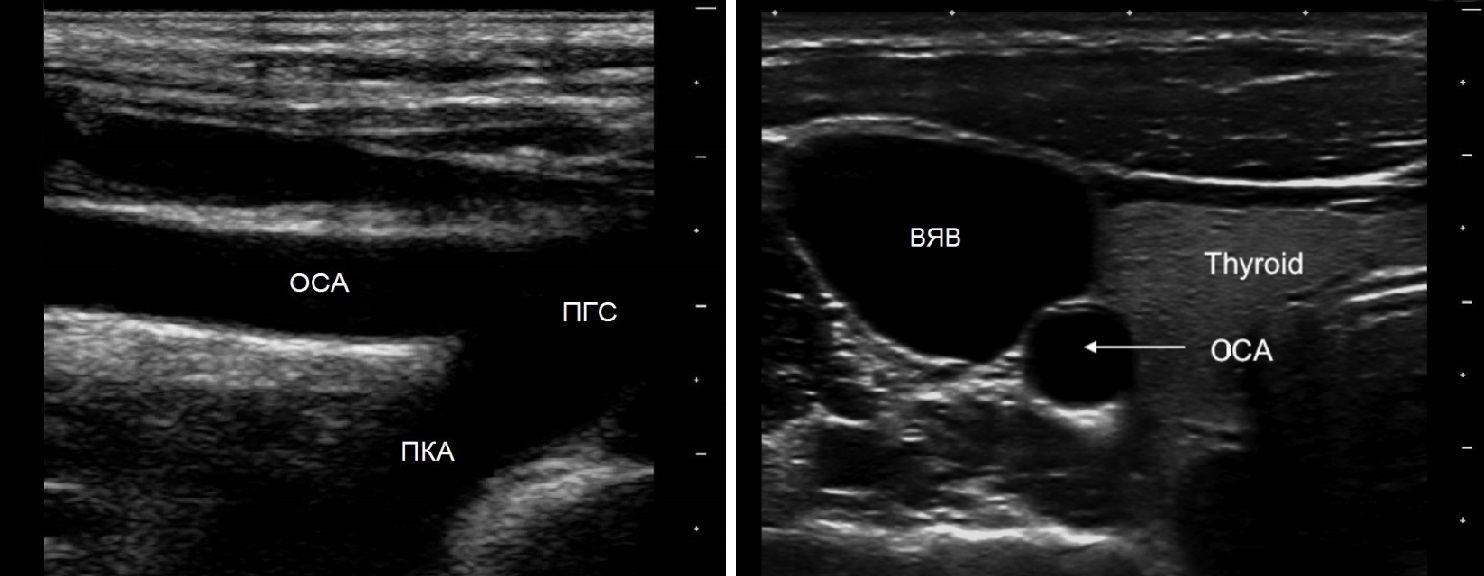
Для исследования ПГС датчик располагают в яременой вырезке, луч направляют вправо. ПГС делится на правую ПКА и ОСА. Устье левой ОСА и ПКА слишком глубоко, чтобы видеть.
ПКА I сегмент исследуют над грудино-ключичным сочленением, II сегмент — над ключицей направляют луч вниз, III сегмент — под ключицей.
Для исследования ОСА датчик располагают вдоль наружного или внутреннего края кивательной мышцы. ОСА оценивают на всем протяжении от устья до бифуркации.
У основания шеи кнутри от ОСА щитовидная железа, кнаружи — внутренняя яремная вена. Под давлением датчика ВЯВ сжимается, а ОСА нет.
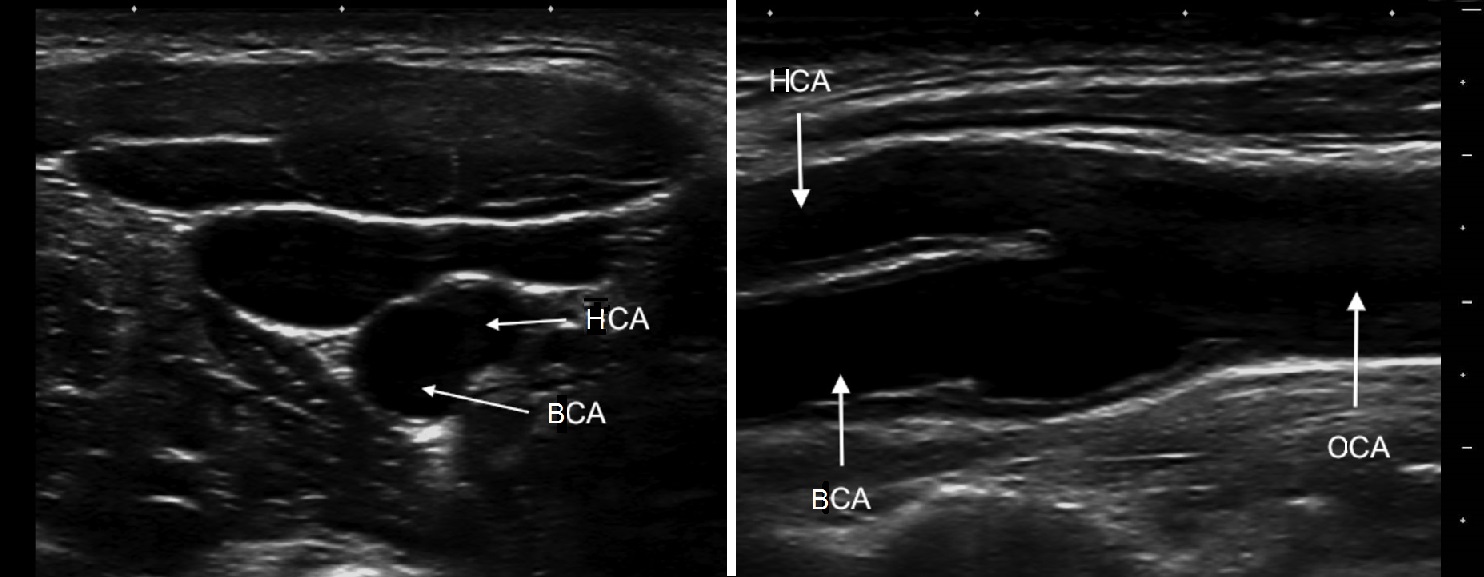
От основания шеи перемещайте датчик вверх к бифуркации ОСА — место деления на НСА и ВСА. Здесь небольшое расширение — луковица.
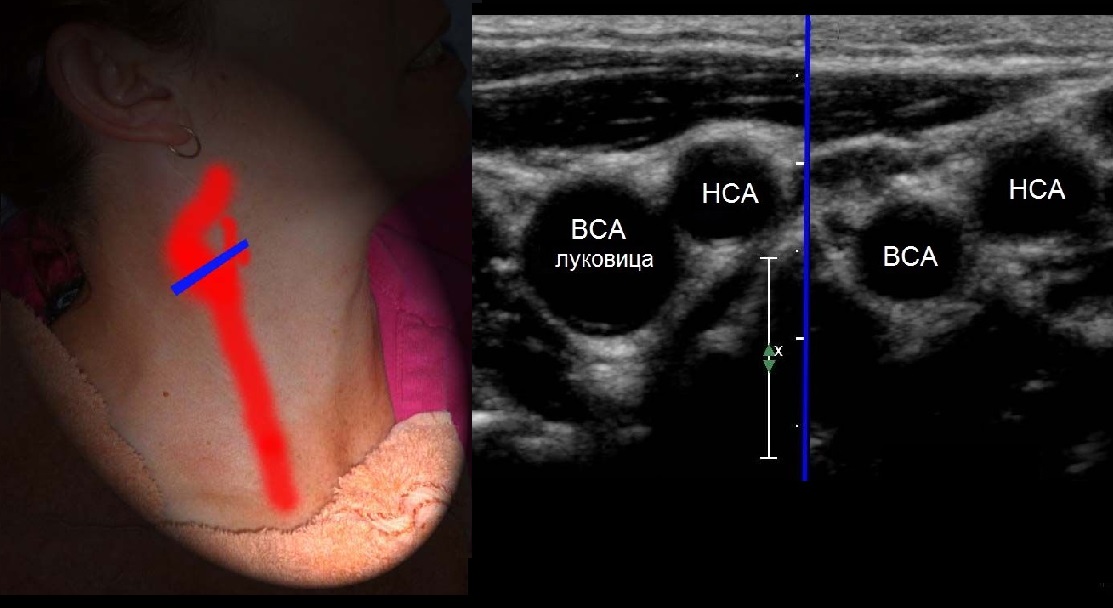
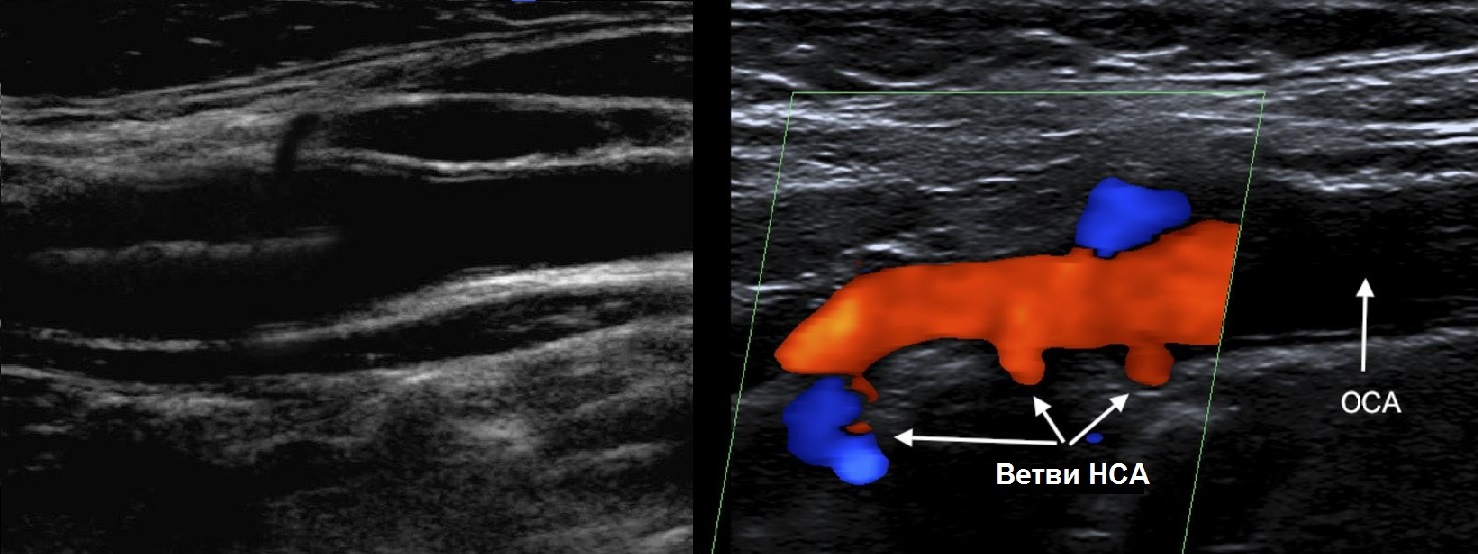
У бифуркации ОСА расширение луковицы, начинается голый ствол ВСА и ветвящаяся НСА. Первая ветвь НСА — верхняя щитовидная артерия.
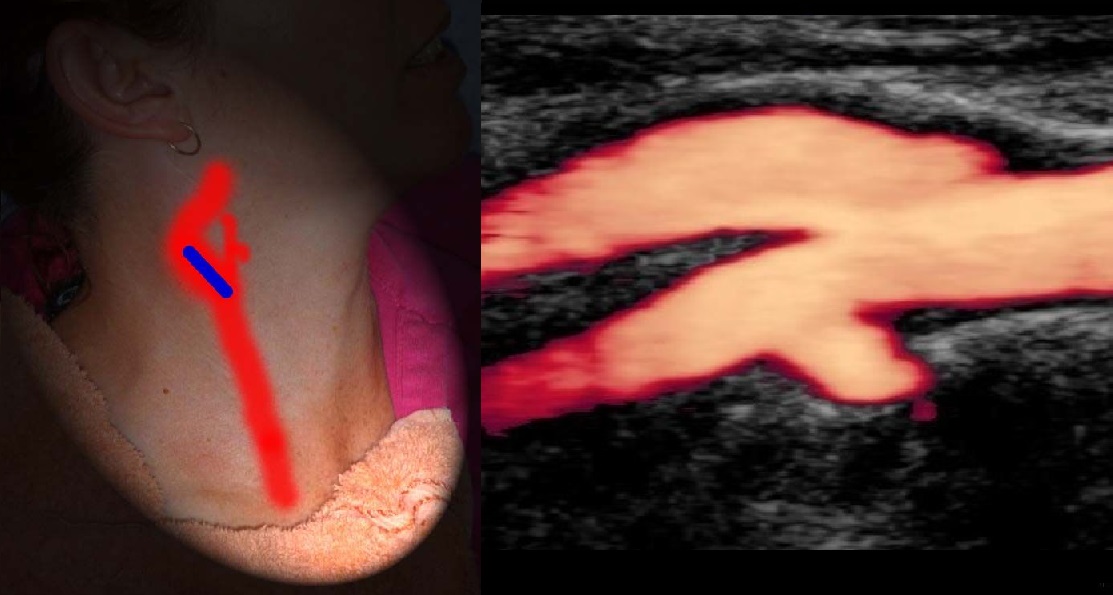
На уровне бифуркации ВСА шире НСА; расположена кнаружи и кзади от НСА, выше перемещается кнутри; не имеет ветвей на шее.
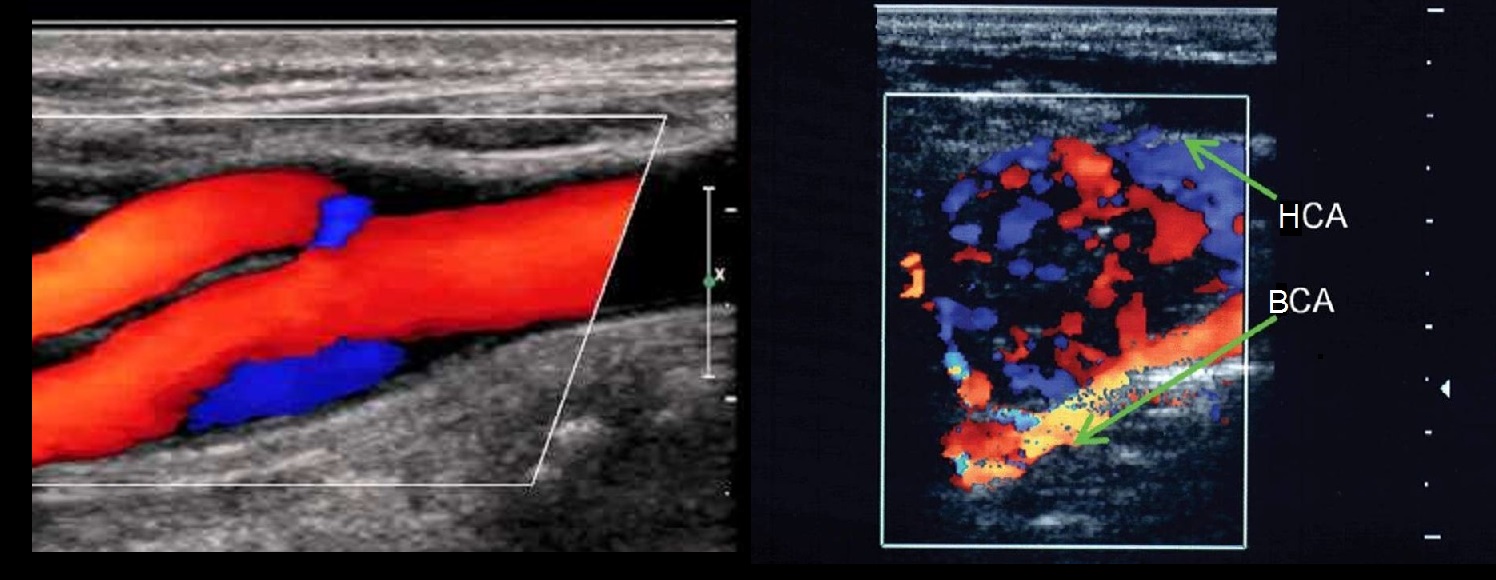
В луковице ламинарный поток по основной оси ВСА красный, а зона турбулентного потока у наружной стенки окрашивается в синий.
Снаружи луковицы расположено нервное сплетение и каротидное тельце. В редких случаях встречается опухоль каротидного тельца.
Отличие НСА и ВСА: на уровне бифуркации в 95% случаев НСА располагается кнутри; диаметр НСА меньше; от НСА на шее отходят мелкие ветви.
ПА сканируют продольно кнутри от кивательной мышцы, от угла нижней челюсти до верхнего края ключицы.
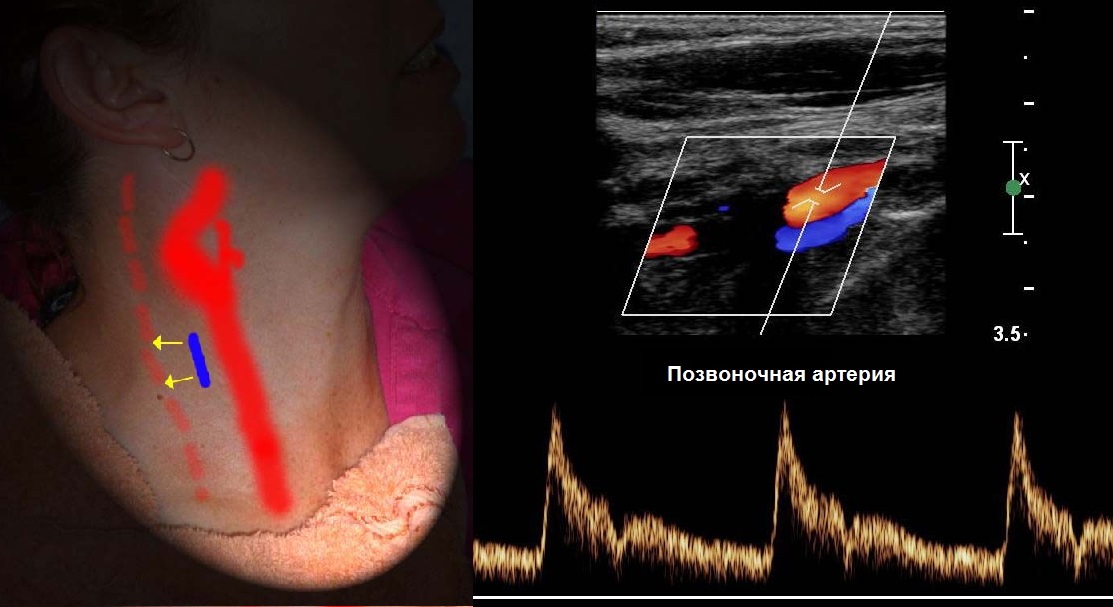
Для ПА характерна асимметрия, обычно левая больше правой. Когда ПА менее 2 мм, можно говорить о гипоплазии.
Для исследования I сегмента ПА датчик смещают до ключицы. В норме ПА отходит от ПКА на уровне С7 и входит в костный канал на уровне С6.
Возможны варианты, левая ПА отходит от дуги аорты и входит в костный канал на уровне C5.
II сегмент ПА имеет прерывистый вид, т.к. проходит в костном канале поперечных отростков С6-С2 и на месте поперечных отростков акустическое затенение.
Если на смежных участках скорость кровотока примерно одинаковая, значит патологических изменений в «слепой» зоне нет.
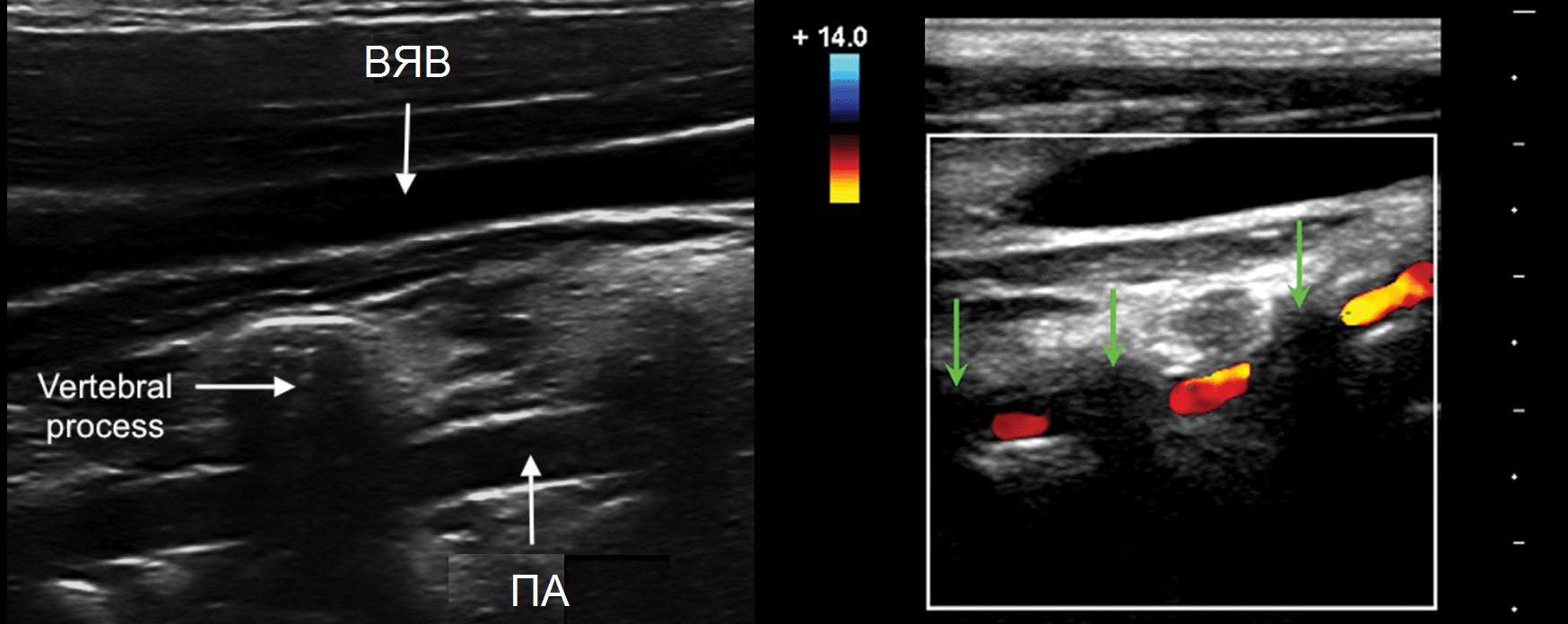
Для III сегмент ПА может пригодиться конвексный датчик; из-за физиологической деформации невозможно корректно оценить кровоток.
Для IV сегмента ПА исследуют секторным датчиком 1,5-2,5 МГЦ через большое затылочное отверстие в положении пациента на животе.
Триплексное сканирование сосудов шеи и головы
Основы триплексного сканирования читай здесь. Нормальные показатели в сосудах шеи и головы у взрослых и детей смотри здесь.
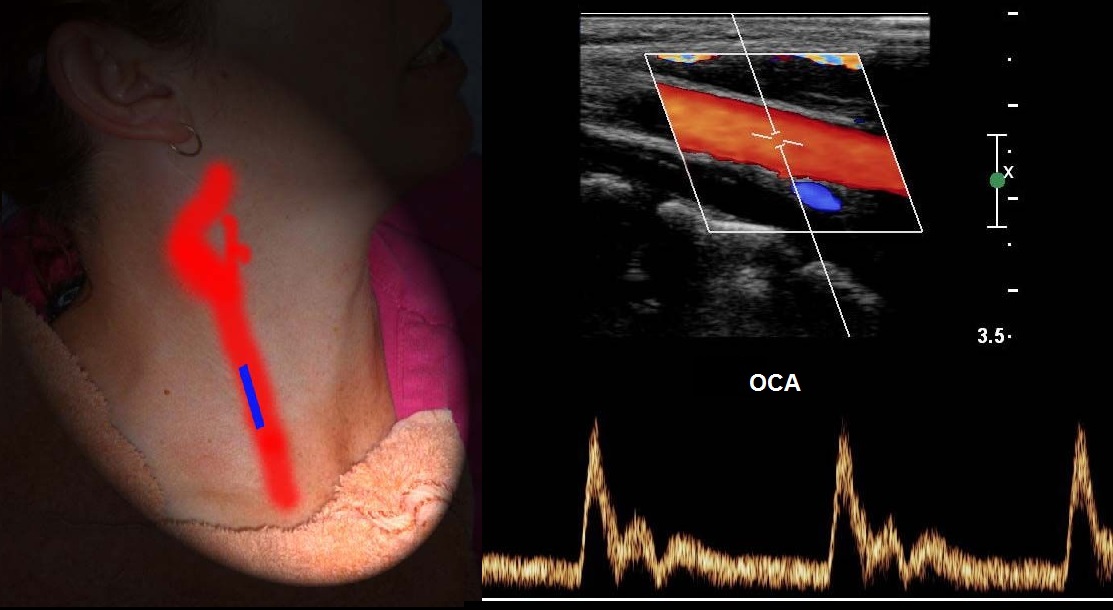
Спектр ОСА имеет резкий подъем и узкий пик в систолу, низкий поток в диастолу, дикротический вырез в поздней систоле и ранней диастоле.
Cпектр НСА похож на ОСА, иногда ретроградный поток в диастолу, звук «стреляющий». Постучите по поверхностной височной артерии, увидите Т-волны на спектре НСА.
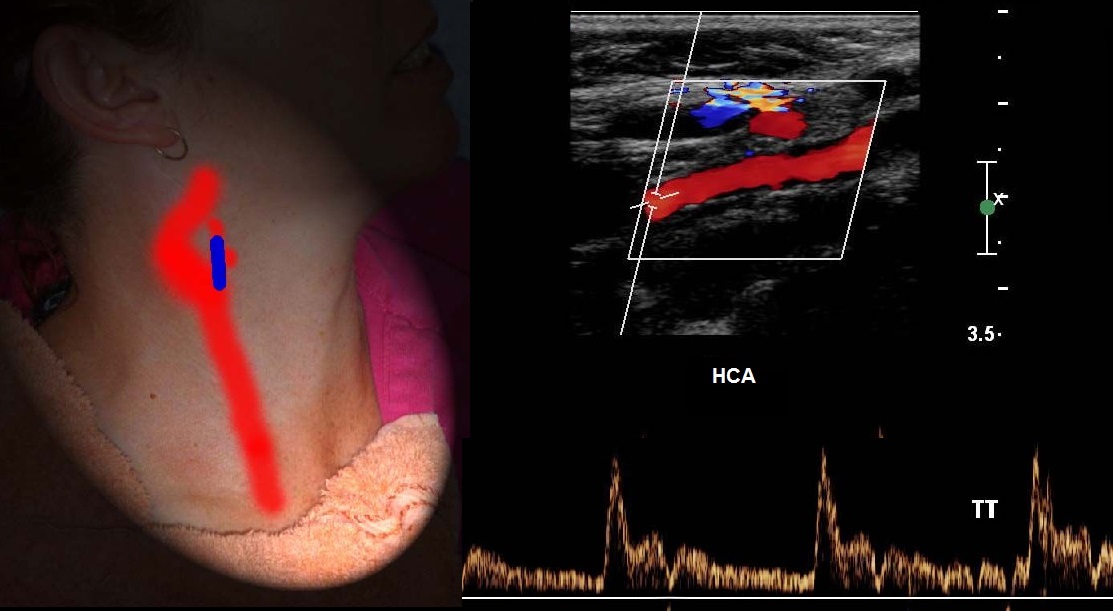
Спектр ВСА имеет постепенный подъем и широкий пик в систолу, высокий антеградный поток в диастолу, пульсация почти отсутствует, звук «дующий».
Спектр II сегмента ПА по форме похож на ВСА, Vps и Ved в 1,5 раза ниже, поток исключительно антеградный. Vps может снижаться на верхних отрезках, но не более 20%.
ПА обеих сторон имеют одинаковый просвет лишь в 26-44% случаев, часто определяют асимметрию скорости, у здоровых <20%.
ВСА и ПА питают головной мозг бережно, физиологическая деформация в III сегменте артерий сглаживает пульсацию.
В ОСА и НСА высокое сопротивление, низкий поток в диастолу; в ВСА и ПА низкое сопротивление, высокий поток в диастолу.
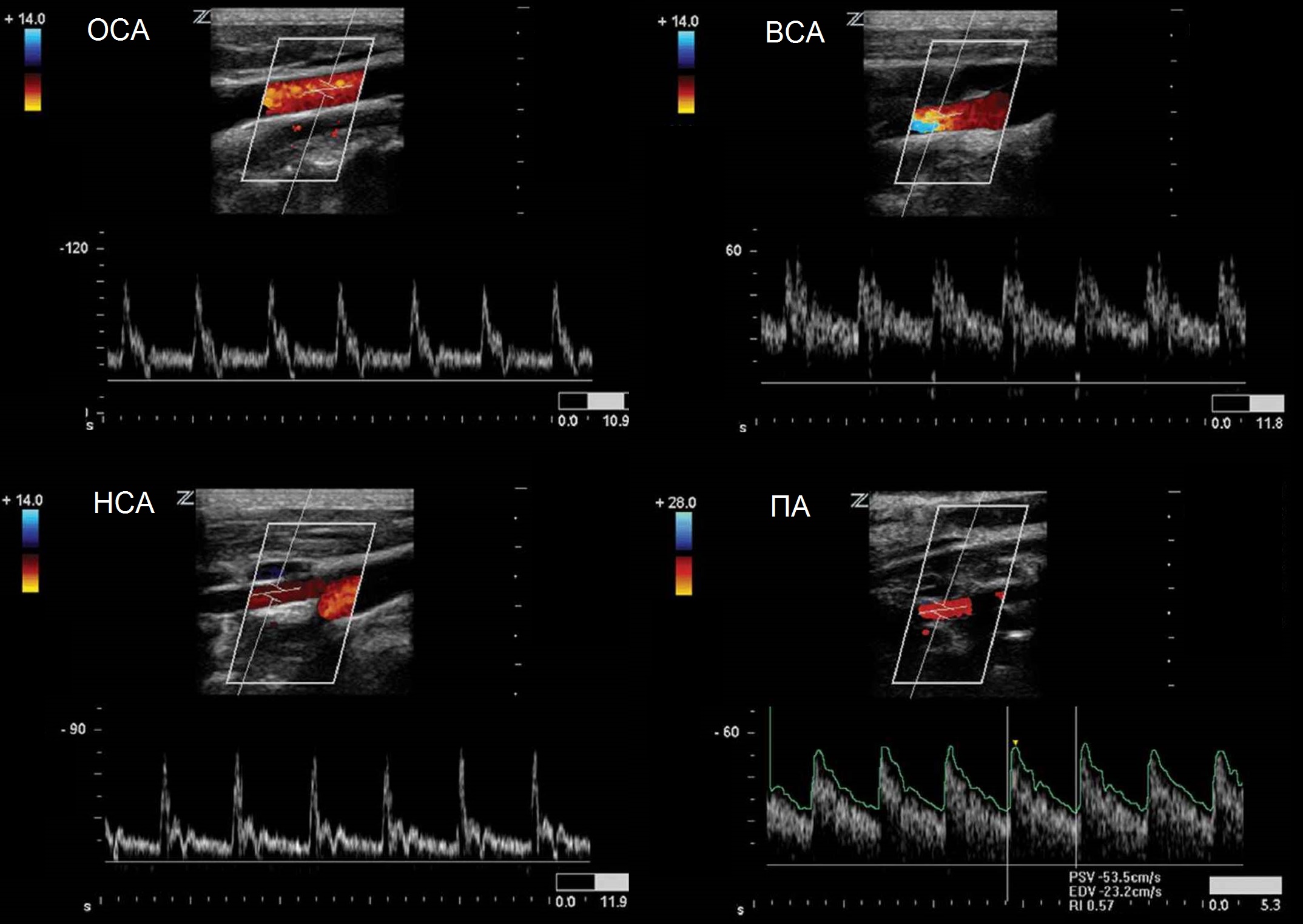
Скорости кровотока и индексы сравнивают с нормальными значениями. На сосудах обеих сторон асимметрия Vps не должна превышать 20%, индексов RI и PI — 10%.
Берегите себя, Ваш Диагностер!
Источник
