Методы исследования сосудов глазного дна
Осмотр глазного дна может быть назначен при травмах глаза, ухудшении зрения и других симптомах глазных болезней. Проходят эту процедуру и при системных патологиях: диабет, гипертония, почечная недостаточность. Обследование внутренней части глазного яблока помогает выявить многие заболевания на ранних стадиях. Узнаем, как оно проходит.
Что показывает осмотр глазного дна?
В глазном яблоке непосредственно за стекловидным телом находится внутренняя оболочка (сетчатка), хориоидея (сосудистая оболочка) и диск зрительного нерва. Эти три основные структуры и образуют глазное дно. В этой же области глаза расположена макула, центральная вена и центральная артерия сетчатой оболочки и периферическая ее часть. Данная область глаза выполняет важнейшую роль в обеспечении зрения. Собственно, именно эти анатомические структуры связывают внешнюю область глазного яблока с головным мозгом. На сетчатке формируется изображение после прохождения световых лучей через преломляющую систему глаза. Далее по зрительному нерву соответствующие импульсы подаются в кору мозга. Здесь полученная информация анализируется. Мы же в этот момент видим предмет, на который смотрим. Это еще не все функциональные особенности анатомических структур глазного дна. Во внутренней части глаза располагаются кровеносные сосуды. По ним вместе с кровью кислород поступает ко всем тканям глазного яблока, что обеспечивает их функционирование.
В ходе офтальмоскопии изучаются все перечисленные глазные структуры. Сетчатая оболочка имеет красноватый оттенок. На глазном дне под приборами хорошо различается диск зрительного нерва бледно-розового цвета. Он практически круглый с четкими границами. У детей и молодых людей диск может быть темнее, что определяется большим количеством капилляров, питающих его. С возрастом цвет его становится более тусклым. Бледная окраска диска наблюдается и у людей с близорукостью.
Под офтальмоскопом видны и другие детали. Диаметр диска составляет 1,5-2 мм. Задняя его часть представляет собой решетчатую пластину. По центру проходят артерия и вена сетчатки. Они разветвляются на мелкие капилляры. Самые тонкие из них соединяются с центральной областью сетчатой оболочки — макулой. Она еще называется желтым пятном. Ее просто различить по характерному желтоватому оттенку, что отлично просматривается на фоне красноватой внутренней оболочки. Макула обеспечивает центральное зрение, а остальные области сетчатой оболочки — периферическое.
Как теперь видно, глазное дно является очень сложной структурой, от нормального функционирования которого зависит способность человека видеть. Детально изучить внутреннюю часть глазного яблока позволяют специальные приборы, которые называются офтальмоскопами. Процедура осмотра глазного дна — это офтальмоскопия. При этом обследование может называться и по-другому в зависимости от применяемого в ходе осмотра прибора. Так, процедура, в которой применяется щелевая лампа, называется биомикроскопией.
Собственно, биомикроскопия и офтальмоскопия используются для одного — исследования глазного дна. Некоторые из них дают возможность осмотреть только центр сетчатки, диск нерва и сосуды, другие позволяют оценить состояние периферии глазного дна.
Когда офтальмоскопия назначается?
Данный метод диагностики назначается при ухудшении зрения, глазных болях, нарушении цветовосприятия, травмах глаз и при возникновении других офтальмологических симптомов. Также офтальмоскопия глазного дна может быть использована в качестве одного из методов обследования при поражениях центральной нервной системы, частых головных болях и головокружениях. На эту процедуру может отправить не только офтальмолог, но и другие специалисты. Осмотр глазного дна проводится каждые 3 месяца при патологиях сетчатки, зрительного нерва, эндокринных и сосудистых болезнях, ретинопатии, гемералопии («куриной слепоте»), дальтонизме, катаракте, дальнозоркости, близорукости и астигматизме. Офтальмоскопия позволяет отслеживать динамику развития патологического процесса.
Хотя бы раз в полгода следует проходить данную процедуру при таких болезнях, как:
- сахарный диабет;
- атеросклероз;
- гипертония;
- анемия и другие заболевания крови;
- повышенное внутричерепное давление;
- опухоли головного мозга;
- гидроцефалия;
- рассеянный склероз;
- остеохондроз;
- неврит.
Назначается офтальмоскопия и при беременности. Врач оценивает вероятность отслойки сетчатки. От результатов обследования может зависеть способ родоразрешения. Также осмотр глазного дна входит в любое профилактическое обследование. Офтальмоскопия — это одна из самых распространенных процедур, которая проводится быстро, стоит недорого, а результаты дает очень точные. Рассмотрим на примерах, как выглядят структуры глазного дна при тех или иных болезнях. Это даст нам более полную картину о важности рассматриваемой методики.
Состояние внутренних структур глаза при некоторых заболеваниях
Анализ состояния глазного дна проходит по множеству параметров. Врач оценивает цвет, размеры, очертания сетчатки, сосудов, артерий и диска. Самое незначительное изменение того конкретного показателя может свидетельствовать о патологии офтальмологического или системного характера. Это станет более понятно, если привести несколько примеров:
- Диабетическая ретинопатия. Сахарный диабет приводит к разрушению сосудов, что может стать причиной ишемии сетчатки, микроаневризм, неоваскуляризации, отека макулы, образования кист.
- Гипертоническая ретинопатия. Повышение артериального давления приводит к разрушению сосудов сетчатой оболочки. Это может вызвать ретинопатию. При этом заболевании сосуды отличаются извитостью, стенки артерий уплотняются, застаивается кровь, возникают кровоизлияния, наблюдаются очаги прорастания сосудов в области глазного яблока, где их быть не должно. Резкий скачок давления может спровоцировать инфаркт сетчатки. Тяжело протекающая гипертония, которая трудно поддается лечению, приводит к отеку зрительного нерва.
- Атеросклероз. При этой патологии артерии сетчатки заметно бледнеют, сужаются и выпрямляются. Вокруг сосудов могут формироваться белые пятна. Развитие атеросклероза сопровождается кровоизлияниями, утолщением стенок сосудов. Диск, как и сетчатая оболочка, становится бледным. Есть риск возникновения атрофических изменений.
- Хориоретиниты — патологии, характеризующиеся воспалением заднего отдела сосудистой оболочки и сетчатки. На внутренней оболочке просматриваются желтые участки, а в стекловидном теле видны помутнения. Сама же сетчатая оболочка становится мутно-серой.
- Васкулиты сетчатки — болезни, при которых наблюдается воспаление артерий, вен, венул. Вокруг вен внутренней оболочки образуются белые полосы, сосуды сужаются, макула отекает. В стекловидном теле удается рассмотреть белые точки. В некоторых случаях развивается отек радужной оболочки.
- Застойный диск зрительного нерва. Эта патология диагностируется при следующих показаниях: очертания диска нечеткие, цвет его красный, вены сетчатки сильно расширены. По мере ухудшения состояния диск отекает, вены еще больше расширяются, а артерии сужаются, происходят кровоизлияния. При начале атрофического поражения диска зрительный нерв становится серым, отек спадает. Восстановление атрофированных тканей невозможно.
- Неврит зрительного нерва. Диск его заметно краснеет, границы размываются, возникают кровотечения и отложения экссудата. Если воспаление очень сильное, диск настолько краснеет, что сливается с сетчатой оболочкой. Различить его становится сложнее.
- Гидроцефалия. На глазном дне наблюдаются застойные явления. Диск несколько увеличивается в размерах, отекает, краснеет, утрачивает четкие очертания, вены и артерии сетчатки расширяются.
Это только часть заболеваний, которые приводят к изменениям анатомических структур глазного дна. Окулист в ходе офтальмоскопии сможет выявить многие патологии в самом начале их развития. Это повышает вероятность благоприятного исхода.
Исследование глазного дна — есть ли противопоказания?
Абсолютных противопоказаний, которые навсегда бы исключали возможность проведения этой процедуры, нет. В ряде случаев оно откладывается на неопределенное время. К относительным ограничениям относятся:
- заболевания переднего отдела глаза инфекционного и воспалительного характера — конъюнктивит, блефарит, кератит;
- светобоязнь;
- обильное слезотечение;
- закрытоугольная форма глаукомы;
- сильный миоз;
- помутнение стекловидного тела, хрусталика или роговицы.
Подготовка к исследованию
Пациенту готовиться к процедуре не нужно, разве что взять с собой в клинику солнцезащитные очки. Они понадобятся, если офтальмоскопию будут проводить на широком зрачке. Для его расширения в глаз закапывают мидриатик — глазные капли, которые расслабляют цилиарную мышцу. Действует такой препарат 4-5 часов. На протяжении всего этого времени пациента будет беспокоить светобоязнь. Очки с темными линзами избавят от неприятных симптомов.
Некоторые процедуры, контактные, сопровождаются воздействием на роговицу офтальмоскопом. Перед таким осмотром закапывают обезболивающие капли. Если офтальмоскопия выполняется с применением линзы Гольдмана, используются специальные жидкости для их увлажнения. Больше никаких препаратов не применяется. В связи с этим и побочных эффектов процедура не вызывает. Пациенту нужно заранее сообщить врачу об имеющейся аллергии на те или иные вещества.
Как проходит исследование глазного дна?
Офтальмоскопия может быть прямой и обратной, контактной и бесконтактной, монокулярной и бинокулярной. Выбор той или иной методики зависит от цели исследования. Если требуется быстрый осмотр, назначается непрямая офтальмоскопия. Она дает возможность изучить все области внутренней части глаза, включая периферию сетчатки. Прямое обследование применяется в тех случаях, когда необходимо в мельчайших подробностях осмотреть сетчатую и сосудистую оболочки, а также диск зрительного нерва. Контактные техники сопряжены с дискомфортом для пациента, но отличаются высокой точностью. Бесконтактные методики могут уступать контактным по данному показателю, зато их применение самое безопасное. Есть и другие особенности перечисленных способов осмотра глазного дна. Рассмотрим их по порядку.
Прямая офтальмоскопия
Исследование проводится с помощью офтальмоскопов, увеличивающих изображение в 13-16 раз. Это главное достоинство методики. Ее основной недостаток — невозможность провести осмотр периферии сетчатки. Зато центральную ее часть, сосуды и диск зрительного нерва удается изучить в деталях. Ранее были перечислены различные патологии, при которых наблюдаются изменения в этих структурах внутренней части глаза. Поэтому можно сделать вывод о высокой информативности прямой офтальмоскопии. Проводится она на широком и узком зрачке.
Офтальмоскоп оснащен собственным источником света. Применять лампы и другие осветительные приборы не нужно. При выполнении процедуры врач светит в зрачок пациента и сразу же осматривает глазное дно. Для получения наиболее качественной картинки прибор приближается к роговице обследуемого, которая выступает в роли увеличительного стекла. Офтальмоскоп оснащен набором линз. Врач вращает их, увеличивая резкость изображения. Благодаря этим оптическим возможностям процедуру удается провести даже при наличии дефектов рефракции. Исследуются оба глаза поочередно. Во время осмотра окулист может изменять яркость прибора, силу линз, цвет фильтров.
Прямая офтальмоскопия может проводиться с использованием цветных насадок желтого, зеленого, пурпурного и других оттенков. Под тем или иным цветом лучше видны определенные патологические изменений. Кровоизлияния хорошо просматриваются при освещении глазного дна зеленым и желтым фильтром. Если при осмотре с помощью пурпурного цвета офтальмолог увидит в области, где расположен диск зрительного нерва, очаг синеватого оттенка, ставится вопрос о диагностировании атрофического процесса. Эта техника исследования называется офтальмохромоскопией. Ее разработал в 80-е годы прошлого века советский врач Водовозов. Методика очень простая и информативная, но сегодня она применяется не очень часто, так как подобные результаты можно получить при помощи биомикроскопии с щелевой лампой.
Непрямая офтальмоскопия
Еще она называется обратной и зеркальной. Для ее проведения требуется собирающая линза с 10-30 диоптриями. Она вставляется в офтальмоскоп и размещается у глаза пациента, на расстоянии 7-8 см. Позади и чуть сбоку устанавливается лампа. Врач направляет луч света в зрачок обследуемого. Световой поток проходит через оптические структуры глазного яблока, отражается от глазного дна и возвращается к линзе, формируя рядом с ней со стороны врача перевернутое изображение внутренней части глаза. Обратная офтальмоскопия позволяет добиться увеличения картинки в 4-5 раз. Если применить более сильную линзу, изображение будет крупнее, но оно станет размытым. Кроме того, из-за этого уменьшится площадь осматриваемого участка. Окулист обычно держит под рукой несколько линз, то увеличивая, то уменьшая картинку. Благодаря этому можно изучить глазное дно по всей площади и более детально обследовать каждую структуру по отдельности.
При подозрении на какое-либо заболевание или уже после его выявления могут быть проведены оба вида исследования. Сначала врач прибегает к помощи зеркальной офтальмоскопии, позволяющей быстро оценить состояние всех областей глазного дна. Впоследствии полученные данные могут стать поводом для осмотра прямым офтальмоскопом, который даст возможность изучить патологические очаги в более увеличенном виде.
Биомикроскопия глазного дна
Еще этот метод называется офтальмоскопией с линзой Гольдмана или с фундус-линзой. В исследовании применяется щелевая лампа — подвижный микроскоп с двумя окулярами (бинокулярный). Этот прибор необходим для выявления диабетического отека макулы, мелких повреждений сетчатки, неоваскуляризации, отслойки стекловидного тела, кист на внутренней оболочке. Лампа может многократно увеличивать изображение глазного дна — в 12-16 раз. При этом оно получается без расплывчатых очертаний. Микроскоп оснащен источником света. Врач в ходе обследования может изменять яркость светового потока, направляя его на те или иные анатомические структуры.
Биомикроскопия проводится с контактными и неконтактными линзами, а потому разделяется на контактную и бесконтактную. Первая представлена исследованием с применением линзы Гольдман и фундус-линз, второй метод предполагает использование линзы Груби и асферических оптических изделий.
Биомикроскопия с линзой Гольдмана. Перед ее установкой на внутреннюю вогнутую поверхность прибора наносится прозрачная вязкая жидкость, обеспечивающая увлажнение и смазывание, что позволяет предотвратить повреждение роговицы и раздражение. В глаз закапывается обезболивающий раствор. Линза дает хорошее изображение всех отделов сетчатки. Она состоит из зеркальных граней. Малое зеркало помогает выполнить осмотр периферии глазного дна и угла передней камеры, среднее применяется для изучения периферической части сетчатки, а большое обеспечивает обзор экватора глазного дна и периферии одновременно. Врач может вращать устройство в ходе обследования. Недостаток процедуры заключается в том, что происходит контакт прибора с глазом. Пациент испытывает дискомфорт. Метод с применением фундус-линз практически ничем не отличается по технике проведения от офтальмоскопии с линзой Гольдмана. Назначается он при диабетических поражениях сетчатки, макулодистрофии, повреждениях сосудов и зрительного нерва.
Биомикроскопия с линзой Груби — бесконтактная методика. Для ее проведения на щелевой лампе устанавливается плосковогнутое оптическое изделие с силой 55D (диоптрии отрицательные). Врач может осмотреть центральную область сетчатки. Более точные данные о состоянии центра сетчатой оболочки удается получить с асферической линзой с оптической силой 58, 60, 78 или 90D. Ее окулист держит на расстоянии 25-30 мм от роговой оболочки пациента, щелевая лампа при этом отводится назад и постепенно плавно приближается к обследуемому. К сожалению, бесконтактные методы не позволяет полноценно изучить периферию.
Как теперь видно, офтальмоскопия может проводиться по-разному. Выбор методики определяется медицинскими показаниями и возможностями той или иной клиники. В современных частных офтальмологических кабинетах имеются бинокулярные офтальмоскопы, которые дают трехмерное изображение. Однако опытный врач может провести осмотр и с монокулярным прибором. Пройти процедуру офтальмоскопии на узком или широком зрачке Вы можете в нашем Центре Контактной Коррекции Зрения.
Источник
По состоянию сосудов сетчатки можно выявить различные заболевания. Исследование этой области глаза с применением специального красителя называется ангиографией. Метод очень информативный и точный. Он является безопасным, но есть к нему и ряд противопоказаний. Рассмотрим особенности данной процедуры.
Ангиография сосудов глаза — что это такое?
Ангиография — это один из методов рентгенографического типа, применяемый для исследования сосудов. Независимо от цели и объекта исследования (сосуды головного мозга, конечностей, глазных яблок) проводится оно с применением флуоресценции. Это значит, что в кровеносную систему пациента вводится препарат, который способен изменять цвет при воздействии рентгеновского аппарата. Контрастное вещество распространяется по всем сосудам и капиллярам, благодаря чему их можно исследовать с максимальной точностью.
Предсказал развитие флуоресцентной ангиографии (ФАГ) физиолог Бехтерев еще в 1896 году. Он заявил, что существуют растворы, которые не пропускают рентгеновские лучи, при этом заполняют сосуды и могут быть сфотографированы. В 1931 году Форсман воплотил эту идею, он провел первую в историю ангиографию. Но до введения ее в медицинскую практику оставалось еще почти 40 лет. Сегодня данную процедуру назначают при любом обследовании сосудов, в том числе офтальмологическом. Узнаем, какие бывают показания к ангиографии глаза, как она проводится, сопровождается ли обследование побочными эффектами. Эти вопросы особенно часто задают пациенты врачам.
Показания к флуоресцентной ангиографии сосудов глаза
Этот метод исследования назначается не только при подозрении на офтальмологические заболевания. Показаниями могут стать другие болезни, которые отражаются на состоянии сосудов и способны привести к развитию офтальмопатологии. Так, ангиографию рекомендуется проходить людям с сахарным диабетом. В этом случае высока вероятность возникновения диабетической ретинопатии — болезни, которая сопровождается поражением сосудов сетчатой оболочки. Она становится основной причиной полной утраты зрения.

Основные показания к ангиографии сосудов глаза — следующие патологические процессы и состояния:
- Первичные признаки дистрофии сетчатки: снижение остроты зрения и сужение его полей, скотомы, нарушение цветовосприятия, «мушки» перед глазами.
- Опухоли сосудистой оболочки глаза: лейомиома, меланома.
- Нарушение кровотока сосудов сетчатки глаза.
- Воспалительные процессы в сетчатой оболочке.
- Заболевания диска зрительного нерва: застойный диск, псевдозастой, неврит.
Ангиография глаза позволяет выявить и другие патологические изменения:
- Тромбоз центральной вены сетчатки. При этой офтальмопатологии вены становятся более извитыми, они расширяются, а сетчатка отекает. Возникают кровоизлияния. У больного резко ухудшается зрение. Появляются боли, в глазах мелькают вспышки, молнии.
- Окклюзия центральной артерии сетчатки — нарушение проходимости сосудов внутренней оболочки глаза. Проявляется заболевание в сильном снижении зрения, возникновении пелены перед глазами, болях и резях.
- Васкулиты — воспалительные процессы в сосудах. Больной жалуется на плохое зрение, снижение его остроты в темное время суток, синдром «сухого глаза».

- Атрофия зрительного нерва — постепенное высыхание и отмирание волокон. Благодаря работе зрительного нерва в кору головного мозга поступает полученное сетчаткой изображение. При атрофии ухудшаются все зрительные функции, восстановить которые не представляется возможным.
- Опухоли сетчатки: меланома, ретинобластома. Эти болезни влияют не только на качество зрения, но и на подвижность глазных яблок. Важно обнаружить опухоли на ранних стадиях, когда они поддаются лечению.
- Отслоение сетчатки. Разрыв, отслойка и дистрофия сетчатой оболочки могут произойти по различным причинам. Высока вероятность развития этой патологии у пациентов с сильной степенью близорукости. Отслоение сетчатки без должного лечения приводит к слепоте.
Все перечисленные патологии считаются очень опасными. Из-за них человек может стать инвалидом по зрению. Преимущество ангиографии сосудов в том, что она позволяет не только выявить заболевание, но и определить характер его развития, стадию и возможные пути ухудшения состояния.
Нужно ли готовится к процедуре?
Заранее сдавать анализы, проходить предварительные исследования, придерживаться диет перед флюоресцентной ангиографией не требуется. Однако могут быть взяты аллергические пробы. В ходе беседы с врачом он спросит, есть ли у Вас аллергия на какие-либо препараты, какими лекарствами пользуетесь, были ли операции на глазах, носите ли контактные линзы. Их перед процедурой придется снять. После этого окулист закапывает пациенту в глаза мидриатические капли. Они воздействуют на цилиарную мышцу и вызывают искусственный мидриаз — расширение зрачков. Это позволит увеличить размер изображения внутренней части глаз и провести более детальное обследование. Препарат подействует примерно через 10-15 минут. После этого начинается непосредственно обследование сосудов.
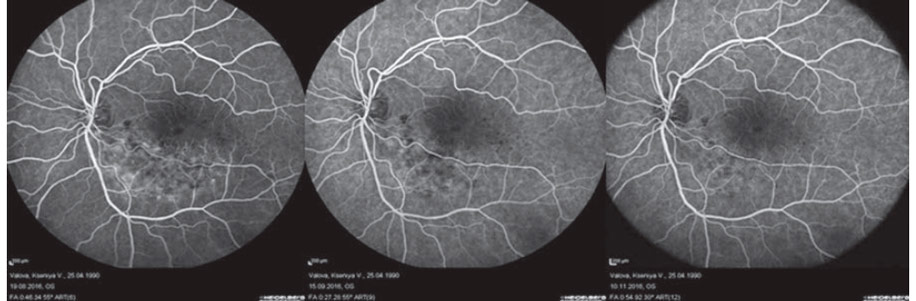
Проведение флюоресцентной ангиографии
Пациент садится напротив аппарата с камерой и устанавливает подбородок на подставку. Врач через вену на руке вводит препарат-краситель. Он достигает сосудов глаза за 10-15 секунд. Камера начинает делать снимки. За 1 секунду делается обычно 1 снимок. Всего их получается около 25-30. Офтальмолог может попросить Вас в ходе обследования не двигаться и не моргать. Далее врач делает перерыв на 20-30 минут, после чего выполняется еще несколько снимков. Необходимо проследить, как вещество подействовало на сетчатку, не возникло ли кровоизлияний. Обследование второго глаза, если таковое требуется, проводится через полчаса.
Как расшифровываются результаты?
На снимках должна визуализироваться сосудистая сетка. По ней опытный врач сделает множество выводов. Практически при любых заболеваниях сосудов они меняют свою форму, сужаются или расширяются, становятся извилистыми. При наличии аневризм — расширение или выпячивания стенок артерий — флюоресцирующее вещество выходит за пределы сосудов, образуя на сетчатой оболочке светящиеся пятна. Могут наблюдаться коллатерали — новые сосуды, обеспечивающие кровоснабжение в обход основному руслу. Состояние сосудов может рассказать и о других патологических процессах. Так, низкая светимость красителя сигнализирует об одном из следующих заболеваний:
- новообразование сетчатой оболочки;
- кровоизлияние;
- тромбоз;
- дегенерация радужной оболочки.
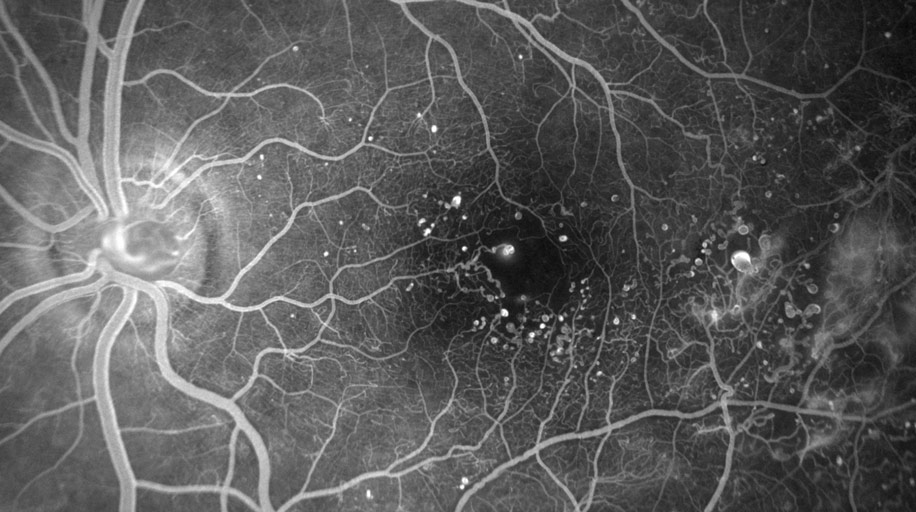
Очень яркое свечение сосудов, гиперфлуоресценция, говорит о начале атрофических процессов и повреждениях зрительного нерва. В норме она показывает отсутствие дегенеративных изменений. Иными словами, по полученным снимкам офтальмолог способен выявить самые разные заболевания. Могут быть определены и их причины.
Нежелательные последствия
О всех возможных побочных эффектах врач предупреждает заранее. Краситель выводится из организма быстро, он является безопасным, но на 100% предсказать, как организм отреагирует на него, невозможно. К нежелательным последствиям ангиографии можно отнести:
- головокружение, тошнота, рвота;
- обморок;
- крапивница;
- приступ кашля или чихания;
- помутнение в глазах, шум в ушах;
- отек гортани;
- неприятный металлический привкус во рту;
- парестезия (ощущение покалывания, мурашки);
- анафилактический шок.

Возникают побочные эффекты крайне редко, у 5% пациентов. В большинстве случаев все эти симптомы проходят самостоятельно в течение короткого периода времени. Некоторый дискомфорт могут доставить капли для расширения зрачка. Действуют они порядка 4-5 часов, на протяжении которых беспокоит светобоязнь и проблемы с фокусировкой. Возьмите с собой в клинику солнцезащитные очки.
Есть ли к ангиографии противопоказания?
Не всегда целесообразно проводить этот метод диагностики в связи с тем, что вводится краситель, способный вызвать побочные эффекты. Есть к ангиографии противопоказания:
- глаукома;
- болезни, при которых наблюдается помутнение оптических сред;
- сердечно-сосудистые патологии;
- неврологические проблемы;
- почечная недостаточность;
- аллергия на флюоресцирующее вещество;
- воспалительные заболевания вен;
- астма;
- невозможность вызвать искусственный мидриаз;
- перенесенный инсульт или инфаркт;
- психические отклонения;
- эпилепсия;
- регулярный прием антидепрессантов;
- возраст до 14-16 лет.
Также не рекомендуется проводить ангиографию пожилым людям старше 65 лет. Результаты обследования могут быть неточными. Кроме того, в этом возрасте люди часто страдают от различных хронических заболеваний. Обычно не назначается процедура исследования сосудов с применением красителя беременным, особенно в первые три месяца вынашивания плода.

Исключением может стать подозрение на возникновение новообразования. Кормящие матери не смогут кормить малыша грудным молоком на протяжении 4 дней после процедуры, пока краситель полностью не выйдет из организма. Практически все противопоказания являются относительными. Даже после инсульта и инфаркта процедура может быть назначена, но только после прохождения пациентом реабилитации.
Источник
