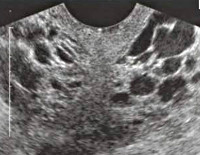
Миометрий с расширенными сосудами
Варикозное расширение вен малого таза – эктазия сосудов венозной системы малого таза, приводящая к нарушению кровооттока от внутренних и наружных половых органов. Проявляется видимым расширением промежностных и вульварных вен, сопровождающимся местным отеком, чувством тяжести и распирающих болей, кровотечениями. Характерны тазовые боли, дисменорея, диспареуния и др. симптомы. Варикозное расширение вен малого таза диагностируется посредством гинекологического осмотра и УЗИ с ЦДК, флебографии, КТ, лапароскопии. Лечение синдрома может быть консервативным (прием венотоников, ЛФК) или хирургическим (склерооблитерация/эмболизация гонадных вен, флебэктомия и др.).
Общие сведения
Варикозное расширение вен малого таза (ВРВМТ) – заболевание тазовых вен, связанное с нарушением их архитектоники и застоем венозной крови в малом тазу. В литературе варикозное расширение вен малого таза также обозначается терминами «синдром тазового венозного полнокровия», «варикоцеле у женщин», «синдром хронических тазовых болей». Распространенность варикозного расширения вен малого таза увеличивается пропорционально возрасту: от 19,4% у девушек младше 17 лет до 80% у женщин в перименопаузе. Наиболее часто патология тазовых вен диагностируется в репродуктивном периоде у пациенток в возрастной группе 25-45 лет. В подавляющем большинстве случаев (80%) варикозная трансформация затрагивает яичниковые вены и крайне редко (1%) наблюдается в венах широкой связки матки. Согласно современным медицинским подходам, лечение ВРВМТ должно осуществляться не столько с позиций гинекологии, но, прежде всего, с позиций флебологии.

Варикозное расширение вен малого таза
Причины ВРВМТ
Патоморфологической основой варикозного расширения вен малого таза считается дисплазия соединительной ткани, которая имеет место у 35% практически здоровых людей. Данное состояние является врожденным и характеризуется уменьшением содержания некоторых типов коллагена, обусловливающим снижение прочности соединительной ткани, в т. ч. составляющей стенку сосуда. Крайним проявлением такой патологии может служить недоразвитие или отсутствие какого-либо морфологического компонента сосудистой стенки. Системным поражением соединительной ткани объясняется нередкое сочетание ВРВМТ с варикозом вен нижних конечностей и геморроем. Кроме соединительнотканной дисплазии, определенное «ослабляющее» влияние на тонус венозной системы малого таза у женщин оказывают половые гормоны (главным образом, прогестерон), ВЗОМТ, тромбоз тазовых вен.
Факторами, увеличивающими риск варикозного расширения вен малого таза, служат тяжелые физические нагрузки; работа, сопряженная с вынужденным длительным нахождением в положении стоя или сидя; беременность и роды, травмы таза, отсутствие оргазма у женщины. Из гинекологических заболеваний наиболее существенное влияние на развитие ВРВМТ оказывают эндометриоз, опущение влагалища и матки, опухоли матки и яичников, ретрофлексия матки и др. Не исключается пусковая роль гормональной контрацепции и заместительной гормональной терапии.
Классификация ВРВМТ
Варикозное расширение вен малого таза может проявляться в двух формах: варикоза вен вульвы и промежности и синдрома венозного полнокровия. Более чем в половине случаев обе этих формы обусловливают и поддерживают течение друг друга. Изолированный вульварный и промежностный варикоз часто возникает в результате рефлюкса крови через сафенофеморальное соустье с поражением наружной половой вены и притока большой подкожной вены. Встречается у 30% беременных, после родов сохраняется у 2-10% женщин. Главным провоцирующим фактором варикоза вен промежности и вульвы служит давление растущей матки на подвздошную и нижнюю полую вены. Патоморфологической предпосылкой для варикозного расширения вен малого таза выступает рефлюкс крови по яичниковой вене.
Выделяют 3 степени выраженности варикозного расширения вен малого таза с учетом диаметра и локализации венозной эктазии:
- 1 степень – дилатированные сосуды имеют диаметр до 0,5 см и извитой ход; поражение может затрагивать любое из венозных сплетений малого таза;
- 2 степень – дилатированные сосуды имеют диаметр 0,6-1 см; поражение может носить тотальный характер или затрагивать яичниковое сплетение, или параметральные вены, или аркуатные вены миометрия;
- 3 степень – дилатированные сосуды имеют диаметр более 1 см при варикозе тотального типа или магистрального типа (параметральная локализация).
Симптомы ВРВМТ
Основу клинической картины вульварного и промежностного варикоза составляет видимое глазом расширение венозных сосудов в данной области. Субъективные жалобы могут включать ощущения зуда, дискомфорта, тяжести и распирающих болей в области наружных гениталий. При осмотре может выявляться отек половых губ. Возможно присоединение спонтанного или посттравматического кровотечения, чаще спровоцированного половым актом или родами. Ввиду истончения венозной стенки и высокого давления в варикозных венах остановка такого кровотечения сопряжена с определенными трудностями. Еще одним осложнением варикоза данной локализации может стать острый тромбофлебит вен промежности. В этом случае возникают интенсивные боли, гиперемия и отек кожи промежности. Пораженные варикозом вены становятся плотными и болезненными на ощупь. Развивается гипертермический синдром – повышение температуры тела до 37,5-38,0 °С.
Другая форма варикозного расширения вен малого таза – синдром венозного полнокровия – может давать полиморфную клиническую картину, в связи с чем часто принимается за воспалительную гинекологическую патологию, колит, цистит, пояснично-крестцовый радикулит и др. Наиболее постоянный признак – боли в нижней части живота, имеющие различную интенсивность, характер и иррадиацию. Чаще пациентки описывают свои ощущения как ноющие боли, отдающие в пояснично-крестцовую область, пах или промежность. Почти половина женщин с варикозным расширением вен малого таза отмечает усиление болевого синдрома во вторую фазу менструального цикла. Зачастую боли провоцируются половым актом, длительным сидением или стоянием, физической нагрузкой. Для синдрома венозного полнокровия малого таза типично наличие выраженного предменструального синдрома, альгодисменореи, диспареунии, дизурических расстройств.
Диагностика ВРВМТ
Диагностика варикозного расширения вен малого таза складывается из стандартного гинекологического осмотра, ультразвукового сканирования ОМТ и вен нижних конечностей, тазовой флебографии, КТ малого таза, лапароскопии. В обследовании пациенток с подозрением на ВРВМТ должны участвовать гинеколог и флеболог.
При осмотре наружных гениталий обнаруживаются расширенные поверхностные вены в области вульвы и промежности; при влагалищном исследовании определяется цианоз стенок влагалища, болезненность при пальпации живота. Подтвердить ВРВМТ позволяет сонография органов малого таза, при этом наиболее информативным является комбинированное УЗИ ТА+ТВ доступом. Исследование не только дает возможность выявить органическую патологию, но и с помощью режима ЦДК обнаружить конгломераты варикозно-расширенных вен с измененным кровотоком, патологический рефлюкс крови. По данным УЗДГ сосудов определяется снижение пиковой скорости кровотока в маточных, яичниковых и внутренних подвздошных венах. В рамках оценки флебологического статуса пациента целесообразно провести ультразвуковое ангиосканирование вен нижних конечностей.
С целью изучения локализации и распространенности варикозного расширения вен малого таза, состояния клапанной системы и венозных анастомозов, а также обнаружения тромбов производится чрезматочная флебография. При синдроме венозного полнокровия может быть показана селективная оварикография, предполагающая введение контраста непосредственно в яичниковые вены. При изолированном вульварно-промежностном варикозе используется варикография – контрастирование вен промежности. В настоящее время на смену рентгенконтрастным исследованием приходит КТ органов малого таза, не уступающая им по диагностической значимости. В рамках дифференциальной диагностики, а также при недостаточной информативности перечисленных методов, прибегают к диагностической лапароскопии.
Лечение ВРВМТ
Во время беременности возможно только симптоматическая терапия варикозного расширения вен малого таза. Рекомендуется ношение компрессионных колгот, прием флеботоников ( диосмин, гесперидин) по рекомендации сосудистого хирурга. Во II-III триместре может осуществляться флебосклерозирование варикозных вен промежности. Если в связи с варикозом существует высокий риск кровотечения во время самостоятельных родов, выбор делается в пользу оперативного родоразрешения.
Консервативная тактика может быть эффективной при ВРВМТ 1-2 степени. Курсовой прием веноактивных и антиагрегантных препаратов, НПВС, занятия лечебной физкультурой, восходящий контрастный душ, нормализация условий труда и физической активности, подбор компрессионного трикотажа и другие меры способны замедлить прогрессирование варикоза и значительно улучшить самочувствие. При возникновении дисфункциональных маточных кровотечений назначается гемостатическая терапия. В ряде случаев пациентке может потребоваться помощь психотерапевта.
Некупируемый болевой синдром, а также варикозное расширение вен малого таза 3 степени служат показанием для хирургического лечения патологии. К современным методам малоинвазивной хирургии относятся склерооблитерация или эмболизация яичниковых вен, которые выполняются под ангиографическим контролем. В ходе вмешательства под местной анестезией в просвет сосуда вводится склерозант или устанавливается эмболизационная спираль, в результате чего достигается облитерация/окклюзия гонадной вены. Возможной альтернативой может служить резекция яичниковых вен лапаротомным или забрюшинным доступом либо их эндоскопическое клиппирование. Если причиной ВРВМТ служит ретрофлексия матки, производится пластика ее связочного аппарата.
При изолированном вульварном и промежностном варикозе может быть осуществлена минифлебэктомия или флебэктомия в промежности. Операция нередко дополняется резекцией малых или больших половых губ. В случае сочетания варикоза вен промежности и нижних конечностей показана кроссэктомия.
Профилактика ВРВМТ
Превентивные меры, направленные на снижение риска возникновения и прогрессирования варикозного расширения вен малого таза, сводятся, главным образом, к нормализации образа жизни. В этом ряду ведущая роль принадлежит исключению длительных статических и тяжелых физических нагрузок, коррекции рациона питания (включение большого количества фруктов и овощей), отказу от алкоголя и курения. При начальных признаках варикоза рекомендуется лечебная и дыхательная гимнастика, ношение компрессионного трикотажа, проведение профилактических и противорецидивных курсов консервативной терапии. В этом случаев возможно достижение длительной ремиссии и улучшение качества жизни пациенток.
Источник
Варикозная болезнь в нашем организме может локализоваться не только на ногах. Область малого таза – это еще одно место, где тоже может быть варикоз. Патологическое состояние, при котором имеются расширенные вены в малом тазу, как правило, бывает у женщин и сопровождается дискомфортом и периодическими ноющими болями внизу живота. У мужчин тоже встречается варикоз малого таза, но проявляется он в основном расширением вен семенного канатика (варикоцеле). Данный патологический процесс у мужчин может сопровождаться дискомфортом, тяжестью в мошонке, болезненностью при интимной близости.
По статистике, варикоз малого таза или как еще его называют – синдром хронических тазовых болей, бывает в основном у молодых женщин – от 18 до 48 лет. Количество больных данным недугом с возрастом увеличивается в несколько раз. Статистика неутешительная. Так, в возрасте 18−19 лет, варикоз вен малого таза выявляется у 15−18% женщин, а к 48 годам их количество возрастает до 70−80%.
Причины возникновения варикоза малого таза:
Первая причина – это гиподинамия. К ней же относится специфика работы пациента, «сидячая» или «стоячая» работа. Из-за долгого нахождения человека в ортостазе венозный отток нарушается и это приводит к застою в малом тазу. Клапаны в патологически расширенных венах больше не прилегают плотно друг к другу, образуется просвет между створками и кровь из-за силы притяжения сливается вниз. В таких венах кровь сгущается, и это может привести впоследствии к тромбозу.
Вторая причина – беременность. Матка во время беременности увеличивается в размерах, начинает придавливать подлежащие вены. Так же при беременности происходит изменение гормонального фона, увеличивается объем циркулирующей крови в малом тазу.
Но, чтоб успокоить готовящихся к зачатию и беременности женщин – прямой опасности такой варикоз не несёт. При варикозе малого таза роды проходят, как правило, без особенностей. Неприятный момент – у 30−40% беременных женщин отмечается расширение вен вульвы и промежности. Но надо помнить, что сразу после родов, эти вены значительно уменьшаются, а через год совсем исчезают. После родов варикоз малого таза остается лишь у 2−6% пациенток.
Третья причина – наличие разного рода гинекологических патологий для лечения, которых используют гормональные препараты.
Четвертая причина – это курение. Очень опасно на фоне приема гормональных контрацептивов, курить. Курение способствует сгущению крови, как и гормональные контрацептивы. Отсюда и множество нелепых несчастных случаев известных в медицине, когда курящие девушки, принимавшие гормональные противозачаточные препараты, умирали от тромбоза.
Пятая причина – ожирение. При избыточной массе тела значительно увеличивается нагрузка на сосуды.
Шестая причина – экологическая обстановка в регионе проживания, загрязненность воздуха в городах, особенно в мегаполисах увеличивает риски развития варикоза.
Основные симптомы варикозного расширения вен малого таза:
- болезненно протекающие месячные;
- периодически возникающие боли внизу живота, а так же в области малого таза, с иррадиацией в крестец, поясницу, в промежность;
- Болезненность и дискомфорт в области вульвы или во влагалище, во время и после интимной близости;
- обильные слизистые выделения из влагалища, как правило, во второй половине фазы менструального цикла;
- видимое глазом расширение венозных сосудов в области гениталий, в паху. «Звездочки», «сеточки» на ягодицах и задней поверхности бедер.
ЧТО ДЕЛАТЬ ЕСЛИ ВЫ ОБНАРУЖИЛИ У СЕБЯ СИМПТОМЫ ВАРИКОЗА МАЛОГО ТАЗА?
Если все вышеперечисленное вы обнаружили у себя, то не тяните с визитом к врачу, иначе возможные осложнения не заставят себя долго ждать.
Первый доктор, к которому вы должны попасть на прием – это врач-гинеколог.
Он проведет осмотр, назначит все необходимые обследования. Всем пациентам с подозрением на варикоз малого таза производится ультразвуковое исследование органов брюшной полости.
Для уточнения диагноза, пациента направляют к врачу-флебологу. Им выполняется ультразвуковое дуплексное сканирование вен нижних конечностей (УЗДГ), которое позволяет получить полную картину о венозном оттоке.
В сложных случаях врач-флеболог может назначить дополнительные методы обследования (КТ, МРТ или диагностическую лапароскопию). Для установления точного диагноза и определения степени заболевания, этих исследований бывает достаточно.
Степени варикозного расширения вен малого таза:
1 степень – вены малого таза до 5 мм в диаметре (отмечается поражение любого венозного сплетения малого таза), ход сосуда уже приобретает извитой вид;
2 степень – размер вен от 6 до 10 мм; варикозно расширенные вены на УЗИ просматриваются как во всем малом тазу, так и могут поражать только яичниковые сплетения, или вены в области матки, или вены миометрия;
3 степень – это тотальный варикоз малого таза, варикозно расширенные вены имеют диаметр более 10 – 12 мм.
КАК ЛЕЧИТЬ ВАРИКОЗНОЕ РАСШИРЕНИЕ ВЕН МАЛОГО ТАЗА?
Немедикаментозные методы лечения:
- Борьба с гиподинамией. Если работа связана с длительным сидением или стоянием – через 1 – 1,5 часа;
- Отказ от курения, алкоголя (тем более, если вы беременны!);
- ношение компрессионного белья (чулки, колготы), для улучшения венозного оттока от нижних конечностей;
- ношение удобной обуви, отказ от высокого каблука;
- Диета (исключение из рациона соленого, острого, жаренного). Соленая пища всегда задерживает жидкость в организме, что приводит к отекам, повышению АД – тем самым отток крови по венам ухудшается. Необходимо включить в свой рацион больше клетчатки (фрукты, овощи, зелень);
- Контрастный душ, (особенно в области бедер, промежности, внизу живота);
- Лечебная физкультура и дыхательная гимнастика.
Медикаментозное лечение:
- Флеботоники (Флебодиа или Детралекс) – для улучшения тонуса варикозных вен, снижения их проницаемости;
- Экстракт каштана конского (эскузан) – для снятия воспаления и отечности;
- Троксерутин (троксевазин) – для улучшения оттока крови из варикозно расширенных вен, повышения тонуса вен, уменьшения воспаления и отеков;
- Витамин С (аскорутин) – для укрепления стенок сосудов, снижение их ломкости.
PS: Венозные гели и мази при лечении варикоза малого таза не применяют из-за внутреннего расположения пораженных вен.
Врачи рекомендуют обязательное сочетание медикаментозной терапии с ношением компрессионного трикотажа (чулки, колготы). Во время беременности возникает особенная необходимость в компрессионном белье. Так же при беременности из флеботоников можно использовать только Флебодиа и только во втором триместре, остальные препараты не рекомендуются.
Хирургическое лечение:
Хирургическая операция – это крайняя мера, которая применяется при невозможности и неэффективности медикаментозной коррекции, а заболевание очень запущенно и может вызвать ряд осложнений.
В зависимости от распространенности, расположения и диаметра патологических вен применяются различные методики. В случае, когда хирургическое вмешательство необходимо, подбор вида операционного пособия индивидуален, так как все зависит от локализации и распространенности.
Берегите свое здоровье!
Источник
Автор статьи
Ильина Ирина Юрьевна
Врач акушер-гинеколог, кандидат медицинских наук, доцент кафедры акушерства и гинекологии московского факультета РГМУ, главный врач медицинской клиники “Здоровая семья”.
Варикозное расширение вен малого таза у женщин как одно из проявлений дисплазии соединительной ткани.
Кафедра акушерства и гинекологии московского факультета ГОУ ВПО РОСЗДРАВА.
(Зав.кафедрой д.м.н., проф. Ю.Э. Доброхотова)
И.Ю. ИЛЬИНА, Ю.Э. ДОБРОХОТОВА, И.П. ТИТЧЕНКО, А.А. ГРУДКИН
г. Москва
Дисплазия соединительной ткани (ДСТ) представляет собой нарушение развития органов и тканей в эмбриогенезе и в постнатальном периоде (6, 12). Морфологической основой ДСТ служит снижение содержания отдельных видов коллагена или нарушение соотношения между ними, что ведет к снижению прочности соединительной ткани многих органов и систем (5, 6, 8, 11).
Внешним проявлением ДСТ служит наличие так называемых стигм дизэмбриогенеза, которые могут проявляться как явными уродствами, так и малозаметными признаками. Некоторые авторы считают, что основными причинами ДСТ является мультифакторное воздействие на плод в период внутриутробного развития. Это отягощенный перинатальный и натальный периоды: плохое здоровье матери, тератогенное воздействие на плод, в том числе и ятрогенное. Особенно значима роль неблагоприятной экологии (2, 6). Синтез коллагена нарушается не только при ДСТ, но и при гипотиреозе, низкокалорийном питании. Существенное влияние на распад коллагена оказывают эстрогены и глюкокортикоиды (1, 3).
Преобладание у женщин с варикозным расширением вен малого таза (ВРВМТ) симптомов, синдромов и заболеваний, являющихся системным проявлением ДСТ, послужило поводом для предположения о ведущей роли слабости соединительной ткани в генезе рассматриваемого заболевания (6, 9, 12). Проведенные клинические, биохимические и морфологические исследования соединительной ткани у здоровых женщин и у пациенток с ВРВМТ показали, что у последних преобладают маркеры, указывающие на наличие ДСТ (6).
Заболевание манифестирует у девочек с врожденной слабостью соединительной ткани в пубертатном возрасте, когда под действием эстрогенов происходит физиологическая и морфологическая перестройка венозной стенки органов малого таза. Таким образом, человек рождается уже запрограммированным на развитие варикозной болезни (6). Заболевание развивается не у всех женщин, имеющих ДСТ, однако большое влияние на развитие варикоза, либо на его степень, оказывают факторы риска, которые меняют условия гемодинамики в малом тазу, приводя к хроническому венозному застою в органах малого таза (6).
По современным представлениям, венозная система малого таза в процессе филогенеза возникла позже, чем артериальная. Таким образом, венозная система стоит на более высокой ступени филогенеза. Венозная сеть в несколько раз длиннее артериальной, а ее емкость значительно выше (4, 6).
Отличительной особенностью вен органов малого таза женщины является образование сплетений, служащих мощными сосудистыми коллекторами, выполняющими роль депо крови и осуществляющими анастомозирование крупных сосудов малого таза (6, 9). Наличие венозных сплетений определяет сложные гемодинамические условия венозного кровообращения и отсутствие зон изолированного оттока от матки и яичников (6, 9).
Дилятация вен обусловлена анатомо-физиологическими особенностями кровоснабжения органов малого таза. Анастомозирующие между собой маточно-влагалищное (plexus utero-vaginalis), пузырное (plexus vesicalis) и прямокишечное (plexus rectalis) сплетения несут кровь во внутреннюю подвздошную вену. Частично, сливаясь с ветвями маточных вен верхней трети тела матки, круглой и широкой связки матки, они направляются к воротам яичника, анастомозируют с его венами, составляя лозовидное (гроздевидное) сплетение (plexus pampiniformis ovarii). Дальнейший отток происходит в соединившейся из нескольких ветвей яичниковой вене. Справа, имея анастомоз с верхней брыжеечной веной, она впадает в нижнюю полую вену, а слева, анастомозируя с нижней брыжеечной веной, – в левую почечную вену. Отток крови от яичника осуществляется как через одноименную вену, так и по яичниковой ветви маточной вены, которая участвует в формировании маточно-влагалищного сплетения (9, 13, 15). Особенностью строения вен сплетений за исключением пузырного, впадающих во внутреннюю подвздошную вену, является отсутствие клапанов, которые имеются в магистральных венах (9, 18).
Состояние венозной системы матки существенно изменяется в зависимости от возраста женщины (4, 6). Рост вен продолжается примерно до 36 лет, в дальнейшем их размер в динамике постепенно уменьшается. После 40 лет вены миометрия постепенно уменьшаются в диаметре, деформируются и образуют своеобразные «клубки», а в постменопаузе происходит их частичная облитерация (6).
Роль анатомических различий венозной системы органов малого таза в развитии патологии исключительно велика. Особенности анатомической структуры вен и их отличие от артерий обусловлены, прежде всего, разными гемодинамическими функциями. Гемодинамика в венах такова, что даже в физиологических условиях создаются предпосылки для развития не только застоя (физиологический стаз), но и частично обратного тока (транзиторная регургитация). Венозная сеть малого таза женщины в силу особенностей строения, функционального состояния и гормональной зависимости, создает «идеальные» условия для развития варикозной болезни (6, 15).
В процессе жизни человека постепенное накопление неблагоприятных факторов (возраст, неблагоприятные условия труда, беременность и роды, перенесенные воспалительные заболевания внутренних гениталий, контрацепция) приводят со временем к срыву адаптации, возникновению хронического венозного застоя в малом тазу и развитию клинических форм заболевания (6, 8).
Большое влияние на формирование ВРВМТ у женщин со слабостью соединительной ткани оказывает поражение клапанного аппарата в основных венозных коллекторах малого таза. В отличие от венозных сосудов нижних конечностей вены малого таза испытывают недостаток клапанов и их функциональные возможности зависят от внешней поддерживающей системы, которая у женщин с ДСТ значительно ослаблена (6, 9).
Следствие ВРВМТ является каскад патологических реакций, приводящих к гипоксическим и трофическим изменениям в тканях органов малого таза, и формирующих клинику заболевания.
Таким образом, осознание того, что варикозная болезнь является проявлением системного поражения соединительной ткани, позволяет по новому подходить к лечению и профилактике заболевания (6).
К сожалению, варикозная болезнь нередко рассматривается как изолированное заболевание (6). А, между тем, без своевременного адекватного лечения, заболевание, которое сопровождает пациента на протяжении всей жизни, постепенно прогрессирует, и со временем приводит к существенному снижению качества жизни (6, 9).
По различным данным литературы данным заболевание встречается у 12-80% женщин (6, 12). Такой широкий диапазон можно объяснить следующим.
Во-первых, варикозное расширение вен поражает разные этажи малого таза. Например, по данным Н.В. Рымашевского и соавт. (6, 12), варикозным расширением овариальных вен – овариковарикоцеле, страдает 80% женщин. По данным Cotroneo A.R. et al. варикозное расширение вен широкой связки матки встречается у 1% женщин, а тотальное поражение венозной системы малого таза выявляется у 50% женщин (6).
Во-вторых, частота ВРВМТ существенно зависит от возраста женщины. По данным Г.Г. Киселевой (6, 7), данная патология встречается у девочек в возрасте от 3 до 17 лет в 19,4%, а по данным Н.В. Рымашевского и соавт. у женщин репродуктивного возраста заболевание встречается уже в 80% случаев (6, 12).
В-третьих, ВРВМТ часто сопутствует другим заболеваниям. Заболевание часто сопровождает воспалительные процессы внутренних половых органов, опущение матки и стенок влагалища (6, 12).
Факторы риска ВРВМТ многочисленны и разнообразны. Некоторыми авторами была найдена связь между заболеванием и перенесенной беременностью, воспалительными заболеваниями внутренних гениталий, условиями труда, возрастом, ослаблением связочного аппарата матки и придатков, перенесенными акушерскими и гинекологическими заболеваниями и т.д. (6, 8).
Разнообразие клиники ВРВМТ часто приводит к тому, что варикозная болезнь протекает под маской других гинекологических заболеваний. Кроме того, жалобы при ВРВМТ совпадают с наиболее частыми жалобами гинекологических больных. Поэтому, наиболее часто диагностические ошибки совершаются на этапе оценки клинических данных заболевания (6).
Ультразвуковое исследование предоставляет существенные возможности в диагностике нарушения венозной гемодинамики в органах малого таза у женщин, позволяя неинвазивно исследовать сосудистую систему в зоне интереса и проводить ее визуальный и количественный анализ (6, 9).
Высокая диагностическая ценность ультразвукового исследования заключается в возможности выявления органического поражения венозной системы малого таза уже на этапе доклинических форм заболевания, позволяя наметить пути профилактики ВРВМТ уже на начальном этапе (6, 12). Кроме того, данный метод обследования позволяет оценить результаты проводимого лечения (9, 10, 12).
Увеличение объема циркулирующей крови в венозном бассейне органов малого таза при ВРВМТ сопровождается флебогипертензией, распространяющейся на весь венозный сектор внутренних гениталий, что сопровождается формированием флебоэктазий (6). Внеорганные вены матки варикозно расширяются и приобретают чрезмерную извитость. На эхограммах появляются чрезмерно извитые анэхогенные структуры, проходящие по ребру матки (6, 9).
Варикозное расширение магистральных (внутренних подвздошных) вен обусловливает появление на эхограммах анэхогенных образований, проходящих по внутренним стенкам таза, с нечеткими контурами – магистральный тип ВРВМТ.
Косвенным признаком выраженного флебостаза во внутренних гениталиях, является появление в толще миометрия задней стенки матки расширенных внутриорганных (аркуатных) вен, прослеживающихся до внутреннего зева, в виде линейных анэхогенных включений (6, 8).
Основным критерием выраженного флебостаза в органах малого таза, который играет исключительную роль в диагностике ВРВМТ, является увеличение диаметра основных венозных коллекторов малого таза: маточных, яичниковых, внутренних подвздошных и аркуатных вен (6).
При расширении вен малого таза кривая скорости кровотока (КСК) имеет как монотонную кривую, так и двухфазную. По данным О.А. Орловой (9, 10) нормативными параметрами среднего значения скорости в положении пациентки лежа являются: в правой подвздошной вене – 10,4±2,7 см/с, а вен в проекции широкой и воронко-тазовых связок – 9,1±2,6 см/с. В норме эти показатели практически не меняются при использовании пробы с натуживанием. Венозный кровоток в дилятированных венах замедляется, что сказывается на параметрах скорости, которые значительно снижаются в пробе с натуживанием (9, 10).
В норме, при проведении допплерографии в спектральном режиме, в маточных венах регистрируется двухфазный кровоток, синхронизированный с дыханием. Среднее значение пиковой состолической скорости кровотока в маточных венах составляет 6,2±2,1 см/с (4, 6). С возрастом женщины средняя пиковая систолическая скорость венозного кровотока остается примерно на одном уровне.
Увеличивающийся объем циркулирующей крови в венозном бассейне органов малого таза, обусловленный ВРВМТ, сопровождается значительным снижением скорости кровотока в маточных венах (6, 9). Диагностическим критерием ВРВМТ служит снижение пиковой систолической скорости венозного кровотока в маточных венах (6).
Расширение вен аркуатного сплетения редко бывает изолированным, как правило, это сочетается с варикозным расширением вен параметрия, овариального и прямокишечного сплетения, а также венами нижних конечностей, т.е. является звеном варикозной болезни. Преимущественно выявляется расширение аркуатного сплетения у женщин, имеющих в анамнезе роды, однако, это встречается и у нерожавших. В редких случаях отмечается расширение и радиальных вен (9, 12).
В норме диаметр сосудов аркуатного сплетения менее 2мм (9). При ультразвуковой диагностике расширение аркуатного сплетения представляет собой множественные анэхогенные включения округло-овальной или вытянутой формы, диаметр которых превышает 2мм. Если в норме венозный кровоток имеет монофазный тип, и линейная скорость не превышает 10 см/с, в тех случаях, когда определяется значительное расширение просвета аркуатных вен, то может появляться волнообразная форма спектральной кривой (9). При проведении пробы с натуживанием происходит не только снижение скоростных показателей, но даже может регистрироваться нулевая скорость кровотока (9).
Для практической работы используется классификация ВРВМТ, в которой используется сочетание основных критериев заболевания – локализация патологического процесса, его степень и клиническое течение:
- варикозное расширение яичниковых вен (рассыпной тип) (овариковарикоцеле) (локальное, сочетанное);
- варикозное расширение маточных вен (магистральных) (локальное, сочетанное);
- варикозное расширение внутренних подвздошных (магистральных) вен (локальное, сочетанное);
- варикозное расширение аркуатных вен (рассыпной тип);
- тотальное варикозное расширение вен малого таза.
А.Е. Волков и соавт. предлагают следующую эхографическую классификацию варикозного расширения вен малого таза (6, 9):
1 степень – диаметр вены до 5мм (любого венозного сплетения малого таза);
2 степень – диаметр вены с 6 до 10мм при тотальном типе варикозного расширения, или при рассыпной эктазии яичникового сплетения, или при варикозном расширении параметральных вен;
3 степень – диаметр вены более 10мм при тотальном типе варикозного расширения или при магистральном типе параметральной локализации.
По клиническому течению различают следующие стадии ВРВМТ:
- доклиническая стадия, при которой имеются ультразвуковые признаки ВРВМТ, однако отсутствуют клинические проявления заболевания;
- развернутая стадия, когда присоединяются клинические проявления заболевания;
- стадия ремиссии, для которой характерно уменьшение степени ВРВМТ и отсутствие клинических симптомов заболевания.
Варикозная болезнь – это хроническое заболевание, существенно снижающее качество жизни больных. К сожалению, полностью вылечить его невозможно.
Оперативные методы лечения данной патологии в гинекологии оправданы лишь при варикозном расширении овариальных вен – овариковарикоцеле (6, 10). Существует альтернатива операции – чрезкатетерная эмболизация яичниковых вен, которая менее травматична. Однако существенным недостатком этого метода является высокая частота рецидивирования патологического процесса (6, 9, 17).
Консервативное лечение ВРВМТ лишено многих недостатков оперативных методов лечения. При назначении лечения важно учитывать то, что основным патогенетическим звеном данного заболевания является дисплазия соединительной ткани.
В лекарственной терапии ВРВМТ используются препараты различных фармакологических групп. В основном применяется сочетание одного из венотропных препаратов с антиагрегантом.
Используются обычно высокоэффективные поливалентные флеботоники (детралекс, гинкор форт), троксерутин, рутозид и препараты для системной энзимотерапии (вобэнзим, флогэнзим) (6, 16).
С целью улучшения микроциркуляции и нормализации гемореологии в органах малого таза целесообразно использовать пентоксифиллин (трентал).
Основной принцип при лечении ВРВМТ – периодический курсовой прием препаратов.
Главной задачей медикаментозной терапии, направленной на укрепление соединительной ткани, является коррекция метаболических нарушений, стимуляция коллагенообразования и стабилизация обмена гликозаминогликанов (6, 8). Медикаментозное воздействие на систему соединительной ткани рассматривается с позиции влияния различных макро-, микроэлементов, витаминов, биостимуляторов на синтез коллагена (8).
Ведущими микро- и макроэлементами, участвующими в биосинтезе коллагена является медь, цинк и магний. Медь – важный ко-фактор, определяющий активность ферментов, участвующих в образовании поперечных сшивок коллагена. Цинк является ко-фактором целого ряда ферментов, участвующих, как в биосинтезе коллагена, так и нормальной минерализации костной ткани. Магний – уникальный макроэлемент, входящий в состав 300 ферментов, способствует усвоению кальция и фосфора. Магний, нормализуя процессы нервно-мышечной передачи, купирует проявления вегетативной дисфункции на различных уровнях. Считается, что этот макроэлемент опосредованно влияет на синтез коллагена через воздействие на высший вегетативный центр – гипоталамус (8).
Учитывая все вышесказанное, становится очевидным, что своевременное выявление пациенток с дисплазией соединительной ткани, угрожаемых по развитию варикозного расширения вен малого таза, также ранняя диагностика ВРВМТ еще на доклиническом этапе с помощью ультразвукового и допплерометрического методов исследования позволит провести мероприятия, направленные на профилактику развития данного состояния. Основная метаболическ
