Мышечная дистрофия ног защемление сосудов у ребенка
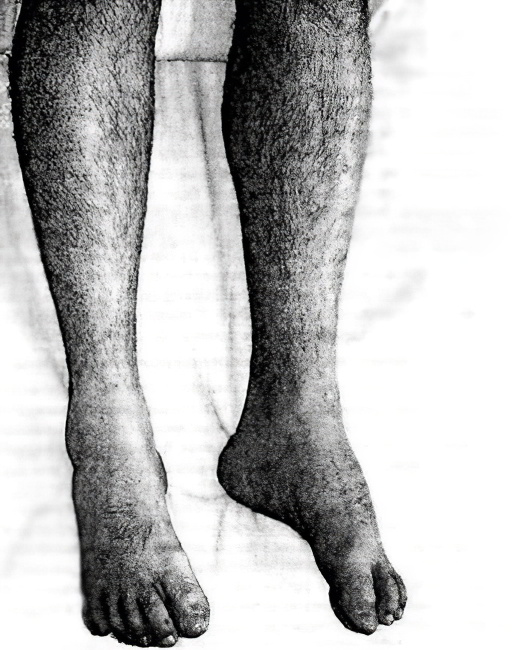
Мышечная дистрофия у детей относится к заболеваниям наследственного характера. Происходит нарушение функции волокон. Данная патология может передаваться по наследству. Дистрофия мышц является неизлечимой болезнью. Только поддерживающая терапия может значительно улучшить состояние ребенка. Терапия заключается в том что, назначаются физиотерапевтические процедуры.
Разновидности мышечных дистрофий
Если изучить все виды дистрофии, то их существует огромное множество. Но все они встречаются довольно редко. Наблюдается четыре типа дистрофий:
- Миопатия псевдогипертрофического происхождения;
- Болезнь Беккера;
- Миотония врожденного генеза;
- Дистрофия мышц плеча и дегенерация газового участка.
Самым распространенным среди всех дистрофий является миопатия псевдогипертрофического происхождения. Часто встречается у мальчиков, у девочек такая патология не диагностируется. По статистическим данным встречается у каждого трехтысячного ребенка. Первые признаки заболевания появляются в раннем детстве. Далее происходит прогрессирование снижения функции мышечных волокон, что приводит к падению активности.
Что касается Болезни Беккера, то встречается реже, чем предыдущая патология. Клинические проявления более скудные, их поначалу даже сложно диагностировать. Но, так или иначе, ребенок становится инвалидом.
Если диагностирована миотония дистрофического или врожденного происхождения, то в первую очередь ребенку тяжело дышать – это является основополагающим симптомом. После чего, сразу начинают ослабевать все группы мышц больного. Одинаково болеют как девочки, так и мальчики.
Среди всех дистрофий, самым редко встречающимся видом является поражение мышц плеча и газового пояса. Очень тяжелая патология, ухудшается качество жизни малыша.
Причины
Если мальчик заболевает миодистрофией, то исход крайне неблагоприятный. Такие больные живут максимум до 22-х лет. Если же у ребенка диагностирована болезнь Беккера, то исходом является инвалидность. Если проходит 20 лет с начала заболевания, то резко ухудшается активность человека, вплоть до прикованности к креслу.
Что касается миотонии врожденного генеза, то такие детки долго не живут. Но были случаи, когда новорожденные переживали первые сутки, далее могли прожить еще лет 15, но не более.
Абсолютно все разновидности патологии возникают из-за некоторых сбоев в генетической цепи. Если глубоко вдаться в подробности, нарушается структура на Х-хромосоме. Данная единица отвечает за выработку такого белка, как дистрофин. Он необходим для формирования нормальной функции мышечной ткани. Если происходит сбой в этом белке, то наступает дисфункция волокон и всего связочного аппарата организма.
Женский пол при данном заболевании является «переносчиком» патологического гена. Очень редко болеют девочки. Это связано с тем, что женский пол имеет две Х- хромосомы. Исходя из этого, происходит компенсация со второй Х-хромосомы.
Как только передается дефектный ген плоду мужского рода, то мальчик начинает заболевать. Это потому, что у мужского пола одна Х-хромосома. Поэтому компенсации от второй хромосомы не получится никогда.
Если сыновья являются непосредственными носителями патологического гена, то шансы передать по наследству становится около 50%. И около 50% всех девочек являются носителями мышечной дистрофии. Наблюдались казуистические случаи, когда ребенок заболевал, но в роду данной патологии не наблюдалось.
Диагностика
Выявить у детей раннего возраста заболевание не представляет никакой сложности. Достаточно изучить анамнез больного ребенка и провести клиническое обследование. Для точности доктор берет кровь больного и изучает ее в лабораторных условиях. Если наблюдается повышенное количество в крови креатинфосфокиназы, то можно подозревать, что ребенок болен. В нормальном состоянии этот фермент находится в мышечных волокнах пациента.
Также для проведения диагностики применяют:
- Электромиографию (с точностью выявляет активность электрического потенциала мышечной ткани);
- Эхокардиограмму ( для исключения сердечной патологии, ведь сердце – это мышца);
- Биопсию мышечных волокон.
Биопсия берется у ребенка для того, чтобы изучить структурные изменения в волокнах. Это могут быть снижение коллагена или наличие избыточного отложение тканей жирового происхождения.
Лечение
В нынешнее время полностью купировать заболевание невозможно. Не существует каких-либо лекарственных препаратов или иных процедур, чтобы восстановить пораженные участки волокон.
Лечебная терапия данного патологического процесса направлена на приостановление прогрессирования деструкции. Для этого назначается:
- Витаминотерапия;
- Препараты АТФ;
- Кортикостероиды;
- Лечебная физкультура;
- Предупреждение развития сколиоза, а также контрактуры ног.
Если выполнять данные пункты, то можно притормозить развитие заболевания. Проводить лечение нужно исключительно после рекомендации врача. Если не соблюдать все настояния специалиста или вовсе не лечить ребенка, то может настигнуть летальный исход.
- Советуем почитать про: виды дистрофии у детей
Профилактика
Для того чтобы предупредить данное заболевание у будущего потомства, существуют некоторые рекомендации. К ним относится:
- Если мать планирует забеременеть, то необходимо провести лабораторное исследование на присутствие в организме генов патологического происхождения. Также нужно тщательно изучить генеалогическое древо, чтобы исключить мышечную дистрофию.
- Обследовать отца на наличие патологических генов. Ведь это также играет важную роль для предотвращения рождения больного ребенка.
- Строгое соблюдение всех профилактических мер в случае осложнений у пациента.
Если соблюдать профилактические пункты, то можно исключить появление детей с данным заболеванием.
Источник

Вследствие патологических изменений в организме человека скелетная мышца начинает истончаться, деформироваться, затем происходит её замещение соединительной тканью, неспособной к сокращению, то есть происходит атрофия мышц. Как результат снижается двигательная способность пораженной мышцы, а при значительном её перерождении происходит полный паралич, больной теряет способность самостоятельно передвигаться.
Причины атрофии мышц ног, бедра и голени
Причин для развития атрофии мышц нижних конечностей может быть несколько:
– снижение метаболизма и старение организма с возрастом;
– как результат заболеваний эндокринной системы и гормонального сбоя в организме;
– хронические заболевания пищеварительного тракта, соединительной ткани;
– нарушение регуляции мышечного тонуса при поражении периферических нервов, полиневритах, как проявление осложнений некоторых инфекционных и паразитарных заболеваний, хронических отравлениях;
– плохая наследственность – врожденная ферментопатия или генетические нарушения;
– неполноценное, недостаточное питание;
– как посттравматические осложнения или при постоянной физической нагрузке.
Заболевания, связанные с атрофией мышц, как правило, относятся к редким врождённым генетическим заболеваниям, которые проявляться начинают уже в детстве.
Симптомы атрофии мышц ног, бедра и голени
В самом начале заболевания характерным симптомом является быстрая утомляемость в ногах, мышечная слабость при длительной физической нагрузке. Заметно увеличиваются икроножные мышцы. Атрофия обычно начинается с проксимальных (ближайших к телу) групп мышц нижних конечностей. Проявляется это в ограничении двигательной функции ног – больному тяжело подниматься по лестнице и вставать из горизонтального положения. Со временем изменяется походка.
Атрофия мышц развивается медленно и длится годами. Болезнь может распространяться как на одну, так и на обе стороны; процесс может быть как симметричным, так и ассиметричным. Все проявления зависят от причин и формы заболевания, возраста и состояния организма пациента. Клинические проявления заключаются в нарастающей слабости в нижних конечностях, появляется дрожание. Больные испытывают неприятные ощущения, чувство ползанья мурашек под кожей.
Самым характерным признаком развивающейся мышечной атрофии является уменьшение в объёме пораженной мышцы, что замечается даже самим больным на ранней стадии заболевания. Все труднее становится передвигаться без посторонней помощи, особенно тяжело подниматься и спускаться по лестнице. Заболевание протекает хронически, отмечаются периоды рецидивов (с сильными болями в пораженной мышце) и ремиссий с незначительным угасанием симптоматики.
Для первичной формы атрофии мышц характерно поражение самой мышцы, её двигательных нейронов, обусловленное неблагоприятной наследственностью или рядом других причин – травмами, ушибами, физическим перенапряжением. Больной очень быстро утомляется, мускулатура теряет тонус, характерны непроизвольные подергивания конечностей.
Вторичное поражение мышечной ткани нижних конечностей называется невральной амиотрофией, наиболее часто является последствием травм или перенесенных инфекционных заболеваний, как следствие генетической патологии. При этом страдают мышцы голеней и стоп, происходит их деформация. Стопа как будто бы висит, и чтобы не цепляться ею за пол человек начинает высоко поднимать колени при ходьбе. По мере прогрессирования и распространения процесса, атрофия мышц с ног переходит на кисти рук и предплечья.
Миотония, сцепленная с полом, протекающая с атрофией мышц ног

Псевдогипертрофическая форма Дюшенна относится к самым распространенным формам миопатии, сцепленной с полом. Заболевание встречается только у мальчиков. Ранние симптомы патологии появляются в первые пять лет жизни ребенка. К характерным симптомам относится атрофия мышц ног и мышц тазового пояса. Рано развиваются псевдогипертрофии, особенно в области икроножных мышц, реже поражаются дельтовидные мышцы. Появляются также концевые атрофии мышц, ретракции сухожилий, главным образом ахиллова, пропадают рефлексы, больше всего это заметно при проверке коленных рефлексов. Ребенок с трудом поднимается вверх по лестнице, опираясь при ходьбе руками о бедра, не может прыгать, ему тяжело подниматься с пола. Постепенно развивается слабость, атрофируются мышцы плечевого пояса, а спустя некоторое время ребенок не может подняться с постели. Среди поздних проявлений заболеваний можно отметить появление контрактуры, причиной которой становится ретракция сухожилий, формирование «конской» стопы.
Как правило, дети с данным врожденным генетическим заболеванием не доживают до 14 лет.
Патология сопровождается также изменениями со стороны сердечной мышцы, поражается головной мозг, ребенок отстает в развитии. Слабость дыхательных мышц становится причиной плохой вентиляции легких, что способствует развитию пневмонии. Течение пневмонии осложняется слабостью сердечной мышцы, что является самой распространенной причиной смерти пациентов. Для формы Дюшенна характерно плейотропное влияние патологического гена.
В середине ХХ века Беккером был описан доброкачественный вариант миопатии, сцепленной с полом, эта форма заболевания носит его имя. Первые симптомы патологии появляются после 20 лет. На начальном этапе заметна псевдогипертрофия икроножных мышц. Атрофия мышц ног развивается медленно, постепенно охватывая мышцы тазового пояса и бедер. Интеллект при этой форме сохраняется. Эти разновидности заболевания характеризуются повреждениями различных генов, располагающихся в двух локусах половой Х-хромосомы, являясь генокопиями. В одной семье сразу две формы заболевания не встречаются.
Диагностика атрофии мышц ног, бедра и голени
Для того, чтобы диагностировать атрофию мышц необходимо собрать тщательный анамнез, в том числе и узнать о наследственных и хронических заболеваниях. Назначается развернутый анализ крови с обязательным определением СОЭ, глюкозы, печеночных проб. Обязательна электромиография и иногда биопсия нервных клеток, а также исследование нервной проводимости. При наличии в анамнезе хронических заболеваний или перенесенных инфекционных, по показаниям проводится дополнительное обследование.
Лечение атрофии мышц ног, бедра и голени
При выборе лечения основное внимание уделяют причинам, из-за которых развилось заболевание. Учитывается возраст пациента, распространенность и тяжесть патологического процесса. Медикаментозное лечение, проводимое курсами, способно приостановить процесс и даже приводит к некоторым улучшениям. Немаловажную роль играет назначение физиотерапевтического лечения, лечебного массажа, электролечения, лечебной гимнастики. Также при лечении атрофии мышц нередко практикуют переливание крови. Соблюдение всех рекомендаций позволяет больным вести практически нормальный образ жизни на протяжении длительного времени.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
Мышечные дистрофии у детей: миодистрофии Дюшенна, БеккераМышечные дистрофии – это группа наследственных заболеваний с дегенерацией мышц, часто прогрессирующего характера. В конечном счёте это приводит к необратимой деструкции мышечных клеток. Значительно повышается активность КФК сыворотки. В некоторых странах, например Уэльсе, проводится скрининг новорождённых на дистрофию Дюшенна, так что больные дети выявляются при неонатальном скрининговом тесте по повышенной активности КФК. У детей наблюдаются переваливающаяся походка, задержка речевого развития и необходимость переступания каждой ступеньки обеими ногами. Хотя средний возраст выявления диагноза — 5,5 лет, симптоматика у детей часто развивается намного раньше. Может развиваться селективная атрофия мышц, особенно стернальной головки большой грудной мышцы и плечелучевых мышц. В связи с замещением мышечных волокон жировой и соединительной тканью развивается псевдогипертрофия икроножных мышц. В первые школьные годы больные мальчики лишь более медлительны и неуклюжи, чем их сверстники. Прогрессирующая мышечная атрофия и слабость приводят к тому, что ребёнок приблизительно к 10-14 годам перестаёт самостоятельно передвигаться. Смерть наступает в конце второго десятилетия или около 20 лет от дыхательной недостаточности или сопутствующей кардиомиопатии. Приблизительно у 1/3 больных детей наблюдается умственная отсталость. Частым осложнением является сколиоз.
Лечение миодистрофии Дюшенна. Специальные упражнения помогают сохранять мышечную силу и движения и замедляют развитие сколиоза. Следует проводить профилактику контрактур, особенно в голеностопных суставах, с помощью пассивного растяжения и надевания шин на ночь. Способность ходить можно продлить ношением ортезов, особенно таких, которые позволяют ребёнку самостоятельно двигаться, наклоняться. Для облегчения самостоятельных движений может потребоваться удлинение ахилловых сухожилий. Внимание к поддержанию правильной осанки в положении сидя помогает снизить риск сколиоза. Искривление позвоночника корректируют с помощью туловищного корсета, моделированного кресла и редко — хирургической имплантацией металлической конструкции в позвоночник. В позднем периоде заболевания в связи со слабостью межрёберных мышц появляются эпизоды ночной гипоксии с утомляемостью и раздражительностью. Вспомогательное дыхание, особенно в режиме СРАР или NIPPV, повышает качество жизни. При всех хронических инвалидизирующих заболеваниях существуют родительские группы самопомощи, которые являются непрерывным источником информации и поддержки для семей. Больных детей следует периодически наблюдать в специализированных региональных центрах. Амбулаторных пациентов с миодистрофией Дюшенна успешно лечат глюкокортикоидами (преднизолоном по 10 дней в месяц) для сохранения двигательной активности и профилактики сколиоза. Точный механизм, с помощью которого глюкокортикоиды повышают силу при миодистрофии Дюшенна, неизвестен, но их потенциальные положительные эффекты включают блокаду мышечного протеолиза, стимуляцию пролиферации миобластов, улучшение мышечной репарации, противовоспалительный и иммуносупрессивный эффект, снижение концентрации кальция в цитозоле и активацию регуляции утрофина, изменение экспрессии генов скелетной мускулатуры. Возможно выявление женщин-носительниц при субклиническом повышении активности КФК или при выявлении делеции гена в анализе ДНК. Таким образом, возможна антенатальная диагностика. Миодистрофия БеккераПри миодистрофии Беккера синтезируется небольшое количество функционально активного дистрофина. Проявления сходны с миодистрофией Дюшенна, но клинически заболевание прогрессирует медленнее. Средний возраст начала — 11 лет, утрата способности ходить — ближе к 30 годам, смерть наступает после 40 лет, хотя всё это очень индивидуально. Некоторое окрашивание дистрофина обнаруживается в биоптатах мышц по сравнению с его полным отсутствием в биоптатах у детей с миодистрофией Дюшенна. Врождённые мышечные дистрофииЭто гетерогенная группа заболеваний, большинство из которых наследуется по рецессивному типу, проявляется мышечной слабостью при рождении или в грудном периоде. Характерно медленное нарастание слабости проксимальных мышц с тенденцией к развитию контрактур при утрате способности ходить. У некоторых может быть более статичное течение заболевания. При биопсии выявляют признаки дистрофии с уменьшением таких специфических белков, как мерозин. Эти дистрофии бывают связаны с пороками развития ЦНС, проявляющимися задержкой умственного развития. – Также рекомендуем “Воспалительные миопатии у детей: острый инфекционный миозит и дерматомиозит” Оглавление темы “Детская неврология”:
|
Источник

