Наложение лигатур на кровеносные сосуды
ПЕРЕВЯЗКА КРОВЕНОСНЫХ СОСУДОВ (vinctura vasorum; син.: лигирование сосудов, наложение лигатуры на сосуд) — оперативный прием, цель к-рого постоянное полное закрытие просвета кровеносного сосуда с помощью нити (лигатуры). Лигатура может быть заменена клипированием сосудов (см.) или прошиванием специальными сшивающими аппаратами типа УКЛ (см. Сшивающие аппараты).
Показания
Перевязку кровеносных сосудов применяют чаще всего для окончательной остановки кровотечения (см.) при операциях, травме сосудов, разрыве и изъязвлении сосудистой стенки; при удалении органа или его части (перевязка и пересечение легочных сосуд#в при пульмонэктомии, почечных — при нефрэктомии, желудочных — при резекции или экстирпации желудка); для уменьшения кровопотери в процессе операции (напр., перевязка наружной сонной артерии и ее ветвей перед удалением гемангиомы лица); с целью профилактики аррозивного кровотечения из инфицированного магистрального сосуда или протеза (в этом случае производят Перевязку кровеносных сосудов на протяжении); как метод лечения врожденных пороков (напр., открытого артериального протока); как этап операции при варикозной болезни вен нижних конечностей и посттромботической болезни (напр., перевязка перфорантных вен по Линтону или Коккетту); как меру профилактики эмболии легочной артерии при острых венозных тромбозах.
Перевязка магистральных артерий конечностей создает опасность ишемической гангрены и в срочных случаях должна применяться только при невозможности наложения сосудистого шва.
Подготовка
При подготовке к плановой перевязке сосуда (напр., по поводу травматической аневризмы) необходимо определить возможности коллатерального кровообращения. Для этого применяют пробы Короткова, Мошковича, Русанова, Генле (см. Коллатерали сосудистые), а также капилляроскопию (см.), ангиографию (см.). Если позволяет время, проводят предоперационную тренировку коллатералей (см.).
Для выполнения П. к. с. необходимы кровоостанавливающие зажимы (см. Зажимы хирургические), диссекторы, ножницы, пинцеты, вилка для низведения лигатур, хирургические иглы, в т. ч. атравматические (см. Иглы медицинские), лигатуры из кетгута, шелка, лавсана и др. (см. Шовный материал). Кетгут (см.) употребляют для перевязки мелких сосудов, чаще в подкожной клетчатке. Для перевязки более крупных сосудов используют шелк (см.), а также нити из синтетических материалов, к-рым отдают предпочтение, т. к. они вызывают меньшую реакцию со стороны окружающих тканей и не фрагментируются .
Техника перевязки
П. к. с. осуществляют в ране и на протяжении. В ране более крупные сосуды перевязывают каждый в отдельности, мелкие — путем наложения Z-образного или кисетного шва, захватывающего окружающие ткани, или останавливают кровотечение путем диатермокоагуляции. В частности, при лапаротомии, торакотомий и нек-рых других доступах П. к. с. сочетают с диатермокоагуляцией. П. к. с. на протяжении чаще всего является вынужденным приемом, когда не удается произвести П. к. с. в ране. Обычно это бывает при сильных кровотечениях в инфицированной ране, при аррозии сосуда. Для обнажения сосудов на протяжении используют типичные доступы, широко обнажают сосудистый пучок. Выделение сосудов производят с помощью ножниц и диссектора или зажимов иного типа. Из раны предварительно удаляют кровь тампонами и салфетками или лучше с помощью отсоса, после чего становится видным пересеченный кровеносный сосуд.
При типичном варианте П. к. с. конец сосуда захватывают зажимом, не выделяя его из окружающих тканей. Ассистент поднимает зажим кверху, а хирург подводит под него лигатуру (см.), обязательно обойдя лигатурой конец зажима (в глубокой ране иногда удобнее подводить нить под кровоостанавливающий зажим с помощью другого зажима или специального инструмента типа вилки), и завязывает первый узел. Затем ассистент снимает кровоостанавливающий зажим, а хирург, дополнительно подтянув первый узел, завязывает второй. При использовании синтетической нити необходимо завязать 3—5 узлов.
Второй вариант П. к. с. применяют, напр., при резекции желудка, когда необходимо пересечь малый сальник. На участок сальника накладывают два зажима, между к-рыми его пересекают; сосуды вместе с тканью сальника перевязывают (чаще с прошиванием сальника). Та-цой же вариант’ П. к. с. возможен при резекции кишечника и др.

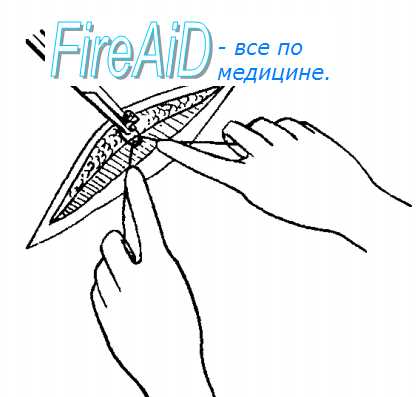
Рис. 1. Схематическое изображение перевязки сосуда на протяжении: под выделенный сосуд подводится двойная лигатура.
Третий вариант П. к. с. чаще всего используют при лигировании крупных сосудов. В этих случаях сосуд (вену или артерию) предварительно выделяют и под него с помощью диссектора подводят (рис. 1) и завязывают две лигатуры, между к-рыми сосуд пересекают. Точно так же сосуд можно пересечь между двумя зажимами и перевязать его концы. При лигировании крупных сосудов для надежности каждый конец лучше перевязать двумя нитями, причем вторую лигатуру наложить с прошиванием атравматической иглой. Возможны и другие варианты перевязки крупных сосудов. Так, перевязку тонкостенного сосуда можно произвести, наложив предварительно с помощью атравматической иглы П-образный или простой шов, захватывающий наружную оболочку сосуда. В случаях, когда стенка сосуда резко истончена и лигатура может легко прорезать ее, при прошивании сосуда применяют прокладки из тефлонового войлока.
При повреждении аорты или крупных магистральных сосудов применяются сосудистый шов (см.), наложенный с помощью атравматической иглы, и реконструкция сосудов. В случае выраженного кальциноза сосуда швы накладывают через наружную оболочку и по всей окружности сосуда, затем завязывают. Если невозможно сделать эти операции при первичной обработке раны, больного необходимо транспортировать в специализированное сосудистое отделение, применив временный сосудистый шунт (см. Шунтирование кровеносных сосудов).
Описанные варианты П. к. с. пригодны для перевязки как артерии, так и вены. Однако при перевязке магистральной вены чаще накладывают атравматический шов, а для полых и других крупных вен атравматический шов подкрепляют прокладкой. При отсутствии тефлоновой или другой синтетической прокладки с этой же целью могут быть использованы кусочки фасции или мышцы.

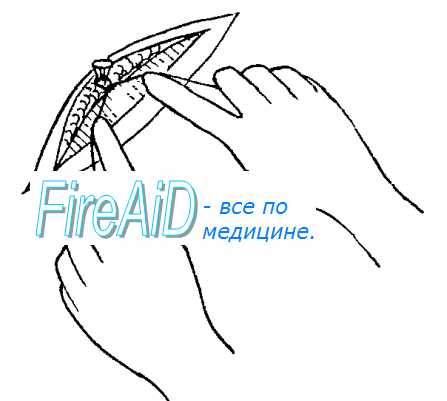
Рис. 2. Схематическое изображение боковой перевязки сосуда: внизу — правильная, вверху — неправильная.
Относительно редкую пристеночную П. к. с. (чаще на венах) производят гл. обр. при отрыве боковых ветвей сосуда. В таких случаях стенку сосуда в месте дефекта захватывают зажимом и накладывают тонкую лигатуру; при неправильном выполнении этой операции возможно сужение вены (рис. 2). При таком же дефекте артерии или крупной вены используют только сосудистый шов. При одновременном повреждении магистральной артерии и вены осуществляют реконструкцию как артерии, так и вены.
В военно-полевых условиях, когда перевязка магистральной артерии может оказаться единственно возможным средством остановки кровотечения, для предотвращения так наз. венного дренажа может быть применена хорошо зарекомендовавшая себя во время войны операция Оппеля, при к-рой наряду с артерией перевязывается и одноименная вена.
С целью профилактики ишемических расстройств в конечности во время операции в периферический конец артерии переливают кровь, производят десимпатизацию центрального конца и круговое рассечение наружной оболочки вблизи лигатуры по Русанову. Необходимо учитывать также, что перевязка нек-рых артерий (общей сонной, бедренной в зоне приводящего канала, подколенной), особенно чревата серьезными ишемическими расстройствами вплоть до гангрены, поэтому уровень ее должен определяться наличием коллатеральных ветвей. Так, перевязку бедренной артерии целесообразно производить дистальнее отхождения глубокой бедренной артерии; перевязку подколенной артерии — с сохранением латеральной и медиальной верхних коленных артерий; перевязку плечевой артерии — дистальнее коллатеральных (средней, лучевой и верхней локтевой) артерий.
Послеоперационный период
При больших операциях (торакотомий, торакофренолюм-ботомии и др.) для контроля за гемостазом и удаления скапливающейся геморрагической жидкости в полость вводят дренажи (см. Дренирование). Дренаж дает возможность проконтролировать тщательность П. к. с. в течение первых двух суток после операции.
После перевязки магистральных сосудов важно поддерживать нормальные гемодинамику (учитывая показатели АД, центрального венозного давления, объем циркулирующей крови и др.), кислотно-щелочное равновесие и другие показатели гомеостаза (см.). Для снятия спазма периферических сосудов целесообразно использовать спазмолитики (папаверин, но-шпу и др.), перидуральную анестезию (см. Анестезия местная). Для улучшения микроциркуляции и реологических свойств крови применяют инфузию реополиглюкина, персантина, курантила. Симптомы ишемии конечности, вызванные перевязкой магистрали, служат показанием к применению новокаиновой блокады поясничных (или шейных) симпатических ганглиев.
Осложнения
Кроме явлений ишемии (см.), возможны вторичные кровотечения в раннем и позднем послеоперационных периодах. Если кровотечение значительное, то показана срочная повторная операция. При незначительных кровотечениях могут быть использованы давящая повязка, наложение дополнительных швов и т. п.
См. также Кровеносные сосуды.
Библиография:
Захарова Г. Н., Лосев Р. 3. и Гаврилов В. А. Лечение повреждений магистральных кровеносных сосудов конечностей, Саратов, 1979;
Лыткин М. И. и Коломиец В. П. Острая травма магистральных кровеносных сосудов, Л., 1973; Петровский Б. В. и Милонов О. Б. Хирургия аневризм периферических сосудов, М., 1970; Покровский А. В. Клиническая ангиология, М., 1979; Шалимов А. А. и Дрюк Н. Ф. Хирургия аорты и магистральных артерий, Киев, 1979.
А. В. Покровский.
Источник
Пациентам с необратимыми поражениями сердечно-сосудистой системы показана процедура с названием «лигирование». Что это за манипуляция и как проводится рассказывается далее.
Что это такое
Лигирование варикозно расширенных вен – это вид хирургического вмешательства. Представляет перевязку сосуда специальными нитями или кольцами.
Поврежденный участок обводят и затягивают лигатурой. Терапия проводится под местной анестезией.
Этот эффективный метод помогает полностью вывести поврежденный сосудистый участок из общей системы.
Суть процедуры
Лигирование сосуда считается самым эффективным методом остановки кровотечения. Перевязку проводят через специальный разрез.
Перевязка при варикозном расширении вен нижних конечностей, возможно только комплексно с другими способами хирургического вмешательства.
Проксимальное лигирование проводят при варикозе кишечника и пищевода. Желудочный варикоз лечат с методом эндоскопических манипуляций. С помощью специального оборудования на каждый узел натягивают латексное кольцо.
Показания
Основные показания к проведению:
- оперативное вмешательство;
- разрыв сосудистых стенок;
- необратимые сосудистые изменения при варикозе нижних конечностей;
- геморрой;
- варикоз вен пищевода;
- удаление органа или его части;
- перевязка наружной сонной артерии, перед удалением гемангиомы;
- профилактика кровотечения при установлении протеза.
На каких сосудах проводится
Техника лигирования сосудов позволяет применять ее на доступных венах и артериях. Также возможна перевязка легочных, почечных, желудочных сегментов.
На труднодоступных местах, особенно в головном мозге, данную манипуляцию не проводят. Вместо нее используют клипирование.
Как подготовиться к процедуре
Лигирование артерии требует определенной подготовки. Изначально следует проверить наличие коллатерального кровообращения. Для этого используют пробы Короткова, Мошковича. Дополнительно проводят ангиографию.
Пациенту необходимо воздержаться от приема алкогольных напитков и препаратов, которые усиливают кровотечение.
Как проводится
Для выполнения процедуры понадобятся специальные зажимы для остановки кровотечений, ножницы, пинцеты, лигатурная вилка, иглы, шелковые лигатуры.
После обнажения, окончания поврежденного сосудистого участка захватывают специальными зажимами и слегка подтягивают пинцетом, отделяя его от тканей. Окружают фиксатором или нитью, затягивают узлы.
Если сосуды крупные – на них накладывают 2 нити. Концы лигатуры отрезают. Мелкие капилляры можно перевязывать без отделения от тканей.
Правильно наложенный фиксатор сразу препятствует току крови.
Особенности восстановительного периода
Большие операции требуют тщательного контроля за гемостазом, удалением геморрагической жидкости. Для этого в полость вводят специальный дренаж.
После процедуры важно контролировать показатели артериального давления, объем циркулирующей крови и центральное венозное давление. Если возникают спазмы сосудистых стенок, разрешается применение спазмалитиков.
Нормализировать микроциркуляцию крови и ее реологические показатели поможет применение Персантина, Курантила. При развитии симптомов ишемии конечностей необходимо провести новокаиновую блокаду.
Первые дни после проведения процедуры пациент должен находиться под контролем врача. Алкоголь после легирования употреблять категорически запрещено.
Также рекомендуется соблюдать диету и придерживаться здорового образа жизни. Запрещены физические нагрузки.
Профилактика и контроль
Чтобы избежать развития осложнения лигирования, необходимо соблюдать меры профилактики. Сразу вернуться к привычному образу жизни, пациент не сможет. Категорически запрещено нагружать поврежденную область.
Негативные последствия лигирования провоцируются:
- нарушением свертываемости крови;
- вредными привычками;
- длительным кровотечением;
- хроническими инфекциями;
- болезнями желудочно-кишечного тракта.
Повышенный риск возникает у пациентов пожилого возраста и при длительном применении лекарственных препаратов.
Процедура — один из эффективных методов лечения. Период реабилитации длится 1 неделю, а полное восстановление до 30 дней.
Терапия позволяет быстро избавиться от осложнений, спровоцированных варикозом. Перевязка сосудов подходит многим пациентам, поскольку редко вызывает развитие осложнений.
Материал подготовлен
специально для сайта venaprof.ru
под редакцией провизора Александровой М.Н.
Источник
Оглавление темы “Шовный материал. Оперативная техника.”: Техника окончательной остановки кровотечения из сосудов подкожной жировой клетчатки. Окончательная остановка кровотечения из сосудов подкожки.Шовный материал (кетгут № 000 — 1, шелк или синтетические рассасывающиеся нити длиной 20—25 см), ножницы Купера. Для перевязки сосуда, фиксированного зажимом, ассистент так приподнимает и поворачивает зажим, чтобы стал виден конец его губок («носик»). Хирург обводит лигатуру вокруг зажима так, чтобы завязать узел на сосуде, под «носиком». Для этого сначала делают первый узел на удалении от сосуда, а затем образовавшуюся петлю двумя указательными пальцами спускают до губок зажима, подводя ее под «носик» (рис. 2.20). При неправильном подведении лигатуры под зажим в узел могут попасть губки зажима, и сосуд не будет перевязан.
Затем выполняют основной прием, требующий слаженной, синхронной работы хирурга и ассистента. Хирург начинает затягивать узел под «носиком», а ассистент плавно раскрывает замок зажима и разводит его бранши. В этот момент хирург окончательно затягивает узел, что должно совпасть по времени с удалением зажима с сосуда. Если зажим будет снят раньше, чем затянут первый узел, то лигатура соскользнет с сосуда. Не ослабляя натяжения концов нитей, завязывают второй, фиксирующий узел (рис. 2.21).
При использовании синтетических нитей завязывают и третий узел. Концы лигатур сразу же срезают ножницами очень коротко, оставляя 0,2—0,3 см (на ширину кончика лезвия ножниц). В результате правильно проведенной манипуляции лигатура прочно фиксирована на сосуде и окружающих его тканях, кровотечение остановлено. Видео урок техники перевязки сосуда в ранеДругие видео уроки по топочке находятся: Здесь – Также рекомендуем “Техника рассечения собственной фасции и апоневроза. Разрезание апоневроза и собственной фасции.” |
Источник
Пункция коленного сустава
Показания:
– обезболивание при вправлении вывихов и переломах;
– посттравматический гемартроз;
– гнойный артрит;
– внутрисуставные инъекции лекарственных средств.
Техника:
Больной лежит на спине с вытянутыми ногами. Пункцию производят у верхнего или нижнего полюсов надколенника — с наружной или внутренней стороны, отступя на 1—2 см от края коленной чашечки. При проколе сустава у верхнего полюса надколенника игла проникает в верхний заворот сустава, при пункции у нижнего полюса — в полость сустава. Так же пункцию можно проводить с латеральной и медиальной стороны на уровне середины надколенника. После местного обезболивания 0,25% – 0,5% раствором новокаина, кончик иглы нащупывают надколенник, а затем иглу направляют дистальнее и назад под надколенник. Проводят аспирационную пробу.
Осложнения:
– Кровотечение
– Инфицирование
9.Наложение жгута Эсмарха. Показания, техника. Осложнения.
10.Правила наложения жгута. Техника.
Наложение жгута
Показания:
-сильное артериальное кровотечение
-отрыв или размозжение конечности ниже верхней трети бедра и плеча.
Правила:
· накладывать жгут необходимо на тонкий слой одежды или мягкой прокладки
· как можно ближе к месту ранения, проксимальнее на 10-12 см
· витки должны прилегать к предыдущему с захватом на 1/3
· Первый тур направляющий, второй- закрепляющий, только на третьем туре производится полная остановка кровотечения. Последующие туры идут с таким же натяжением, как и третий тур.
· наложение жгута производят до остановки наружного кровотечения или прекращения пульсации на периферии
· жгут должен быть визуализирован, при невозможности – необходимо сделать надпись на лбу : «ЖГУТ»
· необходима маркировка жгута, когда тот был наложен
· временные рамки: летом до 2х часов, зимой до 1го часа
· после наложения жгута производится транспортная иммобилизация.
· При необходимости дальнейшей транспортировки необходимо проводить контроль жгута.
Особенности:
При ранениях артерий голени, предплечья жгут располагается соответственно на бедре и плече.
При повреждении в средней и нижней 1/3 бедра используется способ кругового перетягивания резиновым жгутом проксимальнее места повреждения, а при повреждении бедренной артерии на уровне верхней 1/3 бедра и пупартовой связки наложение жгута производится на уровне пупартовой связки. Выполняется восьмиобразная повязка в области таза, жгут крепко завязывается, а под перекрёст подкладывается туго свернутый кусок материи, который более плотно прижимает бедренную артерию между пупартовой связкой и верхней ветвью лобковой кости.
Наложение жгута на сонную артерию: пока один человек осуществляет пальцевое прижатие сонной артерии, второй производит наложение жгута. Для этого осуществляется подъем руки пострадавшего с контрлатеральной повреждению стороны, на место повреждения накладывается кусок плотной материи и производится затягивание жгута.
Осложнения наложения жгута:
1.необратимая ишемия конечности
2.травматические невриты и плекситы
3.турникетный синдром
4.холодовая травма
5.некроз кожи при ущемлении
6.повышеие риска раневой инфекции
11.Пальцевое прижатие артерий: бедренной, плечевой, сонной, подколенной. Техника.
Пальцевое прижатие артерий
Цель. Временная остановка кровотечения из поврежденных крупных артерий.
1. Сонная артерия прижимается на внутренней поверхности кивательной мышцы в средней трети до поперечного отростка шейного позвонка. (6 шп)
4. Плечевая артерия прижимается на внутренней поверхности двуглавой мышцы в средней трети к плечевой кости.
5. Бедренная артерия прижимается к горизонтальной ветви лобковой кости в паховой складке.
6. Прижатие подколенной артерии пальцами проводят путем сжатия мягких тканей в подколенной ямке при согнутом коленном суставе.
Пальцевое прижатие магистрального кровеносного сосуда. Пальцевое прижатие производится большим пальцем, концами сведенных вместе четырех пальцев, а иногда и кулаком. Усилие, которое применяется при сдавливании, должно обеспечить прекращение кровотечения. Чрезмерное сдавливание беспокоит раненого и вызывает быструю усталость рук оказывающего помощь.
12.Наложение импровизированного кровоостанавливающего жгута. Показания, техника.
Наложение импровизированного жгута (жгута-закрутки)
Показания, Правила и осложнения те же что при наложении резинового жгута.
Средства: две косынки из плотной хлопчатобумажной ткани, или два полотенца, или два куска любой плотной материи длиной не менее 1 метра, крепкая палочка длиной не менее 15 см.
Техника:
Обе косынки быстро скручивают. Одну из косынок располагают выше места повреждения не менее чем не 10-12 см, и завязывают двойным узлом с возможностью размещения под ним палочки. Установив палочку под узлом, начинают проворачивать её по часовой стрелке (как водопроводный кран), при этом натяжение ткани косынки приведёт к остановке наружного кровотечения или прекращении пульсации на периферии. Второй косынкой фиксируют палочку к конечности.
13.Наложение временной лигатуры на кровеносный сосуд. Показания, техника.
Наложение лигатуры на видимый в ране сосуд
Перевязку кровеносных сосудов производят в ране или на протяжении сосуда (выше по току крови). Перевязка сосуда в ране — наиболее надежный способ окончательной остановки кровотечения. Концы сосуда захватывают зажимами (Кохера, Пеана или др.), слегка подтягивают и анатомическим пинцетом отделяют от тканей. В 2—10 мм, от конца сосуда (чем крупнее сосуд, тем дальше) его окружают нитью (длина нити 20—35 см — тем длиннее, чем глубже лежит сосуд) и концы ее затягивают морским узлом. Затянув первый перекрест узла, снимают зажим и затягивают второй перекрест, следя, чтобы первый не ослабел. На концы очень крупных сосудов (бедренных, подкрыльцовых и крупнее) часто накладывают по две лигатуры на небольшом расстоянии одна от другой. Концы нитей срезают тем дальше от узла, чем толще нить (при перевязке кровеносных сосудов шелком — на 2—4 мм, кетгутом — на 4—8 мм). Нить нужно затягивать плотно, но так, чтобы она не прорезала стенку сосуда.
14.Пункция плевральной полости при пневмотораксе, гемотораксе. Показания, техника.
Плевральная пункция
Показания: -диагностические – для определения наличия жидкости или воздуха в плевральной полости
-лечебные
Техника:
При наличии жидкости пункцию обычно производится в VII-VIII межреберье (по бюлуа) по задней подмышечной линии; при наличии воздуха – во II межреберье по среднеключичной линии (петров). Под местной анестезией в положении пациента сидя в плевральную полость вводят полую иглу, продвигая ее по верхнему краю низлежащего ребра во избежание повреждения межреберных нервов и сосудов; в момент проникновения иглы в плевральную полость появляется чувство «свободного пространства». Обратным движением поршня в шприц извлекают содержимое плевральной полости.
Осложнения:
– пневмоторакс
– кровоизлияния в плевральную полость или в грудную стенку
– вазовагальный или простой обморок
– воздушная эмболия с летальным исходом
– инфицирование
– попадание иглы в селезенку или печень
15.Люмбальная пункция: показания, противопоказания, техника.
Люмбальная пункция
Показания:
– получение спинномозговой жидкости для исследования;
– выведение спинномозговой жидкости;
– измерение ликворного давления;
– проведение спинномозговой анестезии;
– введение лекарственных или контрастных средств.
Техника:
Положение больного— лежа на боку с наклоненной вперед головой и приведенными к грудной клетке коленями. (положение эмбриона).
Проводится ребром ладони воображаемая линия, соединяющая верхние края гребней подвздошных костей (это уровень расстояния между LIII и LIV).
Проводим обработку кожи антисептиком и местную анестезию тканей в области пункции.
Длинную тонкую иглу с мандреном берём в руку как пишущее перо и вводим срезом вверх строго в сагиттальной плоскости и слегка (10—15°) краниальном направлении строго между остистыми отростками позвонков. Вводим иглу и ощущаем два провала 1- желтая связка, 2-твердая мозговая оболочка.
Когда игла попадает в спинномозговой канал, мандрен извлекают и прокручивают иглу между I и II пальцами руки. Из иглы начинает поступать ликвор. Производят измерение ликворного давления и оценку ликвора.
Осложнения:
– вклинение (дислокация) мозга
– повреждение нервного корешка
– головная боль
прокол артерии
16.Наложение герметичной и окклюзионной повязки при открытом пневмотораксе,техника.
Окклюзионная повязка
Показания: проникающее ранение грудной полости или подозрение на него
Техника: На зону повреждения накладывают ватно-марлевую подушечку индивидуального перевязочного пакета; сверху прикладываем внутреннюю часть ИПП, чтоб на 4—5 см выйти за края ватно-марлевой подушечки, так чтоб повязка перекрывала всю зону повреждения. Наложенный материал закрепляют бинтовой циркулярной повязкой на грудную клетку. Вторую подушечку при сквозных ранениях наложить на выходное отверстие.
Герметичной эта повязка станет, если её по контуру заклеить пластырем или скотчем.
Осложнения:
недостаточная герметизация, нарастание открытого пневмоторакса, сжатие легкого и травматический шок.
17.Дренирование по Бюлау и Петрову, показания, техника.
Дренаж по Петрову
Показания: любой пневмоторакс
Техника: для удаления воздуха из плевральной полости дренаж устанавливается во 2-ом межреберье по средней ключичной линии. Положение больного лёжа на спине, рука на оперируемой стороне укладывается за голову. Проводят анестезию 1% раствором новокаина ориентируясь на верхний край нижележащего ребра. Обязательно выполнение пункции плевральной полости для подтверждения наличия воздуха. Дренаж устанавливается в точке, где был получен воздух. Скальпелем делают прокол кожи и подкожной клетчатки (разрез должен соответствовать диаметру дренажной трубки) в том межреберье где будет установлен дренаж. Для удаления воздуха используют дренажные трубки небольшого диаметра. Дренажную трубку вводят в плевральную полость двумя способами: при помощи троакара или корнцангом. Перед установкой дренажа следует проверить, свободно ли дренажная трубка проходит через просвет канюли троакара. На конце трубки должно быть не более трёх боковых отверстий.
В рану вводят троакар и прокалывают грудную стенку. Прокол троакаром нужно делать на не очень большую глубину. Наружный конец канюли троакара удерживают левой рукой, а правой извлекают стилет. При этом из канюли со свистом выходит воздух. Через просвет канюли в плевральную полость вводят дренажную трубку. Дренажную трубку продвигают в плевральную полость на такую глубину, чтобы от внутренней поверхности грудной стенки до последнего бокового отверстия было не более 2 см (с этой целью делается метка на трубке зелёнкой или при помощи нитки). После введения дренажной трубки в плевральную полость канюлю троакара осторожно извлекают. Дренажную трубку фиксируют к коже двумя швами. Вокруг трубки укладывают асептическую повязку. Конец дренажной трубки снабжают вентилем, приготовленным из отрезанного от резиновой перчатки пальца с разрезом на конце – предотвращает подсасывание воздуха в полость. Конец дренажной трубки помещают в емкость с антисептиком (например фурацилином).
Дренаж по Бюлау
Показания:
– средний и большой гемоторакс (от 500 мл)
– дренирование плевральной полости после торакотомии
– хилоторакс, гнойный плеврит и прочее скопление жидкости в плевральной полости
Техника: для удаления жидкости из плевральной полости дренаж устанавливается слева в 7-ом межреберье, справа – в 6-ом межреберье по средней помышечной линии. Положение больного лёжа на спине, рука на оперируемой стороне укладывается за голову. Проводят анестезию 1% раствором новокаина ориентируясь на верхний край нижележащего ребра. Обязательно выполнение пункции плевральной полости для подтверждения наличия жидкости. Дренаж устанавливается в точке, где жидкость при пункции поступала в шприц свободно. Скальпелем делают прокол кожи и подкожной клетчатки (разрез должен соответствовать диаметру дренажной трубки) в том межреберье где будет установлен дренаж. Для удаления жидкости используют дренажные трубки большого диаметра (до 1см). Дренажную трубку вводят в плевральную полость двумя способами: при помощи троакара или корнцангом. Перед установкой дренажа следует проверить, свободно ли дренажная трубка проходит через просвет канюли троакара. На конце трубки должно быть не более трёх боковых отверстий.
В рану вводят троакар и прокалывают грудную стенку. Прокол троакаром нужно делать на не очень большую глубину. Наружный конец канюли троакара удерживают левой рукой, а правой извлекают стилет. При этом из канюли вытекает жидкость. Через просвет канюли в плевральную полость вводят дренажную трубку. Дренажную трубку продвигают в плевральную полость на такую глубину, чтобы от внутренней поверхности грудной стенки до последнего бокового отверстия было не более 2 см (с этой целью делается метка на трубке зелёнкой или при помощи нитки). После введения дренажной трубки в плевральную полость канюлю троакара осторожно извлекают. Дренажную трубку фиксируют к коже двумя швами. Вокруг трубки укладывают асептическую повязку. Конец дренажной трубки снабжают вентилем, приготовленным из отрезанного от резиновой перчатки пальца с разрезом на конце – для предотвращения обратного тока жидкости при вдохе. Конец дренажной трубки помещают в емкость с антисептиком (например фурацилином).
Общие осложнения:
Образование подкожной эмфиземы, гематомы.
Не функционирование дренажа: перегиб трубки, выпадение или закупорка дренажной трубки
18.Правила наложения шины Дитерихса, показания, техника.
1. Транспортировка пострадавшего с использованием шины Дитерихса
Показания:
· перелом бедра,
· перелом костей в области тазобедренного сустава,
· перелом костей, образующих коленный сустав
Техника:
Необходимо прибинтовать подстопник бинтами в подошве обуви. Затем устанавливаем бранши. Длинная бранша устанавливается снаружи. На ней есть специальная заглушка, которая устанавливается в зависимости от роста человека. Данная бранша «уходит» в подмышечную область, выступая за край подошвы на 10-12 см. Другая, менее короткая, бранша устанавливается с внутренней стороны, упирается в паховую область и, также выступает за край подошвы на 10-12 см. Разворачиваем эту часть (нижняя часть короткой бранши) на 90 градусов. С внутренней стороны продеваем палочку и пока оставляем. Под промежностный и подмышечный костыль прокладывают толстый слой ваты. В области костных выступов, лодыжек, коленного сустава, большого вертела прокладывают ватно-марлевые прокладки. Далее фиксируем бранши к телу в области груди, в области верхней трети бедра и в области таза. После, осуществляем декомпрессию (на уровне перелома) натяжением за палочку, но только после анестезии!
Осложнения:
· Сдавление половых органов у мужчин при наложении шины Дитерихса
· Вторичное смещение при недостаточной фиксации
19.Иммобилизация перелома костей голени шинами Крамера, техника.
20.Иммобилизация переломов костей предплечья и кисти, техника.
21.Иммобилизация перелома плечевой кости, техника.
2. Транспортная иммобилизация при повреждении плеча и плечевого сустава
Показания: перелом плеча, вывих плеча, перелом костей, образующих плечевой сустав
Средства: Лестничная шина Крамера; две косынки
Техника: Расстояние, равным длине предплечья пострадавшего, изгибают шину под прямым углом. Накладывающий дальнейшее изгибание шины делает на себе. Шина должна захватывать всю поврежденную конечность от кончиков пальцев до надплечья здоровой стороны. Для создания наиболее физиологического положения в подмышечную впадину и между первым и вторым пальцами вкладывают валики. Шину плотно фиксируют к конечности и к туловищу. Оба конца шины связывают тесемками. Прибинтовывают шину к верхней конечности, начиная с зоны перелома.
Осложнения:
· Развитие парезов и параличей плечевого сплетения при неправильно?