Неотложная помощь при тромбозах и эмболиях магистральных сосудов
Тромбозы и эмболии сосудов конечностей — состояние, требующее интенсивной терапии, а чаще всего операции. Тромбозы и тромбоэмболии — это постепенная (тромбозы) или быстрая (тромбоэмболии) закупорка артерий крупного и среднего калибра сгустком крови, жировым эмболом (при переломах), разрушившейся атеросклеротической бляшкой в просвете сосуда. Эти состояния приводят к ишемии нижележащих тканей, с последующим некрозом их, в конечном итоге — либо к потере конечности, либо к токсемии из некротизированного участка и смерти.
Тромбозы артерий
Тромбозы артерий — закупорка просвета артерии конечным тромбом. Пристеночный (внутри артерии) тромбоз чаще всего возникает на поврежденной интиме (внутренней оболочке) артерий. Это чаще атеросклеротическая бляшка, травма сосуда. На разрушившейся атеросклеротической бляшке постоянно накапливаются форменные элементы крови, образуя тромб, который постепенно закупоривает просвет артерии конечности.
Клиника
Боли в конечности (чаще в нижней) нарастают постепенно, усиливаются при ходьбе, чаще локализуются в икроножных мышцах, стопах (тромбоз бедренной артерии) либо во всей конечности (тромбоз бифуркации брюшной аорты). Больной вынужден отдыхать через каждые 100—150 м ходьбы. Постепенное увеличение боли при тромбозе объясняется, с одной стороны, постепенным уменьшением кровотока в конечности с ростом тромба, с другой — раскрытием коллатеральных сосудов, поддерживающих питание конечности ниже места тромбоза. Конечность при осмотре бледная, кожа прохладная, снижается болевая чувствительность кожи.
По мере прогрессирования процесса снижается, а затем и исчезает пульсация артерий: при тромбозе бифуркации аорты — на бедренных артериях, в паховых областях и подколенных артериях, при тромбозе бедренной артерии — на подколенной артерии, тыльной артерии стопы. Постепенно нарастает боль, которая не стихает даже в покое, появляется контрактура мышц ниже места тромбоза, кожа становится цианотичнои, теряет чувствительность, отсутствует пульсация на артериях, кожа приобретает окраску от багровой до почти черной, что говорит о глубоко зашедшем процессе — гангрене конечности.
Неотложная помощь
Если к фельдшеру обратился больной в данной стадии заболевания, он направляет его к сосудистому хирургу в поликлинику, который определяет дальнейшую тактику лечения больного. Чаще всего это госпитализация и операция —удаление тромба. Если больной обращается с сильными болями, отсутствием или едва уловимой пульсацией артерии, синюшностью кожи конечности, начинающейся контрактурой, он должен быть госпитализирован на носилках в стационар с сосудистым отделением.
Целесообразно введение любых обезболивающих средств в терапевтических дозах, растворов но-шпы — 2 мл, папаверина 2%-ного — 2 мл внутримышечно или внутривенно, 0,25—0,5%-ного раствора новокаина 100—150 мл внутривенно. Конечность должна быть иммобилизирована шиной. Развитие всех симптомов тромбоза артерий занимает время от суток до нескольких месяцев, чаще это 7—10 дней.
Тромбоэмболия артерий конечностей
Процесс, в отличие от тромбоза, протекающий очень остро. В этом случае просвет артерии закрывает тромб или его фрагмент, который попадает в артерию из другого участка тела, чаще всего из полостей сердца при мерцательной аритмии, когда в полости предсердий образуются тромбы. Тромб может достигнуть артерии конечности из полости малого таза при заболеваниях в этой области, при травмах других областей.
Клиника
Начало острое. Резкая боль в конечности, потеря ее чувствительности, исчезновение пульсации на артериях конечности, снижение артериального давления, слабость, холодный пот. Чем выше уровень окклюзии, тем ярче клиника и быстрее деструктивные изменения в органе. При достаточно хорошо выраженной коллатеральной сети кровообращения клиника нарастает медленнее, тем не менее гангрена конечности наступает менее чем через 24 ч.
Неотложная помощь
Больной должен быть немедленно на носилках госпитализирован в сосудистое отделение. Конечность иммобилизируют шиной, внутривенно вводятся (если нет коллапса) наркотические и ненаркотические препараты. При низком АД необходима, если есть возможность, инфузионная терапия, лучше раствором реополиглюкина (400 мл).
Тромбозы и эмболии артерий брюшной полости
В данном случае закрывается просвет сосуда, питающего либо кишечник, либо печень, селезенку. Механизм тромбоза и эмболии артерий такой же, как и артерий конечностей. Исходом этих состояний является вначале ишемия, затем некроз, перфорация стенок органа, разлитой перитонит. Тяжесть состояния увеличивается в зависимости от окклюзии артерии, ее калибра. Крайне тяжелые состояния с высокой смертностью бывают при тромбозах и эмболиях чревного ствола, верхней и нижнебрыжеечной артерии. Диагноз труден, чаще всего фельдшер доставляет в стационар больного с диагнозом «острый живот».
Клиника
При тромбоэмболиях сосудов брюшной полости отмечается резкая боль в животе, чаще в области пупка, но очень быстро занимающая весь живот. Больные беспокойны, стонут. Может быть 1—2-кратная рвота, в отдельных случаях — 1—2-кратный жидкий стул. При осмотре: состояние крайне тяжелое, бледность, холодный пот, заостренные черты лица. Резко снижено артериальное давление, причем его не удается поднять ни вазопрессорами, ни гормонами, ни полиглюкином; артериальное давление может быть незначительно повышенным. Живот вздут, напряжен и болезнен во всех отделах, положителен симптом Щеткина. Перистальтика не выслушивается. В данном случае фельдшер должен начать инфузию растворов полиглюкина или реополиглюкина—400—800 мл с гормонами (90—180 мг преднизолона или 250 мг гидрокортизона) и транспортировать больного в хирургический стационар. Если возможно, следует вызвать на себя бригаду реанимации.
При тромбозе артерий брюшной полости клиника развивается медленнее; боли неопределенной локализации в животе, часто схваткообразные; тошнота, отсутствие аппетита, недомогание, иногда — субфебрильная температура. При дальнейшем сужении артерии органа брюшной полости развивается вышеописанная картина с сильнейшими болями, коллапсом.
Неотложная помощь
Тактика фельдшера такая же, как и при тромбоэмболии.
Источник
I74.4 Эмболия и тромбоз артерий конечностей неуточнённых
Основные клинические симптомы
Эмболия и тромбоз артерий верхних или нижних конечностей
- Боли в пораженной конечности, усиливающиеся при движениях;
- Кожные покровы ниже зоны тромбоза бледно-мраморные, холодные на ощупь;
- Отсутствие пульса ниже зоны тромбоза;
В течение 1 часа:
- нарушения кожной чувствительности;
В течение 6 часов:
- возможно развитие вялого паралича с арефлексией;
Более б часов:
- ишемическая мышечная контрактура с подкожными кровоизлияниями и очагами гангрены.
Диагностические мероприятия
- Сбор анамнеза (одновременно с проведением диагностических и лечебных мероприятий);
- Осмотр врачом (фельдшером) скорой медицинской помощи или врачом специалистом выездной бригады скорой медицинской помощи соответствующего профиля;
- Пульсоксиметрия;
- Термометрия общая;
- При уровне SpО2 < 90% или, и при уровне сознания < 15 баллов по шкале ком Глазго или, и при артериальной гипотензии:
- Регистрация электрокардиограммы, расшифровка, описание и интерпретация электрокардиографических данных;
- Мониторирование электрокардиографических данных;
- Контроль диуреза;
Для врачей анестезиологов- реаниматологов:
- Контроль ЦВД (при наличии центрального венозного доступа).
Лечебные мероприятия
При отсутствии нарушений чувствительности, сохранности движений в пораженной конечности, стабильной гемодинамике:
- Горизонтальное положение;
- Аспирин – 250 мг (в измельченном виде) сублингвально;
- Папаверин 2% – 2.0 мл в/м или
- Дротаверин (Но-шпа) – 40 мг в/м;
- Катетеризация кубитальной или, и других периферических вен;
- В зависимости от выраженности болевого синдрома, показателей гемодинамики:
- Анальгин 50% – 2 мл + Димедрол 1% – 1мл в/м (в/в болюсом медленно) или, и
- НПВС – в/м (в/в болюсом медленно) или
- Трамал (Трамадол) – в/м (в/в болюсом медленно) или
- Наркотические анальгетики – в/в болюсом медленно или, и
для врачей анестезиологов-реаниматологов:
- Кетамин – 0,2-0,5 мг/кг в/в (внутрикостно) болюсом медленно (с предварительным введением: Атропин – 0,5-1 мг в/в (внутрикостно) болюсом медленно + Диазепам – 0,15-0,3 мг/кг в/в (внутрикостно) болюсом медленно);
- Иммобилизация пораженной конечности;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
При наличии двигательных и чувствительных нарушений в пораженной конечности, нестабильной гемодинамике:
- Горизонтальное положение тела, при нестабильной гемодинамике: с возвышенным положением непораженной конечности;
- Аспирин – 250 мг (в измельченном виде) сублингвально;
- Ингаляторное введение 100% О2 на постоянном потоке ч/з носовые катетеры (маску);
- Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или для врачей анестезиологов-реаниматологов – катетеризация подключичной или, и других центральных вен (по показаниям);
- Натрия хлорид 0,9% – в/в (внутрикостно) со скоростью от 10 мл/кг/час, под аускультативным контролем легких; на месте и во время медицинской эвакуации;
- Фентанил – 0,1-0,2 мг в/в (внутрикостно) болюсом медленно + при необходимости и отсутствии противопоказаний:
- НПВС – в/в (внутрикостно) капельно или, и
для врачей анестезиологов-реаниматологов:
- Кетамин – 0,2-0,5 мг/кг в/в (внутрикостно) болюсом медленно (с предварительным введением: Атропин – 0,5-1 мг в/в (внутрикостно) болюсом медленно + Диазепам – 0,15-0,3 мг/кг в/в (внутрикостно) болюсом медленно);
- Гепарин – 60-70 ЕД/кг в/в (внутрикостно) болюсом (максимально 5000 ЕД);
- Иммобилизация пораженной конечности;
- При сохраняющейся артериальной гипотензии САД < 90 мм рт.ст.):
- Катетеризация 2ой периферической вены или установка внутрикостного доступа или для врачей анестезиологов- реаниматологов – центральной вены (по показаниям);
- Коллоиды – в/в со скоростью до 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации;
- При сохраняющейся артериальной гипотензии САД < 90 мм рт.ст.):
- Дофамин – 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин., на месте и во время медицинской эвакуации или, и
- Адреналин -1-3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин., на месте и во время медицинской эвакуации или, и
- Норадреналин – 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин., на месте и во время медицинской эвакуации;
- Для врачей анестезиологов-реаниматологов:
При уровне SpО2 < 90% на фоне оксигенации 100 % О2 или, и при уровне сознания < 9 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90 мм рт.ст.):
- Перевод на ИВЛ;
- ИВЛ в режиме нормовентиляции;
- Зонд в желудок;
- Медицинская эвакуация (см. «Общие тактические мероприятия»).
Общие тактические мероприятия
При уровне SpО2 > 90% на фоне оксигенации 100 % О2, уровне сознания > 12 баллов по шкале ком Глазго, САД > 90 мм рт.ст.:
Для бригад всех профилей:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
При уровне SpО2 < 90% на фоне оксигенации 100 % О2 или, и при уровне сознания < 12 баллов по шкале ком Глазго или, и при сохраняющейся артериальной гипотензии (САД < 90мм рт.ст.):
Для бригад всех профилей, кроме реанимационных:
- Вызвать реанимационную бригаду;
- Проводить терапию до передачи пациента реанимационной бригаде.
Для реанимационных бригад:
- Проводить терапию;
- Выполнить медицинскую эвакуацию.
Источник
Острый тромбоз (эмболия) магистральных артерий конечностей
Закупорка крупных магистральных артерий нижних или верхних конечностей является следствием тромбо-эмболического синдрома, присущего язвенно-некротическому атеросклерозу аорты, гипертонической болезни, приобретенным порокам сердца, постинфарктному тромбоэндокардиту и пр.
Симптомы
Внезапное начало. Тяжелое общее состояние.
Сильнейшие боли в пораженной конечности. Болевой шок.
Кожа ниже зоны тромбоза бледно-мраморная, холодная. Периферический пульс отсутствует При движениях боли усиливаются.
Беспокойство, холодный пот; выражение страдания на лице. Тоны сердца глухие, учащенные. Возможна аритмия.
Артериальное давление повышено, при развитии болевого шока снижается.
Неотложная помощь
1. Покой, иммобилизация конечности. Охладить конечность грелками с холодной водой или льдом.
2. Омнопон — 2 мл 2 % раствора в 10 мл 0,25 % раствора новокаина внутривенно, медленно.
3. Гепарин — 20 000 ЕД в 20 мл изотонического раствора хлорида натрия внутривенно.
4. Сульфокамфокаин — 3 мл 10 % раствора внутримышечно.
5. Госпитализация немедленная. Транспортирование на носилках в отделение сердечно-сосудистой хирургии.
Флеботромбоз подкожных вен передней грудной стенки
Флеботромбоз подкожных вен передней грудной стенки является одним из вариантов тромбоэмболического синдрома, рецидивирует при прогрессировании атеросклероза у больных ишемической болезнью сердца; наблюдается чаще у тучных людей.
Развивается при неблагоприятных сочетаниях воздействий факторов внешней среды, реакций нервно-эндокринной системы, сосудистых и внутрисосудистых изменений (на фоне коронарного атеросклероза), конституциональных факторов (ожирение, варикозность вен), нарушений белкового, жирового и липидного обмена, гиперкоагулемии, сочетанной с подавлением функции противосвертывающей системы. Большую роль играют диетические погрешности.
Симптомы
Стойкие, длительные боли в области передней поверхности груди, усиливающиеся при активных движениях верхних конечностей и туловища, кашле, натуживании. Боли не снимаются приемами валидола и нитроглицерина, не облегчаются местными орошениями ментоловым спиртом или меновазином, эфиром. Наиболее эффективно применение гепариновой мази (один из дифференциально-диагностических признаков)
Незначительная отечность подкожной клетчатки с пораженной стороны; уплотнение, расширение и болезненность вен, контурирующихся под кожей передней грудной стенки. Преобладает левосторонняя, реже — двухсторонняя, в единичных случаях — правосторонняя локализация венотромбоза. Примерно в трети наблюдений пальпируются болезненные участки с флеболитами.
Подкожная венозная сеть на пораженной стороне с характерным распространением древовидных ветвлений от края грудины латерально и кверху, в сторону подключичной, подмышечной ямок.
Неотложная помощь
1. Покой.
2. Баралгин — 5 мл ампулированного раствора внутримышечно или реопирин — 3—5 мл ампулированного раствора внутримышечно.
3. При отсутствии баралгина и реопирина ввести анальгин — 2 мл 50 % раствора и димедрол — 1 мл 1 % раствора внутримышечно.
4. Местная аппликация гепариновой мази или димексида — 5 мл 30 % раствора, смешанного с 1 мл гепарина (5000 ЕД), 1 мл 50 % раствора анальгина и 1 мл 2 % раствора новокаина.
5. Госпитализация.
В.Ф.Богоявленский, И.Ф.Богоявленский
Опубликовал Константин Моканов
Источник
Дата публикации 7 мая 2020Обновлено 7 мая 2020
Определение болезни. Причины заболевания
Тромбоз артерии — внезапное острое прекращение артериального кровотока, вызванное перекрытием тромбом кровеносного сосуда. Тромб (с др.-греч. — ком, сгусток) — прижизненный сгусток крови, образующийся при заболеваниях или травмах. В норме в кровеносной системе тромбы не содержатся. Их появление в сосуде угрожает жизни пациента.
Артерии — кровеносные сосуды, по которым обогащённая кислородом кровь направляется от сердца к конечностям, органам и тканям. Артериальные тромбозы приводят к резкому прекращению или ухудшению артериального кровотока в конечности или органе с потенциальной угрозой их жизнеспособности [1].
Артериальные тромбозы в 40 % случаев становятся причиной острой ишемии конечности (недостаточности кровоснабжения), а в 37 % — эмболии [2][3]. Эмболия (с греч. — вторжение) — отрыв тромба от места его первоначального образования, либо перенос патологического субстрата с током крови по сосудистому руслу c последующей закупоркой артериального сосуда. Патологическим субстратом могут служить твёрдые, жидкие или газообразные образования: капли жира, пузырьки газа или воздуха, массы из “лопнувшей” холестериновой бляшки, гной и т. д.
Артериальные тромбозы и эмболии нельзя считать самостоятельными заболеваниями. Они всегда возникают как следствие других патологических состояний.
Причины возникновения тромба в просвете сосуда описаны немецким учёным Рудольфом Вирховым. Они объединены в известную триаду:
- Повреждение сосудистой стенки.
- Замедление кровотока.
- Нарушение состава крови.
Тромб образуется под воздействием всех трёх факторов с доминированием одного из них.
Повреждения сосудистой стенки вызывают:
- травмы — механические, термические, электрические и т. д.;
- воспалительные заболевания артерий — артерииты, облитерирующий атеросклероз с развитием атеротромбоза;
- тяжёлые инфекционные заболевания — сыпной тиф, грипп, сепсис.
Замедление кровотока возникает в следующих случаях:
- экстравазальные компрессии — сдавление сосуда извне опухолью, излившейся кровью, добавочным шейным ребром, костным фрагментом при переломе, механическим давлением при катастрофах и т. д.;
- аневризмы (расширения сосудов);
- артериальные спазмы;
- острая недостаточность кровообращения;
- длительное обездвиживание конечностей;
- онкологические заболевания.
К нарушению состава крови приводят патологии [11]:
- заболевания крови — лейкоз, эритроцитоз, полицитемия;
- значительное обезвоживание организма;
- наследственная или приобретённая тромбофилия (патологическое тромбообразование);
- системный атеросклероз;
- сахарный диабет;
- гипертоническая болезнь;
- злокачественные новообразования;
- эндотоксинемия (накопление в крови и тканях токсичных продуктов распада и жизнедеятельности бактерий);
- шоковые состояния;
- приём лекарственных препаратов — глюкокортикостероидов, эстрогенов и гестагенов (заместительная гормональная терапия и комбинированные оральные контрацептивы), гемостатиков, антифибринолитических средств.
Эмболии могут быть вызваны как заболеваниями сердца, так и другими причинами.
Кардиальные причины эмболии:
- ишемическая болезнь сердца;
- инфаркт миокарда;
- постинфарктный кардиосклероз;
- постинфарктные аневризмы левого желудочка;
- ревматические пороки сердца;
- септические бактериальные эндокардиты;
- опухоли сердца (миксомы).
В этих случаях тромб образуется в полостях сердца. Затем под влиянием гипертонического криза, смены сердечного ритма и других причин происходит его дефрагментация. Тромб устремляется с потоком крови, перекрывает участок артериального русла меньшего диаметра или развилку в области деления сосуда.
Внекардиальные причины:
- аневризма аорты;
- изъязвленные артериальные бляшки;
- пневмония;
- опухоль лёгких.
В редких случаях возможны парадоксальные эмболии — миграция тромба из венозной системы через правые отделы сердца в левые. Это возникает при врождённом пороке сердца и эмболии инородными предметами (например пулей или дробью) [4].
Частота острой ишемии конечностей составляет один случай на 6000 человек ежегодно [12]. С возрастом заболеваемость резко повышается. В подавляющем большинстве случаев патологией страдают люди старше 60 лет [8]. Ишемия, возникшая как осложнение тромбоза, чаще поражает мужчин, чем женщин.
Курение, малоактивный образ жизни и неправильное питание ведут к развитию атеросклероза, гипертонической болезни и сахарного диабета. Одновременно с этим повышается и риск развития артериальных тромбозов.
К индивидуальному риску сосудистой патологии относят:
- возраст моложе 50 лет при наличии сахарного диабета и одного из факторов риска атеросклероза: курение, дислипидемия (нарушение соотношения липидов в сыворотке крови), гипертензия, гипергомоцистеинемия (повышение уровня аминокислоты гомоцистеина в крови);
- возраст 50—69 лет и наличие сахарного диабета или курения;
- возраст 70 лет и старше [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы тромбоза артерии
Патологические симптомы при артериальном тромбозе или эмболии вызваны прекращением кровоснабжения органа или конечности. Их выраженность зависит от уровня поражения сосуда и степени ишемии.
Как правило, заболевание развивается достаточно остро, на фоне “полного благополучия”. При тромбозах клиническая картина более смазана по сравнению с эмболиями, т. к. при последних закупорка просвета артерии наступает внезапно.
Основные клинические симптомы:
- боль;
- бледность;
- парестезии (жжение, онемение, покалывание, “ползание мурашек”);
- паралич;
- отсутствие пульса в определённых местах конечности;
- снижение температуры кожи на несколько градусов.
Для удобства применяют симптомокомплекс “5 П” (в англоязычном варианте – 5 Р):
- появление болей (Pain) в поражённой конечности;
- отсутствие пульсации (Pulselessness) артерий;
- побледнение и похолодание (Pallor) кожных покровов;
- парестезия (Paresthesia) ;
- парез или паралич (Paralysis) с уменьшением активных движений вплоть до их полного отсутствия [5].
Заболевание в первую очередь проявляется болью в поражённой конечности. Следом возникает чувство онемения, похолодания, парестезии в виде покалываний, жжения, “ползания мурашек”. Затем — нарушения как поверхностной, так и глубокой чувствительности вплоть до полного её отсутствия. Побледнение кожи сочетается со снижением температуры поражённой конечности, особенно отстоящих её отделов. При выраженной ишемии вскоре присоединяются нарушения двигательных функций в виде пареза со снижением мышечной силы и до полной обездвиженности конечности. Если кровоток не восстанавливается, появляется болезненность и отёчность поражённых тканей конечности. На финальных этапах наступает контрактура, при которой невозможны даже пассивные движения в конечности, а в дальнейшем — некроз.
Симптомы не оторвавшегося тромба точно такие же, но наступают не так резко, как при эмболиях.
Патогенез тромбоза артерии
Первичными нарушениями, ведущими к образованию тромба является триада Вирхова. В процессе образования и тромба участвуют три компонента:
- сосудистая стенка (эндотелий);
- тромбоциты;
- каскад коагуляции.
Разрушение тромбоцитов сопровождается высвобождением фермента тромбопластина. Под действием тромбопластина неактивный фермент плазмы крови протромбин, образующийся в печени, переходит в активную форму — тромбин. Тромбин действует на растворимый белок плазмы — фибриноген. Фибриноген превращается в нерастворимый волокнистый белок фибрин. Нити фибрина захватывают форменные элементы крови и образуется плотный субстрат — тромб.

Мигрировавший эмбол, как правило, достигает места деления артерии. В ряде случаев при хорошо развитой сети обходных коллатералей (ветвей сосудов) закупорка артерии не приводит к существенным изменениям. В других случаях даже небольшого размера эмбол может значительно ухудшить кровообращение в конечности, особенно при изначальном выраженном поражении артериального русла.
К нарушениям гемодинамики начинают присоединяться микроциркуляторные нарушения. В дальнейшем происходят функциональные изменения нервно-мышечного аппарата и структурные и метаболические нарушениями в тканях. Наступает острое голодание ишемизированных тканей. Развивается отёк мышц со сдавлением тканей, находящихся в фасциальном футляре, что усугубляет нарушение тканевого кровотока [1].
Классификация и стадии развития тромбоза артерии
Классификация основана на прогрессировании острой артериальной непроходимости. В нашей стране наиболее часто применяется клиническая классификация острой артериальной непроходимости, разработанная В.С. Савельевым. Она состоит из 4-х степеней:
- 0 степень — жалобы появляются в ответ на нагрузку;
- IА — парестезии, онемение и похолодание в покое;
- IБ — боли в покое;
- IIА — парез конечности (ослабление мышечной силы);
- IIБ — плегия конечности (отсутствие мышечной силы);
- IIIА — субфасциальный отёк мышц;
- IIIБ — частичная мышечная контрактура (ограничение пассивных движений в суставе);
- IIIВ — тотальная мышечная контрактура;
- IV — гангрена конечности.
Классификация Савельева не всегда отражает выраженность ишемии при артериальных тромбозах. Клинически более востребована классификация, созданная И. И. Затевахиным. Она позволяет определять тактику лечения вне зависимости от причины ишемии и состоит из 3-х степеней:
- I степень ишемии — онемение, боли и/или парестезии в покое либо при малейшей физической нагрузке. Угрозы для конечности в ближайшее время нет.
- II степень ишемии — двигательные расстройства. Развитие болезни неминуемо ведёт к гангрене конечности:
– ишемия IIА степени — парез конечности, активные и пассивные движения сохранены, но мышечная сила ослаблена;
– ишемия IIБ степени — паралич конечности, пассивные движения возможны, активные отсутствуют, подвижность суставов сохранена;
– ишемия IIВ степени — присоединяется отёк мышц.
- III степень ишемии — финальная стадия ишемических повреждений тканей конечностей и мышц с развитием мышечных контрактур на разном уровне. Поражения носят необратимый характер:
– ишемия IIIА степени — ограниченные дистальные контрактуры;
– ишемия IIIБ степени — полная контрактура конечности.
Таким образом, I степень поражения не угрожает жизнеспособности конечности. II степень — угрожает потерей конечности, III — необратимая стадия [2].
По расположению в сосуде различают тромбы:
- пристеночный — ток крови сохранён;
- выстилающий (облитерирующий) — для тока крови остаётся лишь малый просвет;
- центральный, расположенный в центре сосуда — фиксирован к стенке тяжами, кровоток ограничен;
- закупоривающий (обтурирующий) — закрывает просвет сосуда полностью.
По форме:
- шаровидные тромбы в аневризмах или полостях сердца;
- мелкие тромбы, напоминающие бисер, часто встречаются на створках клапанов;
- продолговатые.
По механизму образования и строению выделяют следующие виды тромбов:
- Белый — состоит из тромбоцитов, лейкоцитов и фибрина с незначительным количеством эритроцитов. Образуется постепенно, чаще в артериальном русле, где скорость кровотока высока.
- Красный — формируется из тромбоцитов, фибрина и большого количества эритроцитов, которые попадают в сети фибрина, как в ловушку. Красные тромбы обычно возникают в венозной системе, где медленный кровоток способствует захвату красных клеток крови.
- Гиалиновый — возникает в сосудах микроциркуляторного русла. Состоит из тромбоцитов, гемолизированных эритроцитов и выпавших в осадок белков плазмы. Белковые соединения тромба напоминают гиалиновую массу (плотное образование, похожее на хрящевую ткань).
- Смешанный — встречается чаще всего, имеет слоистое строение. Слоистые тромбы образуются, как правило, в венах, в полости аневризмы аорты и сердца.
Осложнения тромбоза артерии
Осложнения зависят от того, как долго длилась ишемия конечности до момента оказания медицинской помощи. Также на возникновение осложнений влияет снижение компенсаторных свойств организма. При несвоевременном лечении конечность теряет функциональную активность, может возникнуть тромбоэмболия венозного русла, а также за несколько дней развиться гангрена, которая приведёт к летальному исходу [10].
Во время операции по удалению тромба возможны следующие осложнения:
- отрыв атеросклеротической бляшки;
- распространение тромба из одной ветви в другую;
- перфорация артериального русла, поражённого атеросклеротическим процессом.
После запуска кровотока в ишемизированную конечность в 15 % случаев возникают метаболические осложнения в виде миопатического (снижение силы мышц) и нефротического (воспаление почек с отёками и появлением белка в моче) синдромов. Они могут привести к потере конечности и летальному исходу [6].
Редким осложнением артериального тромба служит его гнойное расплавление при инфицировании. Это осложнение проявляется местной (покраснение, отёк, болезненность) и общей (повышение температуры, септическое состояние) симптоматикой.
Диагностика тромбоза артерии
Диагностика включает клинические и инструментальные методы.
Клинические методы диагностики:
- оценка кожной температуры, поверхностной чувствительности и венозного рисунка;
- определение артериальной пульсации конечности в сравнении с оценкой пульсации второй конечности;
- измерение артериального давления;
- выслушивание шумов над зоной деления аорты и бедренных артерий;
- выявление резкой болезненности при пальпации мышечных тканей;
- оценка амплитуды движений в суставах.
К инструментальной диагностике относят ультразвуковые и лучевые методы обследования.
Ультразвуковая допплерография позволяет выявить наличие либо отсутствие допплеровских сигналов от артериального сосуда. С помощью ультразвукового дуплексного ангиосканирования можно определить характер, степень и протяжённость тромба.
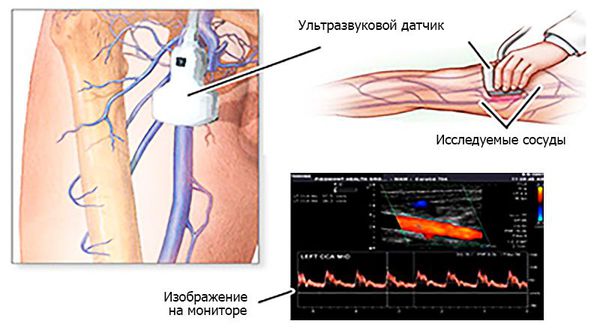
Если предыдущие исследования недостаточно определяют локализацию, степень, протяжённость и анатомо-топографические особенности поражения и не позволяют выбрать оптимальную тактику оперативного лечения, применяют высокоточные лучевые методы диагностики. К ним относятся:
- рентгеноконтрастная ангиография;
- мультиспиральная компьютерная томография;
- магнитно-резонансная ангиография.
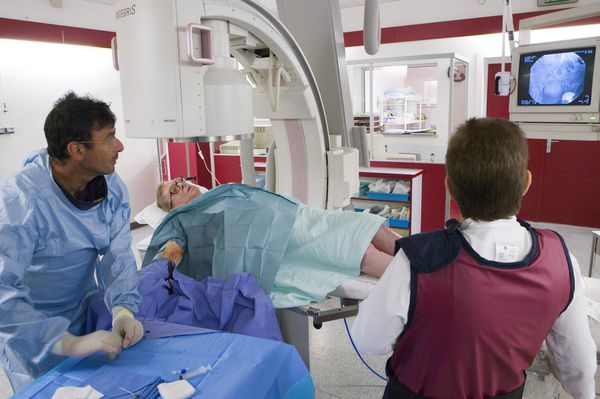
С помощью этих исследований уточняют характер анатомо-топографических особенностей поражения и выбирают тактику оперативного лечения [1]. Все эти исследования позволяют определить протяжённость и локализацию тромба.
Лечение тромбоза артерии
Лечебные мероприятия зависят от степени ишемического поражения конечности. В настоящее время препаратов с доказанной эффективностью лечения острой ишемии не существует. Консервативная терапия возможна при I степени острой ишемии в качестве пробного метода лечения. Также она показана всем пациентам при подготовке к операции и послеоперационном ведении [7][8].
Цели консервативной терапии:
- профилактика нарастания и распространения тромба;
- растворение тромба;
- улучшение кровообращения в поражённой конечности;
- восстановление функции поражённых органов.
Для терапии применяют:
- антикоагулянты;
- активаторы фибринолиза;
- анальгетики и спазмолитики;
- раствор натрия гидрокарбоната.
Тромболитическую терапию с введением препаратов фибринолизина, стрептокиназы, урокиназы и стрептодеказы назначают на начальных этапах заболевания для растворения тромба. В качестве самостоятельного лечения применение препаратов ограничено. Их эффективность повышается в сочетании с баллонной ангиопластикой и катетерной аспирационной тромбэктомией.
Консервативная терапия является профилактикой прогрессирования ишемических явлений. При отсутствии эффекта от медикаментозного лечения назначают операцию, которая также предотвращает развитие ишемии.
Хирургическое лечение включает:
- тромбэмболэктомию;
- реконструктивные операции;
- фасциотомию;
- ампутацию конечностей.
Тромбэмболэктомией называют удаление патологических тромбоэмболических масс из просвета поражённого сосуда. При прямой тромбэмболэктомии удаление масс проводят через хирургический доступ артерии непосредственно над ними. Непрямая тромбэмболэктомия подразумевает удаление патологического субстрата вне артериального доступа специальным баллонным катетером Фогарти. Этот катетер вводят в артерию через её разрез и продвигают дальше патологических масс. После чего раздувают баллон, которым перекрывают просвет сосуда и путём обратной тракции катетера извлекают его вместе с этими массами.
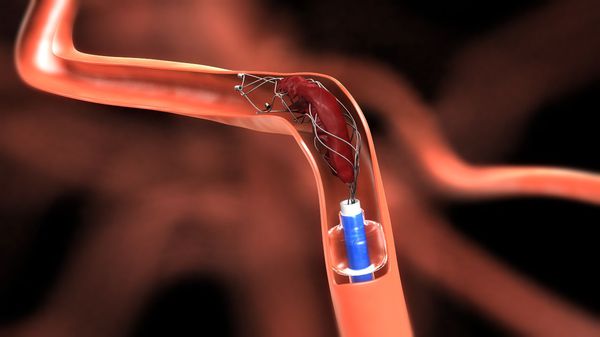
В ряде случаев проводят хирургическое устранение причины эмболии — резекцию добавочного шейного ребра и аневризмы, митральную комиссуротомию и т. д.
Необходимость реконструктивных операций возникает примерно в 10 % при выраженных атеросклеротических и атеротромботических процессах, когда результаты тромбэмболэктомии не могут обеспечить полноценное поступление крови в поражённую конечность. К реконструктивным операциям относят различные виды шунтирований, например бедренно-подколенное или бедренно-берцовые шунтирования.
При ишемии IIВ степени операцию необходимо завершить рассечением поверхностных фасций (фасциотомия) для предотвращения некроза мышц вследствие их отёка. Всего в данной операции нуждается от 5 до 25 % пациентов с острой артериальной непроходимостью.
При необратимых процессах, произошедших в тканях конечности, проводят её ампутацию на различных уровнях [8].
Прогноз. Профилактика
Острую ишемию конечностей ежегодно выявляют у 14 пациентов на 100 тыс. населения. Её распространённость достигает 16 % среди всех сосудистых заболеваний.
Прогноз в отношении сохранения нижних конечностей зависит от локализации и характера поражения артерий, степени и остроты ишемии конечности, возможностей восстановления артериального кровообращения.
Тромб, как ?
