Непрерывный кровоток в сосудах
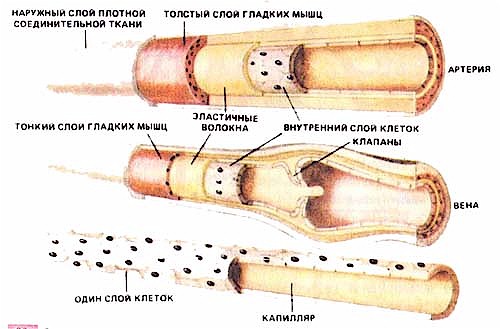
Из курса анатомии и гистологии Вам хорошо известно строение сосудов и их классификация. В физиологии принято сосуды подразделять в зависимости от их функционального назначения. Исходя из этих принципов, все сосуды мы делим на эластические – это аорта, легочная артерия и другие крупные сосуды. Мышечные – средние и мелкие артерии. Резистивные (сосуды сопротивления) – концевые артерии, артериолы.Обменные – капилляры и емкостные – вены и венулы.
Движение крови по сосудам подчиняется некоторым закономерностям, в основе которых используются, известные Вам, законы гидродинамики. По отношению к кровеносным сосудам мы их называем законами гемодинамики. К факторам, которые определяют особенности гемодинамики, относят: давление, сопротивление и скорость. Возможность кровообращения также зависит от диаметра и длины сосуда, а также состояния крови, протекающей в нем (состав крови, вязкость и другие).
К особенностям кровотока относят: одностороннее движение крови по сосудам, его непрерывность, ламинарность и турбулентность потока.
Одностороннее движение крови по сосудам – обеспечивается разностью давления в начале и в конце сосудистой системы. В начальном отделе системы кровообращения оно равняется около 120-150 мм рт.ст., а в конечном – в венах, впадающих в сердце – 5,0 – 0,0 мм рт.ст.
Непрерывность кровотока – связана с эластичностью сосудов, когда кровь выбрасывается сердцем в аорту (обладает эластичностью), то весь ее объем не может сразу пройти по сосудам. Большая часть крови остается на время в расширенном (благодаря эластичности) участке аорты, а позже (во время диастолы сердца) покидает его в связи с сокращением мышц стенки аорты. Чем эластичнее будет аорта, и другие крупные артерии, тем лучше осуществляется непрерывность кровотока. И, наоборот, при потере эластичности (с возрастом, при склерозе и других поражениях сосудов), непрерывность кровотока нарушается.
Ламинарный и турбулентный характер движения крови по сосудам. Ламинарный кровоток – это движение крови отдельными слоями параллельно оси сосуда (осуществляется почти во всех сосудах). Турбулентный кровоток – с завихрениями крови – возникает в местах разветвлений и сужений, в участках изгибов и пережатий сосудов.
Основные показатели работы сосудов: скорость, давление, пульс. Различают и определяют следующие виды скорости движения крови по сосудам.
Объемная скорость – количество крови, протекающей через полперечное сечение сосуда за единицу времени. Она выражается в мл/мин и зависит от разности давления в начале и в конце сосудистой системы, от сопротивления току крови. Ее величина зависит от состояния органа (например, при мышечной работе объемная скорость кровотока в них возрастает в десятки раз). Определяется эта скорость методом реографии, с которым Вы подробно познакомитесь на наших практических занятиях.
Линейная скорость – расстояние, которое проходит частица крови за единицу времени. Определяется в м/с и составляет в норме: в аорте – 0,5 -1,0 м/с, крупных артериях – до 0,5 м/с, в венах – 0,25 м/с, капиллярах – 0,05 м/с. Методы измерения: прямые – введение красок и различных веществ и непрямые – ультразвуковые (познакомитесь с ними на занятиях).
Скорость кругооборота – время прохождения крови по кругам кровообращения. В норме от 14 до 20 с. Определяют радиактивными методами.
Давление крови – сила, с которой кровь давит на стенки сосуда, она зависит от работы сердца, сопротивления сосудов, их диаметра и длины, вязкости крови. Максимальное (или систолическое) давление, регистрируется во время систолы сердца. В среднем в плечевой артерии его величина от 100 до 130 мм рт.ст. В последние годы наметилась тенденция к увеличению этого давления у практически здоровых детей даже в школьном возрасте. Его величина преимущественно зависит от работы сердца. Минимальное (или диастолическое) давление характеризуется величиной, регистрируемой во время диастолы. В норме оно составляет в среднем около 65-90 мм рт.ст. При его изменении, как правило, судят о состоянии (тонусе) сосудистой стенки. Пульсовое давление – это разница (математическая) между величиной систолического и диастолического давления. Наиболее велика его величина в артериях вблизи сердца. Чем дальше от сердца, тем пульсовая разница давления уменьшается и, начиная с артериол, она исчезает. Среднединамическое давление -выражает энергию, с которой движется кровь, оно обеспечивает движение крови по сосудам и является средней результирующей всех колебаний давления по ходу сосудистой системы. Его величина меньше систолического, но больше диастолического и составляет в норме от 90 до 100 мм рт.ст. С методами определения всех видов давления Вы ознакомитесь на наших практических занятиях.
По мере продвижения крови по сосудам давление меняется. Если в аорте оно составляет 120-130 мм рт.ст, то в артериях – 100-120 мм рт.ст, в артериолах – 40-80 мм рт.ст., капиллярах – 20-40 мм рт.ст, в венах – 5-10 мм рт.ст. и вплоть до 0 мм рт.ст в полых венах.
Артериальный пульс – или толчок, колебание артериальной стенки, обусловленное систолическим повышением давления в артериях. Пульсовая волна возникает в аорте, когда в ней резко повышается давление и стенка ее растягивается. Эта волна распространяется со скоростью от 3 до 15 м/с от аорты до артериол. Ее можно зарегистрировать на крупных, поверхностно расположенных артериях, пальпаторно или графически (сфигмограмма). При пальпаторном исследовании это надо делать на двух руках одновременно (руки на уровне сердца) и в одном и том же положении пациента от первоначального исследования. Если разницы не обнаружится, то можно исследование пульса далее проводить на одной руке (при разнице пульса на той и другой руке его называют – разный, может быть при стенозе митрального клапана, аневризме).
На сфигмограмме различают: подъем – анакроту (соответствует систоле желудочков), спадение кривой – катакроту (соответствует в самом начале медленному изгнанию крови из желудочков, остальная часть – диастола желудочков), дикроту – на катакроте есть дикротический подъем, обусловлен возвратом крови к сердцу во время диастолы и ударом ее о полулунные клапаны.
Клиническая характеристика пульса складывается из ряда показателей. Частота – количество ударов в минуту. В норме составляет от 60 до 80. По частоте пульс бывает – частый (тахикардия) может иметь место при повышении температуры, при физической нагрузке. Если температура тела у взрослых увеличивается на 1 градус, то частота пульса возрастает на 8-10 ударов, а у детей – на 15-20 ударов в минуту. Редкий (брадикардия) пульс встречается у спортсменов, у тренированных людей. Частота пульса меняется с возрастом: у новорожденных -130-140 ударов в минуту, в 1 год – 120-130, в 7 лет – 90-100. Определяется пальпаторно и на сфигмограмме.
Ритм пульса – определяется пальпаторно и графически. При одинаковых интервалах между пульсовыми волнами – пульс ритмичный (регулярный), при разных интервалах – неритмичный (не регулярный, аритмичный). Аритмия может возникнуть у практически здоровых людей при интенсивной мышечной нагрузке, термальных процедурах.
Скорость пульса – это интенсивность, с которой повышается давление в артерии во время подъема пульсовой волны и вновь снижается во время спада (лучше всего определять на сфигмограмме). Различают быстрый пульс (может быть при физической работе, недостаточности аортального клапана) и медленный пульс (наблюдается при обмороке, при сужении устья аорты).
Высота пульса – определяется по сфигмограмме. Высокий пульс (он же быстрый) и низкий пульс (он же медленный).
Напряжение пульса – определяется пальпаторно, это силы или степень сопротивления сосудистой стенки сдавливанию ее пальцами. Различают твердый и мягкий пульс. По степени напряжения можно приблизительно судить о величине максимального кровяного давления. Чем оно выше, тем пульс напряженнее.
Наполнение пульса – складывается из величины высоты пульса и его напряжения. Чем больше систолическое давление, плюс объем крови и высота пульса, тем сильнее наполнение. Такой пульс называют полным. Если пульс малый по величине, он, как правило, является и пустым. При массивном кровотечении, коллапсе, шоке пульс может стать нитевидным.
Капиллярный кровоток и его особенности. Кровоток в этом отделе кровообращения обеспечивает его ведущую функцию – обмен между кровью и тканями. Вот почему главное звено в этой системе – капилляры, называют обменными сосудами. Их функция тесно связана с сосудами, из которых они начинаются – артериолами и сосудами, в которые они переходят – венулами. Существуют прямые артериовенозные анастомозы, соединяющие их, минуя капилляры. Если к этой группе сосудов добавить еще и лимфокапилляры, то все это вместе составит то, что именуется системой микроциркуляции. Это самое главное звено системы кровообращения. Именно в нем происходят те нарушения, которые являются причиной основной массы заболеваний. Основу этой системы составляют капилляры. В норме, в покое открыто только 25-35% капилляров, если раскроются сразу многие из них, то происходит кровоизлияние в капилляры и организм может даже погибнуть от внутренней кровопотери, так как кровь скапливается в капиллярах и не поступает к сердцу.
Капилляры проходят в межклеточных промежутках и, поэтому обмен веществ идет между кровью и межклеточной жидкостью. Факторы, которые этому способствуют: разница гидростатического давления в начале и в конце капилляра ( 30-40 мм рт.ст. и 10 мм рт.ст.), скорость движения крови (0,05 м/с), давление фильтрации (разница между гидростатическим давлением в межклеточной жидкости – 15 мм рт.ст.) и давлением реабсорбции (разница между гидростатическим давлением в венозном конце капилляра и онкотическим давлением в межклеточной жидкости – 15 мм рт.ст.). Если эти соотношения изменяются, то жидкость идет преимущественно в том или ином направлении. Именно это лежит в основе, например, развития отека, когда давление фильтрации превосходит давление реабсорбции (белковое голодание).
Есть такое понятие как «капиллярный пульс» (или пульс Квинке), это вообще-то псевдопульс, он связан с ритмическими колебаниями при расширении мелких артерий во время систолы желудочков (его иногда нетрудно заметить при тепловых процедурах – после бани, парной, сауны, если приложить к губам стекло, то видна пульсация мелких сосудов). Такой пульс чаще всего является признаком патологии (аортальной недостаточности, тиреотоксикоза).
Венозный кровоток – вены являются емкостными сосудами, в них находится до 70-80% крови, они обладают большой растяжимостью и относительно низкой эластичностью. Их внутренняя поверхность снабжена клапанами (за исключением мелких вен, вен воротной системы и полых вен), которые способствуют току крови к сердцу, препятствуют ее обратному движению и предохраняют сердце от излишней затраты энергии на преодоление колебательных движений крови. Несмотря на то, что давление в венах достаточно низко, кровь, как известно, по ним движется сравнительно быстро. В основе этого лежат следующие механизмы: разность давления в артериальном и венозном конце системы кровообращения, остаточная сила сердца, присасывающее действие грудной клетки (дыхательный насос), сокращение скелетных мышц (мышечный насос) и работа диафрагмы.
Колебания давления и объема в венах за время одного сердечного цикла, связанные с динамикой оттока крови в правое предсердие в разные фазы систолы и диастолы называются венным пульсом. Эти колебания передаются ретроградно, и их можно обнаружить в крупных, близко расположенных к сердцу венах – обычно, полых и яремных. Скорость распространения пульсовой волны составляет 1-3 м/с. Происхождение этой пульсовой волны иное, чем у артериального пульса. Причиной венного пульса является прекращение оттока крови из вен к сердцу во время систолы предсердий и желудочков. В этот момент ток крови в больших венах задерживается, а давление в них возрастает. Этот пульс регистрируют графическим методом и получаемая кривая получила название флебограммы. На ней различают три волны: первая (обозначается как «а») возникает во время систолы правого предсердия, в этот момент отток крови из вен к сердцу прекращается и, давление в них возрастает. Когда же предсердие расслаблено, то кровь снова начинает поступать в его полость, давление в вене падает и кривая возвращается к исходному уровню. Однако вскоре падение прерывается новой волной (обозначается буквой «с»), по времени она совпадает с пульсом соседней сонной артерии и отражает колебание ее стенки. Толчок сонной артерии сообщается вене и вызывает в ней возникновение быстро протекающей волны повышенного давления. После такого кратковременного подъема давление продолжает равномерно падать. Это происходит потому, что кровь непрерывно оттекает в предсердие, находящееся в это время в диастоле. После заполнения предсердий давление в вене вновь начинает повышаться, происходит застой крови и растяжение венозной стенки, все это вызывает возникновений третьей волны (обозначаемой буквой «v»). Венный пульс можно исследовать на шее и пальпаторно.
Лимфоток необходим для удаления из тканей избытка жидкости и веществ (белки), частиц (микробы и другие), является посредником между кровью и клетками. Кровь переходит в лимфу, лимфа в ткани, из тканей в кровь и наоборот. К системе лимфотока относят: лимфатические капилляры, лимфатические сосуды, лимфоузлы.
Лимфатические капилляры – это слепо начинающиеся капилляры, состоящие из системы эндотелиальных трубочек, пронизывающих ткани. Их просвет шире кровеносного капилляра, эндотелиальные клетки больше по величине, между ними и щели больше, отсутствует базальная мембрана. В ряде органов нет лимфатических капилляров – эпителий кожи, слизистые оболочки, плацента, мозг.
Лимфатические сосуды похожи на кровеносные сосуды, но тоньше, в них меньше мышечный слой и много сужений (клапанов). Клапаны – парные складки интимы, направленные друг против друга и создающие работу, подобную шлюзам.
Лимфоузлы выполняют важную роль в организме. Им свойственны функции гемопоэза (образование лимфоцитов), фильтрации (задерживают инородные тела, бактерии, клетки злокачественного роста, токсины, чужеродные белки), иммунитета (вырабатывают плазматические клетки, антитела, дифференцируют Т- и В – лимфоциты). Они принимают участие в обмене белков, жиров и витаминов.
Лимфа – это продукт крови, клеток, межуточной жидкости. Поэтому ее состав похож на все эти составляющие. Ее реакция щелочная, в ней есть белки (фибриноген и другие факторы свертывания), лимфоциты, соли, жиры и другие вещества. За сутки образуется до 2,0 л лимфы. По числу лимфоцитов лимфу подразделят на: периферическую (0,5 х 109/л) и центральную (прошедшую лимфоузлы, где лимфоцитов от 2,0 до 20,0 х 109/л).
Механизм образования лимфы складывается из таких этапов: образование тканевой жидкости, собственно лимфы и движение лимфы по сосудам. Образование тканевой жидкости происходит в капиллярах. В ее образовании значение имеет разница осмотического давления тканей и крови. Несколько ранее мы рассматривали механизм фильтрации и реабсорбции жидкости в кровеносном капилляре, и если Вы помните, то давление фильтрации и реабсорбции практически равны. Другими словами, количество жидкости, ушедшей из капилляра, равно количеству жидкости, пришедшей в него. Поэтому в норме из тканевой жидкости лимфы образуется очень мало. А если онкотическое давление будет изменяться, например, при потере белка организмом (голодание), то происходит уменьшение онкотического давления. Как результат, давление фильтрации возрастет, а реабсорбции уменьшится. Жидкость, в таком случае, пойдет в ткани, что приведет к развтитю отеков. Но такое явление развивается не только при голодании, а и при физической работе. В этих условиях возрастает фильтрационное давление за счет более существенной разницы в связи с увеличением давления в капиллярах (результат увеличения гидростатического давления в магистральных сосудах). Количество жидкости в тканях также будет возрастать (мышцы, например, увеличивают свой вес в этот момент на 20%). В это время активно начинают функционировать лимфатические сосуды и уносят избыток жидкости.
Однако тканевая жидкость это еще не лимфа. Она ею становится лишь тогда, когда жидкость перейдет в лимфатические сосуды. Лимфообразование – это сложный процесс. В нем различают как физико-химические реакции (диффузия, проницаемость, осмотическое давление), так и секреторный процесс (секреция клеток). Есть вещества, которые усиливают лимфообразование. Их называют лимфогонными веществами. Это пептоны, гистамин. Некоторые продукты питания также обладают лимфогонными свойствами – раки, кальмары, земляника и другие. На этом механизме основано действие пиявок.
Движение лимфы осуществляется за счет сокращения стенок лимфатических сосудов (8-20 раз в минуту), отрицательного давления в грудной клетке, мышечных сокращений (внутримышечное лимфосердце). Этот механизм движения лимфы по сосудам очень важен для проведения массажа. При гиподинамии, когда нарушается этот механизм, развиваются отеки нижних конечностей.
Лимфа, возвращая белки из межклеточной жидкости в кровь, принимает участие в поддержании баланса жидкости в тканях.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Гемодинамика изучает закономерности движения крови по сосудам.
Функциональные группы сосудов:
1) амортизирующие, или магистральные (аорта, легочная артерия, крупные артерии): растягиваются во время систолы;
2) резистивные (сосуды сопротивления, мелкие артерии и артериолы): обладают наибольшим сопротивлением кровотоку, т.к. в их стенке содержится толстый мышечный слой, при сокращении которого уменьшается кровоток в отдельные органы или их отдельные участки;
3) обменные (капилляры), в которых происходит обмен водой, газами, неорганическими и органическими веществами между кровью и тканями;
4) емкостные, или аккумулирующие (вены): благодаря высокой растяжимости, они могут вмещать большие объемы крови;
5) шунтирующие – анастомозы, соединяющие между собой артерии и вены;
6) сосуды возврата крови в сердце (средние, крупные и полые вены).
Важнейшим показателем движения крови по сосудам является объемная скорость кровотока (Q), т.е. объем крови, протекающий через поперечное сечение сосуда в единицу времени (л/мин). Движущая сила кровотока определяется энергией, задаваемой сердцем потоку крови в сосудах, и градиентом давления, т.е. разницей давления между отделами сосудистого русла: кровь течет от области высокого давления (Р1) к области низкого давления (Р2).
Сопротивление сосудов (R) противодействует движению крови. Исходя из этого,
Это основной закон гемодинамики: количество крови, протекающей через поперечное сечение сосуда в единицу времени, прямо пропорционально разности давления в начале и в конце сосуда и обратно пропорционально его сопротивлению.
Важно помнить, что объемная скорость кровотока в разных отделах сосудистого русла в данный момент времени одинакова, т.к. кровеносная система замкнутая, следовательно, через любое поперечное сечение ее в единицу времени проходит одно и то же количество крови: Q1 = Q2 = Qn = 4 – 6 л/мин.
Другим важным показателем гемодинамики является линейная скорость кровотока (V), т.е. скорость перемещения крови вдоль сосуда при ламинарном кровотоке. Она выражается в сантиметрах в секунду (см/с) и определяется как отношение объемной скорости кровотока (Q) к площади поперечного сечения сосуда (π r2):
Линейная скорость кровотока прямо пропорциональна объему крови и обратно пропорциональна площади поперечного сечения сосудов. При подсчете площади поперечного сечения сосудов учитывается общая сумма площади просветов сосудов этого калибра (например, всех капилляров) в данном участке. Исходя из этого, наименьшим поперечным сечением обладает аорта (она является единственным сосудом, по которому кровь выходит из сердца), а наибольшим – капилляры (их число может достигать миллиона, поэтому даже при диаметре одного капилляра в несколько мкм общая площадь их поперечного сечения в 800 – 1000 раз больше, чем у аорты). Соответственно и линейная скорость оказывается различной в разных участках сосудистого русла: максимальных значений линейная скорость достигает в аорте и минимальных – в капиллярах.

Систолический объем (СО) – это объем крови, выброшенный левым желудочком в аорту за 1 сокращение. В покое составляет примерно 50-60 мл. Минутный объем кровотока (МОК) – это количество крови, выброшенное сердцем в кровоток за 1 минуту. В покое примерно равен 4-6 л/мин.
Факторы, обеспечивающие венозный возврат крови к сердцу:
1. Эластичность аорты.
2. Градиент давления между артериальным и венозным руслом.
3. Сокращения скелетных мышц.
4. Отрицательное давление в грудной полости – присасывающее действие грудной клетки.
5. Наличие полулунных клапанов в венах, препятствующих обратному току крови по венам.

Время кругооборота крови
Время полного кругооборота крови, то есть возврата крови от левого желудочка через большой и малый круги кровообращения обратно в левый желудочек, составляет в покое 20-25 секунд, из которых 5-6 секунд составляет время прохождения крови по малому кругу кровообращения.
Кровяное давление и факторы, его обусловливающие. Закон Пуазейля.
Основным параметром гемодинамики является артериальное давление (АД). Оно определяется силой сердечного выброса (СВ) и величиной общего периферического сопротивления сосудов (ОПСС): АД = СВ х ОПСС.
АД определяют также как результат умножения объемной скорости кровотока (Q) и сопротивления сосудов (R): АД = Q x R.
Сопротивление сосудов определяется по формуле Пуазейля:
R = 8 L ν / π r4,
где R – сопротивление, L – длина сосуда, ν – вязкость, π – 3,14, r – радиус сосуда.
Именно изменения вязкости крови и изменения радиуса сосудов в основном определяют величину сопротивления кровотоку и влияют на уровень объемного кровотока в органах.
В биологических и медицинских исследованиях обычно артериальное давление измеряют в мм ртутного столба, венозное давление – в мм водного столба. Измерение давления осуществляется в артериях с помощью прямых (кровавых) или косвенных (бескровных) методов. В первом случае – игла или катетер вводится прямо в сосуд, во втором случае используется способ пережатия сосудов конечности (плеча или запястья) манжетой (звуковой метод Короткова).
Систолическое давление – это максимальное давление, достигаемое в артериальной системе во время систолы. В норме систолическое давление в большом круге кровообращения равно в среднем120 мм рт. ст.
Диастолическое давление – минимальное давление, возникающее во время диастолы в большом круге кровообращения, в среднем составляет80 мм рт. ст.
Пульсовое давление представляет собой разность между систолическим и диастолическим давлением и в норме составляет40 мм ртутного столба.
Движущей силой движения крови в сосудах является давление крови, создаваемое работой сердца. Кровяное давление постепенно уменьшается по мере удаления крови от сердца. Скорость падения давления пропорциональна сопротивлению сосудов. Из аорты (где систолическое давление составляет120 мм рт. ст.) кровь течет через систему магистральных артерий (80 мм рт. ст.) и артериол (40 – 60 мм рт. ст.) в капилляры (15 – 25 мм. рт. ст.), откуда поступает в венулы (12 – 15 мм рт. ст.), венозные коллекторы (3 – 5 мм рт. ст.) и полые вены (1 – 3 мм рт. ст.).
Норма АД составляет: систолического – от 105 – 140 мм рт. ст., диастолического – 60 – 90 мм рт. ст. (Зинчук В.В. и др., 2007). Разница между ними составляет пульсовое давление, которое у здоровых людей равно примерно 45 мл. рт. ст. Более точно нормы АД рассчитывают применительно к возрасту человека (табл. ):
Таблица
Нормы артериального давления (АД) в зависимости от возраста, мм рт.ст. (Зинчук В.В. и др., 2005)
| Возраст (в годах) | Артериальное давление | |
| систолическое | диастолическое | |
| 16-20 | 100 – 120 | 70 – 80 |
| 21-40 | 120 – 130 | 70 – 80 |
| 40-60 | До 140 | До 90 |
| Старше 60 | До 140 | До 90 |
Гипертензией называют повышение АД: систолического – свыше 140 – 145 мм рт. ст., диастолического – свыше 90 – 100 мм рт. ст. Систолическое давление в пределах 135 – 140 мм рт. ст. и диастолическое – 90 – 95 мм рт. ст. называется пограничным давлением. Гипотензия – уменьшение АД: систолического – ниже105 мм рт. ст., диастолического – ниже 60 мм рт. ст.
Источник
