Незавершенная васкуляризация сосудов сетчатки

Ретинопатия недоношенных – вазопролиферативное поражение сетчатки, обусловленное незрелостью структур глаза у детей, рожденных раньше срока. Ретинопатия недоношенных характеризуется нарушением нормального васкулогенеза и нередко самопроизвольно регрессирует; в остальных случаях сопровождается помутнением стекловидного тела, миопией, астигматизмом, косоглазием, катарактой, глаукомой, тракционной отслойкой сетчатки. Ретинопатия диагностируется в ходе осмотра недоношенного ребенка детским офтальмологом с помощью офтальмоскопии, УЗИ глаза, электроретинографии, зрительных ВП. Лечение ретинопатии недоношенных может включать крио- или лазеркоагуляцию сетчатки, витрэктомию, склеропломбирование.
Общие сведения
Ретинопатия недоношенных – нарушение процессов васкуляризации сетчатки у детей, имеющих низкий гестационный возраст. Частота ретинопатии недоношенных в неонатологии и детской офтальмологии тесно коррелирует со степенью зрелости организма ребенка: так, у детей с массой тела менее 1500 г патология сетчатки развивается в 40-50% случаев; менее 1000 г – в 52-73%; а у глубоко недоношенных детей с массой тела менее 750 г – в 81-95% случаев. Парадоксальность ситуации заключается в том, что совершенствование условий выхаживания детей с экстремально низкой массой тела приводит к увеличению случаев ретинопатии недоношенных, которая в развитых странах становится ведущей причиной слепоты у детей.
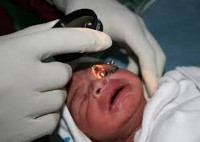
Ретинопатия недоношенных
Причины ретинопатии недоношенных
Нормальный васкулогенез (рост сосудов) сетчатки у плода начинается с 16 недели внутриутробного развития и завершается к 40 неделям гестации. Т. о., чем меньше гестационный возраст ребенка, тем больше в его сетчатке содержится аваскулярных зон. Наиболее подвержены возникновению ретинопатии недоношенных дети, рожденные от преждевременных родов ранее 34-ой недели гестации с массой тела менее 2000 г.
Развитие сосудов сетчатки регулируется различными медиаторами – факторами роста, из которых наиболее значимы и изучены фактор роста сосудистого эндотелия, фактор роста фибробластов и инсулиноподобный фактор. Нарушению регуляции нормального ангиогенеза и развитию ретинопатии у недоношенных способствуют условия, вызывающие изменение парциального давления кислорода и углекислого газа в крови. Дело в том, что метаболические процессы в сетчатке осуществляются посредством гликолиза, т. е. расщепления глюкозы, протекающего без участия кислорода. Поэтому длительное пребывание ребенка на ИВЛ, кислородотерапия, колебания в режиме назначения сурфактантов и т. п. способствуют развитию ретинопатии недоношенных.
Дополнительными факторами риска, влияющими на возникновение ретинопатии недоношенных, служат гипоксия плода, внутриутробные инфекции, синдром дыхательных расстройств, внутричерепные родовые травмы, сепсис, анемия новорожденных и др. Одним из вероятных триггеров развития ретинопатии является воздействие на незрелую сетчатку недоношенного избыточной освещенности, тогда как в норме ангиогенез сетчатки протекает внутриутробно в отсутствии светового воздействия.
Патогенез ретинопатии недоношенных связан как с нарушением образования новых сосудов сетчатки, так и с изменением уже сформировавшихся сосудистых трактов. При ретинопатии недоношенных образование сосудов в аваскулярных зонах периферии сетчатки прекращается, а новообразованные сосуды начинают прорастать в стекловидное тело, что в дальнейшем приводит к кровоизлияниям, новообразованию глиальной ткани, натяжению и тракционной отслойке сетчатки.
Классификация ретинопатии недоношенных
Принятая в мировой практике классификация ретинопатии недоношенных выделяет в течении заболевания активную и рубцовую (регрессивную) фазы. Активная фаза ретинопатии недоношенных, в зависимости от локализации и выраженности сосудистых изменений, подразделяется на 5 стадий:
- I стадия – образование демаркационной линии – узкой границы, отделяющей васкулярную (сосудистую) часть сетчатки от аваскулярной (бессосудистой).
- II стадия – формирование на месте демаркационной линии возвышения – демаркационного вала (гребня). Сосуды врастают в вал и могут образовывать небольшие участки неоваскуляризации.
- III стадия – в области вала появляется экстраретинальная фиброваскулярная пролиферация. Соединительная ткань и сосуды разрастаются по поверхности сетчатки и проникают в стекловидное тело.
- IV стадия – соответствует частичной отслойке сетчатки, обусловленной экссудативно-тракционным механизмом. Данная стадия ретинопатии недоношенных подразделяется на подстадии: IVa – без отслойки макулы и IVб – с вовлечением в отслойку макулярной зоны.
- V стадия – тотальное отслоение сетчатки воронкообразной формы (с узким, широким или закрытым профилем воронки).
В 70-80% случаев I и II стадии ретинопатии недоношенных самопроизвольно регрессируют, оставляя минимальные остаточные изменения на глазном дне. III стадия является «пороговой» и служит основанием для проведения профилактической коагуляции сетчатки. IV и V стадии ретинопатии недоношенных расцениваются как терминальные из-за неблагоприятного прогноза в отношении зрительных функций.
В большинстве случаев при ретинопатии недоношенных наблюдается последовательное, постадийное развитие изменений, однако возможен молниеносный вариант («плюс»-болезнь), характеризующийся злокачественным, быстрым течением.
Продолжительность активной стадии ретинопатии недоношенных составляет 3-6 месяцев. Если в течение этого времени не произошло спонтанного регресса изменений, наступает фаза рубцевания с развитием остаточных явлений. В этой стадии у ребенка могут развиваться микрофтальм, близорукость, косоглазие и амблиопия, поздняя отслойка сетчатки, фиброз стекловидного тела, осложненная катаракта, вторичная глаукома, субатрофия глазного яблока.
Объективные офтальмологические данные являются единственными проявлениями ретинопатии недоношенных, особенно в ее активной фазе, поэтому одновременно могут расцениваться как симптомы заболевания.
Диагностика ретинопатии недоношенных
Для выявления ретинопатии обследованию детского офтальмолога подлежат все недоношенные через 3-4 недели после рождения. В более раннем возрасте признаки ретинопатии недоношенных еще не проявляются, однако при офтальмологическом осмотре может быть выявлена другая врожденная патология глаза: глаукома, катаракта, увеит, ретинобластома.
Дальнейшая тактика предполагает динамическое наблюдение недоношенного ребенка офтальмологом каждые 2 недели (при незавершенной васкуляризации сетчатки) либо еженедельно (при первых признаках ретинопатии), либо 1 раз в 2-3 дня (при «плюс»-болезни). Осмотры недоношенных детей проводятся в присутствии неонатолога и анестезиолога-реаниматолога.
Основным методом выявления ретинопатии недоношенных служит непрямая офтальмоскопия, осуществляемая после предварительного расширения зрачка (мидриаза). С помощью УЗИ глаза дополнительно выявляются экстраретинальные признаки ретинопатии недоношенных в III-IV стадиях. С целью дифференциальной диагностики ретинопатии недоношенных и патологии ЗН (аномалий развития или атрофии зрительного нерва) выполняется исследование зрительных ВП, электроретинография ребенку. Для исключения ретинобластомы информативны УЗИ и диафаноскопия.
Для оценки степени отслойки сетчатки предлагается использовать оптическую когерентную томографию.
Лечение ретинопатии недоношенных
В I-II стадии ретинопатии недоношенных лечение не показано. В III стадии с целью предупреждения прогрессирования ретинопатии недоношенных до терминальных стадий проводится профилактическая лазеркоагуляция либо криокоагуляция аваскулярной зоны сетчатки (не позднее 72 часов от момента выявления экстраретинальной пролиферации).
Эффективность профилактического коагуляционного лечения при ретинопатии недоношенных составляет 60-98%. Среди местных осложнений хирургических процедур встречаются ожоги глаз, гифема, преретинальные мембраны, иридоциклиты, окклюзия центральной артерии сетчатки. Общесоматические осложнения могут включать апноэ, цианоз, брадикардию или тахикардию.
Оценка результативности коагуляционного лечения ретинопатии недоношенных проводится спустя 10-14 дней. При стабилизации или регрессе процесса лечение расценивается как эффективное; в случае продолжающейся эктраретинальной пролиферации возможно повторение крио- или лазеркоагуляции.
В регрессивном и послеоперационном периоде назначаются инстилляции лекарственных препаратов (дизинфицирующих, антиоксидантных, противовоспалительных), физиотерапевтическое воздействие (электрофорез, магнитостимуляция, электроокулостимуляция).
В случае дальнейшего прогрессирования ретинопатии недоношенных до IV-V стадий возникает необходимость проведения витрэктомии (ленсвитрэктомии) или циркулярного пломбирования склеры (экстрасклерального пломбирования).
Прогноз и профилактика ретинопатии недоношенных
У большинства детей ретинопатия недоношенных не прогрессирует дальше I-II стадии, изменения сетчатки подвергаются обратному развитию; при этом сохраняется достаточно высокая острота зрения. Тем не менее, у половины из них к 6-10 годам выявляются аномалии рефракции (близорукость, дальнозоркость, астигматизм), глазодвигательные нарушения (косоглазие, нистагм). При прогрессировании ретинопатии недоношенных до IV-V стадии или молниеносной форме заболевания прогноз на сохранение зрительной функции неблагоприятный.
Профилактика ретинопатии недоношенных – это, прежде всего, профилактика преждевременных родов; проведение терапии, направленной на пролонгирование беременности; правильное выхаживание недоношенных, их динамическое наблюдение детским офтальмологом. Дети, перенесшие ретинопатию недоношенных, в старшем возрасте должны проходить регулярное офтальмологическое обследование, включающее визометрию, рефрактометрию, электрофизиологические исследования, компьютерную периметрию и др.
Источник
Вместе с директором фонда «Провидение» Еленой Осиповой, врачом-офтальмологом доцентом кафедры офтальмологии РНИМУ имени Н.И. Пирогова Ириной Асташевой и заведующим офтальмологическим отделением Детской городской клинической больницы им. З.А.Башляевой Сергеем Лесовым рассказываем самое важное про этот диагноз.
В названии болезни – два слова
Ретинопатия – это болезнь сетчатки глаза. Причины могут быть различны: гипертония, диабет. Но есть специфические проблемы с сетчаткой и у тех, кто поспешил родиться, тогда этот диагноз звучит как ретинопатия недоношенных. Не теряйте второе слово, или вас неверно поймут.
В чем проблема
У детей, родившихся раньше 36 недели беременности, сосуды сетчатки не сформированы. В норме сосуды сетчатки формируются к сорока неделям беременности. Причем для нормального развития сосудов глаза нужна именно внутриутробная среда, – если малыш рождается раньше срока и оказывается в условиях, отличных от внутриутробных, сосуды сетчатки могут начать развиваться неправильно.
Волноваться нужно, если
Ребенок родился до 34-35 недели гестационного возраста (время от последних месячных у мамы до родов) весом менее двух килограмм. У детей, родившихся после 36 недели беременности, это заболевание не встречается.
Опасны 3 и 4 стадии болезни
При благополучном исходе лечения заболевание заканчивается к пятидесятой-пятьдесят пятой неделе общего гестационного возраста (гестационный+время от рождения). Таким образом, время окончания ретинопатии недоношенных непосредственно зависит от того, на каком сроке родился ребенок. Для глубоко недоношенных (22-24 неделя беременности) это может быть четвертый-пятый месяц жизни. У родившихся на 32 неделе проблемы с сетчаткой – уже в полтора-два месяца.
На первой стадии ретинопатии недоношенных на границе сосудистой и бессосудистой зон в глазу образуется демаркационная линия. Эта линия разграничивает зоны сетчатки с сосудами и без.
На второй стадии демаркационная линия начинает утолщаться, потому что внутри нее формируются незрелые сосуды. Образуется гребень или вал.
При грамотном лечении неосложненные первая и даже вторая стадия могут
вылечиться бесследно.
На третьей стадии начинается рост новообразованных сосудов и фиброзной ткани на сетчатке (экстраретинальная пролиферация).
На четвертой стадии волокна и выпоты (свободная жидкость, которую пропустили стенки незрелых сосудов) организуются в тяжи (выходы фиброзной ткани). Происходит частичная отслойка сетчатки. Четвертую стадию подразделяют на 4а – когда процесс образования тяжей идет по краям сетчатки, и 4б – когда тяжи образуются по центру – в центральной макулярной зоне сетчатки.
Если заболевание прогрессирует дальше, наступает пятая стадия с полной отслойкой сетчатки. При этом сетчатка приобретает воронкообразную форму.
Как отдельную особо тяжелую форму болезни выделяют заднюю агрессивную ретинопатию недоношенных. При таком течении болезнь начинает развиваться очень рано, протекает быстро, иногда минуя первую и вторую стадии.
Почему развивается заболевание
Сетчатка глаза недоношенного малыша из-за отсутствия сосудов испытывает дефицит кислорода, который должна приносить клеткам тканей кровь. Чтобы устранить проблему, организм запускает стремительное образование сосудов, но сосуды получаются слишком тонкие, их стенки пропускают жидкости, и внутри глаза образуется экссудат – выпот, свободная жидкость, которой там быть не должно. Могут появиться кровоизлияния.
На месте скоплений жидкости образуются тяжи – выходы фиброзной ткани, прикрепленные к сетчатке. В норме сетчатка ни к чему не прикреплена и свободно располагается на стекловидном теле – особой жидкости, покрывающей хрусталик. При ретинопатии тяжи прикрепляют сетчатку к сосудам ниже стекловидного тела и растягивают ее, как завязки фартук.
Дальше сетчатка натягивается и расслаивается, стекловидное тело заливается между ее слоями. В самых тяжелых случаях происходит отслоение сетчатки, и ребенок слепнет.
Можно ли предотвратить ретинопатию недоношенных
Можно. Для профилактики РН при первичной реанимации недоношенному ребенку дают кислород в специальной дозировке. Это должно предотвратить кислородное голодание мозга и сетчатки. В дальнейшем в кювезе или в ИВЛ уровень кислорода должен быть отрегулирован определенным образом.
Также ребенку вводят сурфактанты – специальные препараты, препятствующие слипанию легких, чтобы избежать кислородного голодания. Все это – стандартные процедуры при реанимации новорожденных.
Но иногда, даже если все эти процедуры проведены, заболевание развивается все равно – к сожалению, медицина не способна контролировать абсолютно все процессы в организме, и тогда нужно специальное лечение.
Где рожать, чтобы ребенка выходили
С 2006 года по национальному проекту «Здоровье» в российских регионах было построено более пятидесяти государственных перинатальных центров – в Брянске, Саратове, Краснодаре и др., – специализирующихся на выхаживании детей с разными патологиями, в том числе и недоношенных.
Преждевременные роды, как правило, – прогнозируемая ситуация. Если существует такой риск, будущим родителям следует наблюдаться в перинатальном центре.
В Москве и Санкт-Петербурге на дохаживании недоношенных специализируются некоторые больницы, где есть отделения патологии новорожденных. В этом случае роддом, к которому прикрепляют женщину, заранее планирует, что младенец будет перевезен в одно из таких отделений.
Если нет возможности транспортировать ребенка в профильный центр, его должны выходить в обычном роддоме – протоколы выхаживания недоношенных едины и известны.
В таком случае нужно заранее обсудить вопрос о том, есть ли в роддоме специалист с опытом выхаживания таких детей.
Грамотное выхаживание может предотвратить развитие болезни, но это, увы, не гарантия, поэтому
особенно важно, чтобы ребенка из группы риска по развитию РН на четвертой неделе жизни осмотрел офтальмолог. Далее осмотры офтальмолога должны проходить каждые две недели.
Если недоношенного ребенка после родов перевезли в перинатальный центр, его осмотрит офтальмолог центра. Если ребенка к этому времени уже успели выписать домой, на осмотр к офтальмологу его должны принести родители. Оптимальный вариант амбулаторного наблюдения – специальный кабинет катамнеза при стационаре, где выхаживают недоношенных; направление туда дает педиатр из районной поликлиники.
Если ребенка не перевозили в перинатальный центр, а выхаживали в роддоме, главный врач роддома должен вызвать офтальмолога из перинатального центра (или организовать перевоз ребенка), так как своего офтальмолога в штате роддома нет. Очень важно, чтобы на первый осмотр офтальмолога ребенок попал вовремя – на четвертой неделе жизни и далее – регулярно, – чтобы не пропустить начало болезни, ведь лечить ее будет сложнее.
Болезнь обнаружена: что делать
При развитии ретинопатии осмотры офтальмолога должны проводиться каждую неделю вплоть до выздоровления. При диагностике задней агрессивной ретинопатии недоношенных (ЗАРН) осмотры проводят раз в три дня.
Процедуры
При ранних стадиях РН показано применение кортикостероидов и антиоксидантов. Под воздействием лечения на этих стадиях болезнь уходит без каких бы то ни было последствий.
При третьей стадии РН показана лазеркоагуляция сетчатки – прижигание бессосудистой зоны сетчатки лазером, чтобы предотвратить развитие новообразованных сосудов. В некоторых случаях вместо лазеркоагуляции используется криокоагуляция – промораживание сетчатки специальным воздействием холода.
Если заболевание спрогрессировало до четвертой стадии, лазеркоагуляцию делать бессмысленно. В этом случае применяют викрэктомию – удаление тяжей и части стекловидного тела. В результате отслоенные участки сетчатки вновь прилегают к глазу и зрение восстанавливается.
Все эти процедуры проводятся в специализированных офтальмологических центрах.
Еще один способ лечения, начиная со второй+ стадии, – введение ингибиторов факторов роста эндотелия сосудов, при ЗАРН этот метод становится основным.
Введение ингибиторов при РН – это процедура, когда препарат вводят интравитреально – в полость глаза.
Из ингибиторов факторов роста сосудов в России используют препарат Ранибизумаб (Луцентис) (с июля 2020 года он включен в список препаратов, выделяемых по ОМС). Сейчас клинические испытания проходит Афлиберцепт (Элеа).
Практикуются и комбинированные процедуры, когда сначала показана лазеркоагуляция, а потом введение ингибиторов. К сожалению, есть немногочисленные случаи, когда глаза ребенка не реагируют на лечение, наступает слепота.
Основные процедуры при ретинопатии недоношенных проводят в возрасте двух-трех месяцев жизни ребенка.
Бывают ли случаи РН у детей старше полугода?
Сергей Лесовой, заведующий офтальмологическим отделением Детской городской клинической больницы им. З.А.Башляевой: «Рецидивы ретинопатии недоношенных после полугода бывают у детей, которым делали интравитреальное введение препаратов, и где не было достигнуто полное выздоровление. Самый взрослый ребенок, которого я видел с рецидивом ретинопатии недоношенных, был возраста 1 год и 7 месяцев. Мы делали ему лазеркоагуляцию сетчатки. Болезнь отступила. Но это единичный случай».
Особенности маршрутизации при РП в России
Лазеркоагуляцию в России делают только в больших офтальмологических центрах. Например, в Башкирии для прохождения этой процедуры направят в Уфу, где в офтальмологическом отделении республиканской детской клинической больницы – всего пять коек.
Поскольку введение ингибиторов в регионах в России до сих пор не делают, иногда вместо этой процедуры детей направляли сразу на викрэктомию. Это неправильно.
Но для того, чтобы ингибиторы ввести (они вводятся однократно) ребенка нужно направить в Москву.
Для этого заведующий офтальмологическим отделением, где лежит ребенок (в регионе) должен связаться с заведующим отделением в московской ДГКБ им. З.А. Башляевой (Тушинская больница), или НПЦ специализированной помощи детям им. В.Ф. Войно-Ясенецкого (центр в Солнцево).
Координаты врачей родителям подскажут в фонде «Провидение». Москвичам введение ингибиторов при РН могут провести также в Морозовской детской больнице.
Для госпитализации потребуется свидетельство о рождении ребенка, направление и медицинский полис. Все процедуры по лечению РН проводятся по ОМС бесплатно.
Главное – успеть вовремя, то есть как можно раньше, в первые два месяца жизни малыша.
Но некоторые дети к моменту, когда им показано введение ингибиторов, еще находятся на ИВЛ или на дохаживании. Их придется перевозить в Москву на спецмашине в сопровождении врача, либо санавиацией.
Подобные услуги в ОМС не входят. В любом случае ребенок должен прибыть на процедуру, как только врачи разрешат транспортировку.
Если лечение провести правильно и в срок, зрение ребенка в большинстве случаев восстановится. Более того, известны случаи, когда дети, перенесшие лазеркоагуляцию, к семи-восьми годам имеют стопроцентное зрение. Хотя, если ребенок перенес РН четвертой-пятой стадии, зрение, как правило, снижается.
С другой стороны, близорукость, астигматизм, косоглазие, поражение зрительных путей у недоношенных встречается чаще, чем у детей, рожденных в срок. Но с ретинопатией недоношенных это не связано.
Главный миф ретинопатии недоношенных: «Потому что не капали капельки»
Ирина Асташева, врач-офтальмолог, к.м.н., доцент кафедры офтальмологии РНИМУ имени Н.И. Пирогова: «Никаких специальных капель от ретинопатии недоношенных, которые оказывали бы профилактическое, либо лечебное воздействие, не существует.
В настоящее время внедряется в практику препарат, воздействие которого аналогично лазеркоагуляции, и еще по одному лекарству завершаются клинические испытания. Но этих лекарств пока нет на российском рынке.
После любой офтальмологической операции назначают антибактериальные капли. Если их не применять, – возможно инфицирование глаза. После лазеркоагуляции антибактериальные препараты капают, как правило, дня три. После викрэктомии – дней десять, это определяет врач, который проводил операцию. Как правило, все время, когда необходимо применение таких препаратов, ребенок еще находится в больнице».
Поможет фонд
Фонд помощи недоношенным детям и их семьям «Провидение» спасает зрение детям уже более двух лет и недавно издал книгу для родителей «Смотри на мир»: специалисты о ретинопатии недоношенных», написанную простым, доступным языком, а также запустил онлайн-курс для родителей от перинатальных психологов «Трудные роды: принять и пережить».
Получить подробную консультацию, как действовать, если у ребенка обнаружили ретинопатию, можно по телефонам фонда:
+7 985 431 56 76;
+7 927 120 33 75.
Иллюстрации: Оксана Романова
Источник
