Нижняя полая вена это сосуд

Оглавление темы “Система нижней полой вены.”:
1. Система нижней полой вены. Нижняя полая вена ( v. cava inferior ).
2. Воротная вена ( v. portae ). Вены образующие воротную вену.
3. Общие подвздошные вены ( Vv. iliacae communes ).
4. Внутренняя подвздошная вена ( v. iliaca interna ).
5. Портокавальные и каво-кавальные анастомозы. “Голова медузы.”
6. Наружная подвздошная вена ( v. iliaca externa ).
7. Вены нижней конечности ( ноги ). Глубокие и поверхностные вены ноги.
8. Закономерности распределения вен.
9. Особенности кровообращения плода. Плацентарное кровообращение.
10. Рентгенологическое исследование кровеносных сосудов.
V. cava inferior, нижняя полая вена, — самый толстый венозный ствол в теле, лежит в брюшной полости рядом с аортой, вправо от нее. Она образуется на уровне IV поясничного позвонка из слияния двух общих подвздошных вен. немного ниже деления аорты и тотчас направо от него. Нижняя полая вена направляется вверх и несколько вправо и тем больше отходит от аорты. Нижний отдел ее прилежит к медиальному краю правого m. psoas, затем переходит на переднюю его поверхность и вверху ложится на поясничную часть диафрагмы. Затем, лежа в sulcus venae cavae на задней поверхности печени, нижняя полая вена проходит через foramen venae cavae диафрагмы в грудную полость и тотчас впадает в правое предсердие. Притоки, впадающие прямо в нижнюю полую вену, соответствуют парным ветвям аорты (кроме vv. he paticae). Они разделяются на при стеночные вены и вены внутрен ностей.
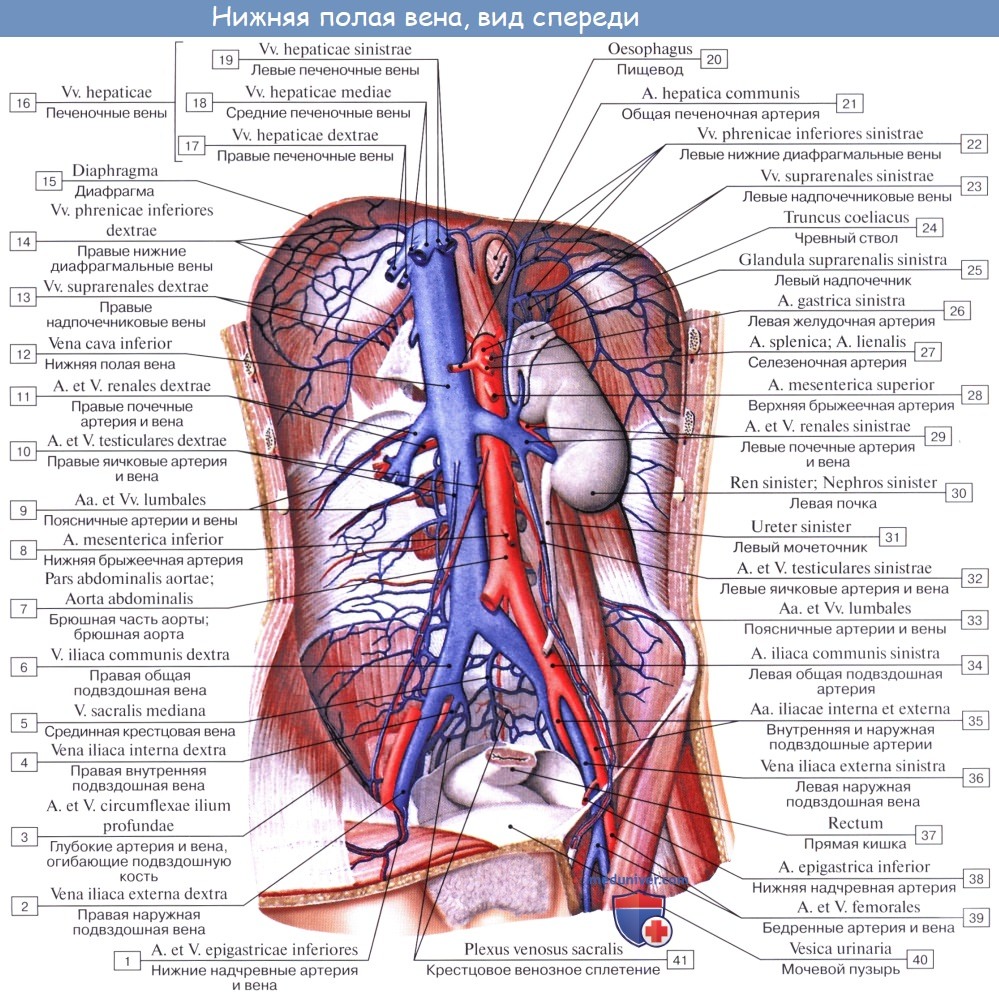
Пристеночные вены впадающие в нижнею полую вену:
1) vv. lumbales dextrae et sinistrae, по четыре с каждой стороны, соответствуют одноименным артериям, принимают анастомозы из позвоночных сплетений; они соединяются между собой продольными стволами, vv. lumbales ascendentes;
2) vv. phrenicae inferiores впадают в нижнюю полую вену там, где она проходит в борозде печени.
Вены внутренностей впадающие в нижнею полую вену:
1) vv. testiculares у мужчин (vv. ovaricae у женщин) начинаются в области яичек и оплетают одноименные артерии в виде сплетения (plexus pampiniformis); правая v. testicularis впадает непосредственно в нижнюю полую вену под острым углом, левая же — в левую почечную вену под прямым углом. Это последнее обстоятельство затрудняет, возможно, отток крови и обусловливает более частое появление расширения вен левого семенного канатика в сравнении с правым (у женщины v. ovarica начинается в воротах яичника);
2) vv. renales, почечные вены, идут впереди одноименных артерий, почти совершенно прикрывая их; левая длиннее правой и проходит впереди аорты;
3) v. suprarenalis dextra вливается в нижнюю полую вену тотчас выше почечной вены; v. suprarenalis sinistra обыкновенно не достигает полой вены и вливается в почечную вену впереди аорты;
4) vv. hepaticae, печеночные вены, впадают в нижнюю полую вену там, где она проходит по задней поверхности печени; печеночные вены выносят кровь из печени, куда кровь поступает через воротную вену и печеночную артерию.
Дополнительно GIF анимация: Нижняя полая вена на трупе.
– Дополнительно: Вены почки, надпочечника, поджелудочной железы
– Дополнительно: Вены почки слева
Учебное видео по анатомии нижней полой вены и ее притоков
Другие видео уроки по данной теме находятся: Здесь
– Также рекомендуем “Воротная вена ( v. portae ). Вены образующие воротную вену.”
Источник
Системы верхней и нижней полых вен входят в схему большого круга кровообращения и непосредственно впадают в правое предсердие. Это два крупнейших венозных коллектора, которые собирают бедную кислородом кровь от внутренних органов, головного мозга, нижних и верхних конечностей.
Топография нижней и верхней полой вены
 Верхняя полая вена (ВПВ) представлена в виде короткого ствола, который находится в грудной клетке справа от восходящей части аорты. Она в длину 5-8 см, диаметром 21-28 мм. Это тонкостенный сосуд, который не имеет клапанов и расположен в верхнем отделе переднего средостения. Образуется от слияния двух плечеголовных вен позади I грудино-реберного сочленения справа. Далее, спускаясь, на уровне хряща III ребра вена впадает в правое предсердие.
Верхняя полая вена (ВПВ) представлена в виде короткого ствола, который находится в грудной клетке справа от восходящей части аорты. Она в длину 5-8 см, диаметром 21-28 мм. Это тонкостенный сосуд, который не имеет клапанов и расположен в верхнем отделе переднего средостения. Образуется от слияния двух плечеголовных вен позади I грудино-реберного сочленения справа. Далее, спускаясь, на уровне хряща III ребра вена впадает в правое предсердие.
Топографически справа к верхней полой вене прилегает плевральный листок с диафрагмальным нервом, слева – восходящая аорта, впереди – тимус, позади – корень правого легкого. Нижняя часть ВПВ находится в полости перикарда. Единственный приток сосуда – непарная вена.
Притоки ВПВ:
- плечеголовные вены;
- парная и безымянная;
- межреберные;
- вены позвоночного столба;
- внутренняя яремная;
- сплетения головы и шеи;
- пазухи твердой оболочки головного мозга;
- эмисарные сосуды;
- вены головного мозга.
Система ВПВ собирает кровь из головы, шеи, верхних конечностей, органов и стенок грудной полости.
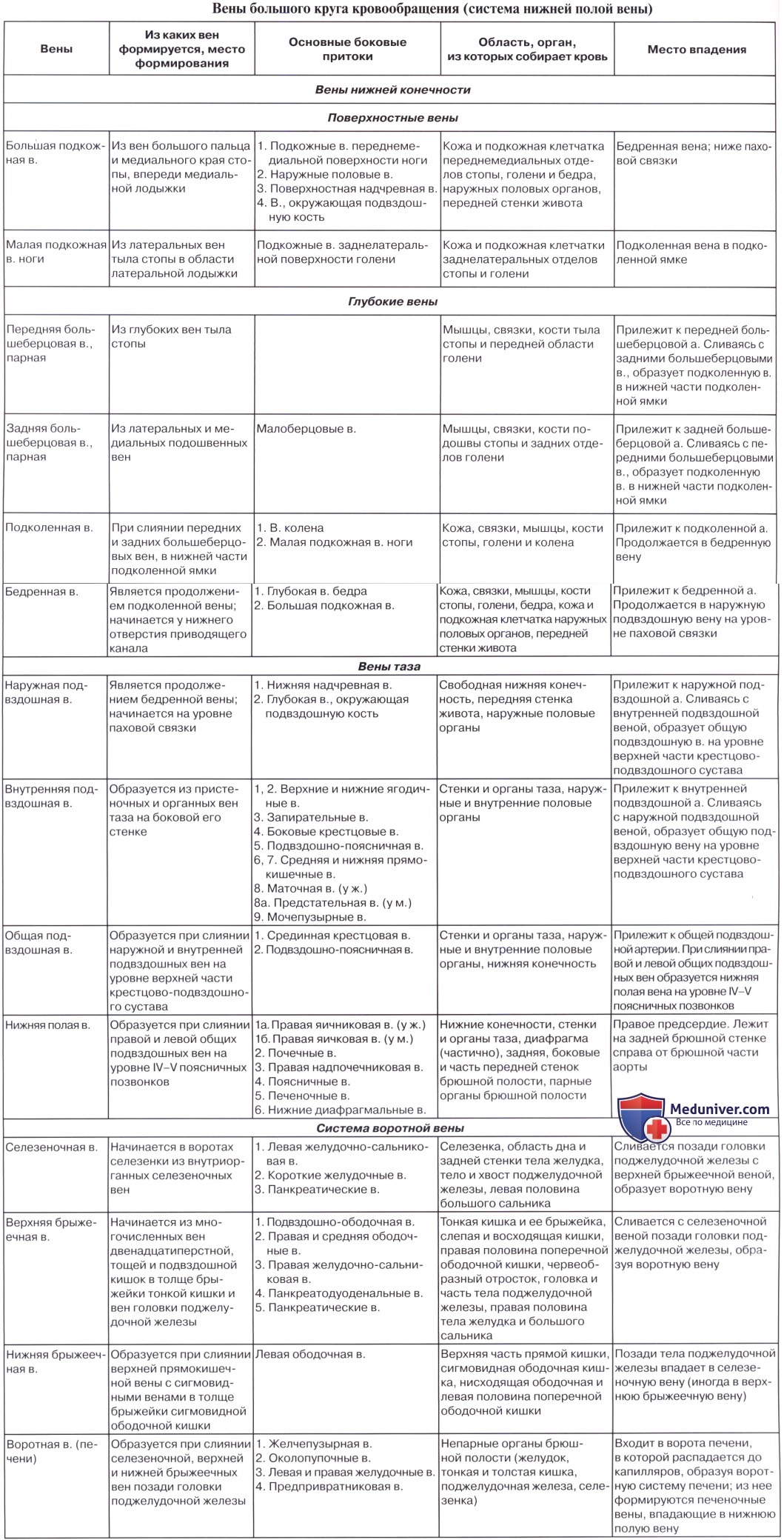
Нижняя полая вена (НПВ) – это наибольший венозный сосуд в человеческом теле (длинной 18-20 см и диаметром 2-3,3 см), который собирает кровь от нижних конечностей, тазовых органов и брюшной полости. Она также не имеет клапанной системы, расположена внебрюшинно.
НПВ начинается на уровне IV-V поясничных позвонков и образуется путем слияния левой и правой общих подвздошных вен. Далее она следует вверх фронтально по отношению к правой большой поясничной мышце, боковой части тел позвонков и вверху, спереди от правой ножки диафрагмы, пролегает рядом с брюшным отделом аорты. В грудную полость сосуд вступает через сухожильное отверстие диафрагмы в заднее, затем верхнее средостение и впадает в правое предсердие.
Система НПВ относится к мощнейшим коллекторам в организме человека (она обеспечивает 70% общего венозного кровотока).
Притоки нижней полой вены:
- Пристеночные:
- Поясничные вены.
- Нижние диафрагмальные.
- Внутренностные:
- Две яичниковые вены.
- Почечные.
- Две надпочечниковые.
- Внешние и внутренние подвздошные.
- Печеночные.
Анатомия венозного аппарата сердца: как все устроено?
Вены несут кровь из органов в правое предсердие (исключение – легочные вены, транспортирующие ее в левое предсердие).
Гистологическое строение стенки венозного сосуда:
- внутренняя (интима) с венозными клапанами;
- эластическая мембрана (медия), которая состоит из циркулярных пучков гладкомышечных волокон;
- внешняя (адвентиция).
НПВ относится к венам мышечного типа, у которых во внешней оболочке присутствуют хорошо развитые пучки продольно расположенных гладкомышечных клеток.
В ВПВ степень развития мускульных элементов умеренная (редкие группы продольно расположенных волокон в адвентиции).
 Вены имеют множество анастомозов, образуют сплетения в органах, что обеспечивает большую их емкость сравнительно с артериями. Они имеют высокую способность к растяжению и относительно низкую эластичность. Кровь по ним двигается против силы гравитации. У большинства вен на внутренней поверхности расположены клапаны, которые препятствуют обратному току.
Вены имеют множество анастомозов, образуют сплетения в органах, что обеспечивает большую их емкость сравнительно с артериями. Они имеют высокую способность к растяжению и относительно низкую эластичность. Кровь по ним двигается против силы гравитации. У большинства вен на внутренней поверхности расположены клапаны, которые препятствуют обратному току.
Продвижение крови по полым венам в сердце обеспечивается:
- отрицательным давлением в грудной полости и его колебанием во время дыхания;
- присасывающей способностью сердца;
- работой диафрагмальной помпы (ее давление во время вдоха на внутренние органы выталкивает кровь в воротную вену);
- перистальтические сокращения их стенок (с частотой 2-3 в минуту).
Функция сосудов
Вены вместе с артериями, капиллярами и сердцем образуют единый круг кровообращения. Однонаправленное непрерывное движение по сосудам обеспечивается разницей давлений в каждом сегменте русла.
Основные функции вен:
- депонирование (резерв) циркулирующей крови (2/3 от всего объема);
- возврат обедненной кислородом крови в сердце;
- насыщение тканей углекислотой;
- регуляция периферического кровообращения (артериовенозные анастомозы).
Какие симптомы беспокоят пациента при нарушении кровотока по полым венам?
Основной патологией кавальных вен считается их полная или частичная непроходимость (окклюзия). Нарушение оттока крови по этим сосудам приводит к повышению давления в сосудах, затем и в органах, от которых не производится адекватный отток, их расширению, транссудации (выхода) жидкости в окружающие ткани и снижению возврата крови к сердцу.
Главные признаки нарушения оттока по полым венам:
- отеки;
- изменение цвета кожных покровов;
- расширение подкожных анастомозов;
- снижение артериального давления;
- нарушение функции органов, от которых не осуществляется отток.
Синдром верхней полой вены у мужчин
Эта патология чаще встречается в возрасте от 30 до 60 лет (у мужчин в 3-4 раза чаще).
Факторы, провоцирующие формирование кава-синдрома:
- экстравазальная компрессия (сдавливание извне);
- прорастание опухолью;
- тромбоз.
Причины нарушения проходимости ВПВ:
- Онкологические заболевания (лимфома, рак легких, молочной железы с метастазированием, меланома, саркома, лимфогранулематоз).
- Аневризма аорты.
- Увеличение щитовидной железы.
- Инфекционное поражение сосуда – сифилис, туберкулез, гистиоплазмоз.
- Идиопатический фиброзный медиастинит.
- Констриктивный эндокардит.
- Осложнение лучевой терапии (спаечный процесс).
- Силикоз.
- Ятрогенное поражение – закупорка при длительной катетеризации или кардиостимулятором.
Симптомы окклюзии ВПВ:
- тяжелая отдышка;
- боль в груди;
- кашель;
- приступы удушья;
- охриплость голоса;
- набухание вен грудной клетки, верхних конечностей и шеи;
- одутловатость, пастозность лица, отек верхних конечностей;
- цианоз или полнокровие верхней половины грудной клетки и лица;
- утрудненное глотание, отек гортани;
- носовые кровотечения;
- головная боль, шум в ушах;
- снижение зрения, экзофтальм, повышение внутриглазного давления, сонливость, судороги.
Синдром нижней полой вены у беременных
В период вынашивания ребенка постоянно увеличивающаяся матка в положении лежа давит на нижнюю полую вену и брюшную аорту, что может повлечь за собой ряд неприятных симптомов и осложнений.
Дополнительно отягощает ситуацию увеличение объема циркулирующей крови необходимой для питания плода.
Скрытые проявления синдрома НПВ наблюдаются более чем у 50% беременных, а клинически – у каждой десятой (тяжелые случаи встречаются с частотой 1:100).
В результате сдавления сосудов наблюдается:
- снижение венозного возврата крови к сердцу;
- ухудшение насыщения крови кислородом;
- снижение сердечного выброса;
- венозный застой в венах нижних конечностей;
- высокий риск тромбоза, эмболии.
Симптомы аорто-кавальной компрессии (возникают в положении лежа на спине чаще в III триместре):
- головокружение, общая слабость и обморок (вследствие падения артериального давления ниже 80 мм рт. ст.);
- ощущение нехватки кислорода, потемнение в глазах, шум в ушах;
- резкая бледность;
- сердцебиение;
- тошнота;
- холодный липкий пот;
- отеки нижних конечностей, проявление сосудистой сетки;
- геморрой.
Такое состояние медикаментозного лечения не требует. Беременной нужно соблюдать ряд правил:
- не лежать на спине после 25 недели беременности;
- не выполнять упражнения в положении лежа;
- отдыхать на левом боку или полусидя;
- использовать на период сна специальные подушки для беременных;
- ходить пешком, плавать в бассейне;
- в родах выбрать положение на боку или стоя на корточках.
Тромбоз
Закупорка верхней полой вены тромбом чаще вторичный процесс, обусловленный опухолевым разрастанием в легких и средостении, последствием мастэктомии, катетеризации подключичной или яремной вен (исключение – синдром Педжета-Шреттера).
В случае полной окклюзии просвета стремительно возникает:
- цианоз и отек верхней части туловища, головы и шеи;
- невозможность принять горизонтальное положение;
- сильная головная и загрудинная боль, усиливающаяся при наклоне тела вперед.
Причины тромбоза нижней полой вены:
- Первичные:
- Опухолевый процесс.
- Врожденные дефекты.
- Механические повреждения.
- Вторичные:
- Прорастание стенки сосуда опухолью.
- Длительное сдавление вены извне.
- Восходящее распространение тромба из нижних отделов (наиболее частая причина).
Клинически различают такие виды тромбоза НПВ:
- Дистального сегмента (наиболее частая локализация). Симптоматика выражена в меньшей степени по причине хороших компенсаторных возможностей коллатерального кровотока. У пациента развиваются признаки илеофеморального тромбоза – нарастающий отек щиколоток, распространяющийся на всю конечность, нижнюю половину живота и поясницу, цианоз, распирающие ощущения в ногах.
- Почечного сегмента. Протекает тяжело, имеет высокую летальность и требует хирургической коррекции. Клинически проявляется в виде резкой боли в пояснице, олигурии, наличием белка в моче, микрогематурией, рвотой, нарастающей почечной недостаточностью.
- Печеночного сегмента. Развивается клиника супрагепатической портальной гипертензии: увеличение размеров органа, желтуха, асцит, проявление венозных сплетений на передней поверхности живота, варикозное расширение вен нижней трети пищевода (с риском желудочно-кишечного кровотечения), спленомегалия.
Диагностика и уточнение
Для установки причины затруднения кровотока по системе полых вен и выбора дальнейшей тактики показан ряд диагностических процедур:
- Сбор анамнеза и физикальное исследование.
- Общий анализ крови, биохимия, коагулограмма.
- Ультразвуковая доплерография и дуплексное сканирование вен.
- Обзорная рентгенография органов грудной клетки и брюшной полости.
- КТ, МРТ с контрастированием.
- Магнитно-резонансная флебография.
- Измерение центрального венозного давления (ЦВД).
Методы лечения
Выбор тактики ведения пациента зависит от причины нарушения кровотока в воротных венах.
На сегодня практически все случаи тромбоза лечатся консервативно. Исследования показали, что после тромбэктомии на стенке сосуда остаются фрагменты сгустка, которые в дальнейшем служат источником повторной закупорки или развития грозного осложнения ТЕЛА (тромбоэмболии легочной артерии).
Сдавление сосуда объемным образованием или прорастанием опухолью стенок вен требует хирургического вмешательства. Прогноз консервативного ведения заболевания неблагоприятный.
Хирургические методы
Виды оперативных вмешательств при тромбозе полых вен:
- эндоваскулярная тромбэктомия катетером Фогарти;
- открытое удаление сгустка;
- паллиативная пликация полой вены (искусственное формирование просвета П-образными скобами);
- установка кава-фильтра.
При сдавлении сосуда извне или метастатическом поражении выполняют паллиативные вмешательства:
- стентирование участка сужения;
- радикальная декомпрессия (удаление или иссечение опухолевого образования);
- резекция пораженного участка и замена его венозным гомотрансплантантом;
- шунтирование облитерированного участка.
Медикаментозное лечение
Наиболее эффективный метод консервативного лечения закупорки сгустком глубоких вен – тромболитическая терапия («Альтеплаза», «Стрептокиназа», «Актилизе»).
Критерии выбора этого метода лечения:
- возраст тромботических масс до 7 суток;
- отсутствия в анамнезе острых нарушений мозгового кровотока в последние 3 месяца;
- пациенту не проводили хирургические манипуляции в течение 14 дней.
Дополнительная схема медикаментозной поддержки:
- Антикоагулянтная терапия: «Гепарин», «Фраксипарин» внутривенно капельно с дальнейшим переходом на подкожное введение.
- Улучшение реологических качеств крови: «Реосорбилакт», «Никотиновая кислота», «Трентал», «Курантил».
- Венотоники: «Детралекс», «Троксевазин».
- Нестероидные противовоспалительные: «Индометацин», «Ибупрофен».
Выводы
Нарушение кровотока по системе полых вен – патологическое состояние, которое тяжело поддается лечению и имеет высокий уровень летальности. Также в 70% случаев в течение года наблюдается повторная окклюзия или ретромбоз пораженного сегмента. Самыми частыми смертельными осложнениями считаются: ТЕЛА, обширный ишемический инсульт, острая почечная недостаточность, кровотечение с варикозно расширенных вен пищевода и кровоизлияние в головной мозг.
В случае опухолевого поражения сосудов прогноз неблагоприятен. Лечение имеет паллиативный характер и направлено лишь на облегчение имеющихся симптомов и некоторое продолжение жизни пациента.
Источник
Нижняя полая вена. Топография нижней полой вены. Синтопия нижней полой вены.
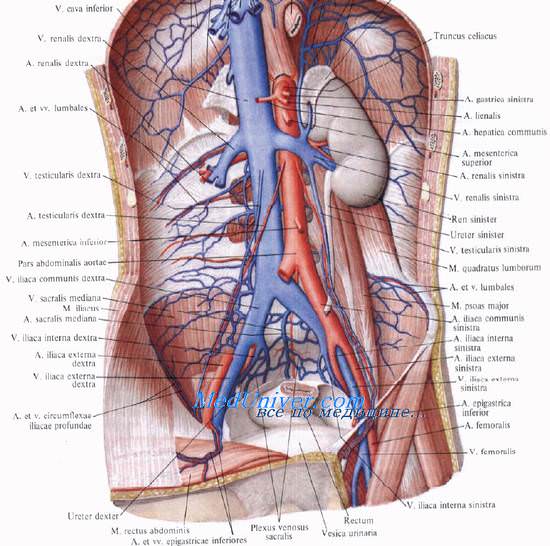
Нижняя полая вена начинается забрюшинно на уровне IV—V поясничных позвонков из слияния двух общих подвздошных вен. Это место прикрыто правой общей подвздошной артерией. Далее от места своего начала нижняя полая вена поднимается вверх, спереди и справа от позвоночника по направлению к печени и собственному отверстию в диафрагме.
Синтопия нижней полой вены
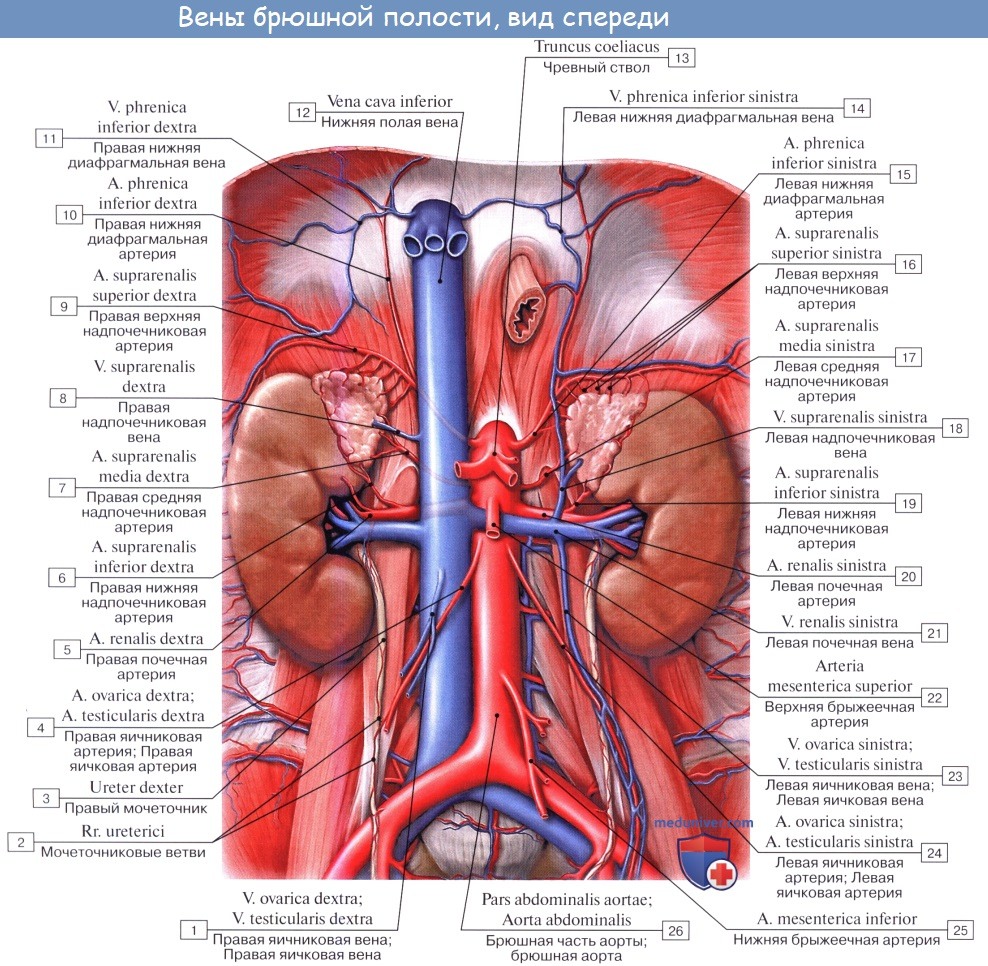
Кпереди от нижней полой вены находятся париетальная брюшина правого брыжеечного синуса, корень брыжейки тонкой кишки с проходящими в нем верхними брыжеечными сосудами, горизонтальная (нижняя) часть двенадцатиперстной кишки, головка поджелудочной железы, воротная вена, задненижняя поверхность печени. Нижнюю полую вену у ее начала пересекает спереди a. iliaca communis dextra, а выше — a. testicularis dextra (a. ovarica).
Слева от нижней полой вены почти на всем протяжении лежит аорта.
Справа нижняя полая вена примыкает к поясничной мышце, правому мочеточнику, медиальным краям правой почки и правого надпочечника. Выше вена лежит в вырезке заднего края печени, паренхима которой окружает вену с трех сторон. Далее нижняя полая вена вступает в грудную полость через foramen venae cavae в диафрагме.
Позади нижней полой вены проходят правая почечная артерия и правые поясничные артерии. Сзади и справа находится поясничный отдел правого симпатического ствола.
В нижнюю полую вену забрюшинно впадают следующие висцеральные и париетальные вены.
Париетальные вены нижней полой вены:
1. Поясничные вены, vv. lumbales, по четыре с каждой стороны.
2. Нижняя диафрагмальная вена, v. phrenica inferior, парная, впадает в нижнюю полую вену над печенью.
Висцеральные вены нижней полой вены:
1. Правая яичковая (яичниковая) вена, v. testicularis dextra (ovarica), впадает непосредственно в нижнюю полую вену, левая — в левую почечную вену.
2. Почечные вены, vv. renales, впадают в нижнюю полую вену почти под прямым углом на уровне межпозвоночного хряща I и II поясничных позвонков. Левая вена впадает обычно несколько выше правой.
3. Надпочечниковые вены, vv. suprarenales (vv. centrales), парные. Непосредственно в нижнюю полую вену впадает правая над-почечниковая вена, а левая — в левую почечную вену.
4. Печеночные вены, vv. hepaticae, впадают в нижнюю полую вену по выходе из паренхимы печени, на протяжении заднего края печени, почти у отверстия нижней полой вены в диафрагме.
В забрюшинном пространстве располагаются также вены, не впадающие в нижнюю полую вену. Это непарная вена, v. azygos, и полунепарная вена, v. hemiazygos. Они начинаются от восходящих поясничных вен, w. lumbales ascendens, и поднимаются по перед-небоковым поверхностям тел поясничных позвонков, проникая через диафрагму в грудную полость. При этом v. azygos проходит латерально от правой ножки диафрагмы, a v. hemiazygos — слева от левой ножки.
Восходящие поясничные вены образуются по сторонам от позвоночника из вертикальных венозных анастомозов поясничных вен между собой. Внизу они анастомозируют с подвздошно-пояс-ничными или общими подвздошными венами.
Таким образом, вены, входящие в систему непарной и полунепарной вен, являются каво-кавальными анастомозами, так как непарная вена впадает в верхнюю полую вену, а ее истоки — в нижнюю полую вену.
Нижняя полая вена на трупе
Учебное видео по анатомии нижней полой вены и ее притоков
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия поясничной области и забрюшинного пространства”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
