Нормы ультразвукового дуплексного сканирования сосудов
Дуплексным сканированием называется комплексный диагностический метод, объединяющий УЗИ и исследование сосудов (доплерографию).
Разновидностью является транскраниальное дуплексное сканирование, во время которого исследуется кровоток в сосудах внутри черепа.
Ультразвуковое дуплексное сканирование
Ультразвуковое дуплексное сканирование наиболее часто применяется для оценки состояния сосудов шеи и других частей тела и органов. Этот метод исследования относится к категории неинвазивных.
Что такое ультразвуковое дуплексное сканирование УЗДС?
Допплерография и дуплексное сканирование: первое является составляющей данного сканирования.
Ультразвуковое дуплексное допплеровское сканирование является современным методом диагностики. Он имеет две составляющие: доплерография и ультразвуковое исследование. Первое помогает обнаружить препятствия для кровотока, а второе – оценить состояния сосудов.
Когда назначают УЗДС?
УЗДС позволяет достоверно оценить такие показатели, как:
- интенсивность и скорость сосудистого кровотока;
- толщина сосудистой стенки;
- наличие в просвете сосудов тромбов или бляшек;
- структура сосуда, его ширина, длина, степень извитости.
Дуплексное сканирование делают для выявления следующих патологий:
- окклюзия сонных артерий;
- атеросклероз нижних конечностей;
- тромбозы и тромбоэмболии любой локализации;
- артериальные аневризмы;
- заболевания аорты;
- варикозная болезнь;
- болезнь Рейно;
- нарушения кровообращения в головном мозге.
Нужна ли подготовка к процедуре?
Ультразвуковое дуплексное сканирование не требует особой подготовки, исключение составляет лишь УЗДС сосудов живота (брюшного отдела аорты).
При УЗДС брюшного отдела аорты необходима дополнительная подготовка, включающая:
- голод в течение 8 часов перед процедурой;
- трехдневную диету с исключением сырых овощей, мяса, молока и черного хлеба, кроме того, пациенту назначаются препарат для ликвидации газообразования.
Методика проведения ультразвукового дуплексного сканирования
В основе метода лежат физические свойства ультразвука. При исследовании сосудов ультразвук меняет частоту при изменении скорости движения крови в сосуде. Это регистрируется на мониторе и формирует представление о состоянии сосудов и скорости кровотока.
Как делается дуплексное сканирование:
В ходе процедуры доктор наносит проводящий гель на исследуемый участок тела, затем обследует его, водя по коже датчиком. Полученные результаты сравниваются с показателями нормы.
Дуплексное сканирование вен нижних конечностей
По ходу исследования врач проводит пробы для того, чтобы определить состояние клапанов и проходимость сосуда.
Для исследования данных сосудов (как и при УЗИ сосудов головы и шеи) используют три режима сканирования:
- B-режим (двухмерный). Помогает оценить диаметр вены, эластичность стенок, характер ее просвета, наличие клапанов.
- Режим спектральной допплерографии помогает оценить состояние кровотока по фазам.
- Цветовой режим способствует оценке характеристик просвета сосуда, позволяет выявить патологические завихрения и потоки.
Дуплексное сканирование брахиоцефальных артерий
Дуплексное исследование БЦА показано больным, имеющим следующие симптомы:
- головокружение, головная боль, шум в голове;
- повышенное давление;
- ухудшение остроты зрения;
- снижение памяти;
- ощущение мурашек и онемение рук.
Пациент ложится на спину на кушетку около аппарата, под шею ему врач кладет валик. Голову следует повернуть в сторону от аппарата. Врач смазывает поверхность кожи гелем, облегчающим прохождение УЗ-сигнала.
Никаких дискомфортных ощущениий во время исследования не возникает. Процедура длится 20-30 минут.
Дуплексное сканирование сосудов головы и шеи
Метод позволяет:
- оценить скорость сосудистого кровотока в артериях и венах шеи и головы;
- определить наличие атеросклеротических образований и степень их влияния на кровоснабжение головного мозга;
- оценить риск развития сосудистых осложнений (ишемических атак, инсультов);
- выявить сосудистые аневризмы и артериальные сужения;
- оценить гемодинамику головного мозга;
- оценить резервные возможности кровообращения головного мозга;
- выявить нарушения венозного оттока.
Процедура дуплексного сканирования сосудов головы и шеи довольно проста и занимает не более 30 минут.
Расшифровка результатов
Если комплексное УЗИ проведено правильно, то врач получит полную информацию о состоянии вен и артерий пациента, в частности о:
- проходимости;
- анатомическом строении;
- скорости кровотока;
- наличии стеноза или любых образований, сужающих просвет сосуда.
Дуплексное сканирование – это сбор данных, которые доктор сопоставляет с нормальными значениями.
Норма дуплексного сканирования
Диаметр артерий:
- общая сонная – 4,2-6,9 мм;
- внутренняя сонная – 3-6,3 мм;
- наружная сонная – 3-6,0 мм;
- позвоночная – 2-4 мм.
При проведении дуплексного сканирования с цветным картированием здоровые сосуды окрашиваются в один тон, серых участков нет. Любые отклонения от нормальных значений означают потенциальное нарушение сосудистых функций.
Чем УЗДС отличается от других видов УЗИ?
Отличия:
- Это более глубокое исследование, в отличие от УЗДГ.
- Появляется возможность увидеть анатомическую структуру сосудов и определить скорость кровотока. Метод дуплексного сканирования позволяет выявить не только нарушения, но и определить причину (тромбы, бляшки, послеоперационные стыки, стенозы, аномалии развития и т.д.).
- По сравнению с УЗДГ, данная процедура более дорогостоящая.
Чем отличается дуплексное сканирование от триплексного?
Дуплексное и триплексное сканирование: разница
Триплексное сканирование – то же, что и дуплексное, но к нему добавляется цветное изображение, то есть выполняется более точная диагностика проходимости сосудов, степени стеноза. Одновременно решаются три задачи (триплекс):
- исследование анатомии сосудов;
- оценка кровотока;
- оценка проходимости сосудов в цветовом режиме.
Источник
Анатомия сосудов шеи и головы
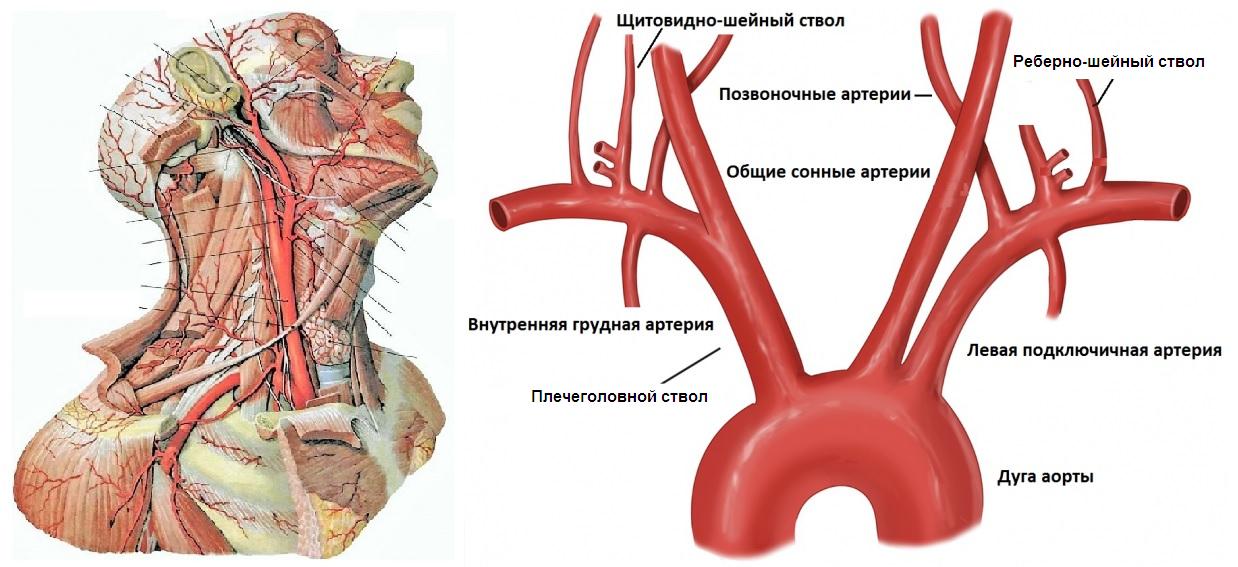
Из дуги аорты выходят ПГС, левая ОСА и ПКА. На уровне правого грудино-ключичного сочленения ПГС делится на правую ОСА и ПКА.
ПКА дугой ложится на купол плевры, проходит между передней и средней лестничной мышцей, из-под ключицы ныряет в подмышку.
Ветви ПКА:
- I сегмент до лестничной мышцы – позвоночная, щитовидно-шейная, внутренняя грудная артерия;
- II сегмент в межлестничном канале – реберно-шейный ствол;
- III сегмент у выхода из межлестничного канала – поперечная артерия шеи.
Нажимайте на картинки, чтобы увеличить.
ОСА проходит позади кивательной мышцы. ОСА не имеет ветвей, у верхнего края щитовидного хряща разделяется на НСА и ВСА.
Расширение бифуркации (луковица) содержит хемо- и барорецепторы, которые настраивают работу дыхания, сердца и сосудов.
НСА начинается кнутри, затем пролегает кнаружи от ВСА; имеет короткий ствол; около угла нижней челюсти делится на восемь ветвей.
Ветви НСА: верхняя щитовидная, языковая, лицевая, восходящая глоточная, затылочная, задняя ушная, верхнечелюстная, поверхностная височная.
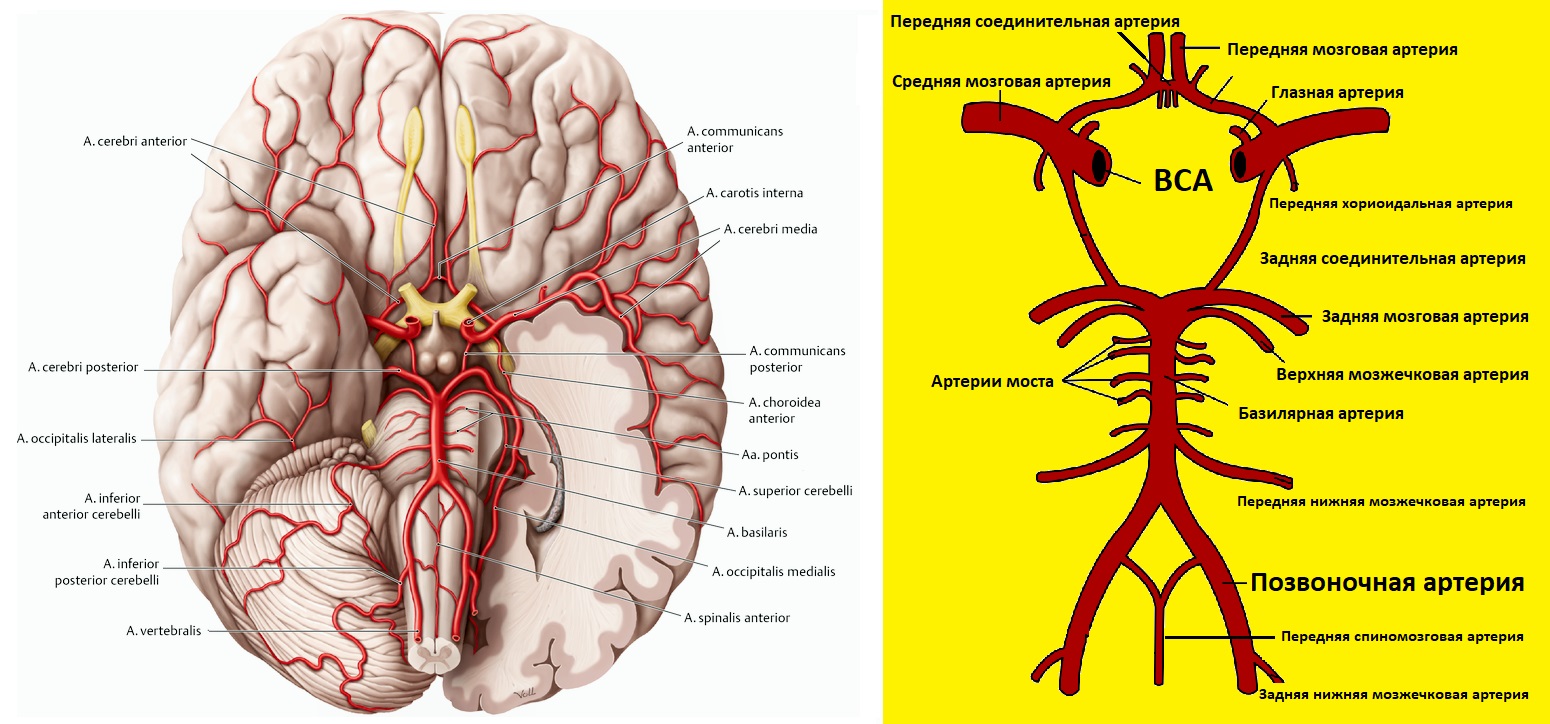
ВСА шире НСА; на шее поднимается между глоткой и ВЯВ, ветвей не дает; проходит в полость черепа через канал пирамиды височной кости.
В черепе ветви ВСА – глазная, передняя мозговая, средняя мозговая, задняя соединительная; верхнечелюстной артерии – средняя менингеальная.
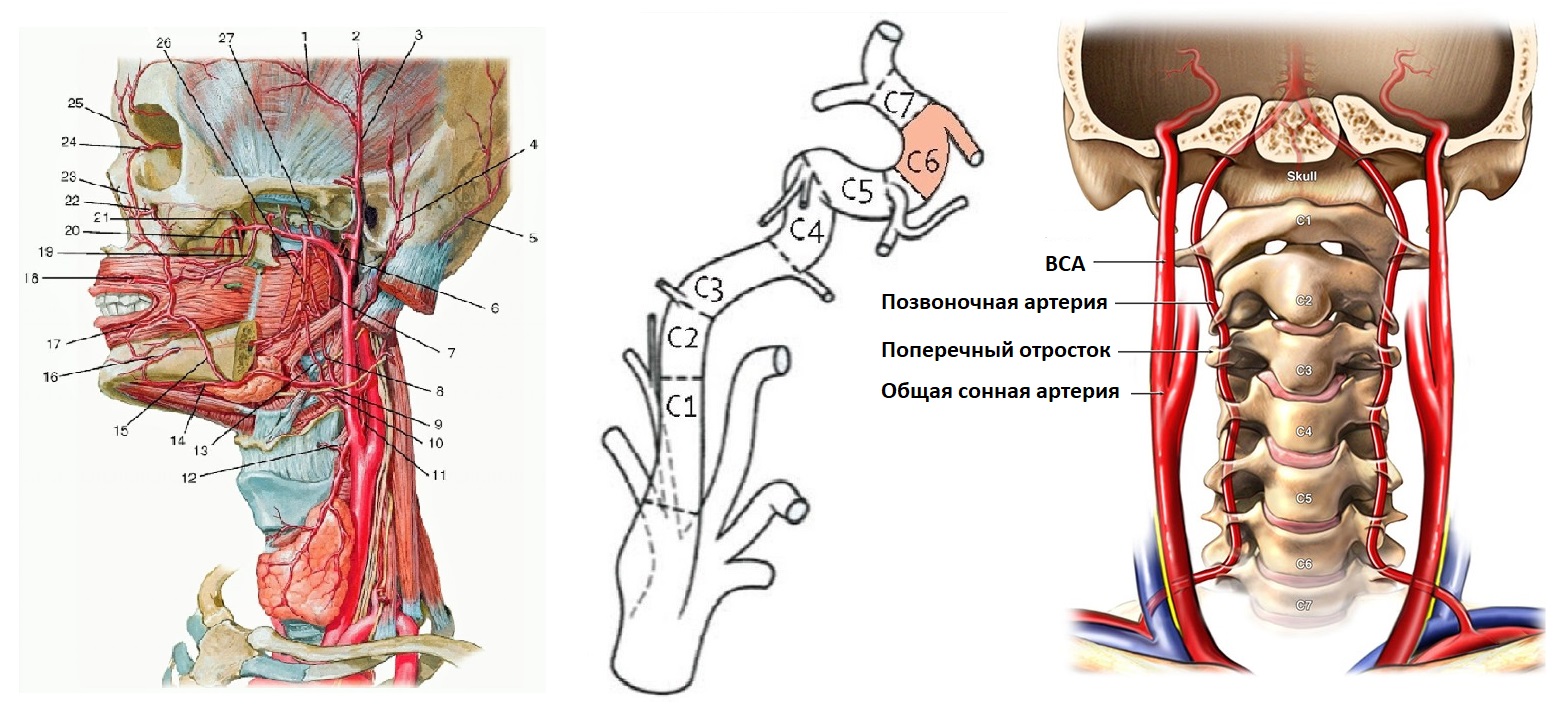
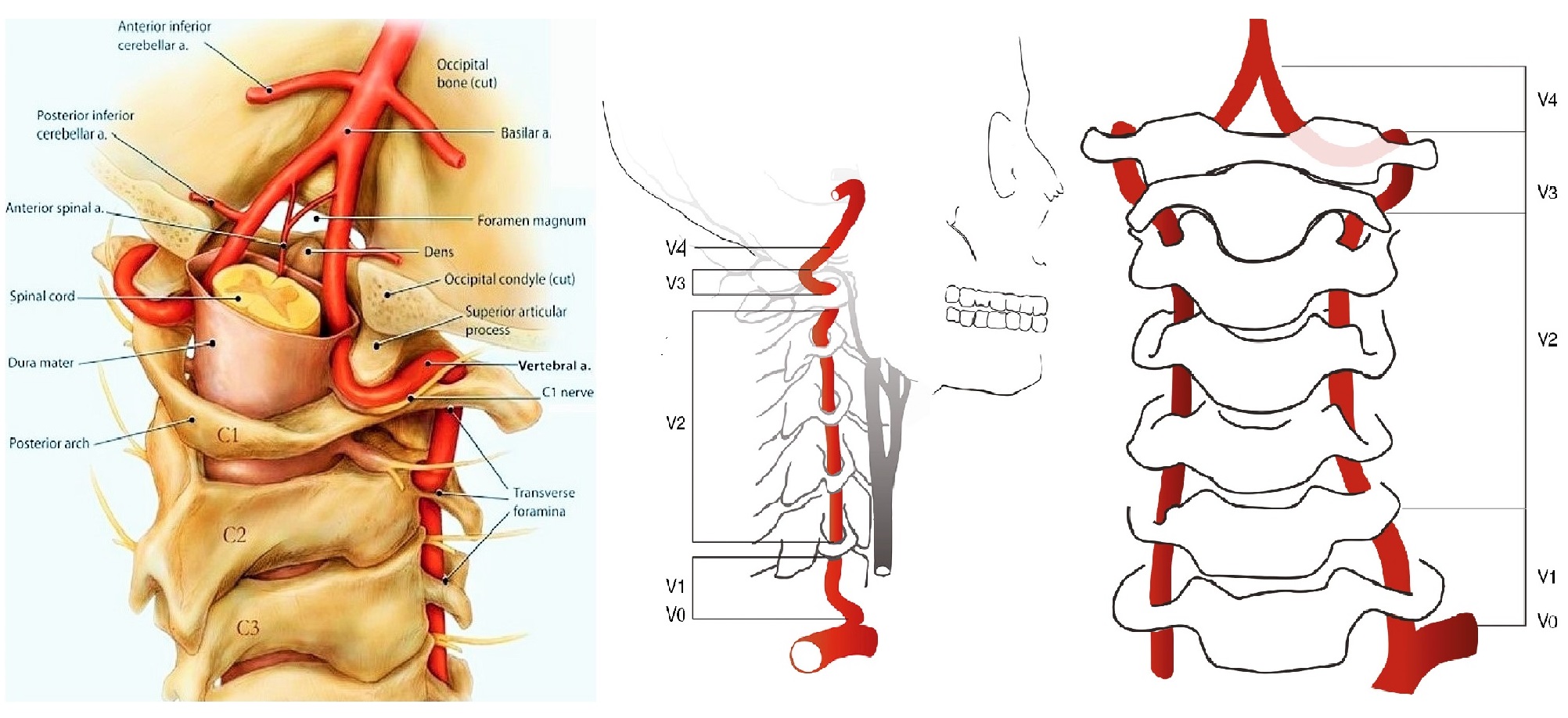
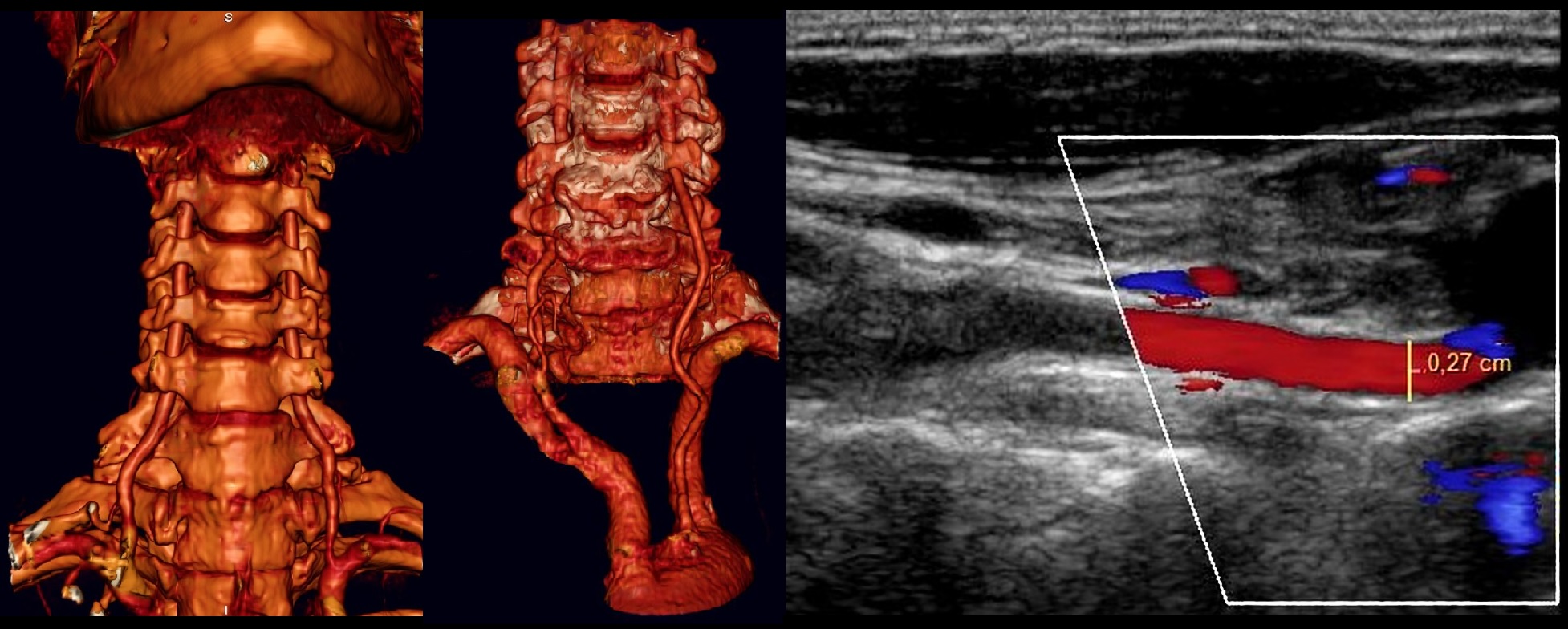
ПА отходит от I сегмента ПКА, поднимается через отверстия поперечных отростков С6-С1, через большое затылочное отверстие входит в череп.
ПА той и другой стороны сливаются в основную артерию у заднего края моста; основная артерия делится на задние мозговые у переднего края моста.
I сегмент от устья до С6; II сегмент в канале поперечных отростков С6-С2; III сегмент от С2 до входа в череп; IV сегмент до слияния в основную артерию.
ВСА и ПА образуют артериальный круг на основании мозга с помощью передней и задних соединительных артерий; чаще одна из ветвей отсутствует.
УЗДГ сосудов головы и шеи
Оценка мозгового кровотока включает брахиоцефальные артерии на уровне шеи и интракраниальные сосуды головного мозга.
Используют конвексный или секторный датчик 3-5 МГц, а также линейный датчик 7-18 МГц.
Положение лежа на спине, шея вытянута, голова чуть повернута в противную сторону. Перед исследованием положено 5 минут покоя.
Три доступа к артериям шеи: передний – спереди от кивательной мышцы, боковой – по КМ, задний – сзади от КМ.
В В-режиме и ЦДК сканируют ОСА до бифуркации; выше бифуркации исследуют НСА через передний доступ, ВСА через боковой доступ.
Конвексным или секторным датчиком 3-5 МГц исследуют ход артерий исходящие из дуги аорты – ПГС, ПКА, ОСА, НСА и ВСА до входа в череп, а также ПА от устья до входа в череп..
Ход сосудов в норме прямолинейный, встречается извитость – C-, S- изгибы, петля. До 12 лет нарушение хода можно рассматривать как резерв длины сосуда необходимый в период интенсивного роста.
Линейным датчиком 7-18 МГц исследуют стенки артерий и доплеровский спектр.
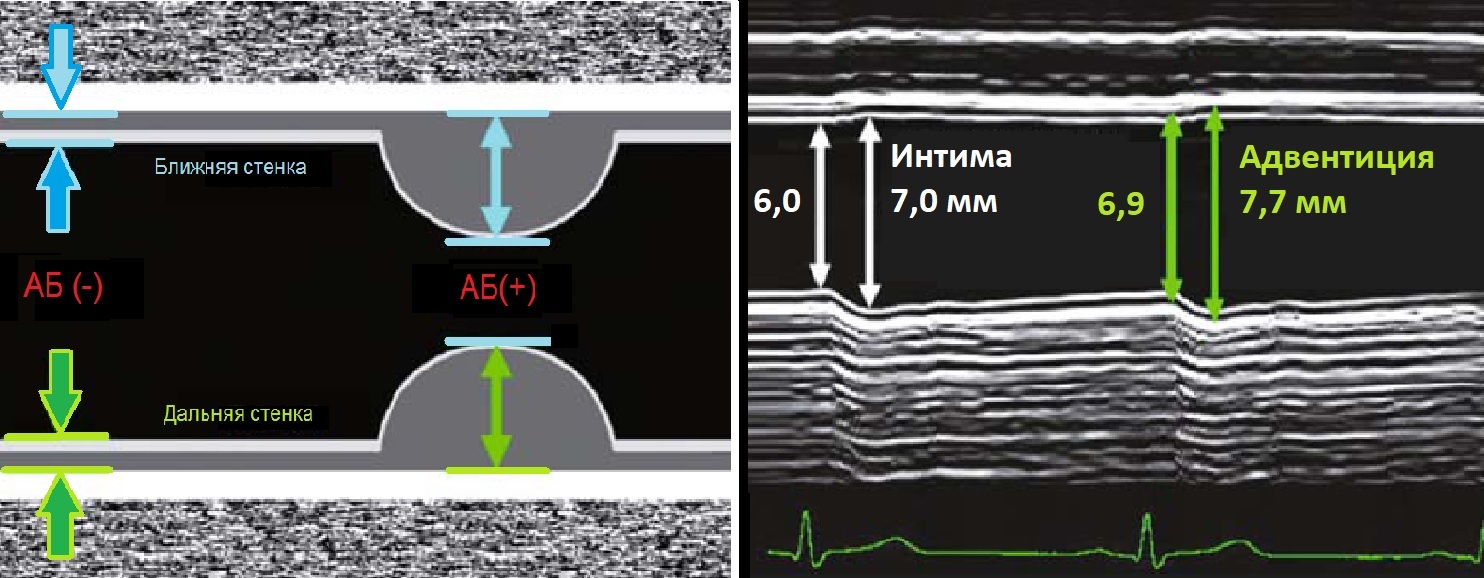
Толщина комплекса интима-медиа на УЗИ
Стенку сосуда исследуют линейным датчиком 7-18 МГц. Когда УЗ-луч направлен под 90°, максимальное отражение и контрастность изображения.
КИМ составляют интима и медиа сосудистой стенки. Адвентиция сливается с окружающими тканями. Измеряют КИМ ОСА и ВСА на 1 см ниже и выше бифуркации.
Интима представлена эндотелием и субэндотелием; медиа – в ОСА преимущественно эластичная строма, в ВСА с выраженным мышечным компонентом.
КИМ лучше видно на удаленной стенке – анэхогенная медиа между гиперэхогенной интимой и адвентицией. В норме 0,5-0,8 мм, у пожилых 1,0-1,1 мм.

В М-режиме диаметр сосуда измеряют между интимой и адвентицией в систолу и диастолу.
Дуплексное сканирование сосудов шеи и головы
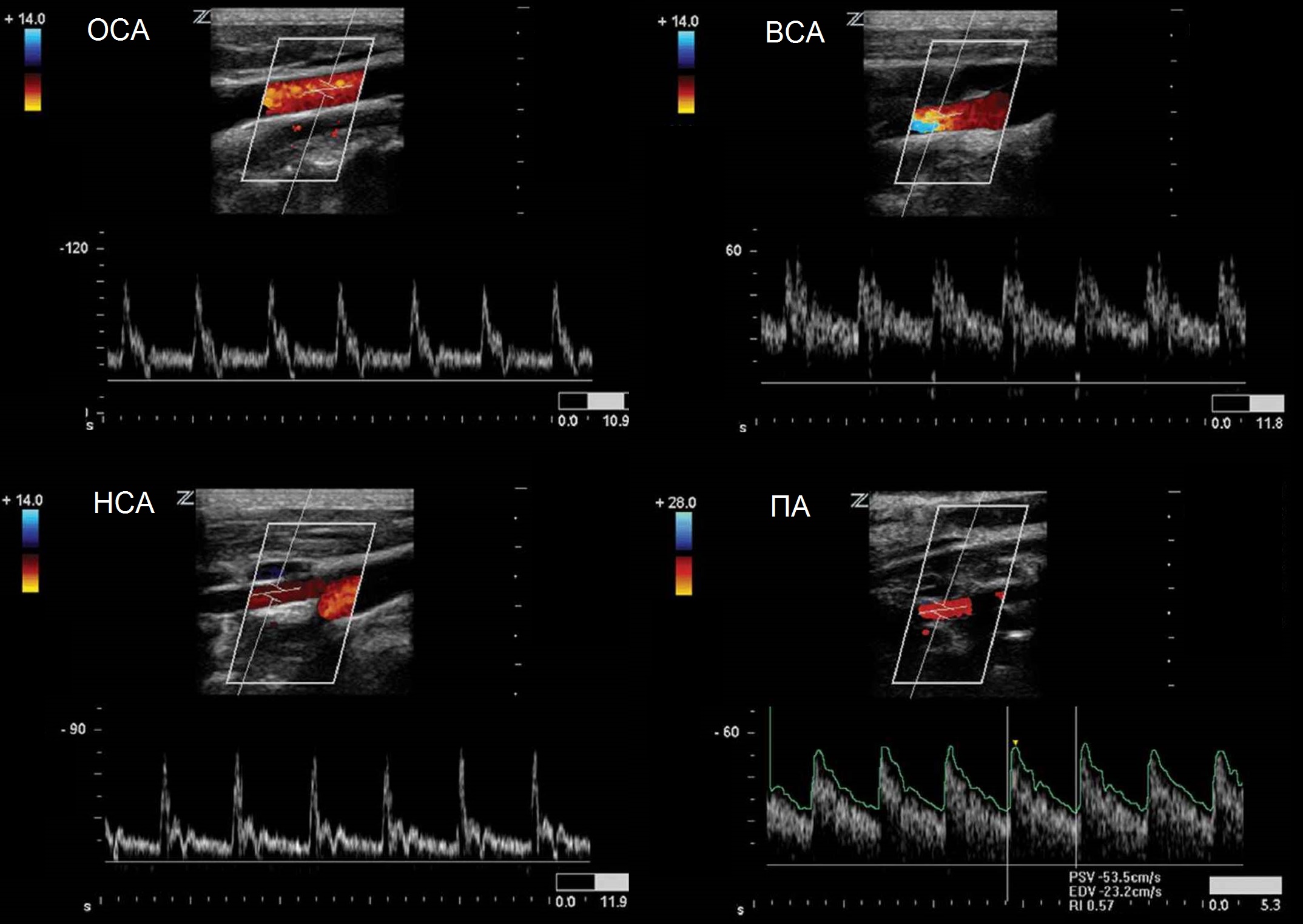
Оценивают дистальный отдел ПГС, ПКА, ОСА на всем протяжении, ВСА от устья до входа в череп, НСА в начальном сегменте, ПА в сегментах V1 и V2.
Для исследования ПГС датчик располагают в яременой вырезке, луч направляют вправо. ПГС делится на правую ПКА и ОСА. Устье левой ОСА и ПКА слишком глубоко, чтобы видеть.
ПКА I сегмент исследуют над грудино-ключичным сочленением, II сегмент – над ключицей направляют луч вниз, III сегмент – под ключицей.
Для исследования ОСА датчик располагают вдоль наружного или внутреннего края кивательной мышцы. ОСА оценивают на всем протяжении от устья до бифуркации.
У основания шеи кнутри от ОСА щитовидная железа, кнаружи – внутренняя яремная вена. Под давлением датчика ВЯВ сжимается, а ОСА нет.
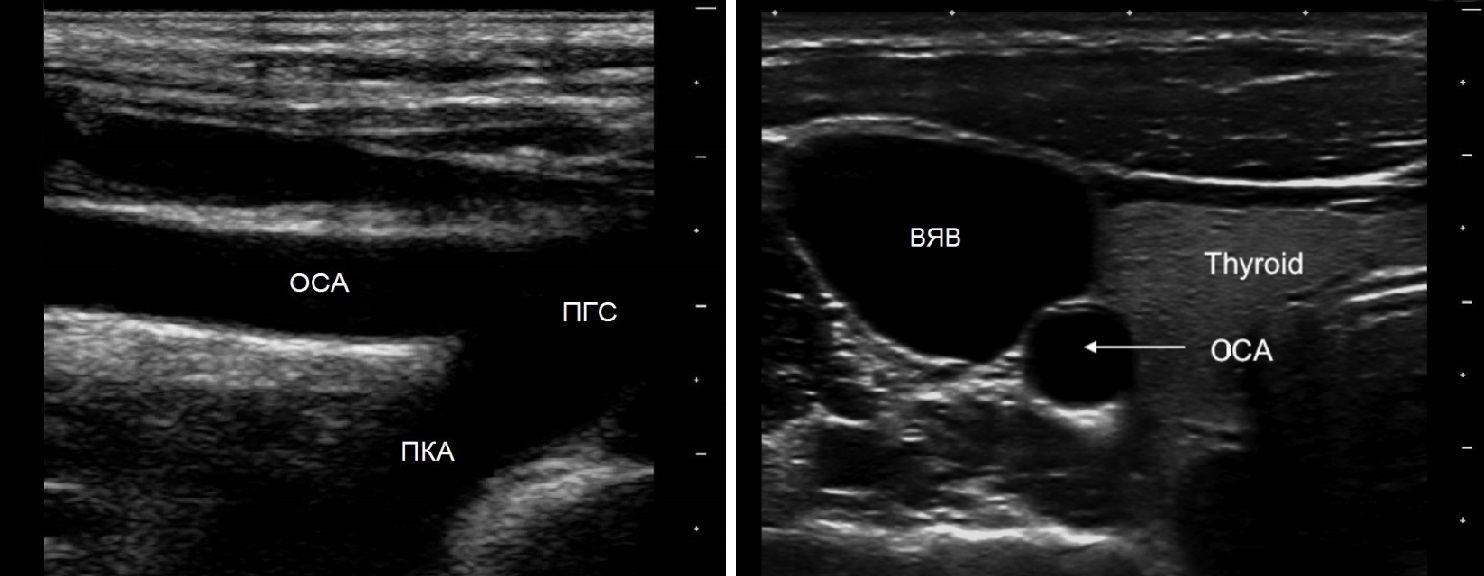
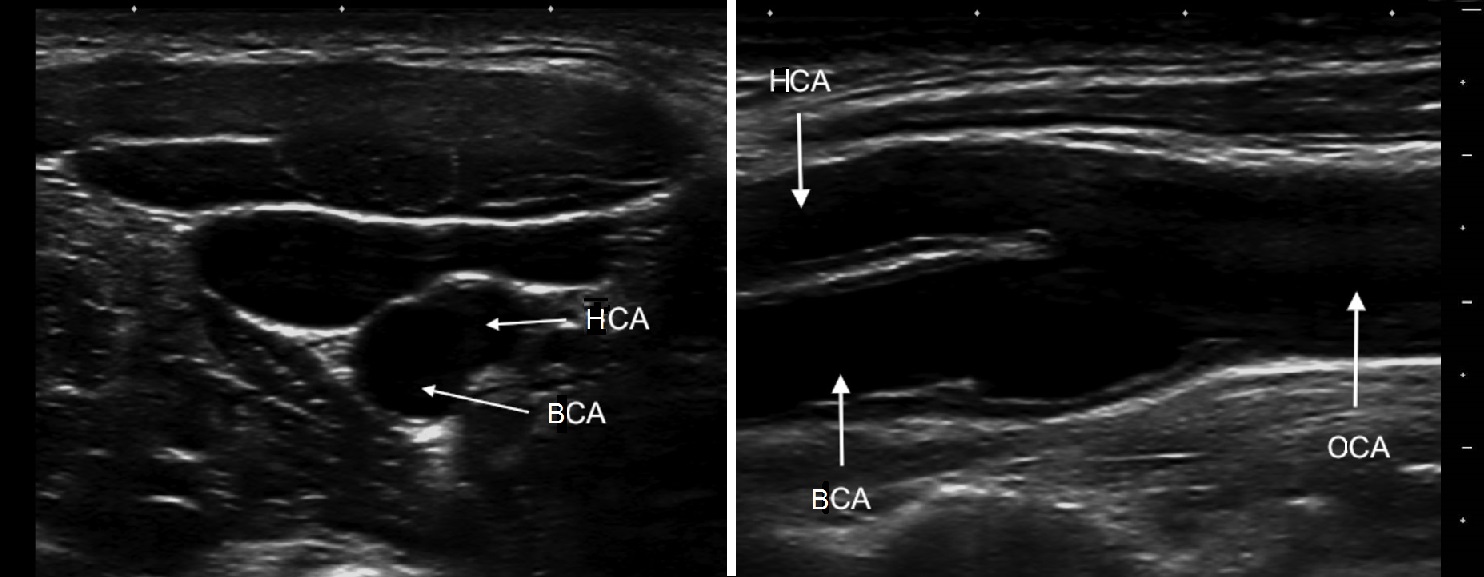
От основания шеи перемещайте датчик вверх к бифуркации ОСА – место деления на НСА и ВСА. Здесь небольшое расширение – луковица.
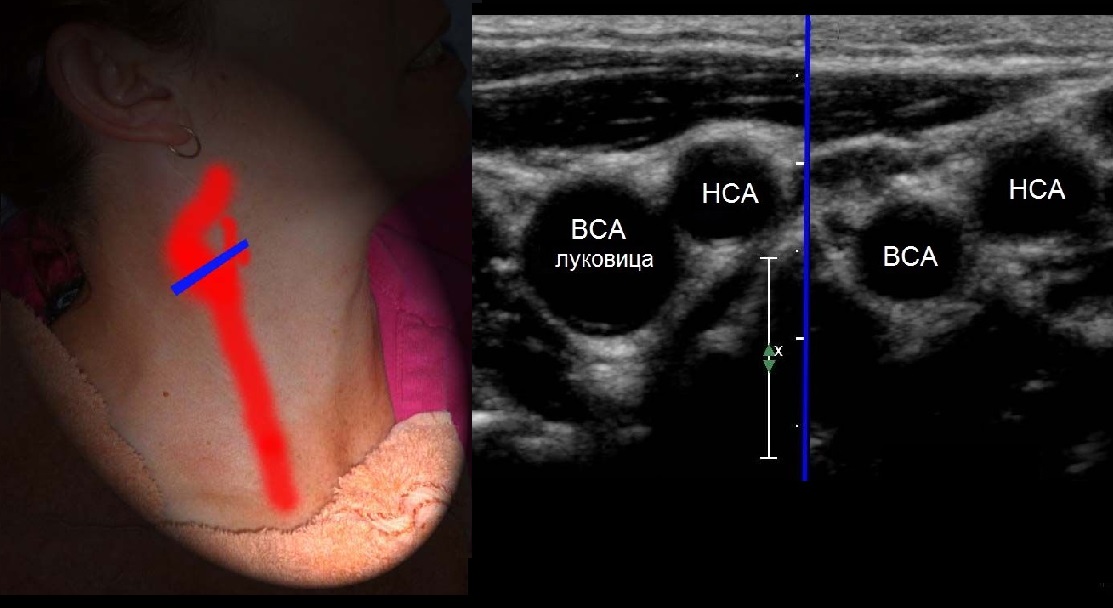
У бифуркации ОСА расширение луковицы, начинается голый ствол ВСА и ветвящаяся НСА. Первая ветвь НСА – верхняя щитовидная артерия.
На уровне бифуркации ВСА шире НСА; расположена кнаружи и кзади от НСА, выше перемещается кнутри; не имеет ветвей на шее.
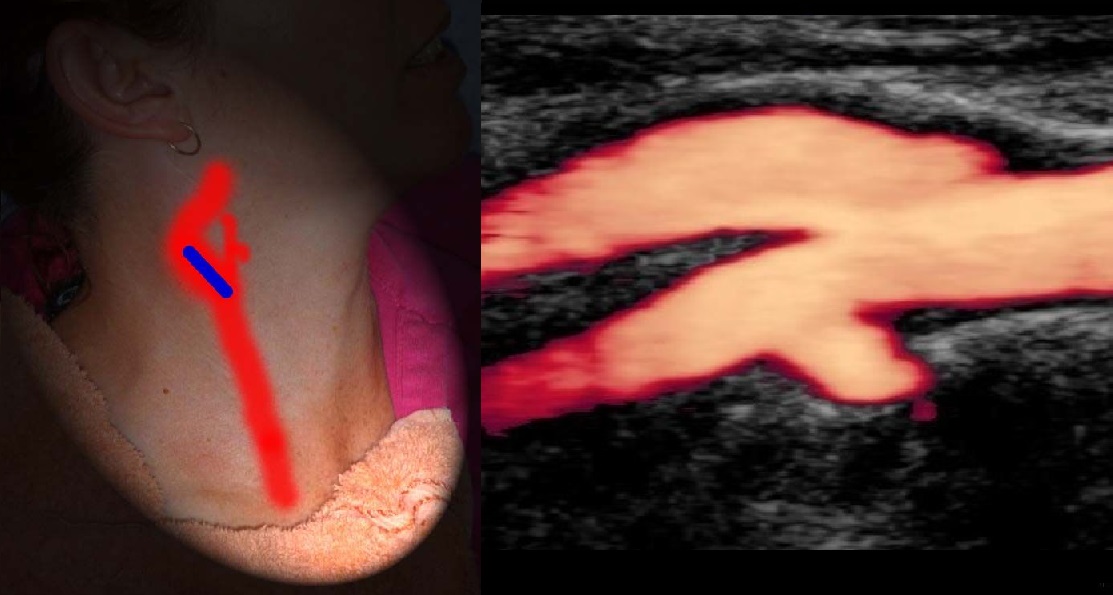
В луковице ламинарный поток по основной оси ВСА красный, а зона турбулентного потока у наружной стенки окрашивается в синий.
Снаружи луковицы расположено нервное сплетение и каротидное тельце. В редких случаях встречается опухоль каротидного тельца.
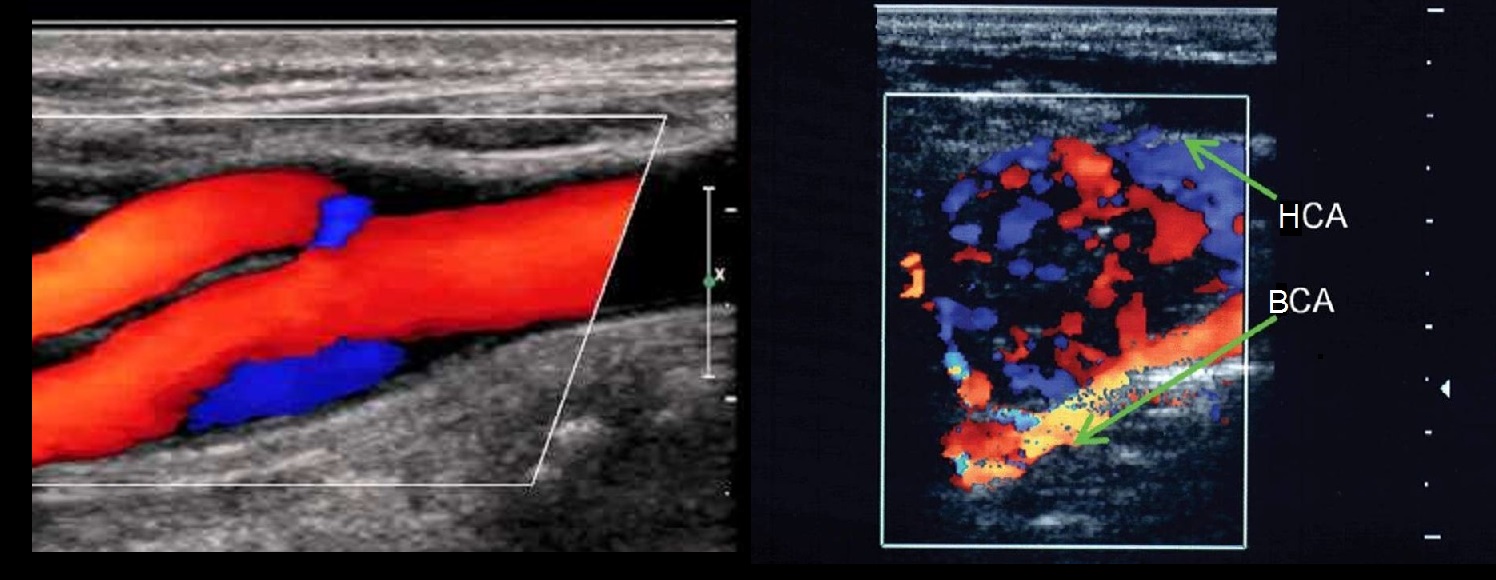
Отличие НСА и ВСА: на уровне бифуркации в 95% случаев НСА располагается кнутри; диаметр НСА меньше; от НСА на шее отходят мелкие ветви.
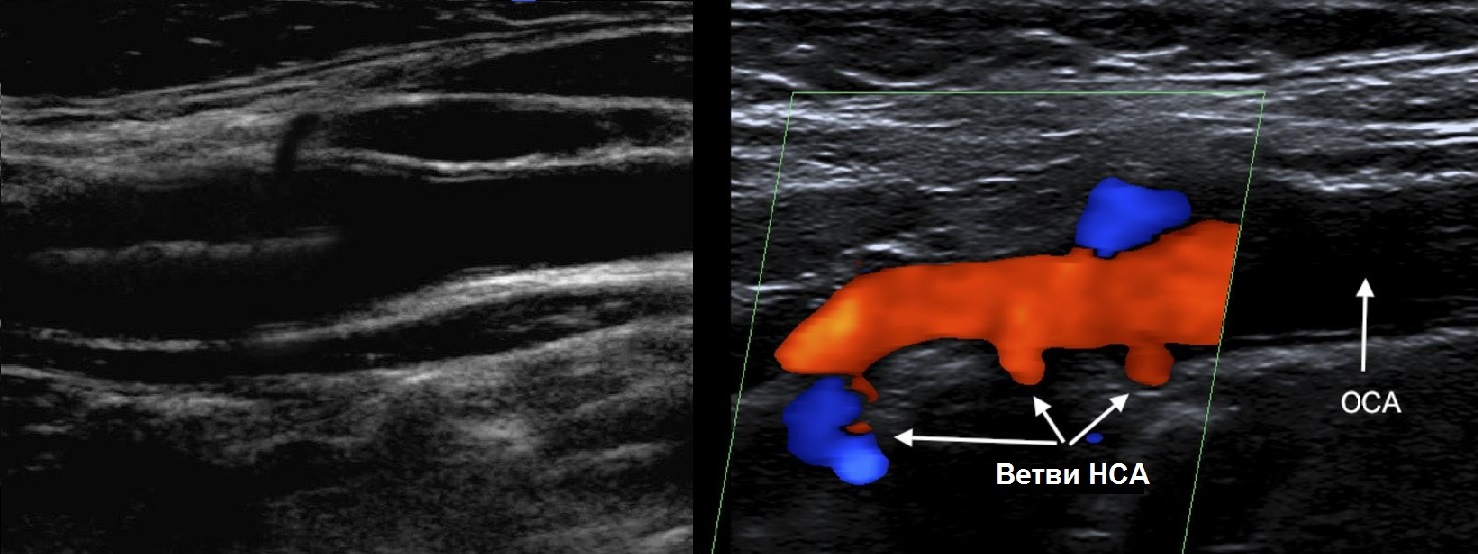
ПА сканируют продольно кнутри от кивательной мышцы, от угла нижней челюсти до верхнего края ключицы.
Для ПА характерна асимметрия, обычно левая больше правой. Когда ПА менее 2 мм, можно говорить о гипоплазии.
Для исследования I сегмента ПА датчик смещают до ключицы. В норме ПА отходит от ПКА на уровне С7 и входит в костный канал на уровне С6.
Возможны варианты, левая ПА отходит от дуги аорты и входит в костный канал на уровне C5.
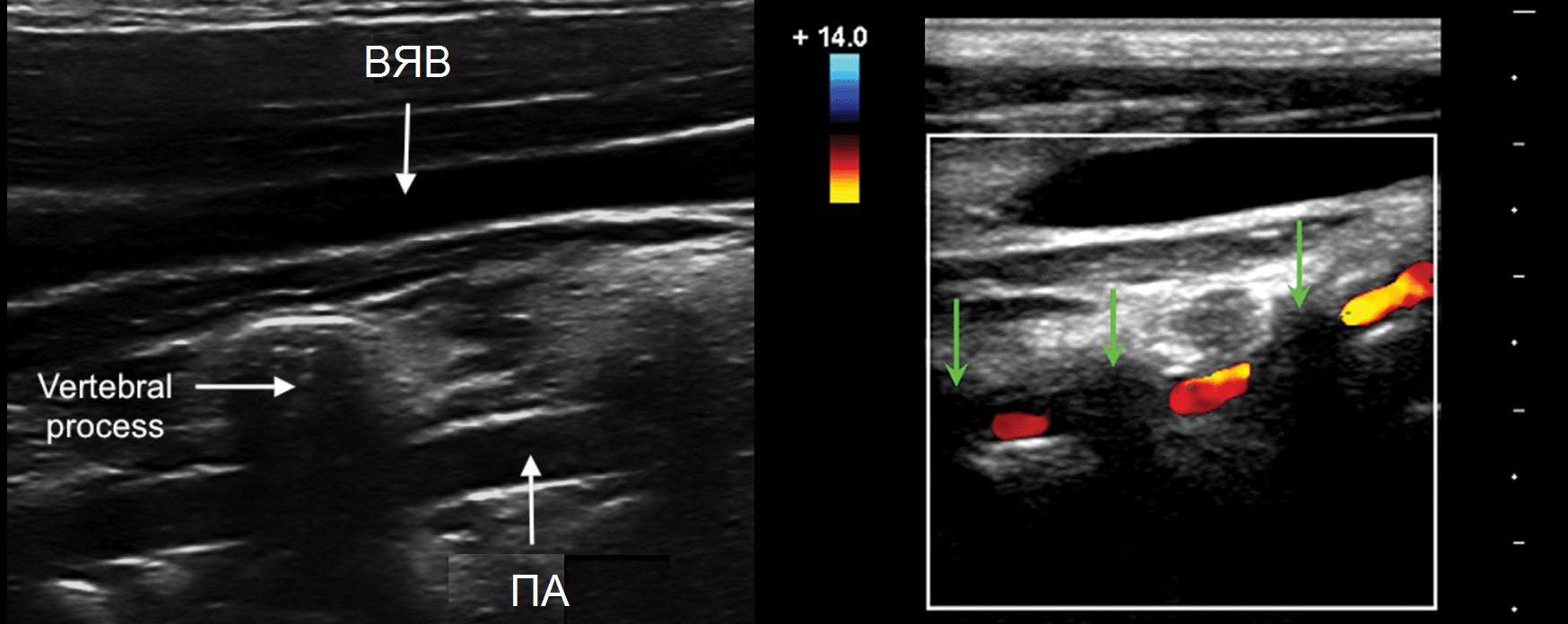
II сегмент ПА имеет прерывистый вид, т.к. проходит в костном канале поперечных отростков С6-С2 и на месте поперечных отростков акустическое затенение.
Если на смежных участках скорость кровотока примерно одинаковая, значит патологических изменений в «слепой» зоне нет.
Для III сегмент ПА может пригодиться конвексный датчик; из-за физиологической деформации невозможно корректно оценить кровоток.
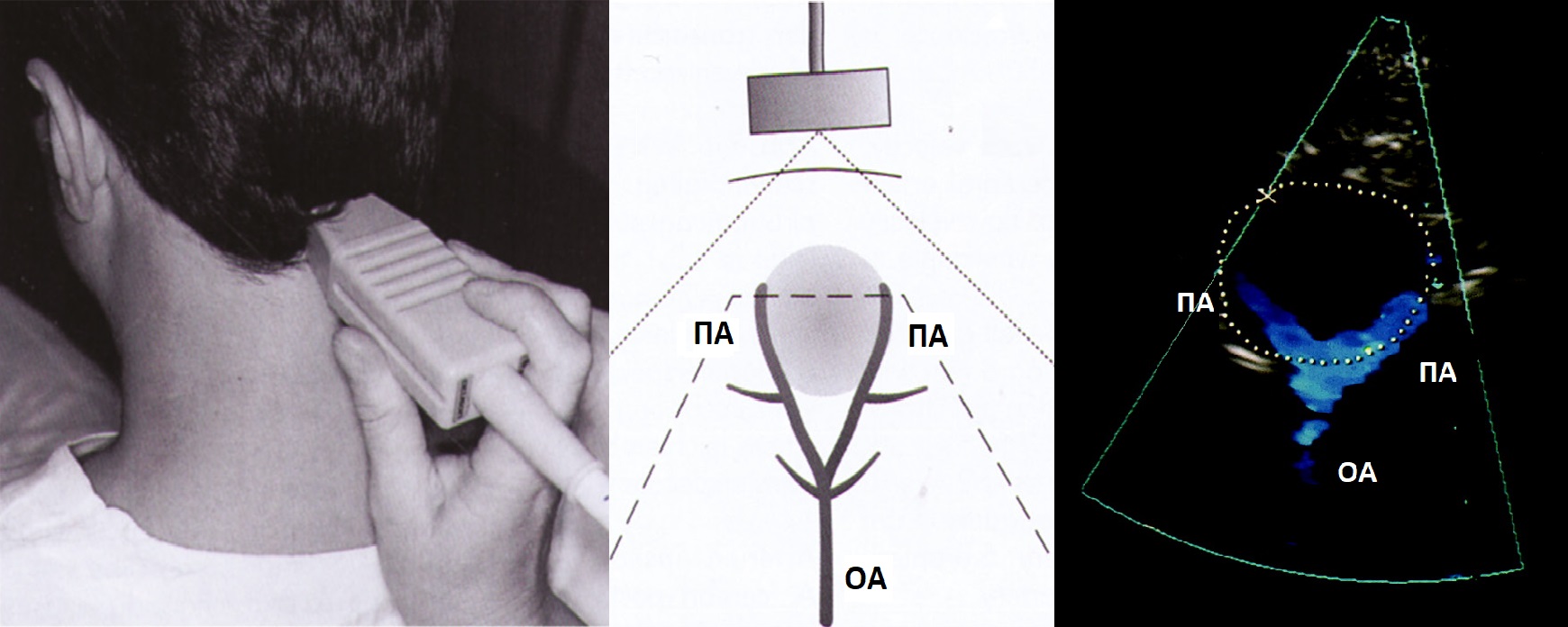
Для IV сегмента ПА исследуют секторным датчиком 1,5-2,5 МГЦ через большое затылочное отверстие в положении пациента на животе.
Триплексное сканирование сосудов шеи и головы
Основы триплексного сканирования читай здесь. Нормальные показатели в сосудах шеи и головы у взрослых и детей смотри здесь.
Спектр ОСА имеет резкий подъем и узкий пик в систолу, низкий поток в диастолу, дикротический вырез в поздней систоле и ранней диастоле.
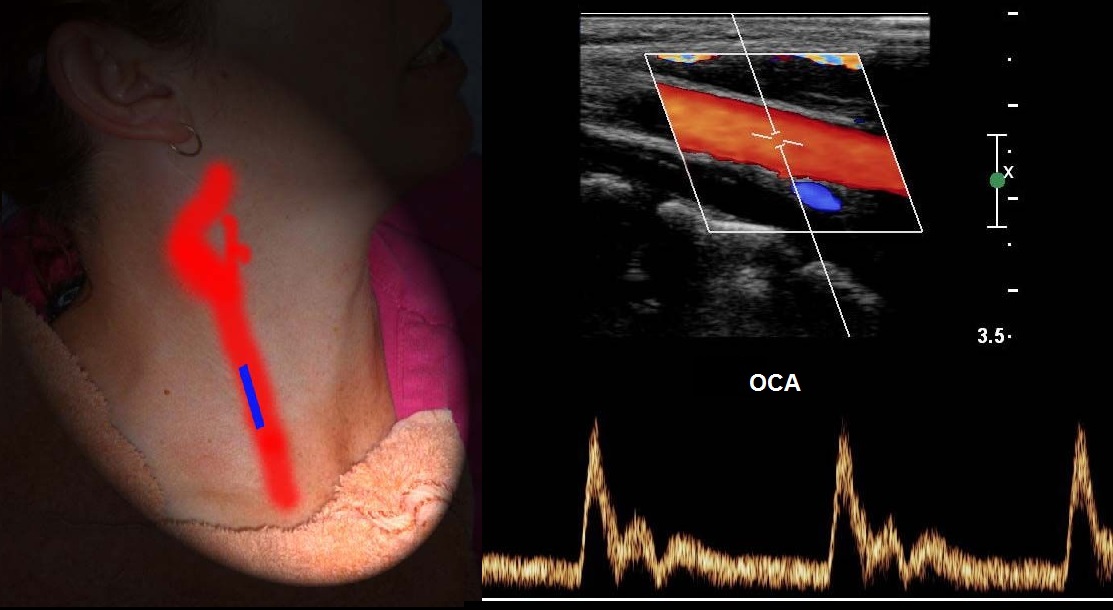
Cпектр НСА похож на ОСА, иногда ретроградный поток в диастолу, звук «стреляющий». Постучите по поверхностной височной артерии, увидите Т-волны на спектре НСА.
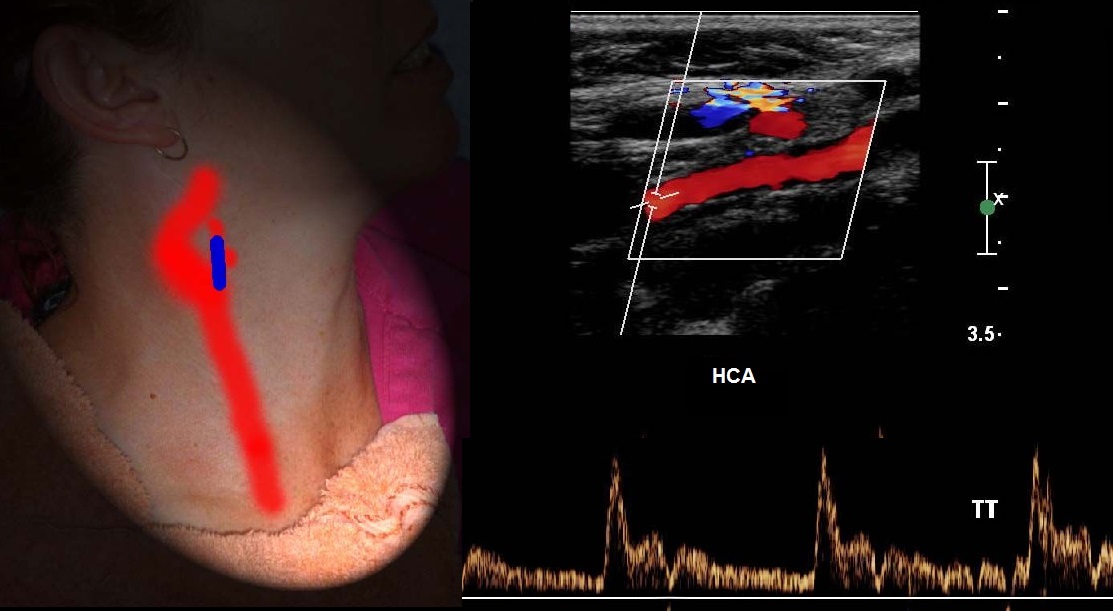
Спектр ВСА имеет постепенный подъем и широкий пик в систолу, высокий антеградный поток в диастолу, пульсация почти отсутствует, звук «дующий».
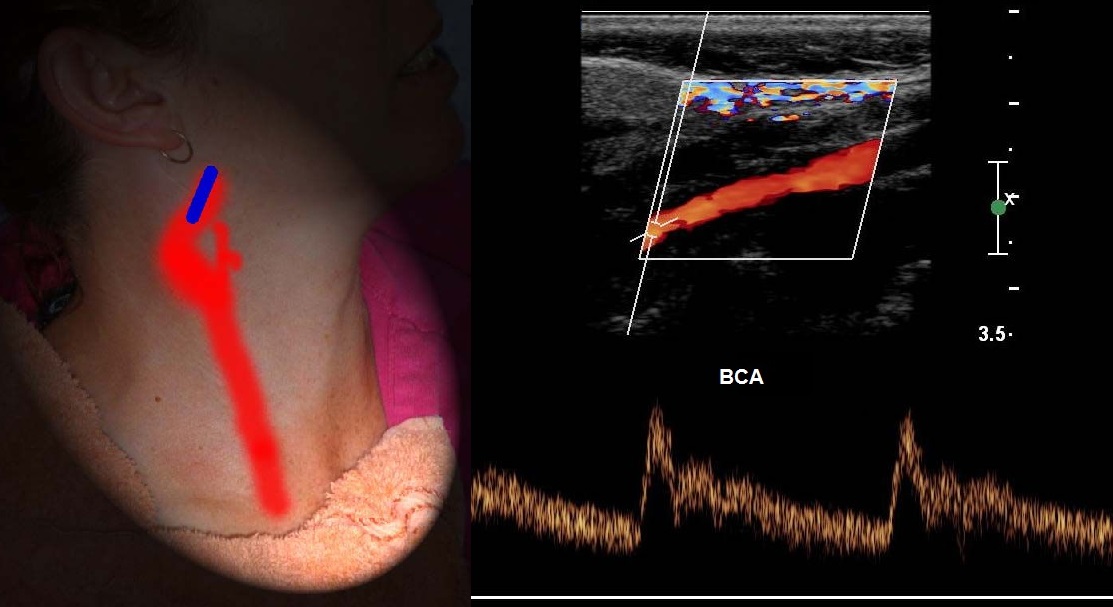
Спектр II сегмента ПА по форме похож на ВСА, Vps и Ved в 1,5 раза ниже, поток исключительно антеградный. Vps может снижаться на верхних отрезках, но не более 20%.
ПА обеих сторон имеют одинаковый просвет лишь в 26-44% случаев, часто определяют асимметрию скорости, у здоровых <20%.
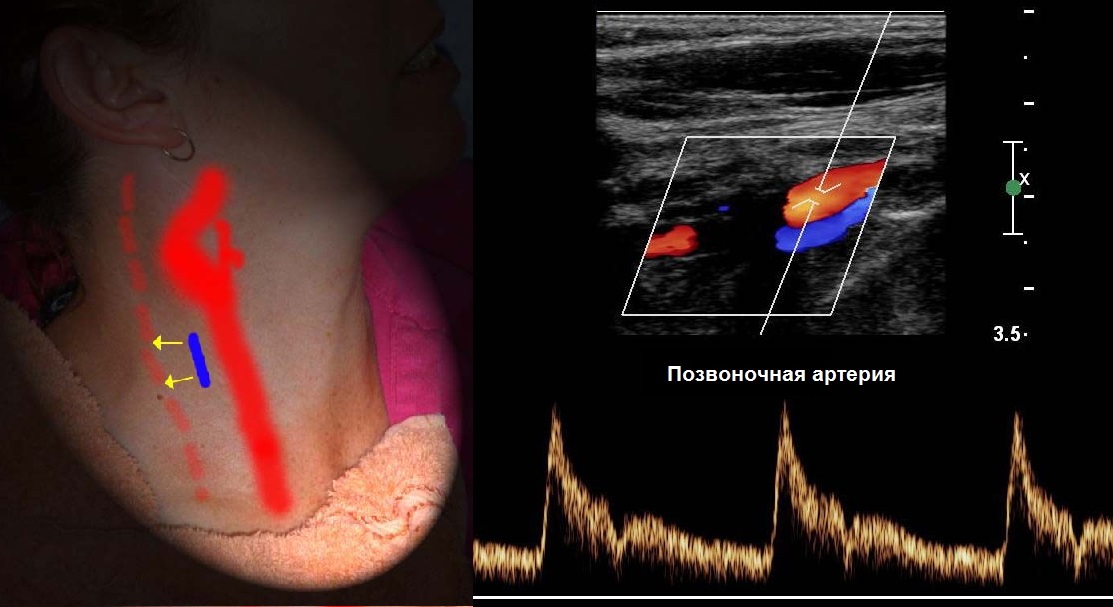
ВСА и ПА питают головной мозг бережно, физиологическая деформация в III сегменте артерий сглаживает пульсацию.
В ОСА и НСА высокое сопротивление, низкий поток в диастолу; в ВСА и ПА низкое сопротивление, высокий поток в диастолу.
Скорости кровотока и индексы сравнивают с нормальными значениями. На сосудах обеих сторон асимметрия Vps не должна превышать 20%, индексов RI и PI – 10%.
Берегите себя, Ваш Диагностер!
Источник
2 Редакция
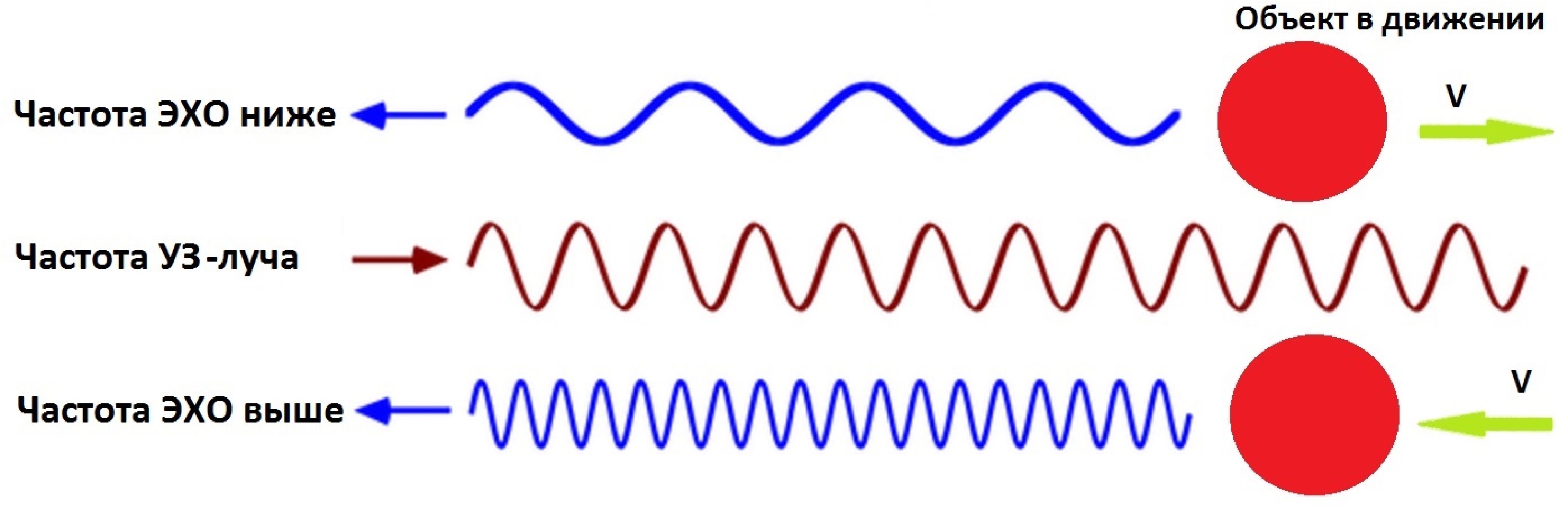
Объект в движении меняет волны частоту. Когда кровяное тельце стремится К излучателю – отраженная частота выше, ОТ излучателя – отраженная частота ниже.
Источник и приемник УЗ-волны находятся в датчике. Прибор замеряет допплеровский сдвиг частоты: ΔF=(Fд-Fо), где Fд – частота датчик, Fо – отраженная частота.
Нажимайте на картинки, чтобы увеличить.
УЗ-волна ложится на вектор скорости под ∠α. ΔF определяет проекция вектора скорости на УЗ-луч (V·cosα): ΔF=2Fд·V·cosα/C, С – скорость звука в мягких тканях 1540 м/с.
Для оценки скорости кровотока используют уравнение Доплера: V=ΔF·C/2Fд·cosα. Когда УЗ-луч проникает в сосуд под ∠90° ⇒ cosα=0, невозможно оценить скорость кровотока.
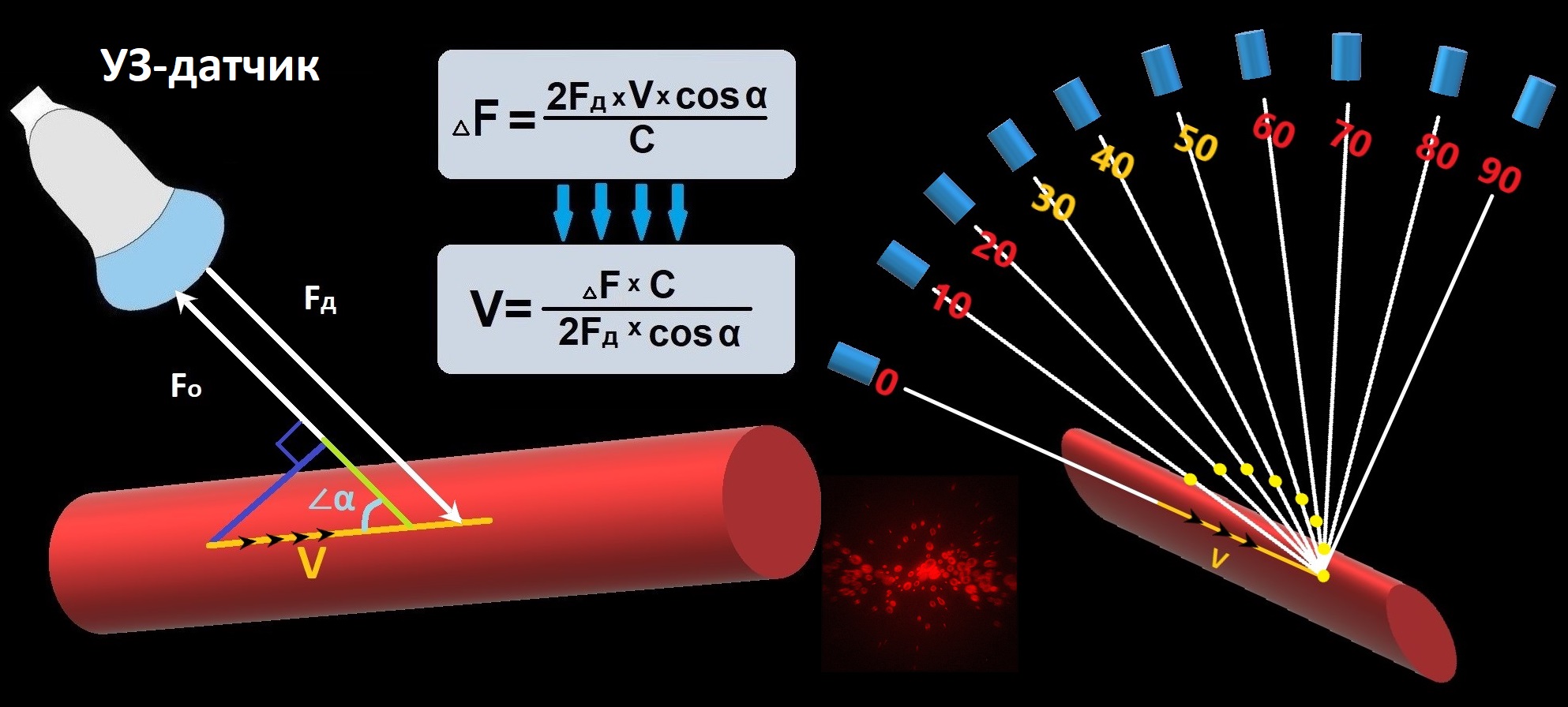
Для ∠0-60° величина cosα от 1 до 0,5; для ∠60-90° величина cosα от 0,5 до 0. Коротко от 90° величина Vcosα мала ⇒ ΔF небольшой ⇒ скорость неточная.
Когда ∠α ниже 25°, УЗ-луч почти полностью отражается от стенки сосуда. Чтобы определить скорость потока, направляете УЗ-луч под углом 25-60°.
Дуплексное и триплексное сканирование сосудов
Три уровня УЗИ сосудов: серая шкала (В-режим), цветное доплеровское картирование (ЦДК) и спектральная доплерография (D-режим).
Дуплексное сканирование сосудов – В-режим и ЦДК, B-режим и D-режим; триплексное сканирование сосудов – В-режим, ЦДК и D-режим.
ЦДК кодирует скорость и направление в оттенки красного и синего: темные и светлые тона – низкие и высокие скорости. Когда зашкаливает cкорость, пропадает цвета чистота.
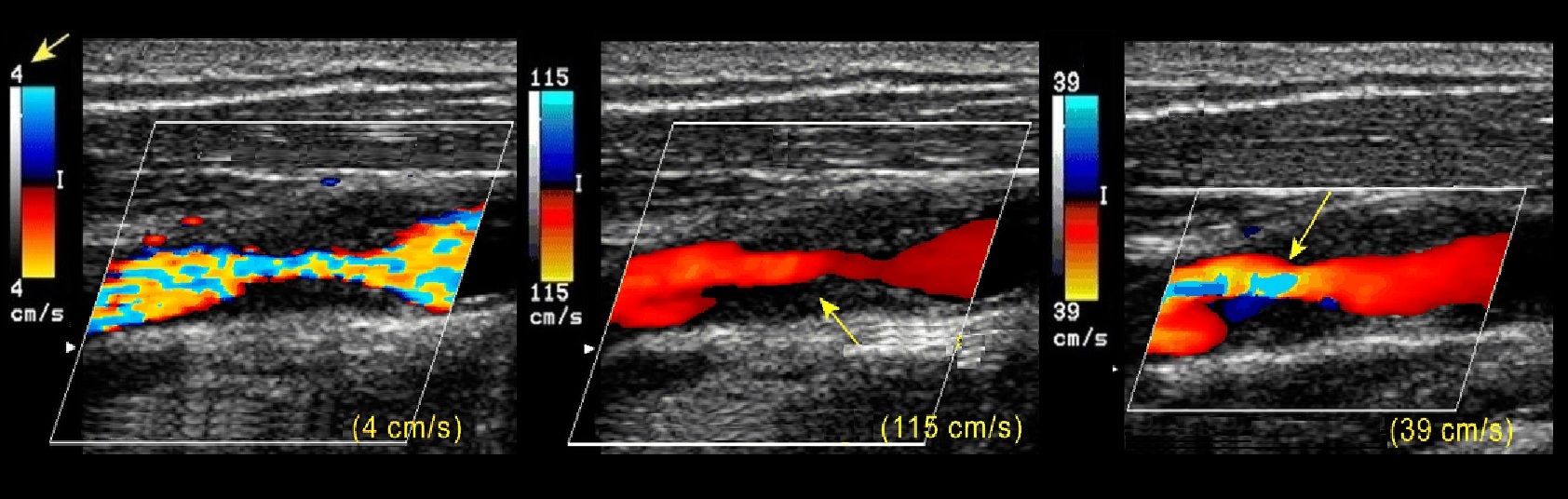
Радужные переливы (элайзинг) указывают высокоскоростной поток в месте стеноза. Настройте шкалу скорости: 4 см/с – низкая, 115 см/с – высокая, 39 см/с – правильная.

Энергетический доплер кодирует скорость, но не направление, в оттенки одного цвета; полезный в извитых сосудах и на маленьких скоростях.
Задача.
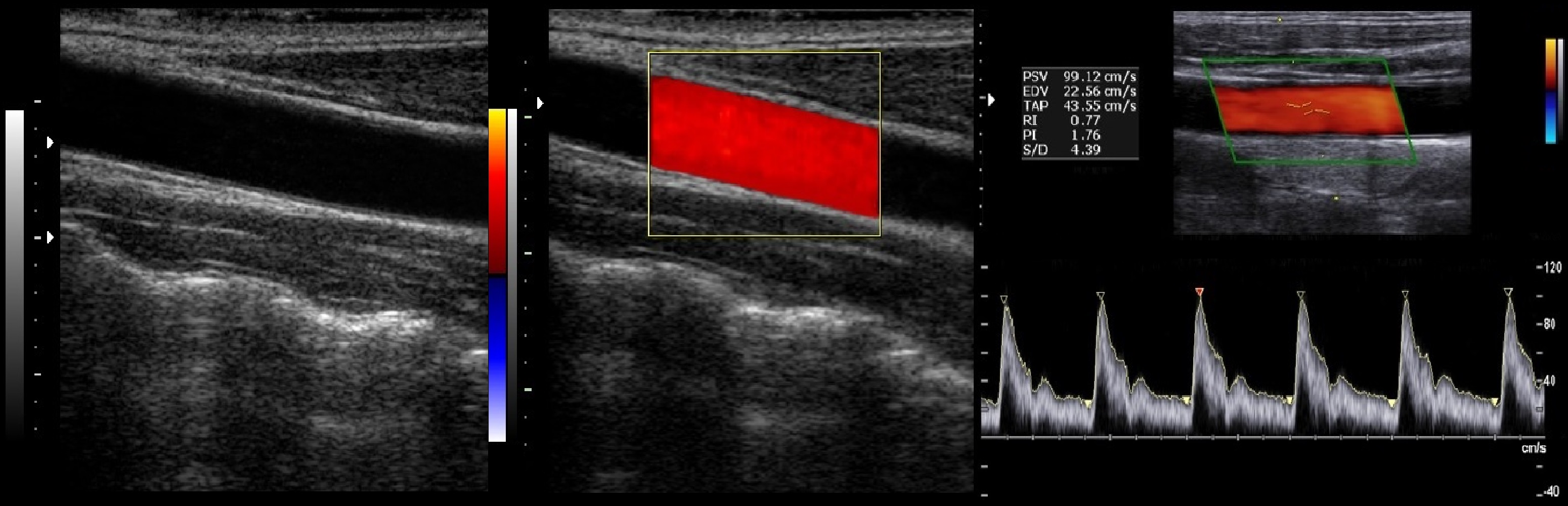
Спектр получают из ворот в центре сосуда. Вертикальная ось – шкала скорости; горизонтальная – время; базовая линия обрезает поток К и ОТ датчика.
Спектр может пересекать базовую линию; составляющие по разные стороны называют фазами. Спектр может быть моно-, би-, трех- и четырехфазный.
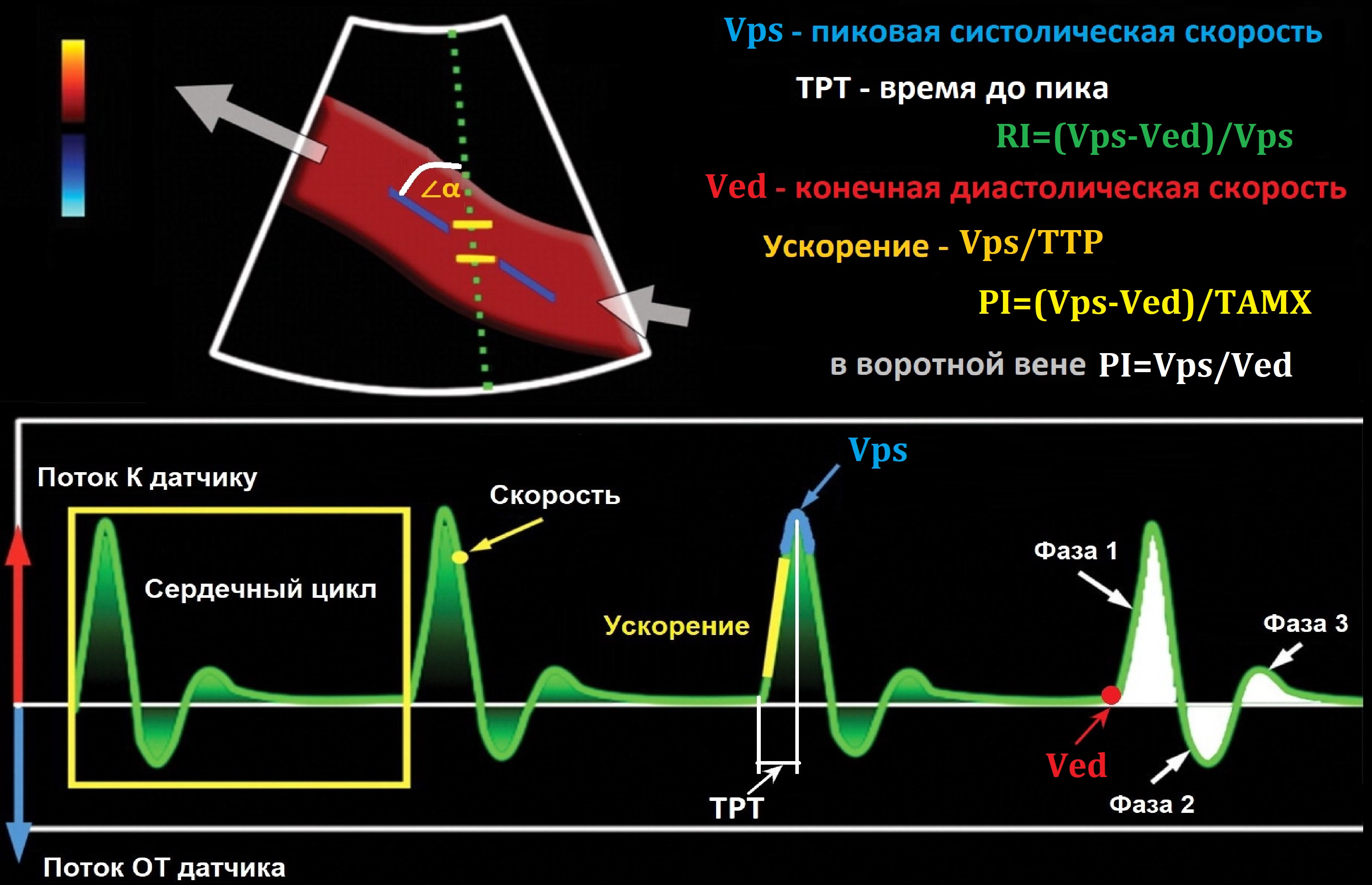
Как измерить скорость кровотока
1. Ворота поместите в центр сосуда (трэкбол), длину установите на 2/3-4/5 просвета (SVlength);
2. Угол между УЗ-лучом и осью сосуда 25-60°, курсор вдоль потока;
3. Спектр занимает 2/3-4/5 шкалы скорости (PRF), временная развертка на 2-3 цикла;
4. Для артерий спектр располагают выше базовой линии, для вен – ниже (Invert).
5. Отрегулируйте усиление (GAIN), чтобы контур спектра был четкий.
6. Обведите спектр и получите отчет – Vps, Ved, RI, PI и др.
Задача. УЗ-луч и сосуд под ∠90° (1) – спектр неясный; исправим наклон датчика (2) – PSV 43,3 см/сек; курсив вдоль потока (3) – правильная PSV 86,6 см/сек. RI и PI не требуют коррекции угла.

Количественные характеристики спектра
Vps – пиковая систолическая скорость;
Ved – максимальная конечная диастолическая скорость;
TAMX – усредненная по времени максимальная скорость кровотока;
TAV – усредненная по времени средняя скорость кровотока;
RI=(Vps-Ved)/Vps – индекс резистивности отражает сопротивление потоку далее места измерения;
PI=(Vps-Ved)/TAMX – индекс пульсативности отражает упругоэластические свойства артерий;
В воротной вене PI=PSV/EDV;
PI’=(Vps-Ved)/TAV – модифицированный индекс пульсативности;
SBI=(Vps-TAV)/Vps=1-TAV/Vps – индекc спектрального расширения отражает турбулентность потока;
SBI’=(Vps-TAV)/TAMX – модифицированный индекc спектрального расширения;
S/D – систолодиастолическое соотношение;
AT – время ускорения;
AI – индекс ускорения.
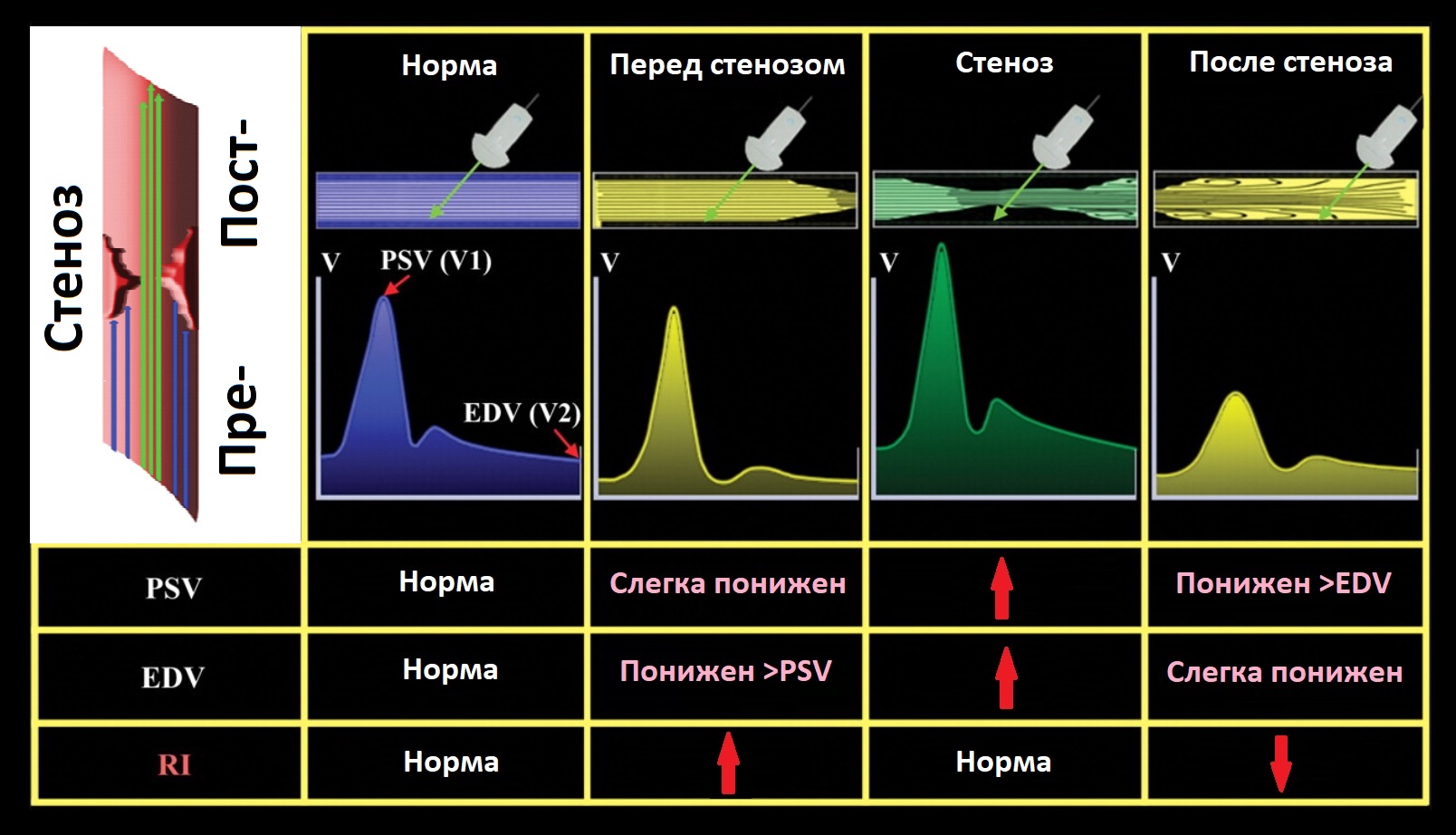
Задача. Измерение пиковая систолическая, максимальная конечная диастолическая скорости, TAMX, TAV для артерий с высоким и низким сопротивлением.
PSV и EDV высокие в месте стеноза; RI растет перед и падает после стеноза. После стеноза спектр имеет форму tardus-parvus: PSV поздняя – ТРТ>70 мс, PSV/TTP<5 м/с²; маленький – PSV и RI.
Качественные характеристики спектра
Антеградный поток правильный относительно системы кровообращения – К сердцу в венах, ОТ сердца в артериях. Ретроградный поток противен естественному.
При ЦДК принято красить в синий вены, в красный артерии. Спектр рисуют ниже базовой линии на венах, выше базовой линии на артериях.
Антеградный поток печеночной вены К сердцу – сосуд синий, спектр ниже базовой линии; печеночной артерии ОТ сердца – сосуд красный, спектр выше базовой линии.

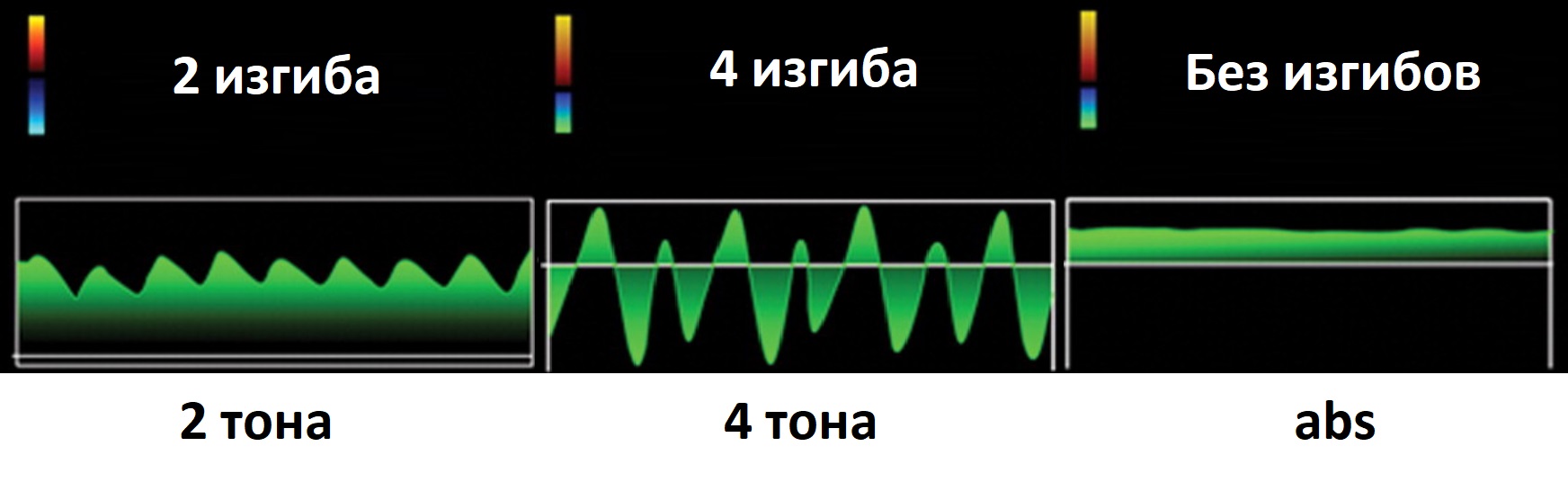
Перепады скорости могут повторяться через равные промежутки времени. Такой поток цикличный, спектр имеет восходящие и нисходящие отрезки.
В каждом цикле четное количество изгибов, в противном случае он никогда не повторится. Каждый изгиб спектра генерирует звуковой сигнал.
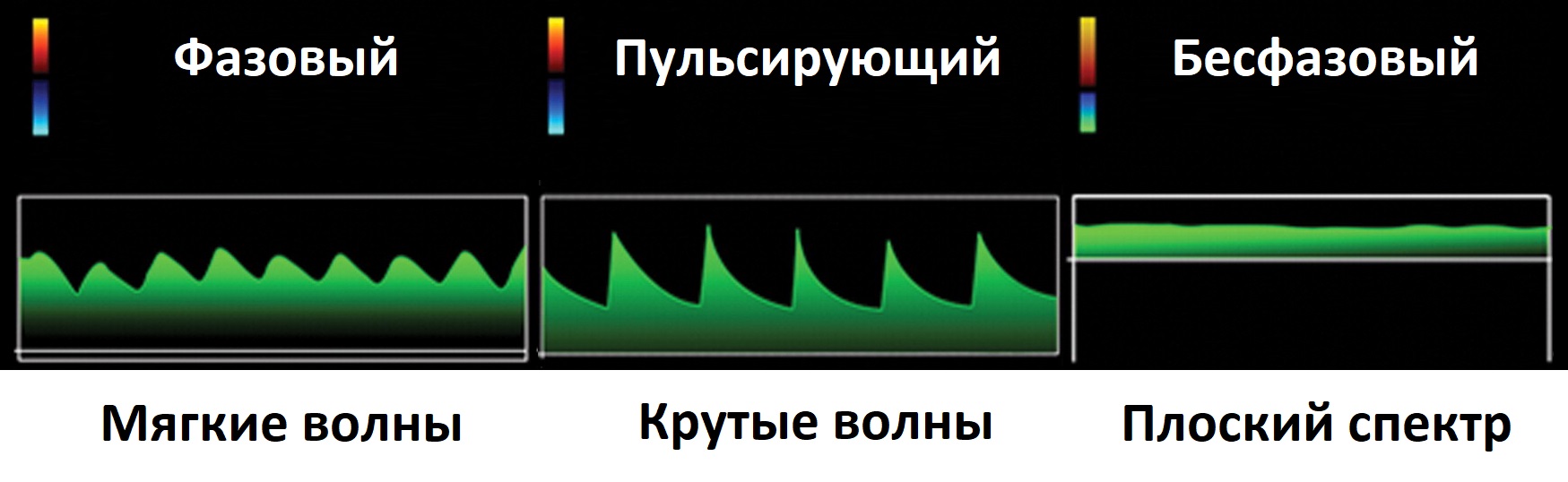
Спектр в венах фазовый – мягкие волны; в артериях пульсирующий – резкие перепады; безфазовый поток с постоянной скоростью.
В спектре быстрые эритроциты с большим ΔF ближе к огибающей; медленные эритроциты с маленьким ΔF ближе к базовой линии.
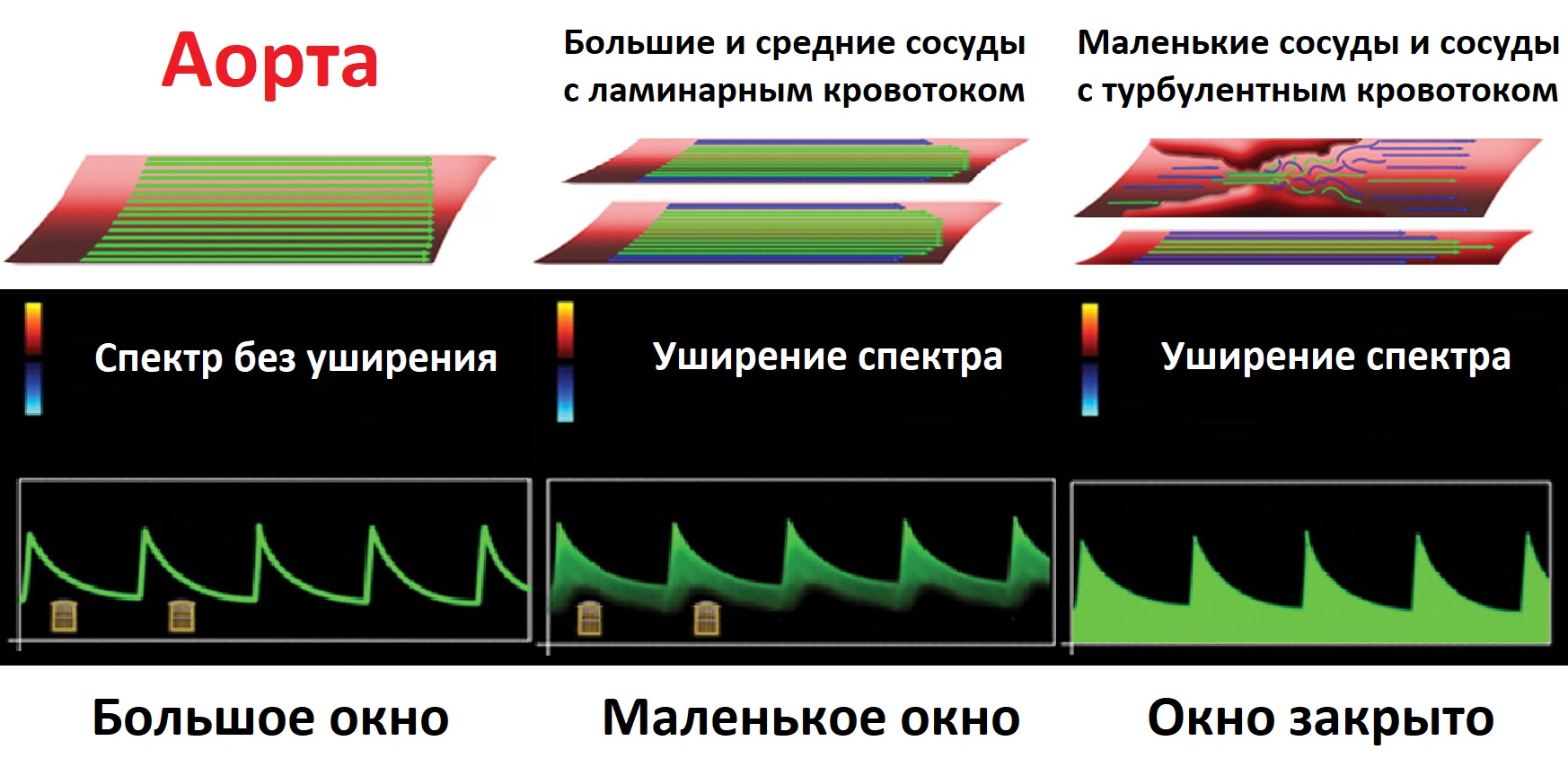
Скорость выше в центре сосуда, ниже у стенки. Когда в ворота попадает большой разброс скоростей, имеется уширение спектра.
В аорте ворота пропускают равномерно движущуюся колонну из кровяных телец – спектр без уширения, большое спектральное окно.
В некрупных сосудах с ламинарным потоком и при турбулентности уширение спектра полностью закрывает спектральное окно.
В сосудах с высоким сопротивлением в конце диастолы поток слабый, RI>0,7; в сосудах с низким сопротивлением в диастолу поток значимый, RI 0,55-0,7.
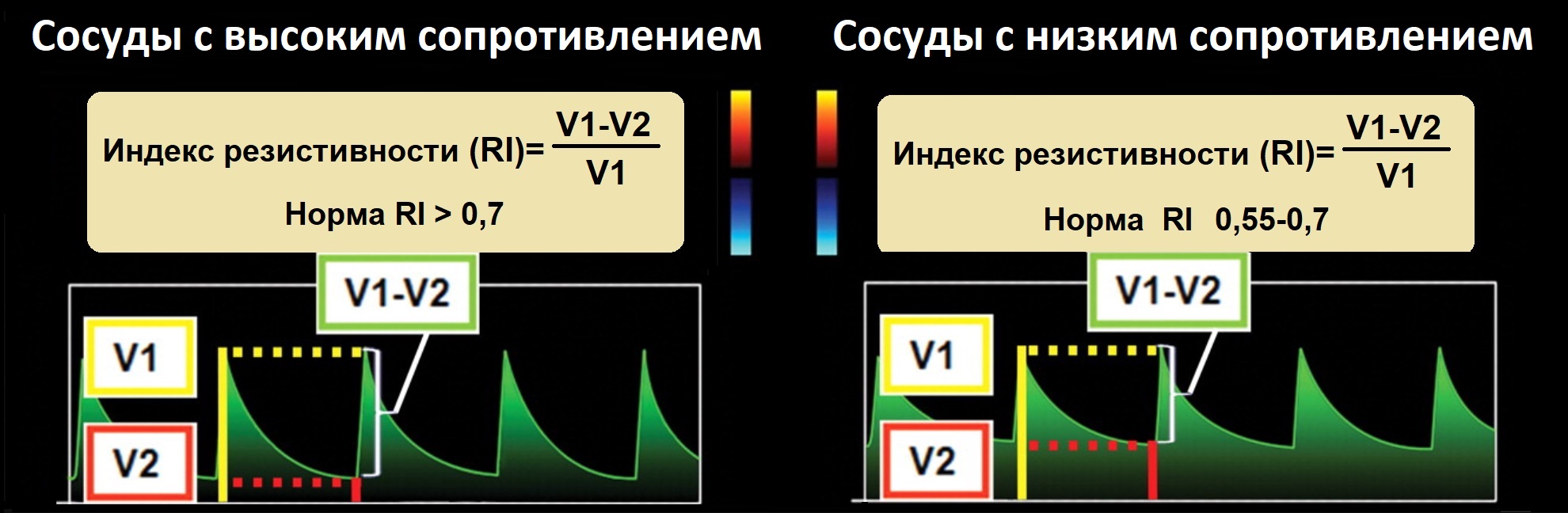
Сосуды с высоким сопротивлением: наружная сонная и артерии конечностей, а так же верхняя и нижняя брыжеечные артерии у голодного.
Сосуды с низким сопротивлением: внутренняя сонная, почечная, печеночная, яичковая артерии, а так же брыжеечные артерии у сытого.
Нормальная форма спектра в сосудах
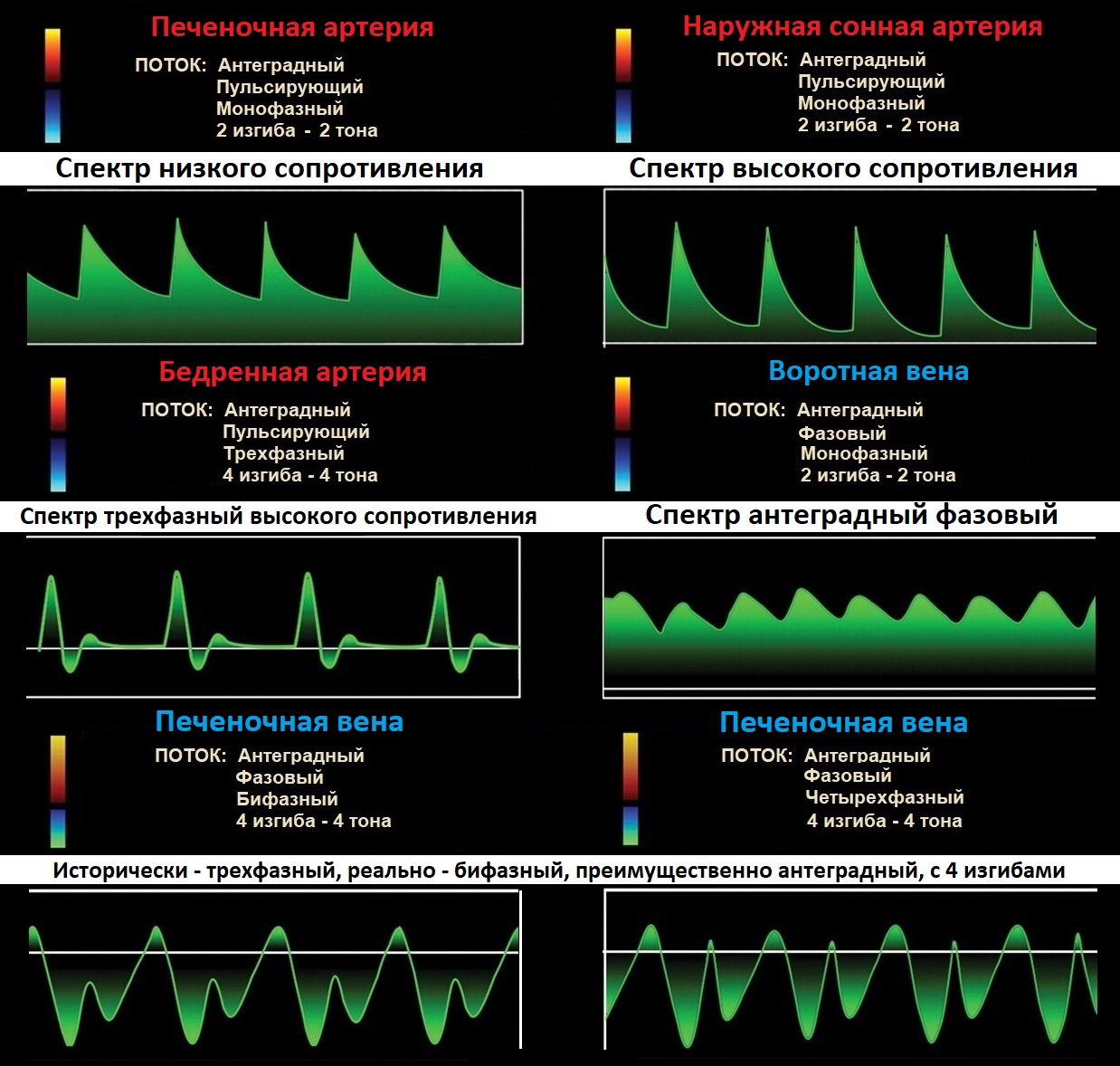
Аномальная форма спектра в сосудах

Берегите себя, Ваш Диагностер!
Источник
