Новообразованные сосуды радужной оболочки
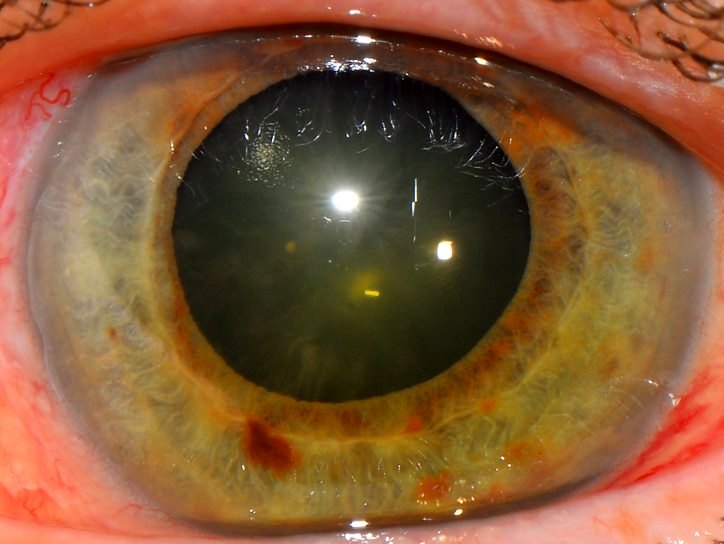
Рубеоз радужки – заболевание, характеризующееся появлением новообразованных сосудов на передней поверхности радужной оболочки. Клиническая симптоматика представлена зрительным дискомфортом, незначительным снижением остроты зрения, светобоязнью, появлением «тумана» перед глазами. Для постановки диагноза проводится биомикроскопия глаза, гониоскопия, тонография, офтальмоскопия и ангиография сетчатки. Консервативная терапия эффективна на ранних стадиях. Показано применение ангиопротекторов, глюкокортикостероидов. Хирургическое лечение базируется на использовании панретинальной фотокоагуляции и оперативном удалении новообразованных сосудов.
Общие сведения
Рубеоз или неоваскуляризация радужки – широко распространенное патологическое состояние в офтальмологии. Согласно статистическим данным, в 21% случаев рубеоз развивается на фоне тромбоза центральной вены сетчатки. Новообразованные сосуды в области радужной оболочки выявляют у 4-8% больных сахарным диабетом, однако при декомпенсированной форме метаболических расстройств этот показатель возрастает до 80%. Заболевание в большинстве случаев диагностируют у пациентов старше 40 лет. Среди пациентов мужского пола офтальмопатология встречается чаще. Географических особенностей распространения не отмечается.

Рубеоз радужки
Причины рубеоза радужки
Этиология заболевания до конца не изучена. Активацию процесса неоваскуляризации провоцирует ряд внутренних и внешних факторов. Основные причины развития рубеоза включают:
- Метаболические расстройства. Рубеоз зачастую возникает вторично на фоне диабетической ретинопатии у больных с декомпенсированной формой сахарного диабета.
- Окклюзия вен сетчатки. Тромбоз центральной вены внутренней оболочки глаза приводят к ишемии, что усиливает пролиферацию сосудов.
- Отслойка сетчатой оболочки. В норме внутренняя оболочка глазного яблока обеспечивает трофику радужки. Отслойка сетчатки или ее дегенеративно-дистрофические изменения лежат в основе региональной гипоксии, которая провоцирует ангиогенез.
- Патология глазничной артерии. Поражение сосудов, питающих глазное яблоко, в результате длительного течения атеросклероза или артериита ведет к усилению ангиогенеза, возникновению рубеоза радужки и неоваскуляризации роговицы.
Патогенез
Пролиферация сосудов – это компенсаторная реакция на гипоксию окружающих тканей. Кислородное голодание потенцирует синтез оксида азота, который относится к числу вазодилятаторов. К усиленному ангиогенезу приводит ишемия оболочек глаза, вызванная недостаточным кровоснабжением или наличием органической преграды на пути кровотока в глазничной артерии. Секреция вазоктивных веществ, главным образом эндотелиального фактора роста, расширение артериол и венул, активация плазминогена провоцируют образование эндотелиоцитов, а в дальнейшем – формирование сосудов.
В норме в структуре радужной оболочки содержится большое количество капилляров, расположенных под передней пограничной мембраной и пигментным эпителием. Рост новообразованных сосудов начинается с внутренних отделов радужки с последующим распространением к периферии и углу передней камеры. Обтурация УПК сопровождается повышением офтальмотонуса. Образованные капилляры имеют тонкую стенку и обладают повышенной ломкостью. Незначительное возрастание внутриглазного давления или действие травматических агентов ведет к их повреждению и развитию кровотечения.
Классификация
Неоваскуляризация радужки – это приобретенная патология. Признаки врожденной формы зачастую связаны с внутриутробной гипоксией плода, однако они не имеют практического значения, т. к. нивелируются самостоятельно в неонатальном периоде. С клинической точки зрения выделяют следующие виды рубеоза радужки:
- Зрачковый. Характеризуется усиленным ангиогенезом в области зрачкового края радужной оболочки.
- Ангулярный. Типичное проявление данного варианта заболевания – выявление новообразованных сосудистых сплетений в области угла передней камеры глаза.
- Комбинированный. При этой форме патологические сосудистые сплетения определяются в УПК и центральных отделах.
- Тотальный. Отличается распространенным поражением всего переднего отдела радужной оболочки.
Симптомы рубеоза радужки
Пациенты предъявляют жалобы на дискомфорт в области орбиты при продолжительной зрительной нагрузке. Симптомами заболевания является фотофобия, появление «тумана» или «пелены» перед глазами. Острота зрения снижается незначительно. Зрительная дисфункция обусловлена спазмом аккомодации и носит обратимый характер. Сужение зрительных полей приводит к ухудшению периферического зрения, что проявляется слабо выраженным нарушением ориентации в пространстве. Клинические проявления рубеоза могут самостоятельно исчезать при условии, что у пациента не наблюдается признаков офтальмогипертензии. Пациенты отмечают у себя частые головные боли. При обширном поражении на поверхности радужки визуализируются расширенные кровеносные сосуды в виде красных пятен, что приводит к косметическому дефекту.
Осложнения
При данной патологии процесс неоваскуляризации распространяется на угол передней камеры (УПК) глаза, что ведет к появлению сети новообразованных сосудов и нарушению оттока внутриглазной жидкости. Поэтому наиболее тяжелое осложнение рубеоза – неоваскулярная глаукома, которая отличается тяжелым течением и резистентностью к медикаментозной терапии. Новообразованные сосуды обладают склонностью к повышенной ломкости, что часто приводит к кровоизлиянию в переднюю камеру глазного яблока или стекловидное тело. Распространенное осложнение неоваскуляризации – амблиопия, что вызвано спазмом аккомодации.
Диагностика
Постановка диагноза требует проведения объективного обследования пациента. В начале развития патологии невооруженным глазом изменения не определяются. При длительном течении заболевания патологические изменения имеют вид кружевного рисунка. Специальный комплекс офтальмологического обследования включает:
- Биомикроскопию глаза. Методика позволяет выявить слегка расширение капилляры и красные образования по периферии зрачка. Направление роста новообразованных венул и артериол – от центральных отделов к радужно-роговичному углу.
- Гониоскопию. При продолжительном течении рубеоза в области передней камеры визуализируются признаки усиленного ангиогенеза. В ряде случае УПК поражается до вовлечения в патологический процесс радужки.
- Бесконтактную тонометрию. В начале заболевания внутриглазное давление (ВГД) находится в пределах физиологической нормы. Прогрессирование рубеоза приводит к повышению офтальмотонуса.
- Электронную тонографию глаза. Исследование дает возможность не только измерить ВГД, но изучить особенности гидродинамики глаза (объем внутриглазной жидкости, коэффициент оттока). Тонография показана при высокой вероятности развития неоваскулярной глаукомы и у лиц с офтальмогипертензией в анамнезе.
- Офтальмоскопию. Осмотр глазного дна проводится с целью выявления отслойки внутренней оболочки.
- Ангиографию сетчатки. Диагностика выполняется для изучения особенностей кровотока в сосудах сетчатой оболочки, выявления признаков тромбоза вен.
- Визометрию. Продолжительное течение заболевания приводит к развитию спазма аккомодации и вторичному снижению остроты зрения.
- Периметрию. Методика позволяет визуализировать сужение зрительного поля.
Лечение рубеоза радужки
Тактика ведения пациентов с рубеозом радужки определяется длительностью течения и выраженностью клинических проявлений заболевания. В основе этиотропной терапии лежит устранение основной патологии. Основные методы лечения:
- Консервативная терапия. Рекомендовано использование лекарственных средств из группы ангиопротекторов, глюкокортикостероидов, витаминов В и С. Применяется на ранней стадии заболевания.
- Панретинальная фотокоагуляция (лазеркоагуляция). Методика стимулирует регрессию новообразованных капилляров. Фотокоагуляция рекомендована к проведению при первых проявлениях неоваскуляризации у людей с высоким риском развития вторичной глаукомы. Применение лазерной коагуляции более эффективно при поверхностном поражении.
- Хирургическое лечение. Оперативное вмешательство показано в том случае, если рубеоз возник на фоне метаболических расстройств. Удаление сосудов хирургическим путем проводится из-за высокого риска отслойки сетчатки при выполнении фотокоагуляции у пациентов группы риска.
Изучается возможность применения анти-VEGF терапии в офтальмологии. Разработанные лекарственные средства связываются с эндотелиальным фактором роста, тем самым блокируя его воздействие на сосудистую стенку. Ученые полагают, что препараты будут вводиться в виде ретро- или парабульбарных инъекций.
Прогноз и профилактика
Прогноз для жизни и трудоспособности при рубеозе радужки благоприятный. Своевременное лечение заболевания позволяет избежать развития опасных осложнений и восстановить зрительные функции. Специфических профилактических мер не разработано. Неспецифические методы профилактики сводятся к контролю внутриглазного давления и уровня глюкозы крови. Пациентам с диабетом в анамнезе следует 2 раза в год проходить обследования у офтальмолога с целью диагностики признаков диабетической ретинопатии. При подозрении на отслойку сетчатки необходимо в ургентном порядке обратиться за помощью к специалисту.
Рубеоз радужки – лечение в Москве
Источник
Неоваскуляризация, называемая по-другому рубеозом радужки – это состояние, характеризующееся появлением на ткани радужки новообразованных сосудов.
Хотя в радужке глаза присутствует большое количество сосудов крови, в норме они не видны. Кровеносные сосуды располагаются довольно глубоко в тканях и прикрыты снаружи передним пограничным листком, а также пигментными клетками. Вновь образованные сосуды, напротив, растут по радужке, начиная с задней ее поверхности, далее переходя через зрачковый край и локализуются к периферии радужной оболочки с распространением до угла передней камеры глаза.
Причины возникновения патологии
Факторами, вызывающими рубеоз радужки принято считать заболевания, которые влекут за собой ишемию или недостаточное кровоснабжение тканей глаза. Особенно часто причинами возникновения неоваскуляризации становятся: сахарный диабет, осложненный диабетической ретинопатией, тромбоз вен сетчатки, а также обширная, длительно существующая отслойка сетчатки. Нередко, к развитию рубеоза приводят и системные заболевания, к примеру, нарушения кровотока в глазничной артерии, которая питает глазное яблоко, такие, как атеросклероз.
Указанные заболевания ведут к тому, что основная часть сетчатки глаза, отчасти покрывающая заднюю поверхность радужки, остается в состоянии продолжительной ишемии. Состояние ишемии становится причиной выделения клетками сетчатой оболочки активных веществ, одним из которых является, так называемый VEGF – эндотелиальный фактор роста сосудов. Подобный механизм универсален для нашего организма, для спасения тканей от гипоксии. Однако, в данной ситуации он представляет собой серьезную угрозу.
И дело вот в чем, стенки новообразованных сосудов радужки весьма тонкие и хрупкие, при любом случае, они легко разрываются, с возникновением кровотечения. Кровотечение приводит к скоплению крови в передней камере глаза – так называемой, гифеме. Кроме того, новообразованные сосуды имеют способность прорастать в область угла передней камеры, туда, где быть их не должно. В результате, развивается еще одно грозное осложнение – вторичная глаукома, которую вызывает блокада пути оттока внутриглазной жидкости. Данная форма глаукомы имеет очень тяжелое течение, как правило, быстро прогрессирует и зачастую не дает желаемых результатов в ответ на стандартную терапию.
Диагностика рубеоза радужки
Основной симптом начинающегося рубеоза радужки – появление в области зрачка новообразованных сосудов, которые выглядят как красные «веточки». При тщательном обследовании, у пациента выявляется одно из заболеваний, предрасполагающих к данному состоянию.
Лечение
Неоваскуляризацию радужки невозможно лечить в отдельности от заболевания приведшего к возникновению данного состояния.
Так если к рубеозу радужки или возникновению обширных участков ишемии сетчатки привела диабетическая ретинопатия, то пациенту без промедлений должен быть назначен курс панретинальной лазеркоагуляции сетчатки. Подобная процедура, заключается в нанесении на сетчатку мельчайших по размеру ожогов лучом лазера (примерно 1200-1500 шт.), чтобы ишемизированные нефункциональные зоны сетчатой оболочки были выключены из обменных процессов, что прекратит стимуляцию выработки VEGF, а значит и рост сосудов.
При возникшем тромбозе вен сетчатой оболочки, необходим динамический контроль состояния сетчатки глаза и своевременное назначение лазеркоагуляции.
Кроме того, сегодня существует новое направление офтальмологии – анти-VEGF терапия. Для лечения пациентов с рубеозом радужки, в этом случае, используют препараты, полученные методами генной инженерии. Подобные препараты имеют свойство специфически связываться с фактором роста вновь образованных сосудов (VEGF) и блокировать его. Лекарство инъекционно вводится в полость глаза и оказывает выраженное действие, однако эффект таких препаратов не длителен, поэтому, как правило, необходимы повторные введения.
При развитии вторичной глаукомы, внутриглазное давление сначала корригируют консервативно, посредством глазных капель. Правда, чаще всего, подобная терапия не имеет стойкого эффекта и рано или поздно пациенту назначают хирургическое лечение.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Записаться на прием в “Московскую Глазную Клинику” Вы можете по телефонам в Москве 8 (800) 777-38-81 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Источник
Это состояние, при котором на ткани радужной оболочки появляются новообразованные сосуды.

Неоваскуляризация радужки или рубеоз радужки – это состояние, при котором на ткани радужной оболочки появляются новообразованные сосуды.
В норме сосуды радужной оболочки не видны, хотя радужка и состоит из большого количества кровеносных сосудов. Они располагаются достаточно глубоко в ткани радужки и прикрыты снаружи передним пограничным листком и пигментными клетками. Новообразованные сосуды же располагаются и растут на поверхности радужной оболочки, начиная с задней поверхности радужки, далее переходят через зрачковый край радужной оболочки и потом к периферии распространяются до угла передней камеры глаза.
Причины неоваскуляризации радужки
Причинными, вызывающими рубеоз радужки являются заболевания, приводящие к недостаточному кровоснабжению или ишемии тканей глаза. Наиболее частыми заболеваниями являются сахарный диабет с осложнениями в виде диабетической ретинопатии, тромбоз вен сетчатки и длительно существующая обширная отслойка сетчатки. Из внеглазных заболеваний – это могут быть нарушение кровообращения в глазничной артерии, питающей глазное яблоко, например, вследствие атеросклероза, височного артериита.
Перечисленные заболевания приводят к тому, что большая часть сетчатки глаза, которая хотя от части, но покрывает даже заднюю поверхность радужки, находится в состоянии длительной ишемии. Состояние ишемии стимулирует выделение клетками сетчатки активных веществ, основным из которых является, так называемый эндотелиальный фактор роста сосудов или VEGF. Этот механизм является универсальным для нашего организма, но в данной ситуации представляет собой серьезное осложнение. Дело в том, что новообразованные сосуды очень тонкие и хрупкие, они легко разрываются, вызывая кровотечение – в это случае возникает скопление крови в передней камере глаза или гифема. Эти кровеносные сосуды имеют особенность прорастать до угла передней камеры глаза, туда, где их не должно быть, в результате чего возникает еще одно серьезное осложнение при рубеозе радужке – вторичная глаукома, возникающая из-за блокады путей оттока внутриглазной жидкости через угол передней камеры глаза. Эта разновидность глаукомы характеризуется тяжелым течением, быстрым прогрессированием и часто отсутствием ответа на стандартную консервативную терапию.
Диагностика
Признаки начинающегося рубеоза радужки – это появление новообразованных сосудов в виде красных «веточек» в области зрачка. При этом у пациента при тщательном обследовании обнаруживается одно из предрасполагающих к этому состоянию заболеваний.
Лечение
Лечение неоваскуляризации радужки должно, прежде всего, основываться на своевременном и качественном лечении основного заболевания.
Так если при диабетической ретинопатии обнаруживается рубеоз радужки или даже обширные участки ишемии сетчатки, то незамедлительно должен быть проведен курс, так называемой панретинальной лазеркоагуляции сетчатки. При котором на сетчатку наносят мельчайшие по размеры ожоги в количестве около 1200-1500 для того, чтобы выключить ишемизированные нефункциональные зоны сетчатки из обменных процессов и прекратить стимуляцию выработки VEGF и рост новообразованных сосудов.
При тромбозе вен сетчатки так же необходим тщательный контроль состояния сетчатой оболочки глаза и своевременная лазеркоагуляция.
Новое направление в офтальмологии носит название анти-VEGF терапия. При этом используются препараты, полученные путем генной инженерии, которые специфически связываются с фактором роста новообразованных сосудов и блокируют его. Лекарство вводится шприцем в полость глаза в небольшом количестве и оказывает выраженный эффект, но срок действия такого препарата ограничен, поэтому могут понадобится повторные введения.
При возникновении вторичной глаукомы сначала внутриглазное давление корригируется консервативно, с помощью глазных капель. Но чаще всего это не приносит успеха и возникает необходимость в хирургическом лечении.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Рубеоз радужки.
 Новообразованные сосуды радужной оболочки (рубеоз)
Новообразованные сосуды радужной оболочки (рубеоз)
Описание
Рубеоз радужки. Заболевание, характеризующееся появлением новообразованных сосудов на передней поверхности радужной оболочки. Клиническая симптоматика представлена зрительным дискомфортом, незначительным снижением остроты зрения, светобоязнью, появлением «тумана» перед глазами. Для постановки диагноза проводится биомикроскопия глаза, гониоскопия, тонография, офтальмоскопия и ангиография сетчатки. Консервативная терапия эффективна на ранних стадиях. Показано применение ангиопротекторов, глюкокортикостероидов. Хирургическое лечение базируется на использовании панретинальной фотокоагуляции и оперативном удалении новообразованных сосудов.
Дополнительные факты
Рубеоз или неоваскуляризация радужки – широко распространенное патологическое состояние в офтальмологии. Согласно статистическим данным, в 21% случаев рубеоз развивается на фоне тромбоза центральной вены сетчатки. Новообразованные сосуды в области радужной оболочки выявляют у 4-8% больных сахарным диабетом, однако при декомпенсированной форме метаболических расстройств этот показатель возрастает до 80%. Заболевание в большинстве случаев диагностируют у пациентов старше 40 лет. Среди пациентов мужского пола офтальмопатология встречается чаще. Географических особенностей распространения не отмечается.
Причины
Этиология заболевания до конца не изучена. Активацию процесса неоваскуляризации провоцирует ряд внутренних и внешних факторов. Основные причины развития рубеоза включают:
• Метаболические расстройства. Рубеоз зачастую возникает вторично на фоне диабетической ретинопатии у больных с декомпенсированной формой сахарного диабета.
• Окклюзия вен сетчатки. Тромбоз центральной вены внутренней оболочки глаза приводят к ишемии, что усиливает пролиферацию сосудов.
• Отслойка сетчатой оболочки. В норме внутренняя оболочка глазного яблока обеспечивает трофику радужки. Отслойка сетчатки или ее дегенеративно-дистрофические изменения лежат в основе региональной гипоксии, которая провоцирует ангиогенез.
• Патология глазничной артерии. Поражение сосудов, питающих глазное яблоко, в результате длительного течения атеросклероза или артериита ведет к усилению ангиогенеза, возникновению рубеоза радужки и неоваскуляризации роговицы.
Патогенез
Пролиферация сосудов – это компенсаторная реакция на гипоксию окружающих тканей. Кислородное голодание потенцирует синтез оксида азота, который относится к числу вазодилятаторов. К усиленному ангиогенезу приводит ишемия оболочек глаза, вызванная недостаточным кровоснабжением или наличием органической преграды на пути кровотока в глазничной артерии. Секреция вазоктивных веществ, главным образом эндотелиального фактора роста, расширение артериол и венул, активация плазминогена провоцируют образование эндотелиоцитов, а в дальнейшем – формирование сосудов.
В норме в структуре радужной оболочки содержится большое количество капилляров, расположенных под передней пограничной мембраной и пигментным эпителием. Рост новообразованных сосудов начинается с внутренних отделов радужки с последующим распространением к периферии и углу передней камеры. Обтурация УПК сопровождается повышением офтальмотонуса. Образованные капилляры имеют тонкую стенку и обладают повышенной ломкостью. Незначительное возрастание внутриглазного давления или действие травматических агентов ведет к их повреждению и развитию кровотечения.
Классификация
Неоваскуляризация радужки – это приобретенная патология. Признаки врожденной формы зачастую связаны с внутриутробной гипоксией плода, однако они не имеют практического значения, т. Нивелируются самостоятельно в неонатальном периоде. С клинической точки зрения выделяют следующие виды рубеоза радужки:
• Зрачковый. Характеризуется усиленным ангиогенезом в области зрачкового края радужной оболочки.
• Ангулярный. Типичное проявление данного варианта заболевания – выявление новообразованных сосудистых сплетений в области угла передней камеры глаза.
• Комбинированный. При этой форме патологические сосудистые сплетения определяются в УПК и центральных отделах.
• Тотальный. Отличается распространенным поражением всего переднего отдела радужной оболочки.
Симптомы
Пациенты предъявляют жалобы на дискомфорт в области орбиты при продолжительной зрительной нагрузке. Симптомами заболевания является фотофобия, появление «тумана» или «пелены» перед глазами. Острота зрения снижается незначительно. Зрительная дисфункция обусловлена спазмом аккомодации и носит обратимый характер. Сужение зрительных полей приводит к ухудшению периферического зрения, что проявляется слабо выраженным нарушением ориентации в пространстве. Клинические проявления рубеоза могут самостоятельно исчезать при условии, что у пациента не наблюдается признаков офтальмогипертензии. Пациенты отмечают у себя частые головные боли. При обширном поражении на поверхности радужки визуализируются расширенные кровеносные сосуды в виде красных пятен, что приводит к косметическому дефекту.
Возможные осложнения
При данной патологии процесс неоваскуляризации распространяется на угол передней камеры (УПК) глаза, что ведет к появлению сети новообразованных сосудов и нарушению оттока внутриглазной жидкости. Поэтому наиболее тяжелое осложнение рубеоза – неоваскулярная глаукома, которая отличается тяжелым течением и резистентностью к медикаментозной терапии. Новообразованные сосуды обладают склонностью к повышенной ломкости, что часто приводит к кровоизлиянию в переднюю камеру глазного яблока или стекловидное тело. Распространенное осложнение неоваскуляризации – амблиопия, что вызвано спазмом аккомодации.
Диагностика
Постановка диагноза требует проведения объективного обследования пациента. В начале развития патологии невооруженным глазом изменения не определяются. При длительном течении заболевания патологические изменения имеют вид кружевного рисунка. Специальный комплекс офтальмологического обследования включает:
• Биомикроскопию глаза. Методика позволяет выявить слегка расширение капилляры и красные образования по периферии зрачка. Направление роста новообразованных венул и артериол – от центральных отделов к радужно-роговичному углу.
• Гониоскопию. При продолжительном течении рубеоза в области передней камеры визуализируются признаки усиленного ангиогенеза. В ряде случае УПК поражается до вовлечения в патологический процесс радужки.
• Бесконтактную тонометрию. В начале заболевания внутриглазное давление (ВГД) находится в пределах физиологической нормы. Прогрессирование рубеоза приводит к повышению офтальмотонуса.
• Электронную тонографию глаза. Исследование дает возможность не только измерить ВГД, но изучить особенности гидродинамики глаза (объем внутриглазной жидкости, коэффициент оттока). Тонография показана при высокой вероятности развития неоваскулярной глаукомы и у лиц с офтальмогипертензией в анамнезе.
• Офтальмоскопию. Осмотр глазного дна проводится с целью выявления отслойки внутренней оболочки.
• Ангиографию сетчатки. Диагностика выполняется для изучения особенностей кровотока в сосудах сетчатой оболочки, выявления признаков тромбоза вен.
• Визометрию. Продолжительное течение заболевания приводит к развитию спазма аккомодации и вторичному снижению остроты зрения.
• Периметрию. Методика позволяет визуализировать сужение зрительного поля.
Лечение
Тактика ведения пациентов с рубеозом радужки определяется длительностью течения и выраженностью клинических проявлений заболевания. В основе этиотропной терапии лежит устранение основной патологии. Основные методы лечения:
• Консервативная терапия. Рекомендовано использование лекарственных средств из группы ангиопротекторов, глюкокортикостероидов, витаминов В и С. Применяется на ранней стадии заболевания.
• Панретинальная фотокоагуляция (лазеркоагуляция). Методика стимулирует регрессию новообразованных капилляров. Фотокоагуляция рекомендована к проведению при первых проявлениях неоваскуляризации у людей с высоким риском развития вторичной глаукомы. Применение лазерной коагуляции более эффективно при поверхностном поражении.
• Хирургическое лечение. Оперативное вмешательство показано в том случае, если рубеоз возник на фоне метаболических расстройств. Удаление сосудов хирургическим путем проводится из-за высокого риска отслойки сетчатки при выполнении фотокоагуляции у пациентов группы риска.
Изучается возможность применения анти-VEGF терапии в офтальмологии. Разработанные лекарственные средства связываются с эндотелиальным фактором роста, тем самым блокируя его воздействие на сосудистую стенку. Ученые полагают, что препараты будут вводиться в виде ретро- или парабульбарных инъекций.
Прогноз
Прогноз для жизни и трудоспособности при рубеозе радужки благоприятный. Своевременное лечение заболевания позволяет избежать развития опасных осложнений и восстановить зрительные функции.
Профилактика
Специфических профилактических мер не разработано. Неспецифические методы профилактики сводятся к контролю внутриглазного давления и уровня глюкозы крови. Пациентам с диабетом в анамнезе следует 2 раза в год проходить обследования у офтальмолога с целью диагностики признаков диабетической ретинопатии. При подозрении на отслойку сетчатки необходимо в ургентном порядке обратиться за помощью к специалисту.
Источник
