Облитерирующий атеросклероз брахиоцефальных сосудов
Облитерирующий атеросклероз – это окклюзионно-стенотическое поражение артерий нижних конечностей, приводящее к недостаточности кровообращения различной степени выраженности. Облитерирующий атеросклероз проявляется зябкостью, онемением стоп, перемежающейся хромотой, болью, трофическими нарушениями. Основу диагностики облитерирующего атеросклероза составляет периферическая ангиография, ультразвуковое исследование артерий, МРА и МСКТ-ангиография. Консервативное лечение облитерирующего атеросклероза проводится анальгетиками, спазмолитиками, антиагрегантами. Хирургические методы включают протезирование, эндартерэктомию, тромбоэмболэктомию, баллонную ангиопластику, шунтирование.
Общие сведения
Облитерирующий атеросклероз – хроническое заболевание периферических артерий, характеризующееся их окклюзионным поражением и вызывающее ишемию нижних конечностей. В кардиологии и сосудистой хирургии облитерирующий атеросклероз рассматривается как ведущая клиническая форма атеросклероза (третья по частоте после ИБС и хронической ишемии головного мозга). Облитерирующий атеросклероз нижних конечностей встречается в 3-5% случаев, преимущественно у мужчин старше 40 лет. Окклюзионно-стенотическое поражение чаще затрагивает крупные сосуды (аорту, подвздошные артерии) или артерии среднего калибра (подколенные, большеберцовые, бедренные). При облитерирующем атеросклерозе артерий верхних конечностей обычно поражается подключичная артерия.

Облитерирующий атеросклероз
Причины
Облитерирующий атеросклероз представляет собой проявление системного атеросклероза, поэтому его возникновение связано с теми же этиологическими и патогенетическими механизмами, которые вызывают атеросклеротические процессы любой другой локализации.
Согласно современным представлениям, атеросклеротическому поражению сосудов способствуют дислипидемия, изменение состояния сосудистой стенки, нарушение функционирования рецепторного аппарата, наследственный (генетический) фактор. Основные патологические изменения при облитерирующем атеросклерозе затрагивают интиму артерий. Вокруг очагов липоидоза разрастается и созревает соединительная ткань, что сопровождается образованием фиброзных бляшек, наслоением на них тромбоцитов и сгустков фибрина.
При нарушении кровообращения и некрозе бляшек образуются полости, заполненные тканевым детритом и атероматозными массами. Последние, отторгаясь в просвет артерии, могут попадать в дистальное кровяное русло, вызывая эмболии сосудов. Отложение солей кальция в измененных фиброзных бляшках довершает облитерирующее поражение сосудов, приводя к их непроходимости. Стенозирование артерий более чем на 70% от нормального диаметра приводят к изменению характера и скоростных показателей кровотока.
Факторами, предрасполагающими к возникновению облитерирующего атеросклероза, служат курение, употребление алкоголя, повышенный уровень холестерина крови, наследственная предрасположенность, недостаточная физическая активность, нервные перегрузки, климакс. Облитерирующий атеросклероз чаще развивается на фоне имеющихся сопутствующих заболеваний – артериальной гипертонии, сахарного диабета (диабетическая макроангиопатия), ожирения, гипотиреоза, туберкулеза, ревматизма. Местные факторы, способствующие окклюзионно-стенотическому поражению артерий, включают ранее перенесенные отморожения, травмы ног. Практически у всех больных с облитерирующим атеросклерозом обнаруживается атеросклероз сосудов сердца и головного мозга.
Классификация
В течении облитерирующего атеросклероза нижних конечностей, выделяют 4 стадии:
- 1 – безболевая ходьба возможна на расстояние более 1000 м. Боли возникают только при тяжелой физической нагрузке.
- 2а – безболевая ходьба на расстояние 250-1000 м.
- 2б – безболевая ходьба на расстояние 50-250 м.
- 3 – стадия критической ишемии. Дистанция безболевой ходьбы составляет менее 50 м. Боли также возникают в покое и по ночам.
- 4 – стадия трофических расстройств. На пяточных областях и на пальцах появляются участки некрозов, которые в дальнейшем могут вызвать гангрену конечности.
С учетом локализации окклюзионно-стенотического процесса различают: облитерирующий атеросклероз аорто-подвздошного сегмента, бедренно-подколенного сегмента, подколенно-берцового сегмента, многоэтажное поражение артерий. По характеру поражения выделяют стеноз и окклюзию.
По распространенности облитерирующего атеросклероза бедренных и подколенных артерий различают V типов окклюзионно-стенотического поражения:
- I – ограниченная (сегментарная) окклюзия;
- II – распространенное поражение поверхностной бедренной артерии;
- III – распространенная окклюзия поверхностной бедренной и подколенной артерий; область трифуркации подколенной артерии проходима;
- IV – полная облитерация поверхностной бедренной и подколенной артерии, облитерация развилки подколенной артерии; проходимость глубокой бедренной артерии не нарушена;
- V – окклюзионно-стенотическое поражение бедренно-подколенного сегмента и глубокой артерии бедра.
Варианты окклюзионно-стенотического поражения подколенно-берцового сегмента при облитерирующем атеросклерозе представлены III типами:
- I – облитерация подколенной артерии в дистальной части и берцовых артерий в начальных отделах; проходимость 1, 2 или 3 артерий голени сохранна;
- II – облитерация артерий голени; дистальная часть подколенной и берцовые артерии проходимы;
- III – облитерация подколенной и берцовых артерий; отдельные сегменты артерий голени и стопы проходимы.
Симптомы облитерирующего атеросклероза
Долгое время облитерирующий атеросклероз протекает бессимптомно. В некоторых случаях его первым клиническим проявлением становится остро развившийся тромбоз или эмболия. Однако обычно окклюзионно-стенотическое поражение артерий конечностей развивается постепенно. К начальным проявлениям облитерирующего атеросклероза относят зябкость и онемение в стопах, повышенную чувствительностью ног к холоду, «ползание мурашек», жжение кожи. Вскоре появляются боли в икроножных мышцах при ходьбе на длинные дистанции, что свидетельствует о сужении сосудов и снижении кровенаполнения тканей. После кратковременной остановки или отдыха боли стихают, позволяя больному возобновить движение.
Перемежающаяся хромота или синдром периферической ишемии – наиболее постоянный и ранний признак облитерирующего атеросклероза. Вначале боли вынуждают пациента останавливаться только при ходьбе на значительные дистанции (1000 м и более), а затем все чаще, через каждые 100-50 м. Усиление перемежающейся хромоты отмечается при подъеме в гору или лестницу. При синдроме Лериша – атеросклеротических изменениях аорто-подвздошного сегмента боль локализуется в мышцах ягодиц, бедер, поясничной области. У 50 % больных окклюзия аорто-подвздошного сегмента проявляется импотенцией.
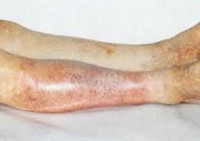
Ишемия тканей при облитерирующем атеросклерозе сопровождается изменением окраски кожи нижних конечностей: вначале заболевания кожа становится бледной или цвета слоновой кости; в поздних стадиях облитерирующего атеросклероза стопы и пальцы приобретают багрово-синюшную окраску. Отмечается атрофия подкожной клетчатки, выпадение волос на голени и бедрах, гиперкератоз, гипертрофия и слоистость ногтевых пластин. Признаками угрожающей гангрены служит появление незаживающих трофических язв в области нижней трети голени или стопы. Малейшие повреждения (ушибы, царапины, потертости, мозоли) ишемизированной конечности могут повлечь за собой развитие некрозов кожи и гангрены.
В целом, сценарий течения облитерирующего атеросклероза может развиваться по трем вариантам. При острой форме облитерирующего атеросклероза (14%) быстро нарастает обтурация участка артерии, бурно и стремительно развиваются трофические нарушения вплоть до гангрены. Больные нуждаются в срочной госпитализации и ампутации конечности. Приблизительно у 44% пациентов клиника облитерирующего атеросклероза развивается подостро и протекает с рецидивирующими сезонными обострениями. В этом случае проводится курсовое стационарное и поликлиническое лечение, которое позволяет замедлить прогрессирование облитерирующего атеросклероза. Относительно благоприятно протекает хроническая форма облитерирующего атеросклероза (42%): за счет хорошо сохранной проходимости магистральных сосудов и развитой коллатеральной сети длительно отсутствуют трофические нарушения. При данном клиническом варианте амбулаторное лечение дает хороший терапевтический эффект.
Диагностика
В алгоритм диагностического обследования пациента с подозрением на облитерирующий атеросклероз входит консультация сосудистого хирурга, определение пульсации артерий конечностей, измерение АД с вычислением лодыжечно-плечевого индекса, УЗДГ (дуплексное сканирование) периферических артерий, периферическая артериография, МСКТ-ангиография и МР-ангиография.
При облитерирующем атеросклерозе пульсация ниже места окклюзии ослаблена или отсутствует, над стенозированными артериями выслушивается систолический шум. Пораженная конечность обычно холодная на ощупь, бледнее противоположной, с выраженными признаками мышечной атрофии, в тяжелых случаях – с трофическими нарушениями.
УЗДГ и ДС позволяет определить проходимость артерий и уровень окклюзии, оценить степень кровоснабжения в дистальных отделах пораженной конечности. С помощью периферической ангиографии при облитерирующем атеросклерозе устанавливается протяженность и степень окклюзионно-стенотического поражения, характер развития коллатерального кровообращения, состояние дистального артериального русла. Томографическое исследование в сосудистом режиме (МСКТ- или МР-ангиография) подтверждают результаты рентгеноконтрастной ангиографии.
Дифференциальная диагностика облитерирующего атеросклероза проводится с облитерирующим эндартериитом, облитерирующим тромбангиитом, болезнью и синдромом Рейно, невритом седалищного нерва, склерозом Монкеберга.
Лечение облитерирующего атеросклероза
При выборе методов лечения облитерирующего атеросклероза руководствуются распространенностью, стадией и характером течения заболевания. При этом может применяться медикаментозное, физиотерапевтическое, санаторное, а также ангиохирургическое лечение.
Для торможения прогрессирования атеросклеротических изменений артерий необходимо устранение факторов риска – коррекция артериальной гипертензии, нарушений углеводного и липидного обмена, отказ от курения. От соблюдения данных мер во многом зависит эффективность сосудистой терапии облитерирующего атеросклероза.
Консервативная терапия
Медикаментозное лечение облитерирующего атеросклероза проводится препаратами, уменьшающими агрегацию эритроцитов (инфузии реополиглюкина, декстрана, пентоксифиллина), антитромботическими препаратами (ацетилсалициловая к-та), спазмолитиками (папаверин, ксантинола никотинат, дротаверин), витаминами. Для купирования болевого синдрома используются анальгетики, паранефральные и паравертебральные блокады. При острой окклюзии (тромбозе или эмболии) показано введение антикоагулянтов (подкожное и внутривенное введение гепарина) и тромболитиков (внутривенное введение стрептокиназы, урокиназы).
Из немедикаментозных методов в лечении облитерирующего атеросклероза находит применение:
- гипербарическая оксигенация;
- физиотерапевтические (электрофорез, УВЧ, магнитотерапия, интерференцтерапия);
- бальнеологические процедуры (сероводородные, хвойные, радоновые, жемчужные ванны; грязевые аппликации);
- озонотерапия,
- ВЛОК.
При образовании трофических язв проводятся перевязки с препаратами местного действия, лазерная обработка, по показаниям – кожно-пластическое закрытие дефекта.
Хирургическое лечение
Хирургическое лечение облитерирующего атеросклероза 2-3 стадии может проводиться путем эндоваскулярных или открытых вмешательств. К методам реваскуляризации нижних конечностей следует отнести:
- дилатацию/стентирование пораженных артерий,
- эндартерэктомию,
- тромбоэмболэктомию,
- шунтирующие операции (аорто-бедренное, аорто-подвздошно-бедренное, подвздошно-бедренное, бедренно-бедренное, подмышечно-бедренное, подключично-бедренное, бедренно-берцовое, бедренно-подколенное, подколенно-стопное шунтирование),
- протезирование (замещение) пораженного сосуда синтетическим протезом или аутовеной,
- профундопластику,
- артериализацию вен стопы.
Паллиативные вмешательства при облитерирующем атеросклерозе проводятся при невозможности радикального хирургического лечения и направлены на усиление коллатерального кровообращения в пораженной конечности. В их число входят поясничная симпатэктомия, реваскуляризирующая остеотрепанация, периартериальная симпатэктомия и др. При 4 стадии облитерирующего атеросклероза наиболее часто показана ампутация конечности до оптимального уровня, учитывающего границы ишемических расстройств.
Прогноз и профилактика
Облитерирующий атеросклероз – серьезное заболевание, занимающее 3-е место в структуре смертности от сердечно-сосудистой патологии. При облитерирующем атеросклерозе велика опасность развития гангрены, требующей выполнения высокой ампутации конечности. Прогноз облитерирующего заболевания конечностей во многом определяется наличием других форм атеросклероза – церебрального, коронарного. Течение облитерирующего атеросклероза, как правило, неблагоприятно у лиц с сахарным диабетом.
Общие меры профилактики включают устранение факторов риска атеросклероза (гиперхолестеринемии, ожирения, курения, гиподинамии и др.). Чрезвычайно важно предупреждение травм стопы, гигиенический и профилактический уход за ногами, ношение удобной обуви. Систематические курсы консервативной терапии облитерирующего атеросклероза, а также своевременно проведенная реконструктивная операция позволяют сохранить конечность и заметно повысить качество жизни больных.
Источник
Причины возникновения и типичные жалобы пациентов
Причинами развития атеросклеротических изменений БЦА являются:
- высокая скорость потока крови в сосудах, которая вызывает повреждения внутреннего слоя артерий постоянным высоким давлением;
- большое количество ответвлений;
- множество препятствий ламинарному (спокойному, равномерному) току крови, которые создают разветвления, вызывая турбулентность;
- нарушение концентрации липопротеидов низкой плотности (ЛПНП);
- высокий уровень глюкозы в крови, также повреждающий стенку сосуда.
К типичным признакам заболевания относятся:
- чувство онемения в одной из половин тела;
- слабость и утомляемость;
- сниженная трудоспособность;
- головные боли;
- хроническая усталость;
- нарушение познавательных функций;
- потеря памяти;
- ухудшение слуха, зрения.
Атеросклероз брахиоцефальных сосудов никогда не развивается на фоне физического благополучия и здоровья. Для развития патогенеза необходимы провоцирующие факторы и фоновые заболевания:
- наследственность;
- хронический и острый стресс;
- табакокурение, злоупотребление алкогольными напитками;
- пагубные пищевые привычки: употребление жирной, соленой пищи с низким содержанием клетчатки;
- ограниченный двигательный режим, сидячий образ жизни;
- артериальная гипертензия;
- внутриутробные аномалии развития сосудов шеи и головы;
- мужской пол;
- менопауза у женщин;
- возраст;
- лишний вес и ожирение.
Классификация болезни
По локализации патологического процесса:
- атеросклероз экстракраниальных (внечерепных) отделов БЦА – клиническое значение имеют правая и левая общие сонные артерии (СА);
- атеросклероз интракраниальных отделов БЦА (правая и левая внутренние СА, входящие в состав Виллизиевого круга – главного сосудистого русла мозга).
По объему поражения атеросклероз сосудов шеи разделяют на:
- Нестенозирующий – патологический процесс охватывает менее чем половину диаметра сосудистой стенки. Такой тип является более благоприятным, поскольку кровоток страдает в меньшей мере и степень гипоксии головного мозга малозначима. Однако хронический процесс не стоит на месте, расширяясь в масштабах поражения.
- Стенозирующий хронический атеросклероз брахиоцефальных артерий – сосуд оккупирован жировым образованием более чем наполовину. При таком масштабе не только уменьшается объем крови, питающей головной мозг и ткани головы, но и увеличивается нестабильность бляшки, что потенциально приводит к ее надрыву с последующей тромботической реакцией. Такая ситуация окажется фатальной или может иметь тяжелые последствия для здоровья.
Диагностические мероприятия
Для постановки диагноза врачу общей практики или кардиологу потребуется выполнить:
- опрос пациента;
- осмотр больного;
- аускультацию и перкуссию сердца и легких;
- лабораторные анализы крови – общеклинические (кровь + моча), изучение липидного состава (липидограмма), глюкоза сыворотки;
- триплексное сканирование брахиоцефальных артерий;
- МРТ головного мозга (по показаниям);
- ангиография БЦА.
Лечение и наблюдение пациента
Атеросклероз как внечерепных, так и внутричерепных отделов брахиоцефальных артерий требует пожизненного лечения, которое предусматривает контроль давления, коррекцию уровня холестерина в крови, оптимизацию обмена глюкозы у больных диабетом.
Современные возможности медикаментозного лечения подходят для терапии и контроля нестенозирующего атеросклероза внечерепных ветвей брахиоцефальных артерий. С этой целью назначают:
- Антиагреганты и антикоагулянты («Аспирин», «Клопидогрель», «Варфарин», «Ксарелто»). Препараты улучшают реологические характеристики крови, препятствуя тромбообразованию. Важным дополнительным свойством этих медикаментов является расширение просвета артерий, облегчающее кровоток.
- Лекарства, влияющие на холестериновый обмен: статины и фибраты («Розувастатин», «Симвастатин», «Аторвастатин»). Они снижают уровень липидов в крови, профилактируя возникновение новых бляшек.
- Антигипертензивные препараты: ингибиторы АПФ, бета-блокаторы и другие средства, которые входят в протокол лечения гипертонии («Эналаприл», «Периндоприл», «Лизиноприл»). При длительном ежедневном приеме они снижают уровень артериального давления до безопасных цифр.
Ноотропные препараты (те, которые якобы улучшают работу головного мозга), БАДы, гомеопатия и растительные сборы не имеют доказанной эффективности, только опустошая кошелек пациента.
Кроме консервативного ведения пациента, существуют интервенционные и хирургические методы коррекции кровообращения, которые применимы при стенозирующем атеросклерозе брахиоцефальных артерий:
- Перкутанная (чрескожная) баллонная ангиопластика. Методика предусматривает введение в пораженную артерию специального катетера. Под контролем рентгена, благодаря препарату, содержащему йод, можно точно определить место сужения и ликвидировать его, расширив баллоном, расположенным на конце проводника.
- Стентирование. Процедура представляет собой установку металлического каркаса внутри артерии. Устройство вводится под контролем рентген-аппарата с помощью катетера. Однако этот метод тоже несовершенен: стент со временем снова обрастает тканью настолько, что может потребоваться повторная операция.
- Каротидная атерэктомия – удаление бляшки и образовавшихся на ней кальцинатов с помощью специального устройства, которое их «срезает». Выполняется, как и предыдущие методики, внутрисосудистым доступом. После резекции атеромы устанавливается стент. Такая технология предотвращает рестенозирование (повторную закупорку).
- Шунтирующие операции – реконструктивные вмешательства, в основе которых лежит создание пути кровотока (шунта) в обход его преграды. На данный момент в качестве сырья для «новой» артерии применяются сосуды из синтетических материалов, а также аутоимпланты (собственные вены с других участков тела).
Оперативное вмешательство не исключает прием вышеупомянутых препаратов. Длительность употребления лекарств варьируется от нескольких лет до пожизненной. Посещать врача таким пациентам требуется не менее чем раз в 6 месяцев.
Ввиду тяжести заболевания и дорогостоящего хирургического лечения важно проводить своевременную профилактику, которая включает следующие изменения образа жизни:
- отказ от курения;
- ежедневные физические нагрузки;
- пересмотр рациона и пагубных пищевых привычек с ограничением соли и животных жиров;
- поддержка оптимального веса;
- контроль артериального давления.
Возможные осложнения
Осложнения, вызванные атеросклерозом БЦА, сопряжены с гемодинамическими нарушениями в сосудах головного мозга (сбоями кровотока). Наиболее тяжелыми из них являются:
- транзиторные ишемические атаки;
- преходящее нарушение зрения;
- сосудистая деменция (слабоумие);
- ишемический инсульт головного мозга.
Выводы
Как стенозирующий, так и нестенозирующий атеросклероз БЦА имеют неблагоприятный прогноз относительно здоровья и жизни при отсутствии адекватного лечения. Даже незначительное повышение артериального давления, выявленное на контрольном осмотре, сигнализирует о том, что пора начинать меры профилактики, направленные на предотвращение развития атеросклероза.
Источник
