Оболочка покрывающая кровеносных сосудов
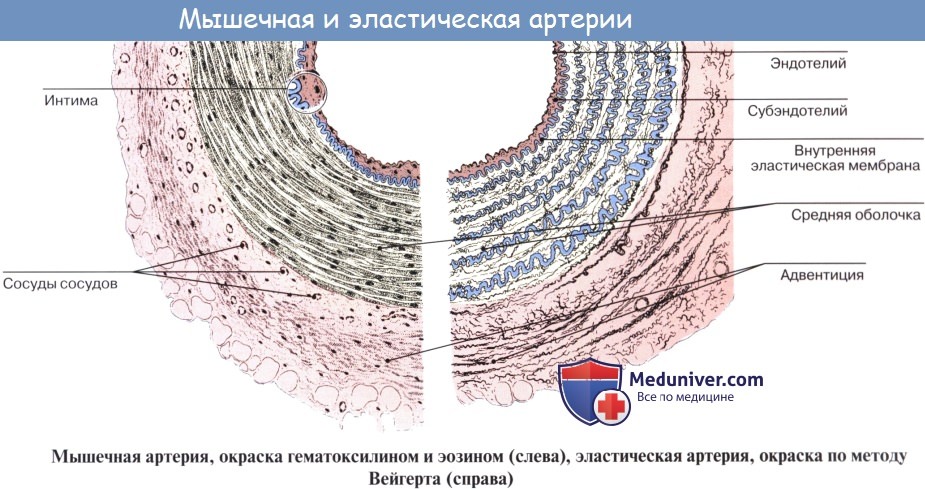
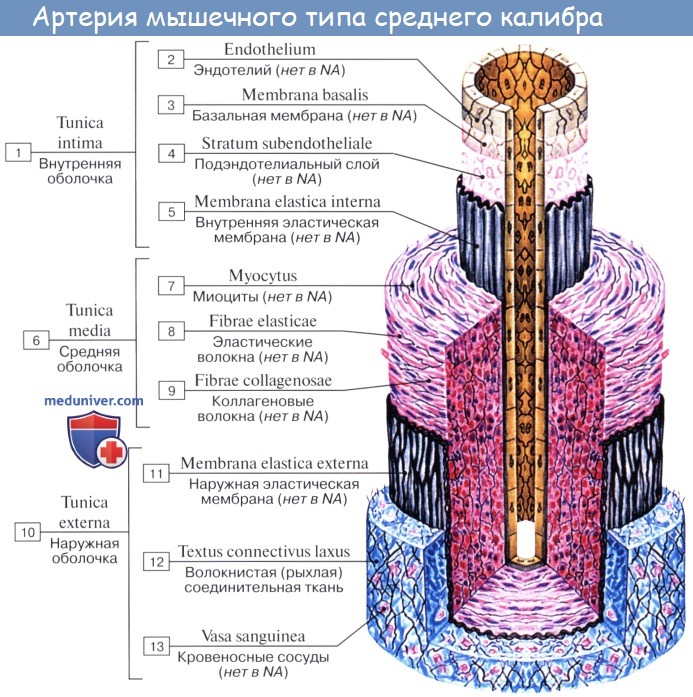
Оболочки кровеносных сосудов: интима, средняя оболочка, адвентиция
Все кровеносные сосуды, превышающие определенный диаметр, имеют ряд общих структурных признаков и характеризуются сходным планом строения. Однако даже между однотипными сосудами могут встречаться резко выраженные структурные различия.
С другой стороны, различия между сосудами разных типов часто могут быть неотчетливо выраженными из-за плавного перехода сосуда одного типа в сосуд другого типа.
Внутренняя оболочка кровеносного сосуда
Внутренняя оболочка, или интима (лат. tunica intima, tunica interna), состоит из одного слоя эндотелиальных клеток, под которым располагается поддерживающий его подэндотелиальный слой, образованный рыхлой соединительной тканью с отдельными гладкими мышечными клетками.
В артериях внутреннюю оболочку от средней отделяет внутренняя эластическая пластинка (мембрана) — самый наружный компонент внутренней оболочки. В этой мембране, состоящей из эластина, имеются отверстия (фенестры), которые обеспечивают диффузию веществ, питающих клетки в глубине сосудистой стенки.
Вследствие отсутствия кровяного давления и сокращения сосуда во время смерти внутренняя оболочка артерии на тканевых срезах обычно имеет волнообразный вид.
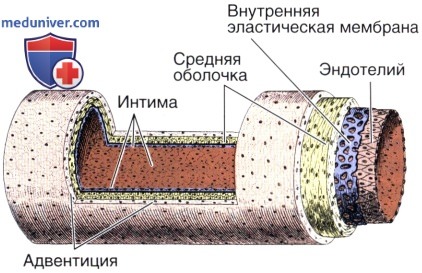
Мышечная артерия средних размеров (рисунок).
На обычных гистологических препаратах слои выглядят толще, чем показано на рисунке, который, однако, отражает действительную прижизненную архитектонику сосуда.
В момент наступления смерти артерия сильно сокращается, в результате чего ее просвет уменьшается, внутренняя эластическая мембрана становится волнообразной, а мышечная оболочка утолщается.
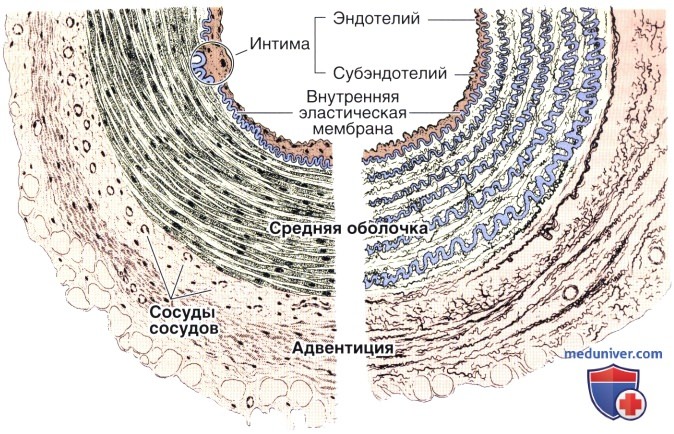
Мышечная артерия (слева) при окраске гематоксилином и эозином и эластическая артерия (справа), окрашенная методом Вейгерта (рисунки).
Средняя оболочка мышечной артерии содержит преимущественно гладкую мышечную ткань, тогда как средняя оболочка эластической артерии образована слоями гладких мышечных клеток, чередующимися с эластическими мембранами.
В адвентиции и наружной части средней оболочки имеются мелкие кровеносные сосуды (vasa vasorum), а также эластические и коллагеновые волокна.
Средняя оболочка кровеносного сосуда
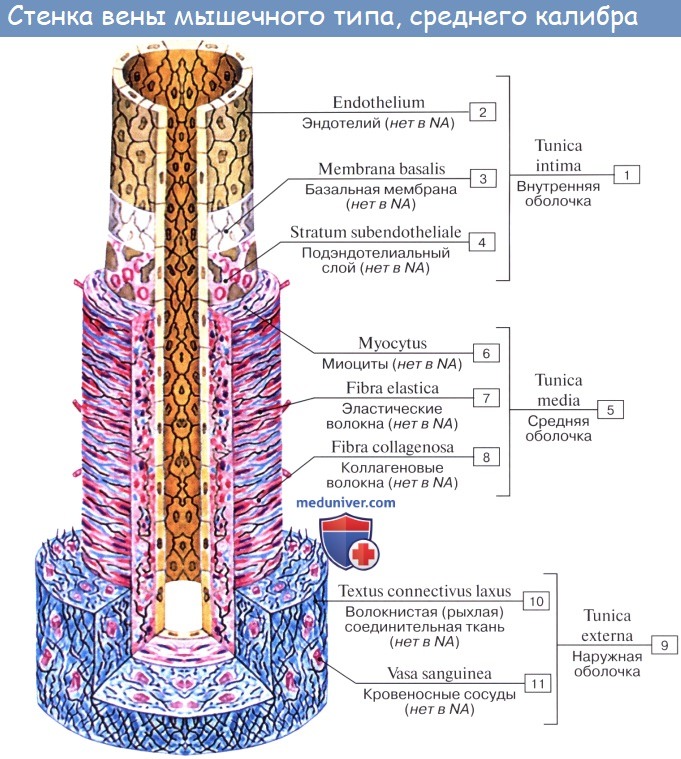
Средняя оболочка (лат. tunica media) состоит преимущественно из концентрических слоев спирально закрученных гладких мышечных клеток. Между этими клетками располагаются в вариабельном числе эластические волокна и мембраны, ретикулярные волокна (коллаген III типа), протеогликаны и гликопротеины.
Клеточным источником этого межклеточного вещества являются гладкие мышечные клетки. В артериях в средней оболочке имеется тонкая наружная эластическая пластинка (мембрана), которая отделяет ее от адвентиции.
Адвентиция кровеносного сосуда
Адвентиция — адвентициальная, или наружная, оболочка (лат. tunica adventitia, tunica externa) — состоит главным образом из коллагена и эластических волокон. Коллаген, присутствующий в адвентиции, относится к I типу. Адвентициальная оболочка постепенно переходит в соединительную ткань органа, внутри которого проходит данный сосуд.
Сосуды сосудов
Крупные сосуды обычно содержат так называемые сосуды сосудов (лат. vasa vasorum) — артериолы, капилляры и венулы, обильно разветвляющиеся в адвентиции и наружной части средней оболочки.
Vasa vasorum приносят метаболиты в адвентицию и среднюю оболочку, так как в крупных сосудах оболочки настолько толстые, что их невозможно питать только за счет диффузии веществ из крови, находящейся в просвете. Vasa vasorum более часто встречаются в венах, нежели в артериях. В средних и крупных артериях интима и наиболее внутренняя часть средней оболочки не содержат vasa vasorum. Эти слои получают кислород и питательные вещества благодаря диффузии из крови, циркулирующей в просвете сосуда.
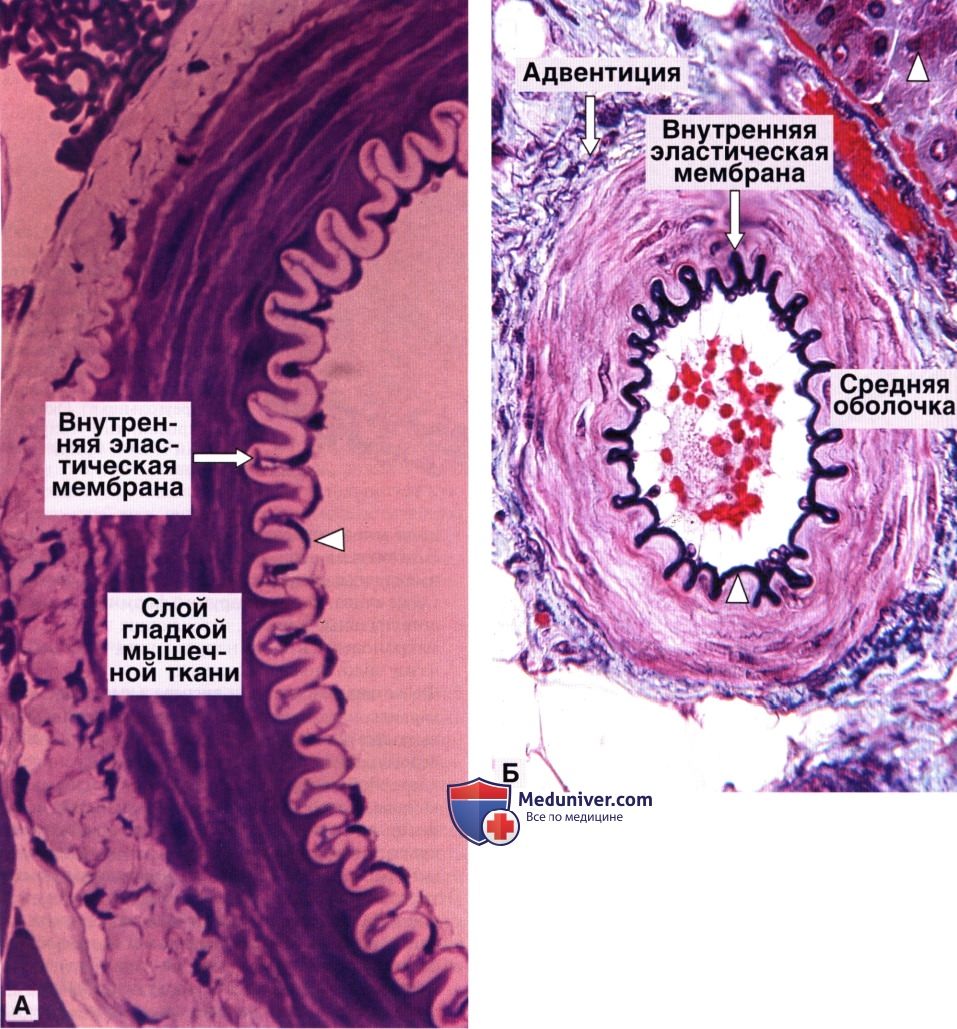
Мелкие артерии (поперечный срез).
А — эластическая мембрана не окрашена и имеет вид бледной фестончатой полоски, лежащей сразу же под эндотелием (треугольник). Среднее увеличение.
Б — мелкая артерия с отчетливо окрашенной внутренней эластической мембраной (треугольник). Малое увеличение.
Видео лекция гистология артерий, вен, микроциркуляторного русла, лимфатических сосудов, сердца
– Читать далее “Иннервация кровеносных сосудов”
Источник
Оглавление темы “Общая ангиология.”:
1. Общая ангиология. Сосудистая система.
2. Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены.
3. Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.
4. Малый круг кровообращения.
5. Большой (телесный) круг кровообращения. Регионарное кровообращение.
Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены
Кровеносная система состоит из центрального органа — сердца — и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion — сосуд; отсюда — ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

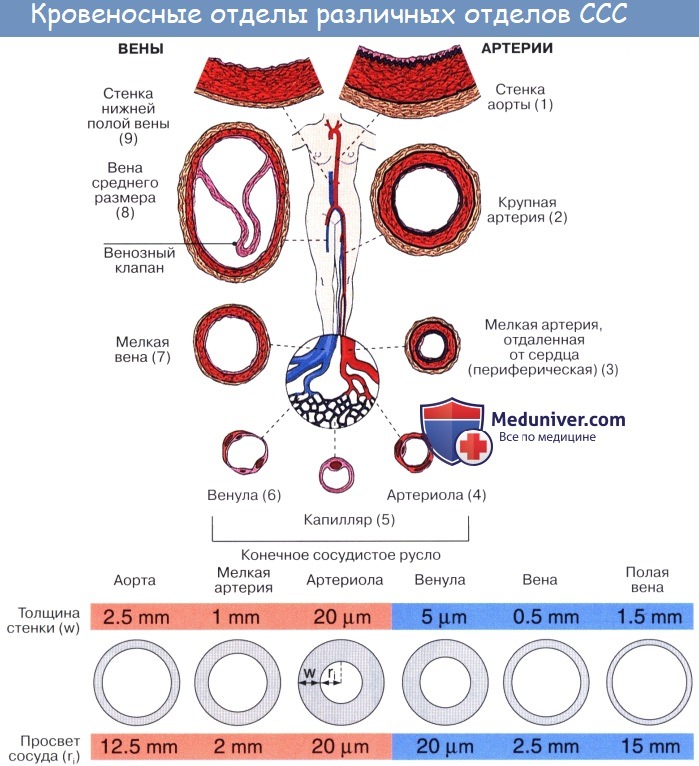
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег — воздух, tereo — содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
По отношению к органу различают артерии, идущие вне органа, до вступления в него — экстраорганные артерии, и их продолжения, разветвляющиеся внутри него — внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma — устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
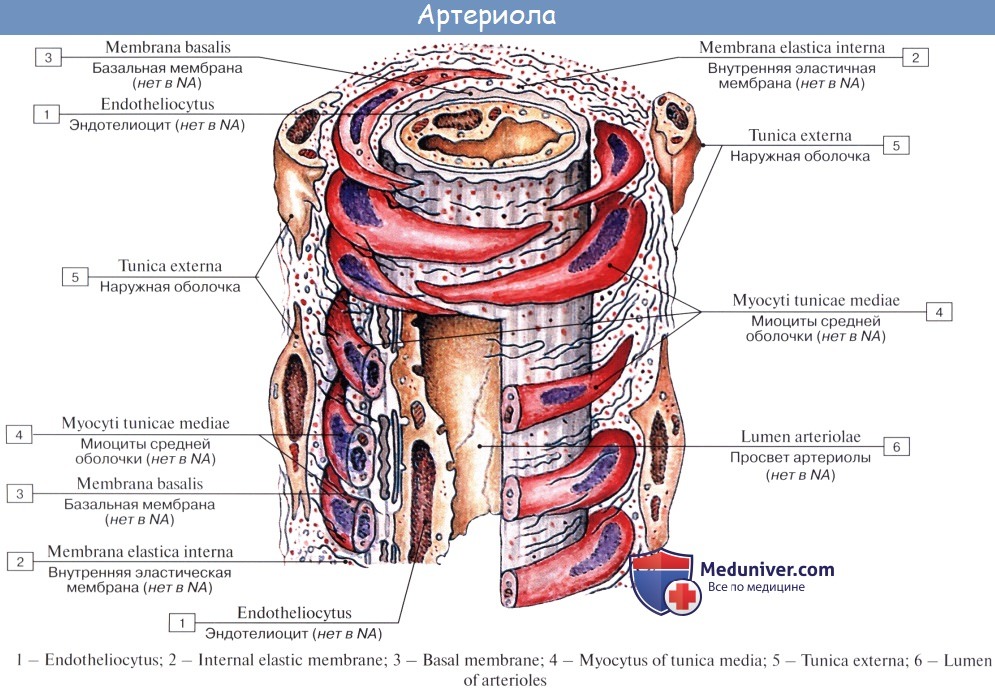
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.

Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
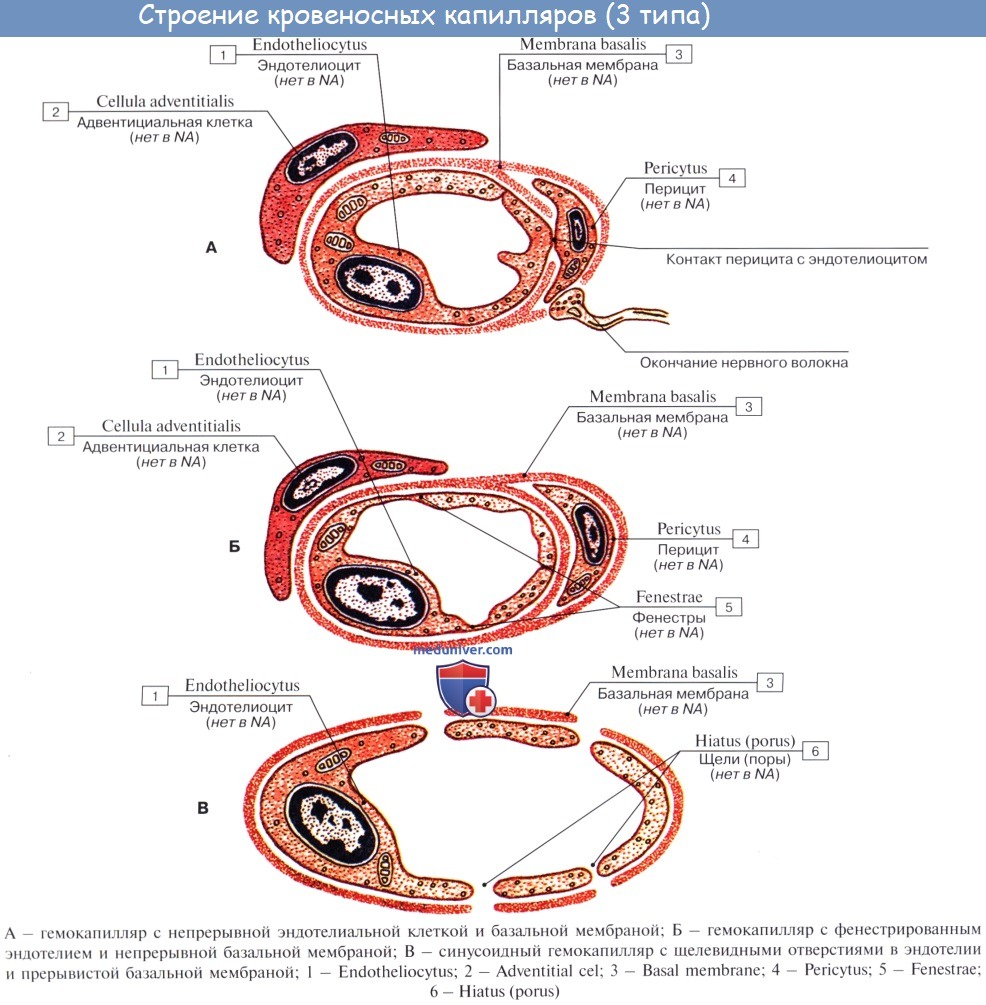
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
Вены (лат. vena, греч. phlebs; отсюда флебит — воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы — вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
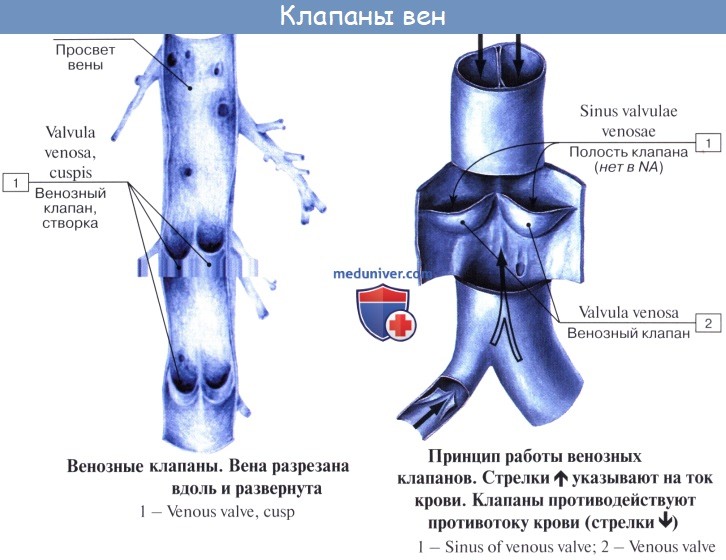
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен — клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные — одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, — аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это — крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это — внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
– Также рекомендуем “Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.”
Источник
Оболочки спинного и головного мозга. Виды оболочек спинного и головного мозга.
Головной и спинной мозг покрывают мягкая (сосудистая), паутинная и твердая оболочки. Они обеспечивают защитную, в том числе механическую (фиксация мозга в черепе и позвоночном канале) функции, участвуют в циркуляции цереброспинальной жидкости. Мягкая и паутинная оболочки продолжаются вдоль нервов в виде периневрия.
Мягкая мозговая оболочка непосредственно прилежит и сращена с тканями мозга, корешков нервов и повторяет в головном мозге ход борозд и извилин. Строма оболочки представлена рыхлой неоформленной соединительной тканью с большим количеством кровеносных сосудов и нервных волокон. Снаружи строма покрыта однослойным плоским эпителием нейроглиального происхождения — менинготелием.
Сосуды стромы, проникающие в мозг, окружены элементами гематоэнцефалического гистиона (барьера) — астроцитами, ножки которых вокруг сосудов формируют непрерывную муфту.

Таким образом, ножки астроцитов и их базальная мембрана являются границей между нервной тканью и мозговыми оболочками (наружная глиальная мембрана).
Паутинная оболочка расположена между твердой и мягкой оболочками. Она покрывает полностью поверхность головного и спинного мозга. В головном мозге, однако, она не проникает в его углубления. Над последними возникают подпаутинные цистерны, где циркулирует цереброспинальная жидкость.
Снаружи паутинная оболочка выстлана однослойным плоским нейроглиальным эпителием, под которым располагается 5-8 слоев уплощенных фибробластоподобных клеток — менингоцитов. Цитоплазматические отростки последних и коллагеновые фибриллы образуют трехмерную сеть паутинных трабекул, которые прикрепляются к наружной поверхности мягкой мозговой оболочки. В сети находятся макрофаги, лимфоциты, тучные клетки и крупные кровеносные сосуды, ветви которых проникают в мягкую мозговую оболочку.
Выросты паутинной оболочки в венозные синусы твердой мозговой оболочки, наиболее крупные из которых называются пахионовы грануляции, служат для оттока цереброспинальной жидкости в венозный кровоток.
Твердая оболочка образована плотной волокнистой соединительной тканью. Между твердой и паутинной оболочками находится субдуральное пространство. Оно содержит небольшое количество цереброспинальной жидкости и продолжается в виде периневральных пространств вдоль нервных стволов. Стенки этих пространств выстланы однослойным плоским нейроглиальным эпителием. Снаружи от твердой оболочки спинного мозга находится эпидуральное пространство, заполненное жировой тканью. Напротив, твердая оболочка головного мозга плотно сращена с надкостницей черепных костей, в связи с чем в черепе отсутствует эпидуральное пространство.
Кровеносные сосуды, проникающие в ткань головного мозга, идут по каналам, выстланным мягкой мозговой оболочкой. Вокруг крупных сосудов имеется периваскулярное пространство. Оно сообщается с субарахноидальным пространством и содержит цереброспинальную жидкость. Вокруг кровеносных капилляров такого пространства нет. Содержимое кровеносных капилляров отделено от ткани головного мозга гематоэнцефалическим гистионом (барьером).
Последний образуют: непрерывный слой эндотелия капилляров с базальной мембраной, при этом эндотелиоциты соединены протяженными плотными межклеточными контактами; периваскулярная пограничная глиальная мембрана, образованная ножками астроцитов, которая в виде непрерывной муфты окружает капилляры мозга.
Через гематоэнцефалический барьер из крови в мозг не проникают некоторые лекарственные препараты, антитела и другие крупномолекулярные вещества, тогда как газы и мелкие молекулы, необходимые для питания нервной ткани, диффундируют через него.
Цереброспинальная жидкость, мягкая и паутинная оболочки мозга покрывают головной и спинной мозг, выполняя роль гидравлического амортизатора. С помощью отверстий в крыше четвертого желудочка пространства в оболочках мозга соединяются последовательно с полостями мозговых желудочков. Исследование цереброспинальной жидкости имеет большое диагностическое значение в клинике. Местом образования ее в основном являются сосудистые сплетения, выступающие в просвет всех четырех мозговых желудочков.
Сосудистое сплетение снаружи покрыто однослойным кубическим эпителием нейроглиального происхождения. Строма сплетения состоит из соединительной ткани, сосудов и нервов. На поверхности сплетения располагаются макрофаги (клетки Колмера).
В нервной системе постоянно происходит циркуляция цереброспинальной жидкости. Переход ее в кровь происходит в выростах паутинной оболочки (пахионовых грануляциях), выступающих в венозные синусы твердой мозговой оболочки. Следует отметить, что в центральной нервной системе нет лимфатических сосудов, которые могли бы отводить избыток жидкости, и потому роль арахноидальных ворсинок очень велика. Транспортировка ликвора между полостью Ш-го желудочка и первичной капиллярной сетью медиальной эминенции гипоталамуса осуществляется при активном участии таницитов — клеток эпендимной выстилки. Для них характерно наличие длинных отростков, обеспечивающих контакт с первичной капиллярной сетью. В цитоплазме таницитов описана система мембранных полостей и пузырьков, с помощью которых осуществляется внутриклеточный транспорт не только ликвора, но и многих гормонов.
– Вернуться в оглавление раздела “гистология”
Оглавление темы “Строение нервной системы. Ткани нервной системы.”:
1. Эндокринные клетки в составе неэндокринных органов. Диффузная эндокринная система.
2. Невральный комплекс органов. Развитие спинного мозга.
3. Строение спинного мозга. Структура спинного мозга.
4. Передние рога спинного мозга. Мотонейроны. Спинномозговые узлы.
5. Головной мозг. Развитие головного мозга. Ствол головного мозга.
6. Промежуточный мозг. Мозжечок. Развитие и строение мозжечка.
7. Белое вещество мозжечка. Волокна мозжечка.
8. Кора большого мозга. Развитие коры большого мозга. Строение коры большого мозга.
9. Миелоархитектоника. Межнейронные связи коры большого мозга.
10. Оболочки спинного и головного мозга. Виды оболочек спинного и головного мозга.
Источник
Содержание:
- Что такое сосуды?
- Кровеносные сосуды человека
- Функциональные группы сосудов
- Заболевания кровеносных сосудов
- К какому врачу обращаться?
Что такое сосуды?
Сосуды – трубковидные образования, которые простилаются по всему телу человека и по которым движется кровь. Давление в системе кровообращения очень велико, поскольку система замкнута. По такой системе кровь достаточно быстро циркулирует.
По истечении многих лет на сосудах образуются препятствия для передвижения крови – бляшки. Это образования с внутренней стороны сосудов. Таким образом, сердце должно интенсивнее качать кровь, чтобы преодолеть преграды в сосудах, что нарушает работу сердца. В этот момент сердце уже не может доставлять кровь к органам тела и не справляется с работой. Но на этой стадии ещё можно вылечиться. Сосуды очищаются от солей и холестериновых наслоений.
При очищении сосудов возвращается их эластичность и гибкость. Уходят многие болезни, связанные с сосудами. К таковым относят склероз, боли в голове, склонность к инфаркту, паралич. Восстанавливается слух и зрение, уменьшается варикозное расширение вен. Приходит в норму состояние носоглотки.
Кровеносные сосуды человека
Кровь циркулирует по сосудам, которые составляют большой и малый круг кровообращения.
Все кровеносные сосуды состоят из трех слоев:
Внутренний слой сосудистой стенки образуют клетки эндотелия, поверхность сосудов внутри гладкая, что облегчает продвижение крови по ним.
Средний слой стенок обеспечивает прочность кровеносных сосудов, состоит их мышечных волокон, эластина и коллагена.
Верхний слой сосудистых стенок составляют соединительные ткани, он отделяет сосуды от близлежащих тканей.
Артерии
Стенки артерий более прочные и толстые, чем у вен, так как кровь продвигается по ним с большим давлением. Артерии разносят кровь, насыщенную кислородом, от сердца к внутренним органам. У мертвецов артерии пустые, что обнаруживается при вскрытии, поэтому раньше считалось, что артерии – это воздухоносные трубки. Это отразилось и на названии: слово «артерия» состоит из двух частей, в переводе с латыни первая часть “аеr” означает воздух, а “tereo” – содержать.
В зависимости от строения стенок различают две группы артерий:
Эластический тип артерий – это сосуды, расположенные ближе к сердцу, к ним относится аорта и её крупные разветвления. Эластический каркас артерий должен быть настолько прочным, чтобы выдерживать давление, с которым кровь выбрасывается в сосуд от сердечных сокращений. Противостоять механическому воздействию и растяжению помогает волокна эластина и коллагена, составляющие каркас средней стенки сосуда.
Благодаря упругости и прочности стенок эластических артерий кровь непрерывно поступает в сосуды и обеспечивается постоянная её циркуляция для питания органов и тканей, снабжения их кислородом. Левый желудочек сердца сокращается и с силой выбрасывает большой объем крови в аорту, её стенки растягиваются, вмещая в себя содержимое желудочка. После расслабления левого желудочка кровь в аорту не поступает, давление ослабляется, и кровь из аорты поступает в другие артерии, на которые она разветвляется. Стенки аорты обретают прежнюю форму, так как эластино-коллагеновый каркас обеспечивает их упругость и сопротивление растяжению. Кровь продвигается по сосудам непрерывно, поступая небольшими порциями из аорты после каждого сердечного сокращения.
Упругие свойства артерий также обеспечивают передачу колебаний по стенкам сосудов – это свойство любой упругой системы при механических воздействиях, в роли которого выступает сердечный толчок. Кровь ударяется в упругие стенки аорты, а они передают колебания по стенкам всех сосудов тела. Там, где сосуды подходят близко к коже, эти колебания можно ощутить, как слабую пульсацию. На основе этого явления основаны методы измерения пульса.
Артерии мышечного типа в среднем слое стенок содержат большое количество волокон гладкой мускулатуры. Это необходимо для обеспечения циркуляции крови и непрерывности её движения по сосудам. Сосуды мышечного типа расположены дальше от сердца, чем артерии эластического типа, поэтому сила сердечного толчка в них ослабевает, чтобы обеспечить дальнейшее продвижение крови необходимо сокращение мышечных волокон. При сокращении гладкой мускулатуры внутреннего слоя артерий, они сужаются, а при их расслаблении – расширяются. В результате кровь продвигается по сосудам с постоянной скоростью и своевременно поступает в органы и ткани, обеспечивая их питание.
Еще одна классификация артерий определяет их расположение по отношению к органу, кровоснабжение которого они обеспечивают. Артерии, которые проходят внутри органа, образуя разветвляющуюся сеть, называются интраорганными. Сосуды, расположенные вокруг органа, до вхождения в него называются экстраорганными. Боковые ветки, которые отходят от одного или разных артериальных стволов, могут снова соединяться или разветвляться на капилляры. В месте их соединения до начала ветвления на капилляры эти сосуды называют анастомозом или соустьем.
Артерии, которые не имеют анастомоза с соседними сосудистыми стволами, называют конечными. К таким, например, относятся артерии селезенки. Артерии, которые образуют соустья, называют анастомозирующими, к этому типу относится большинство артерий. У конечных артерий больше риск закупорки тромбом и высокая предрасположенность к инфаркту, в результате которого может омертветь часть органа.
В последних разветвлениях артерии очень истончаются, такие сосуды называют артериолами, а артериолы уже переходят непосредственно в капилляры. В артериолах есть мышечные волокна, которые выполняют сократительную функцию и регулируют поступление крови в капилляры. Слой гладкомышечных волокон в стенках артериол очень тонкий, в сравнении с артерией. Место разветвления артериолы на капилляры называется прекапилляром, тут мышечные волокна не составляют сплошной слой, а расположены диффузно. Ещё одно отличие прекапилляра от артериолы – отсутствие венулы. Прекапилляр даёт начало многочисленным ветвлениям на мельчайшие сосуды – капилляры.
Капилляры
Капилляры – мельчайшие сосуды, диаметр которых варьируется от 5 до 10 мкм, они имеются во всех тканях, являясь продолжением артерий. Капилляры обеспечивают тканевой обмен и питание, снабжая все структуры организма кислородом. Для того, чтобы обеспечивать передачу кислорода с питательными веществами из крови в ткани, стенка капилляров настолько тонкая, что состоит всего из одного слоя клеток эндотелия. Эти клетки обладают высокой проницаемостью, поэтому сквозь них растворенные в жидкости вещества поступают в ткани, а продукты метаболизма возвращаются в кровь.
Количество работающих капилляров в разных участках тела различается – в большом количестве они сконцентрированы в работающих мышцах, которые нуждаются в постоянном кровоснабжении. Например, в миокарде (мышечном слое сердца) на одном квадратном миллиметре обнаруживается до двух тысяч открытых капилляров, а в скелетных мышцах на ту же площадь приходится несколько сотен капилляров. Не все капилляры функционируют одновременно – многие из них находятся в резерве, в закрытом состоянии, чтобы начать работать при необходимости (например, при стрессе или увеличении физических нагрузок).
Капилляры анастомозируют и, разветвляясь, составляют сложную сеть, основными звеньями которой являются:
Артериолы – разветвляются на прекапилляры;
Прекапилляры – переходные сосуды между артериолами и собственно капиллярами;
Истинные капилляры;
Посткапилляры;
Венулы – места перехода капилляр в вены.
В каждом типе сосудов, составляющих эту сеть, действует собственный механизм передачи питательных веществ и метаболитов между содержащейся в них кровью и близлежащими тканями. За продвижение крови и её поступление в мельчайшие сосуды отвечает мускулатура более крупных артерий и артериол. Кроме того, регуляция кровотока осуществляется также мышечными сфинктерами пре- и посткапилляров. Функция этих сосудов в основном распределительная, тогда как истинные капилляры выполняют трофическую (питательную) функцию.
Вены
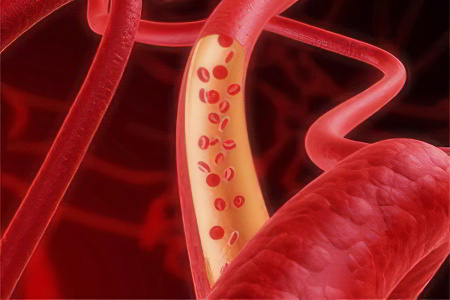
Вены – это другая группа сосудов, функция которой, в отличие от артерий, заключается не в доставке крови к тканям и органам, а в обеспечении её поступления в сердце. Для этого движение крови по венам происходит в обратном направлении – от тканей и органов к сердечной мышце. Ввиду различия функций, строение вен несколько отличается от строения артерий. Фактор сильного давления, которое кровь оказывает на стенки сосудов, в венах проявляется гораздо меньше, чем в артериях, поэтому эластино-коллагеновый каркас в стенках этих сосудов слабее, в меньшем количестве представлены и мышечные волокна. Именно поэтому вены, в которых не поступает кровь, спадаются.
Аналогично с артериями, вены широко разветвляются, образуя сети. Множество микроскопических вен сливаются в единые венозные стволы, которые ведут к самым крупным сосудам, впадающим в сердце.
Продвижение крови по венам возможно благодаря действию на нее отрицательного давления в грудной полости. Кровь продвигается по направлению присасывающей силы в сердце и грудную полость, кроме того, её своевременный отток обеспечивает гладкомышечный слой в стенках сосудов. Движение крови от нижних конечностей вверх затруднено, поэтому в сосудах нижней части тела мускулатура стенок развита сильнее.
Чтобы кровь продвигалась к сердцу, а не в обратном направлении, в стенках венозных сосудов расположены клапаны, представленные складкой эндотелия с соединительнотканным слоем. Свободный конец клапана беспрепятственно направляет кровь в направлении сердца, а отток обратно перегораживается.
Большинство вен проходят рядом с одной или несколькими артериями: возле небольших артерий обычно расположено две вены, а рядом с более крупными – одна. Вены, которые не сопровождают какие-либо артерии, встречаются в соединительной ткани под кожей.
Питание стенок более крупных сосудов обеспечивают артерии и вены меньших размеров, отходящие от того же ствола или от соседних сосудистых стволов. Весь комплекс расположен в окружающем сосуд соединительнотканном слое. Эта структура называется сосудистым влагалищем.
Венозные и артериальные стенки хорошо иннервированы, содержат разнообразные рецепторы и эффекторы, хорошо связанные с руководящими нервными центрами, благодаря чему осуществляется автоматическая регуляция кровообращения. Благодаря работе рефлексогенных участков кровеносных сосудов обеспечивается нервная и гуморальная регуляция метаболизма в тканях.
Функциональные группы сосудов
Всю кровеносную систему по функциональной нагрузке разделяют на шесть разных групп сосудов. Таким образом, в анатомии человека можно выделить амортизирующие, обменные, резистивные, емкостные, шунтирующие и сфинктерные сосуды.
Амортизирующие сосуды
К этой группе, в основном, относятся артерии, в которых хорошо представлен слой эластиновых и коллагеновых волокон. В нее входят самые крупные сосуды – аорта и легочная артерия, а также прилегающие к этим артериям участки. Эластичность и упругость их стенок обеспечивает необходимые амортизирующие свойства, благодаря которым сглаживаются систолические волны, возникающие при сердечных сокращениях.
Рассматриваемый эффект амортизации также называют Windkessel-эффектом, что на немецком языке означает «эффект компрессионной камеры».
Для наглядной демонстрации этого эффекта используют следующий опыт. К ёмкости , которая наполнена водой, присоединяют две трубки, одна из эластичного материала (резина), а другая из стекла. Из твердой стеклянной трубки вода выплескивается резкими прерывистыми толчками, а из мягкой резиновой – вытекает равномерно и постоянно. Этот эффект объясняется физическими свойствами материалов трубки. Стенки эластичной трубки под действием давления жидкости растягиваются, что приводит к возникновению так называемой энергии эластического напряжения. Таким образом, кинетическая энергия, появляющаяся вследствие давления, превращается в потенциальную энергию, повышающую напряжение.
Кинетическая энергия сердечного сокращения действует на стенки аорты и крупных сосудов, которые от нее отходят, вызывая их растяжение. Эти сосуды образуют компрессионную камеру: кровь, поступающая в них под давлением систолы сердца, растягивает их стенки, кинетическая энергия преобразуется в энергию эластического напряжения, что способствует равномерному продвижению крови по сосудам в период диастолы.
Артерии, расположенные дальше от сердца, относятся к мышечному типу, их эластичный слой выражен меньше, в них больше мышечных волокон. Переход от одного типа сосуда к другому происходит постепенно. Дальнейший ток крови обеспечивается сокращением гладкой мускулатуры мышечных артерий. В тоже время, гладкомышечный слой крупных артерий эластического типа практически не влияет на диаметр сосуда, что обеспечивает стабильность гидродинамических свойств.
Резистивные сосуды
Резистивные свойства обнаруживаются у артериол и концевых артерий. Эти же свойства, но в меньшей мере, характерны для венул и капилляров. Резистентность сосудов зависит от площади их поперечного сечения, а у концевых артерий хорошо развит мышечный слой, регулирующий просвет сосудов. Сосуды с небольшим просветом и толстыми прочными стенками оказывают механическое сопротивление току крови. Развитая гладкая мускулатура резистивных сосудов обеспечивает регуляцию объемной скорости крови, контролирует кровоснабжение органов и систем за счет сердечного выброса.
Сосуды-сфинктеры
Сфинктеры расположены в концевых отделах прекапилляров, при их сужении или расширении происходит изменение количества работающих капилляров, обеспечивающих трофику тканей. При расширении сфинктера капилляр переходит в функционирующее состояние, у неработающих капилляров сфинктеры сужены.
Обменные сосуды
Капилляры – это сосуды, выполняющие обменную функцию, осуществляющие диффузию, фильтрацию и трофику тканей. Капилляры не могут самостоятельно регулировать свой диаметр, изменения просвета сосудов происходит в ответ на изменения в сфинктерах прекапилляров. Процессы диффузии и фильтрации происходят не только в капиллярах, но и в венулах, так что эта группа сосудов также относится к обменным.
Емкостные сосуды
Сосуды, которые выступают в качестве резервуаров для больших объемов крови. Чаще всего к емкостным сосудам относятся вены – особенности их строения позволяют вмещать больше 1000 мл крови и выбрасывать её по мере необходимости, обеспечивая стабильность кровообращения, равномерный ток крови и полноценное кровоснабжение органов и тканей.
У человека, в отличие от большинства других теплокровных животных, нет специальных резервуаров для депонирования крови, из которых она могла бы выбрасываться по мере необходимости (у собак, например, эту функцию выполняет селезенка). Накапливать кровь для регуляции перераспределения её объемов по организму могут вены, чему способствует их форма. Уплощенные вены вмещают в себя большие объемы крови, при этом не растягиваясь, но приобретая овальную форму просвета.
К емкостным сосудам относятся крупные вены в области чрева, вены ?
