Окклюзия коронарных сосудов что это такое

Закупорка просвета венечной артерии, питающей миокард, называется коронарной окклюзией. При полном перекрывании кровотока формируется инфаркт, при частичном сужении сосуда у пациентов развивается стенокардия. Причиной закупорки чаще всего бывают атеросклеротические бляшки и кровяные сгустки. Хроническая окклюзия способствует развитию обходных путей кровообращения, они слабее, чем основные, поэтому со временем возникает сердечная недостаточность.
Причины окклюзии коронарных артерий
В 98% случаев основой прекращения или замедления коронарного кровотока является атеросклероз. Остальные 1,5% вызваны тромбозом, эмболией или спазмом, которые провоцирует опять же нарушение жирового обмена и повреждение стенки артерии. Редкими причинами коронарной окклюзии бывают болезни сосудов аутоиммунного происхождения, патологии крови, опухоли и травмы.
К развитию атеросклероза приводят следующие факторы:
- избыток холестерина в крови, нарушение соотношения между липопротеинами высокой и низкой плотности;
- гипертоническая болезнь и вторичная гипертензия;
- курение;
- ожирение;
- недостаток физической активности;
- нарушенный углеводный обмен (сахарный диабет, метаболический синдром, преддиабет);
- повышенная свертываемость крови;
- болезни щитовидной железы.
Предрасполагающими условиями для прогрессирования атеросклеротического поражения артерий являются генетическая предрасположенность к болезням сосудов, мужской пол и пожилой возраст больных. Для женщин угроза поражения венечных артерий возрастает в климактерическом периоде.
Симптомы закупорки сосудов
Клинические проявления зависят от степени и быстроты перекрывания артерии. Острое прекращение кровообращения может привести к внезапной остановке сокращений. Больной теряет сознание, останавливается дыхание, пульс перестает определяться на сонных и бедренных артериях, тоны сердца ослабевают и не прослушиваются, реакция зрачков на свет отсутствует. Кожа пациентов приобретает землисто-бледный цвет.
При хроническом, постепенном сужении просвета возникает ишемия миокарда. Она имеет периоды удовлетворительного самочувствия и обострения – приступы стенокардии.
Ухудшение состояния возникает при ситуациях, когда требуется повышение притока крови, а закупоренный сосуд не может обеспечить возросшую потребность сердца в питании. Так развивается стенокардия напряжения. У больных при физической активности или стрессовом напряжении отмечаются:
- боли за грудиной, они переходят на руку, под лопатку;
- чувство давления в области сердца;
- затрудненное дыхание;
- учащенное сердцебиение;
- перебои ритма;
- общая слабость;
- обморочное состояние;
- потливость.
Прогрессирующая закупорка приводит к понижению переносимости нагрузок, сердечная боль бывает при обычной активности, затем в состоянии покоя.
Затянувшийся болевой приступ стенокардии может означать начало инфаркта миокарда. Боль при этом становится интенсивной, кинжальной, сопровождается чувством страха, затруднением дыхания, резкой слабостью, холодным потом, синюшностью пальцев, губ.
Возможны также безболевые и другие нетипичные варианты болезни (с аритмией, шоком, удушьем, отеками, болью в животе), малосимптомные.
При постепенном течении болезни ишемия провоцирует формирование в мышце сердца путей коллатерального (обходного) кровоснабжения. При этом варианте может не быть острых форм нарушения питания миокарда, так как клетки получают кислород и энергию для функционирования. Новые сосуды имеют меньший диаметр и протяженность, чем основные, поэтому мышечные волокна постепенно слабеют, что проявляется недостаточностью работы сердца.
Нередко ишемическая болезнь у таких пациентов обнаруживается на стадии нарушения кровообращения – отеки, частое сердцебиение, аритмия, тяжелая одышка с приступами удушья, которая усиливается в лежачем положении.
На видео о причинах и лечении закупорки сосудов:
Стадии образования хронической формы
Атеросклеротическая бляшка на стенке артерии может вскрываться – разрывается плотная капсула, в обоих направлениях от нее формируются кровяные сгустки (тромбы). С этого момента начинается процесс хронической закупорки артерий сердца. В дальнейшем его течение происходит в соответствии со стадиями:
Стадия | Чем характеризуется |
Первая | Длится до 12 — 15 дней. В ответ на разрыв нестабильной холестериновой бляшки развивается воспаление – скапливаются лейкоциты, выделяются биологически активные вещества. Для восстановления целостности сосуда в очаг мигрируют тромбоциты, поступают фибриновые волокна. Свежий тромб начинает прорастать канальцами. |
Вторая | Промежуточная стадия, ее продолжительность не превышает 3 месяцев. Постепенно сужается просвет артерии, после перекрытия 70% появляется боль в сердце. Тромб продолжает формироваться, его поверхность покрывает плотная волокнистая капсула. |
Третья | Стадия – зрелой бляшки. Ее просвет заполняется грубой соединительной тканью, канальцы постепенно исчезают, после 2 лет структура этого образования практически не меняется. |
Так растет стабильная бляшка, она приводит к постепенной окклюзии коронарной артерии. Но вероятность разрушения на 1 и 2 стадии остается высокой. При этом оторвавшиеся фрагменты с током крови закупоривают ветви артерий с развитием инфаркта миокарда.
Диагностика артерий
Непосредственное обнаружение окклюзии, ее локализации и степени нарушения кровообращения в системе венечных артерий сердца возможно при проведении коронарографии. Чаще всего ее применяют на этапе подготовки к операции по восстановлению кровотока – шунтирования или стентирования сосудов.
Признаки, которые могут помочь в диагностике коронарной окклюзии, выявляются при таких исследованиях:
- опрос – типичные жалобы на приступы стенокардии или недостаточности сердечной деятельности;
- осмотр – отечность конечностей, синюшный оттенок кожи, нарушения ритма, звучности тонов сердца;
- анализ крови на холестерин, развернутая липидограмма и коагулограмма, специфические ферменты (креатинкиназа, тропонин, АСТ, АЛТ, миоглобин);
- ЭКГ – изменения зубца Т, деформация желудочкового комплекса;
- УЗИ с допплерографией – снижение сократимость стенок, уменьшенный выброс крови.
Лечение коронарной окклюзии
Направлениями лечения хронической окклюзии коронарных артерий являются:
- снижение содержания холестерина в крови и усиление его выведения – Никотинамид, Холестерамин, Ловастатин, Атокор, Вазилип;
- для уменьшения свертывающей активности крови используют антиагреганты – Аспирин, Курантил, Плавикс;
- бета-блокаторы снижают нагрузку на сердце– Беталок, Коронал, Кориол;
- нитраты расширяют коронарные сосуды – Кардикет, Моносан;
- мочегонные показаны при отечном синдроме – Лазикс, Гипотиазид.
Для восстановления снабжения сердечной мышцы кровью больным назначают шунтирование. Оно предполагает создание обходного пути между частями артерии выше и ниже окклюзии.
Также выполняется баллонная ангиопластика (расширение просвета зондом с баллончиком на конце) с имплантацией каркаса (стента), который удерживает стенки для свободной проходимости крови. Образованные тромбы и бляшки вместе с частью внутренней оболочки сосуда удаляют в ходе эндартерэктомии.
Профилактика
Для предупреждения окклюзии артерий миокарда рекомендуется:
- отказ от курения, злоупотребления алкоголем;
- диета с ограничением жирного мяса, жареных блюд, сала, сливок и сливочного масла, сахара и мучных изделий;
- в рационе должны преобладать овощи в виде салатов и гарниров, каши из цельного зерна, рыба и морепродукты, допускается включение нежирных молочных и мясных продуктов, растительного масла, свежей зелени, фруктов;
- в соответствии с функциональными возможностями назначается дозированная физическая активность не менее 30 минут ежедневно;
- избавиться от лишнего веса нужно при помощи правильного питания, разгрузочных дней и лечебной физкультуры;
- регулярно проходить обследование состояния сердца после 45 лет, даже при отсутствии нарушений;
- принимать назначенные медикаменты при заболеваниях, при которых повышен риск развития атеросклероза.
Рекомендуем прочитать статью об окклюзии бедренной артерии. Из нее вы узнаете о причинах патологии и ее видах, симптомах, методах диагностики и лечения, мерах профилактики.
А здесь подробнее о заднебазальном инфаркте.
Коронарная окклюзия возникает при закупорке артерий, питающих миокард. Причина этого в подавляющем большинстве случаев – атеросклероз. Клинические проявления при острой форме – внезапная остановка сердца, инфаркт. При постепенном перекрывании просвета сосуда у больных развивается стенокардия, недостаточность кровообращения.
Для диагностики проводится ЭКГ, УЗИ и коронарография, анализы крови. Лечение предусматривает диетическое питание, препараты для снижения холестерина, тромбообразования и расширения коронарных артерий. При неэффективности медикаментов назначают операции с удалением бляшки, установкой шунта или стента.
Источник
Атеросклероз. Острая коронарная окклюзия
Основной причиной смерти в странах Запада является ишемическая болезнь сердца в результате недостаточности коронарного кровообращения. В США 35% населения умирает по этой причине. Иногда смерть происходит внезапно, в результате острого тромбоза коронарной артерии или фибрилляции сердца. В других случаях слабость сердечной мышцы развивается постепенно, в течение недель и даже лет. В данной главе обсуждается развитие острой коронарной ишемии в результате острой коронарной окклюзии и инфаркта миокарда.
Атеросклероз является причиной ишемической болезни сердца. Наиболее частой причиной уменьшения коронарного кровотока является атеросклероз. Развитие атеросклеротического процесса — специфическое нарушение липидного обмена. Суть этого процесса заключается в следующем.
У людей с генетической предрасположенностью к атеросклерозу, а также у людей, потребляющих большое количество холестерола с пищей и ведущих малоподвижный образ жизни, избыток холестерола постепенно откладывается в артериях под эндотелиальным слоем. Постепенно эти отложения прорастают фиброзной тканью и часто кальцинируются. В результате формируются атеросклеротические бляшки, которые выступают в просвет сосуда и приводят к полному или частичному перекрытию кровотока. Типичное место расположения атеросклеротических бляшек — первые несколько сантиметров крупных коронарных артерий.

Острая коронарная окклюзия
Острая коронарная окклюзия (закупорка сосуда) чаще развивается у людей с атеросклерозом коронарных артерий и почти никогда — у людей с нормальным коронарным кровообращением. Острая окклюзия может быть вызвана одной из следующих причин. 1. Атеросклеротическая бляшка приводит к местному свертыванию крови и образованию тромба, который перекрывает просвет артерии. Тромб возникает, если атеросклеротическая бляшка повреждает эндотелий и вступает в прямой контакт с протекающей кровью.
Поскольку бляшка имеет неровную поверхность, происходит адгезия тромбоцитов к поверхности бляшки, откладывается фибрин, образуется красный тромб, который продолжает расти, пока полностью не перекроет просвет сосуда. Нередко тромб отрывается от атеросклеротической бляшки и с током крови попадает в периферическую ветвь коронарной артерии, блокируя кровоток в этом участке. Тромбы, которые закупоривают сосуд, попадая в него с кровью, называют эмболами. 2. Многие клиницисты полагают, что местный спазм коронарной артерии тоже может вызвать нарушение кровообращения. Причиной спазма может быть непосредственное раздражение гладкомышечной стенки артерии краями атеросклеротической бляшки или же местное рефлекторное сосудосуживающее влияние. Спазм артерии приводит к вторичному тромбообразованию.
Жизненно важное значение коллатерального кровообращения в сердце. Тяжесть повреждения сердечной мышцы как при медленном развитии атеросклеротического процесса, так и при внезапной окклюзии коронарных артерий в большой степени зависит от состояния коллатерального кровообращения сердца. Имеет значение и уже существующая коллатеральная сеть, и коллатерали, которые открываются в первые минуты окклюзии.
В здоровом сердце практически нет коллатералей между крупными коронарными артериями, однако существуют множество коллатеральных анастомозов между мелкими артериями диаметром от 20 до 250 мкм.
При внезапной окклюзии одной из основных коронарных артерий мелкие анастомозы начинают расширяться уже через несколько секунд. Однако кровоток через мелкие коллатеральные сосуды обычно бывает в 2 раза меньше, чем требуется для выживания сердечных клеток.
В течение следующих 8-24 ч диаметр коллатеральных анастомозов существенно не увеличивается. Затем коллатеральный кровоток начинает расти. На второй или третий день его интенсивность увеличивается в 2 раза, а к концу первого месяца коронарный кровоток достигает нормального уровня. Благодаря развитию коллатеральных сосудов многие больные практически полностью выздоравливают после перенесенной коронарной окклюзии, если только зона повреждения миокарда не была слишком большой.
Если атеросклеротическое сужение коронарных артерий прогрессирует медленно, в течение многих лет, коллатеральное кровообращение развивается по мере того, как атеросклеротическое поражение становится все тяжелее. Поэтому у такого рода больных никогда не бывает острых нарушений сердечной деятельности. Однако коллатеральный кровоток не может компенсировать все большее развитие склеротического процесса, тем более что атеросклероз нередко поражает и сами коллатеральные сосуды. Если это происходит, производительность сердца резко ограничивается, оно оказывается не в состоянии перекачивать необходимый объем крови даже в состоянии покоя. Это является самой распространенной причиной развития сердечной недостаточности у большого числа пожилых людей.
Учебное видео кровоснабжения сердца (анатомии артерий и вен)
При проблемах с просмотром скачайте видео со страницы Здесь
– Вернуться в оглавление раздела “Физиология человека.”
Оглавление темы “Мышечный и коронарный кровоток”:
1. Сердечный выброс и давление в правом предсердии
2. Зависимость сердечного выброса от венозного возврата и симпатической нервной системы
3. Оценка сердечного выброса. Измерение сердечного выброса методом Фика
4. Кровоток в скелетных мышцах. Регуляция кровотока в мышцах
5. Нервная регуляция мышечного кровотока. Изменение кровоснабжения при физической нагрузке
6. Увеличение сердечного выброса при физической нагрузке
7. Коронарный кровоток. Физиология кровоснабжения сердца
8. Регуляция коронарного кровотока. Нервная регуляция сердечного кровотока
9. Влияния на коронарный кровоток. Метаболизм сердечной мышцы
10. Атеросклероз. Острая коронарная окклюзия
Источник
Нарушения трофики нижних конечностей встречается в практике флебологов и сосудистых хирургов часто. Согласно статистическим оценкам.
На долю этой категории расстройств приходится порядка 25% всех случаев обращения к докторам, речь идет о тяжелых патологических процессах, а не о хронических нарушениях. В большинстве случаев пациенты поступают по скорой помощи в профильный стационар, требуется проведение неотложных мероприятий.
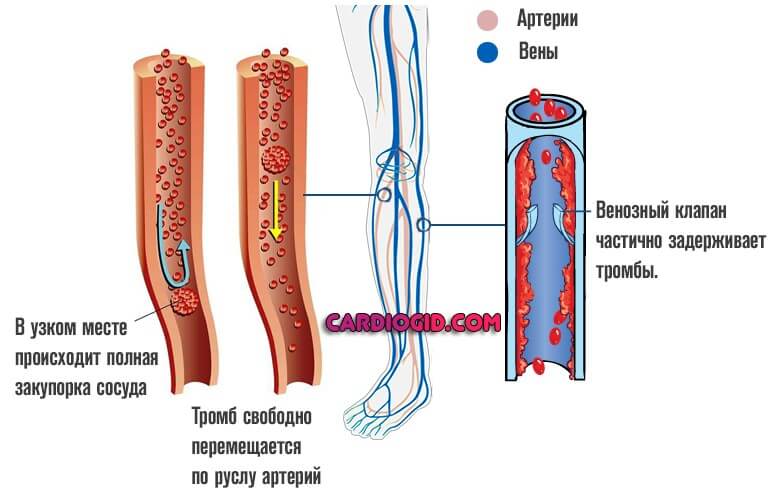
Окклюзия — это закупорка артерий, реже вен, которая сопровождается выраженным падением качества и скорости кровотока, со стремительным развитием некроза, возможен и даже вероятен летальный исход.
Чем именно перекрыт просвет кровоснабжающих структур — зависит от ситуации. Как правило, говорят об окклюзии сосудов, имеют в виду нарушение проходимости артерии из-за тромба, сгустка крови.
Причин расстройства множество, факторы провокаторы выявляют в обязательном порядке. Только распознав их можно назначать эффективное лечение.
Терапия в основном хирургическая. При вялотекущих, потенциально малоопасных формах патологического процесса есть шансы восстановить исходное состояние медикаментозным способом.
Механизм развития и виды окклюзии
В основе критического расстройства лежит группа факторов. В каком сочетании они присутствуют у конкретного пациента — нужно разбираться. Окклюзия формируется как итог группы нарушений.
- Отклонение со стороны реологических свойств крови. Речь идет о ее сгущении.
Почему так происходит — вопрос другой. Обычно это итог сочетания моментов, вроде воспалительного процесса, застойных явлений, проблем с метаболизмом и прочее.
При изменении текучести жидкой соединительной ткани, она начинает сворачиваться прямо внутри сосудов, в структуре обнаруживается большое количество особого вещества — фибрина.
Он является связующим звеном, составляет основу тромба, соединяя форменные клетки крови.
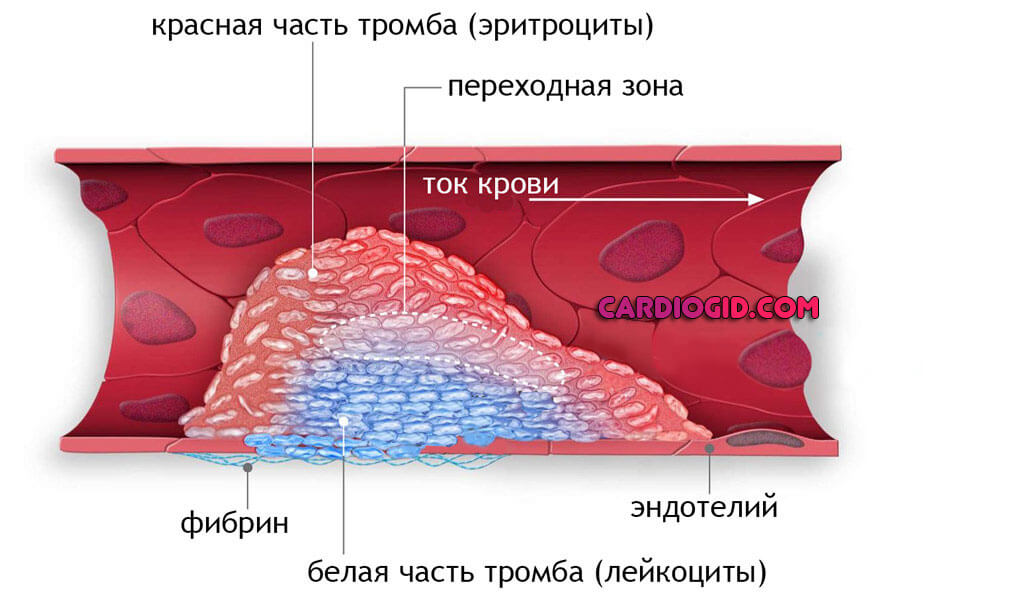
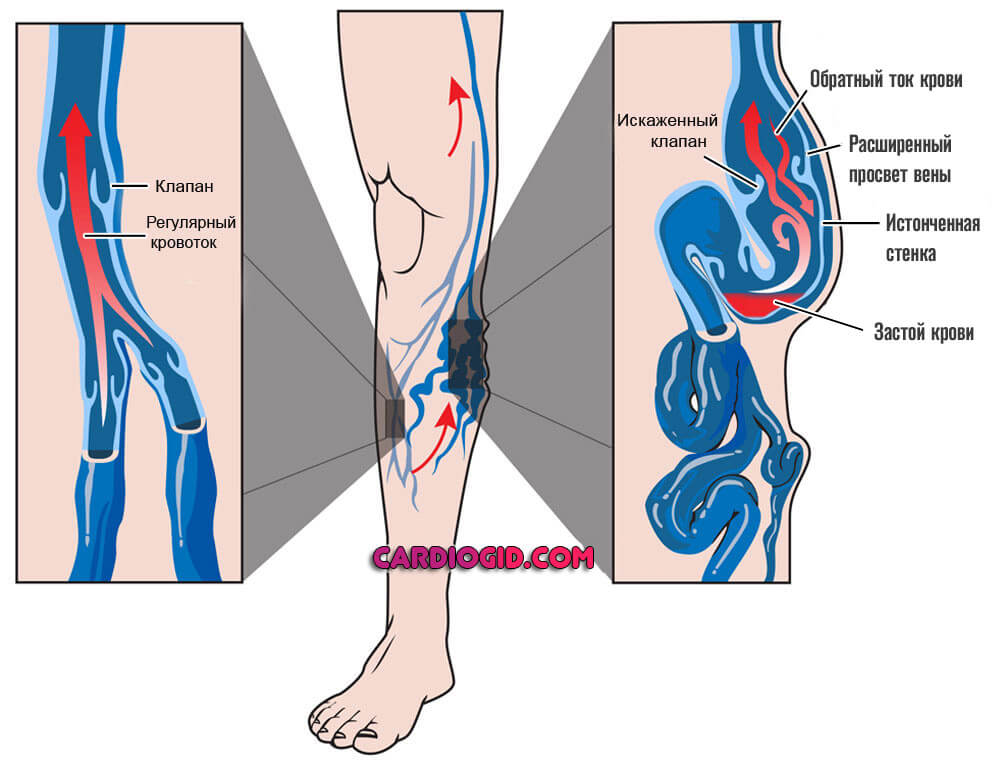
- Второй весомый фактор — застойные явления в сосудах. Обычно на фоне варикозного расширения вен нижних конечностей, также изменения анатомии кровоснабжающих структур головного мозга.
Результатом оказывается падение скорости движения соединительной ткани, рано или поздно это приведет к формированию тромбов.
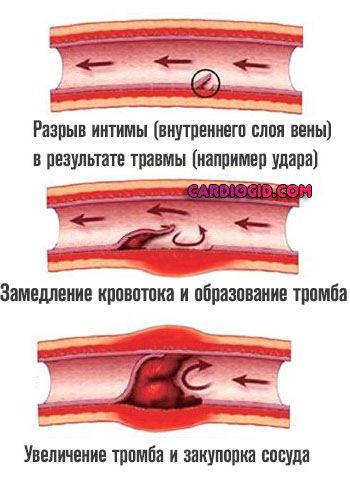
- Третий фактор — воспалительные процессы, травмы. Все состояния, которые приводят к нарушению нормальной работы вен и артерий.
Начинаются дегенеративные, дистрофические процессы, которые ухудшают и без того скудный кровоток. С течением времени подобная проблема приведет к неотложным состояниям.
Три указанных момента играют ключевую роль, часто они встречаются в системе, обуславливают одно другое. Возможно изолированное существование, по отдельности.
Альтернативное название окклюзии — тромбоз. В медицинской практике оба понятия используются как взаимозаменяемые.
В дальнейшем механизм всегда одинаков. Наблюдается сгущение крови, скопление в ее составе фибрина, который связывает клетки жидкой ткани и вызывает формирование особых структур — тромбов.
Венозные образования склонны находиться на одном месте, они закупоривают сосуды конечностей, вызывают некроз, гангрену.
Артериальные мигрируют, отрываются от источника и часто поражают крупные кровоснабжающие структуры, провоцируют инфаркт, инсульт, гибель больного от прочих опасных состояний.
Симптомы закупорки сосудов
Клиническая картина зависит от локализации патологического процесса. Комплекс признаков оценивается в обязательном порядке, при развитии критического положения, объективные моменты и жалобы больного — практически единственное, на что можно опереться врачам.
Нижних конечностей
Встречается часто. Но по распространенности эта разновидность далеко не первая. Согласно статистическим оценкам, на долю поражения приходится до четверти всех клинических случаев.
Симптоматика зависит от того, какие именно сосуды окклюзированы. Обычно в процесс вовлекаются вены, глубокие или наружные (поверхностные).
Для второй названной формы поражения типична группа признаков:
- Болевой синдром незначительной интенсивности в области вовлечения. Распирающий, тюкающий и пульсирующий. Зависит от ситуации. Возможно ощущение жжения, зуда кожи. Это результат нарушения трофики и раздражения нервных окончаний. Купирование дискомфорта возможно с помощью анальгетиков.
- Незначительное снижение двигательной активности. Способность ходить на прежнем уровне, однако пациент испытывает болевой синдром, тяжесть при попытках опереться на ногу. На фоне этого типа нарушения симптом заметен в малой степени.
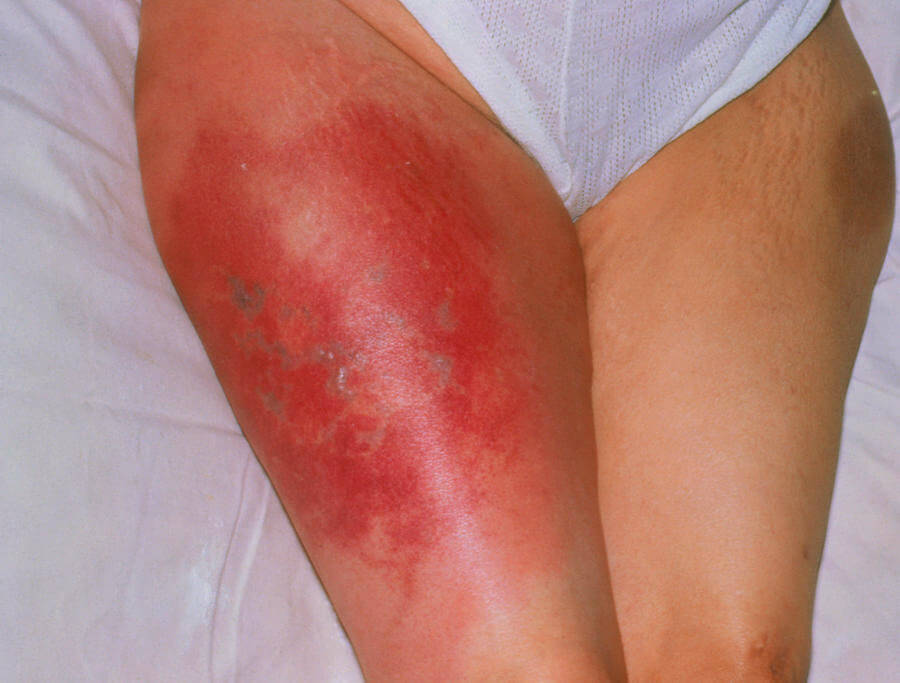
- Покраснение области над местом поражения. Конечность становится розовой или насыщенно малиновой. Возможна неравномерная пигментация дермального покрова.

- Отечность ноги. Незначительная. Обнаруживается при пальпации и визуальной оценке.
- Рост местной температуры тела. Достаточно прикоснуться к коже, чтобы понять.
Поражение наружных сосудов не представляет критической опасности для здоровья и жизни, не считая некоторых случаев.
Но и медлить с лечением нельзя. Окклюзия не склонна к спонтанному регрессу. Потому требуется проведение терапии.
Поражение артерий залегающих глубоко, сопровождается опасными проявлениями:
- Выраженный болевой синдром в области ноги. Сила столь велика, что пациент старается не двигаться. Это верно и с точки зрения анатомии. Чрезмерная физическая активность при тромбозе спровоцирует отрыв образования и его миграцию по организму. Характер дискомфорта — пульсирующий, стреляющий, жгучий.
- Тяжесть в ноге. Больной не способен ходить, старается занять определенное положение, в котором чувствует себя лучше. Это также часть верной тактики доврачебной помощи, пациенты действуют рефлекторно, как подсказывает организм.
- Синеватый оттенок кожи, цианоз. Указывает на критическое нарушение питания тканей на местном уровне. Симптом характерен именно для вовлечения в процесс глубоких вен.
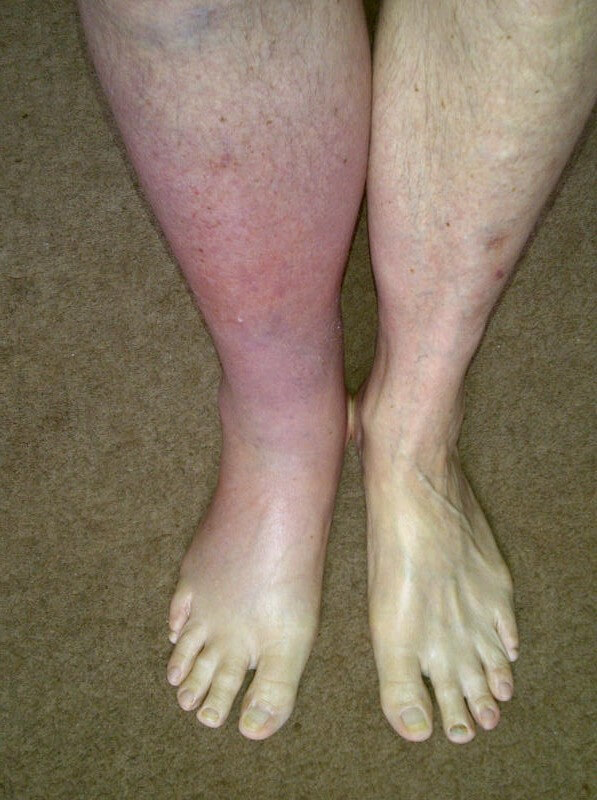
- Рост общей температуры тела. До субфебрильных отметок или чуть выше. Около 37-38 градусов. Показательно, но конечность испытывает гипотермию. Показатели ниже средних по организму на 1-2 градуса.
- Изменение общего состояния пациента. Как правило, речь идет о проявлениях вроде головной боли, слабости, вялости, сонливости, тошноты и некоторых других. Это тревожные моменты.
Окклюзия артерий нижних конечностей при поражении глубоких вен несет большую опасность, несмотря на отсутствие склонности к отрыву тромба. Сгусток крови остается на месте, закупоривает структуры и провоцирует выраженную ишемию тканей.
Внимание:
Если срочно не начать лечение, начнется некроз (гангрена) ноги. Потребуется калечащая операция.
Поражение сосудов нижних конечностей различается по локализации. Обычно страдают голени, подколенные области. Отдельно называют окклюзию ПБА (бедренный участок).

Шеи и головы
Нарушения данного типа встречаются регулярно, находятся на втором месте по распространенности.
Сопровождаются окклюзия критическими расстройствами со стороны церебральных структур. Нередко поражение артерий и вен в этой области заканчивается смертью или, как минимум, инвалидностью.
Среди симптомов:
- Головная боль. Интенсивная. Возможно, невыносимая. Стреляющая, пульсирующая. Распирающая. Локализуется в затылочной области, переходит на виски. Вероятен и диффузный (разлитой) характер, то есть определить четкое расположение дискомфорта не получается.
- Тошнота, рвота. Рефлекторные. Оказываются итогом нарушения питания особых центров мозга, отвечающих за очищение пищеварительного тракта от токсинов. Обычно признак продолжается недолго.
- Головокружение. Характеризуется невозможностью ориентироваться в пространстве. Человек не в силах перемещаться, нарушается координация. Типичным дополнительным признаком оказывается шаткость походки, проблемы с контролем собственного тела.
- Шум в ушах.
- Мерцание мушек в глазах. Встречаются простейшие зрительные галлюцинации, вроде фотопсий (вспышек в поле видимости в форме точек, пятен, геометрических фигур). Это результат раздражения коры, затылочной доли мозга. Возможно резкое падение остроты зрения, образование скотом («слепых» областей в виде черных пятен).
- Парезы, параличи.
Клиническая картина поражения церебральных структур и шеи (сонных и позвоночных артерий) сопровождается проявлениями неврологического характера.
Если состояние прогрессирует, не избежать развития инсульта с типичными для него очаговыми явлениями.
О симптомах предынсультного состояния читайте в этой статье. Алгоритм первой помощи описан здесь.
Окклюзия позвоночной артерии (ПА), что питает затылочную долю головного мозга и экстрапирамидную систему (мозжечок в частности) в течение считанных минут оборачивается некрозом церебральных тканей.
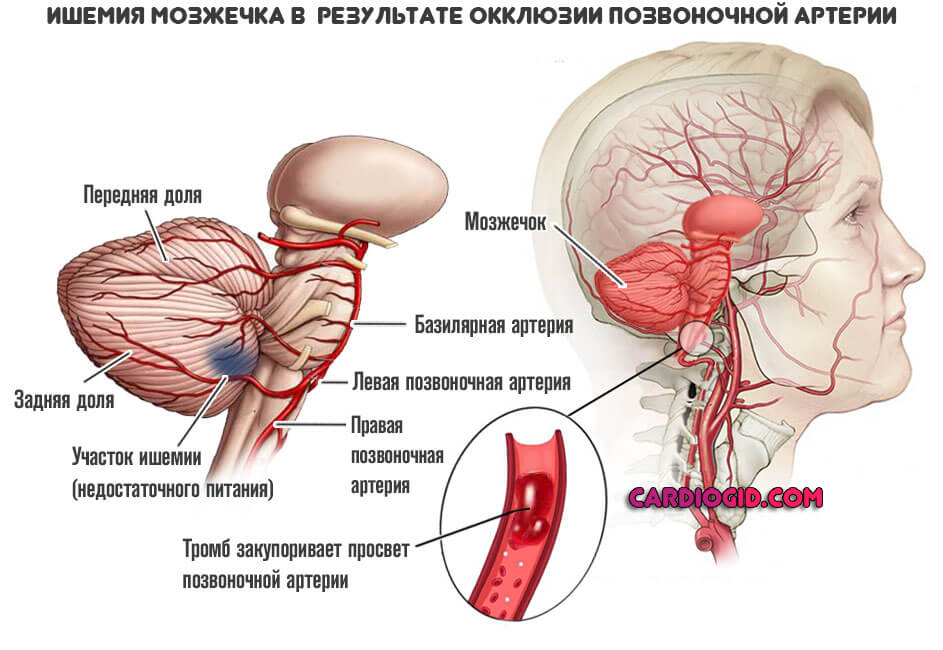
Это критически опасно. Смертью оно заканчивается сравнительно редко, зато почти в 80% случаев наблюдаются необратимые нарушения зрения, вплоть до двусторонней слепоты.
В рамках помощи показано срочное перемещение больного в стационар, интенсивные мероприятия по восстановлению кровотока и устранению тромба.
Сердца
Поражение кардиальных структур относительно частое явление. На его долю приходится около 15% от общего количества зафиксированных ситуаций по всему миру.
Клиника типична, но отличить ее от острой коронарной недостаточности трудно, потому во всех случаях показана транспортировка человека в профильное отделение.
Среди симптомов:
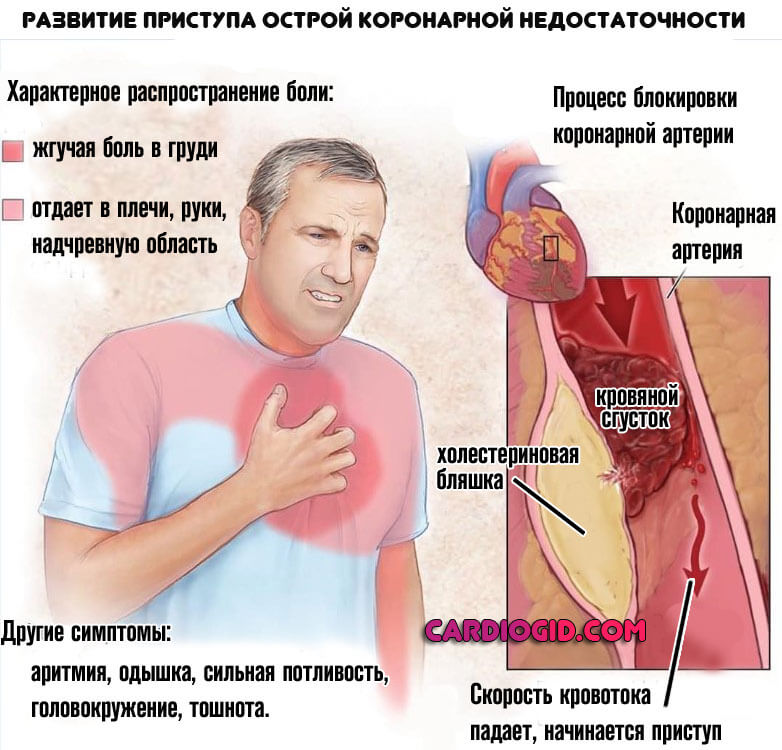
- Сильные боли в грудной клетке. Распирающие, давящие или жгучие. Иные мало характерны для патологий сердечнососудистой системы. Не реагируют на вдох, при физической активности и ускорении сокращений усиливаются.
- Нарушения ритма. Обычно по типу тахикардии, роста количества ударов. Сопровождает пациента постоянно, не проходит практически ни на минуту, пока наблюдается окклюзия коронарных артерий. Возможно параллельное течение иных разновидностей (экстрасистолии и прочих), что ухудшает прогноз.
- Одышка. Даже вне механической активности. В покое. Симптом говорит о нарушении газообмена, гипоксии тканей. Такое состояние должно быть устранено срочно, потому как в перспективе нескольких часов начнут развиваться необратимые структурные отклонения в органах и тканях. Пострадает и само сердце.
- Нарушения сознания. Только при критическом падении сократительной способности миокарда. Подобное явление наступает спустя 10-30 минут от начала окклюзии коронарных артерий. Случается, что быстрее.
- Непереносимость физической активности. Возникает тахикардия, растет количество дыхательных движений.
- Вероятно развитие панической атаки или, как минимум, сильной тревоги.
Поражение сердца напоминает стенокардию или острый инфаркт. Закупорка артерий, питающих мышечный орган, зачастую заканчивается гибелью больного. Без медицинской помощи шансов нет вообще. Медлить нельзя.
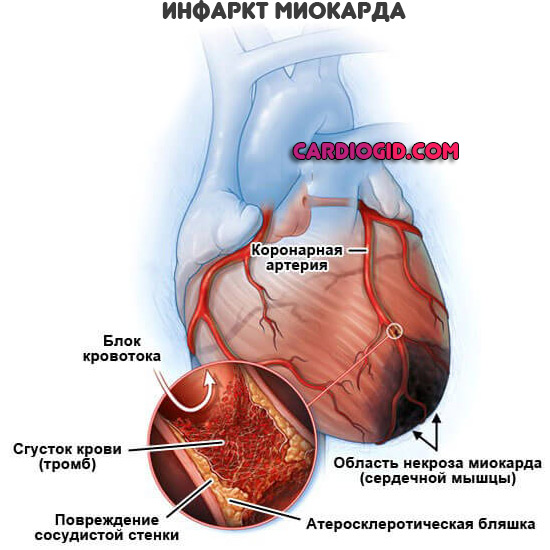
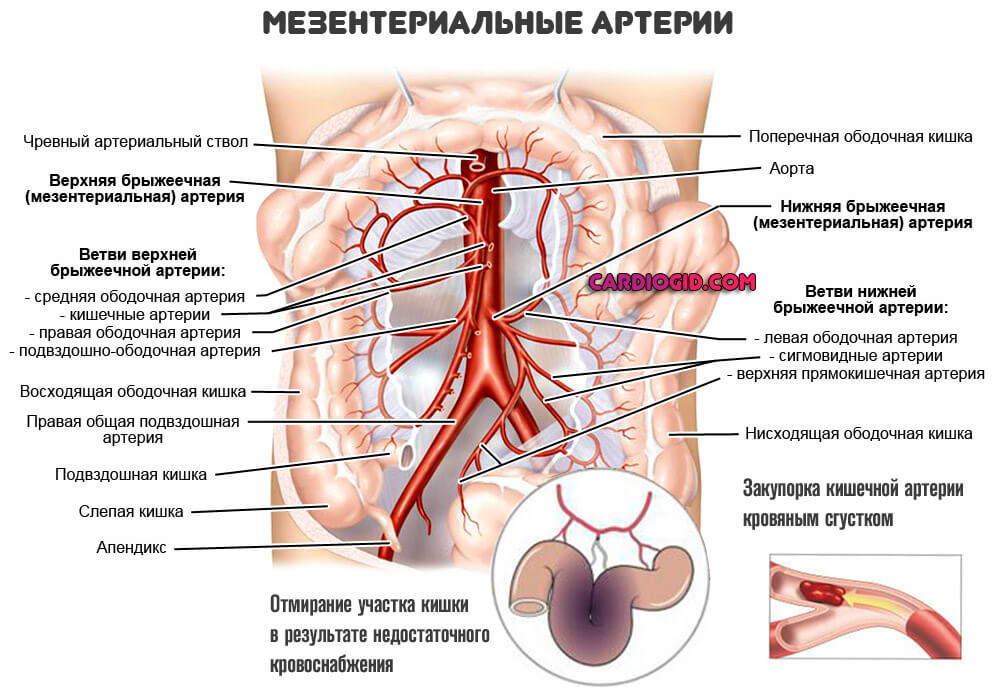
Мезентеральных артерий
Локализуются в брюшной полости, отвечают за питание структур пищеварительного тракта. Кишечника. Летальность без срочного вмешательства составляет порядка 70%.
Типична клиника острого живота:
- Невыносимые боли, особенно на выраженных стадиях патологического процесса. Тупые, стреляющие. Возможно развитие шока. Купирование дискомфорта проводится по показаниям.
- Тошнота, неукротимая частая рвота.
- Диарея. Нарушения стула. Понос сменяется запором по мере прогрессирования состояния и его усугубления.
- Тахикардия. Рост артериального давления.
- Нарушения сознания.
- Напряжение мускулатуры брюшины. Типичный признак. Обнаруживается при пальпации.
- Проблемы с дыхательной деятельностью.
Поражение мезентеральных артерий находится на первом месте по частоте окклюзивного процесса: около 50% от всего количества случаев.
Клиническая картина оценивается обязательно, всегда, когда это можно сделать. Симптомы позволяют определиться с характером нарушения.
Диагностика
Обследование больных обычно проводится в срочном порядке. Потому как речь идет об остром состоянии. Профильные специалисты — флеболог и сосудистый хирург.
Перечень мероприятий:
- Пальпация пораженных областей. Особенно актуально при оценке брюшной полости.
- Допплерография и дуплексное сканирование сосудов, где предполагается нарушение проводимости. Головного мозга, шеи, нижних конечностей и т.д. Срочно, в обязательном порядке. Без исследования скорости кровотока и качества трофики (питания) сказать что-либо конкретное врачи не смогут.
- Ангиография. Если есть возможность и позволяет время.
- То же самое касается МРТ-диагностики. Без контрастного усиления. Предоставляет данные по анатомическому, структурному состоянию сосудов. Используется для планирования хирургического лечения.
Проблема заключается в отсутствии времени для обследования. Врачам приходится опираться на минимальные данные и тщательно распределять собственные усилия.
Уже по окончании терапевтических мероприятий можно приступить к углубленной оценке причин, происхождения процесса. Обязательно проводится коагулограмма, анализы крови на гормоны.
Внимание:
Выявление глубинных провоцирующих факторов играет ключевую роль в деле предотвращения рецидивов.
Лечение
Терапия, преимущественно, хирургическая. Специалисты прибегают к нескольким основным методикам.
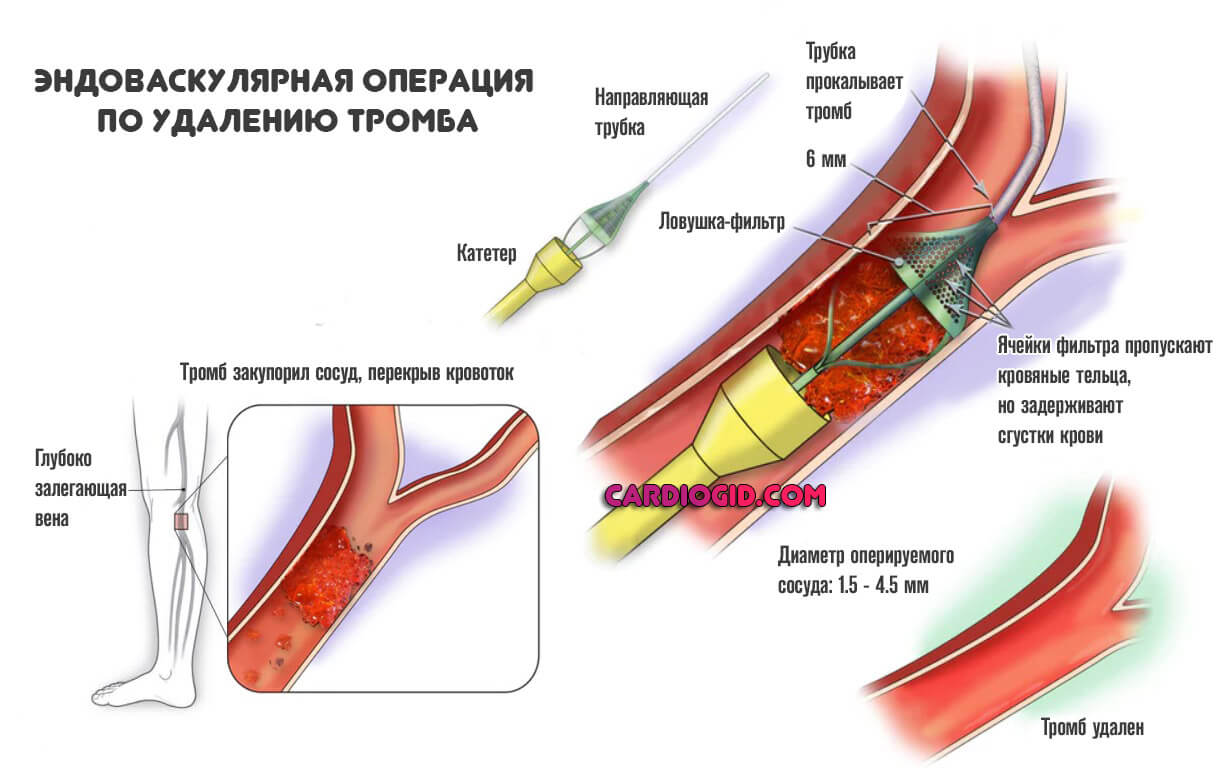
Физическое удаление тромба. Открытым или, чаще, эндоваскулярным доступом. Заключается в устранении сгустка. Используется наиболее часто.
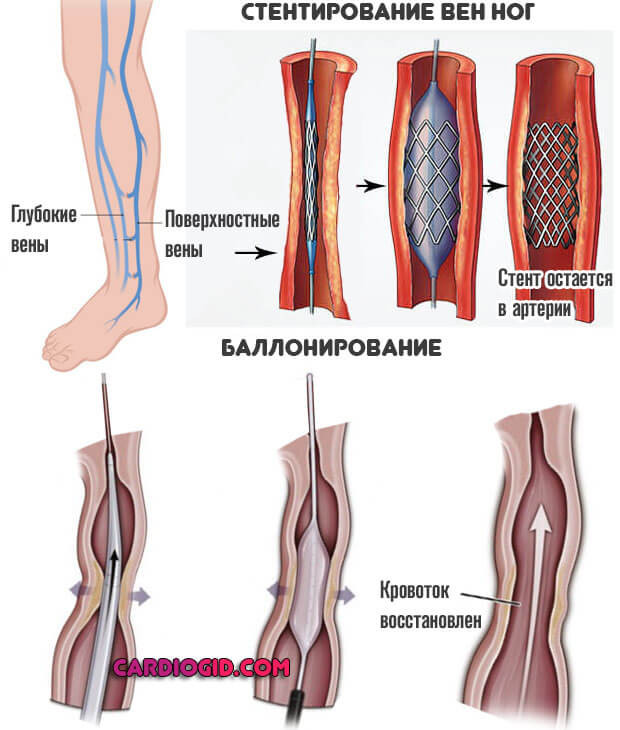
Механическое расширение просвета артерии или вены. Баллонирование, стентирование. Зависит от ситуации.
Иссечение или склерозирование кровоснабжающих структур. Приводит к удалению таковых. Это крайняя мера, если нет смысла в проведении пластики.
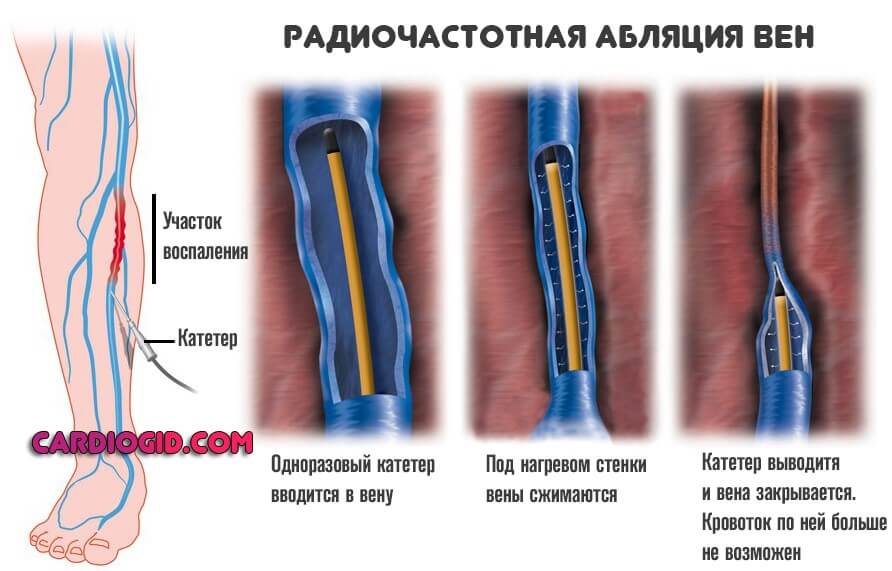
Шунтирование. Создание дополнительного, обходного пути для тока крови.
Помимо собственно хирургического лечения требуется и применение медикаментов. Это может быть основной или вспомогательной методикой.
Назначаются средства ряда групп:
- Антиагреганты. Чтобы предотвратить сгущение жидкой ткани. Наименования на основе ацетилсалициловой кислоты. Для длительного использования, вроде Тромбо асс и аналогов.
- Фибринолитики. В острый период. Чтобы растворить образование. Стрептокиназа и прочие.
- Витаминно-минеральные комплексы. В рамках поддерживающей терапии.
По мере необходимости некоторые другие препараты. Вопрос решается на усмотрение лечащего специалиста.
Прогнозы
Зависят от множества факторов. Локализации окклюзии, степени закупорки, момента начала терапии. Ее характера и верности избранной тактики, возраста больного.
Поражения головного мозга, мезентеральных артерий, также и кардиальных структур изначально имеют худшие перспективы. Вероятность полного восстановления составляет не более 25%.
При качественной своевременной помощи — 65-70%. Летальность варьируется от 20 до 80-90%.
Вовлечение в патологический процесс сосудов нижних конечностей сопровождается смертельным результатом относительно редко, что обусловлено нахождением тромба на одном месте. Зато вероятность гангрены растут пропорционально потерянному времени.
Справедливо сказанное для поражения глубоких вен. Расстройства работы наружных сосудов несут минимальные риски.
Вопрос лучше адресовать лечащему специалисту, который хорошо знает пациента.
В заключение
Окклюзия или закупорка сосудов — это неотложное опасное состояние, которое может привести к инвалидности или гибели больного.
Встречается часто, потому как имеет массу причин и провоцирующих факторов. Тот или иной присутствует у большинства людей.
Во всех случаях требуется срочная госпитализация, проведение минимальной диагностики и оперативного, реже медикаментозного лечения.
Список литературы:
- РОССИЙСКИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ДИАГНОСТИКЕ, ЛЕЧЕНИЮ И ПРОФИЛА?
