Операции при острой окклюзии сосудов
Острая окклюзия сосудов конечностей – внезапный тромбоз или эмболия периферической артерии, сопровождающиеся острым нарушением кровообращения в конечности дистальнее места обтурации сосуда. Острая окклюзия сосудов характеризуется болью, бледностью кожных покровов, отсутствием пульсации, парестезиями, параличом конечности. В комплекс диагностики острой окклюзии сосудов конечностей входят лабораторные тесты, допплерография, ангиография. При острой окклюзии сосудов конечностей проводится антитромботическая, фибринолитическая, спазмолитическая, инфузионная терапия; при неэффективности выполняется тромбэмболэктомия, эндартерэктомия, обходное шунтирование, ампутация конечности.
Общие сведения
Острая окклюзия сосудов конечностей – внезапная сосудистая непроходимость, обусловленная эмболией, тромбозом или спазмом артерий. Острая окклюзия сосудов конечностей сопровождается резким ухудшением или прекращением артериального кровотока, развитием острого ишемического синдрома, что несет потенциальную угрозу жизнеспособности конечности. В кардиологии и ангиохирургии острая окклюзия сосудов конечностей относится к числу неотложных состояний, поскольку может привести к потере конечности и инвалидности. Обычно острая окклюзия сосудов конечностей развивается у мужчин старше 60 лет. Пациенты с острой окклюзией сосудов конечностей составляют 0,1% всех больных хирургического профиля.

Острая окклюзия сосудов конечностей
Причины острой окклюзии сосудов конечностей
Понятие «острая окклюзия сосудов конечности» является собирательным, поскольку объединяет случаи внезапно возникшей артериальной недостаточности периферического кровотока, вызванные острым тромбозом, эмболией, спазмом или травматическим поражением сосуда.
Тромбоэмболии являются самой частой причиной острой окклюзии сосудов конечностей, составляя до 95% случаев. Материальным субстратом артериальных тромбоэмболий служат жировые, тканевые, воздушные, микробные, опухолевые фрагменты, а также фрагменты первичного тромба, которые с током крови из основного очага мигрируют на периферию.
Большинство случаев острой окклюзии сосудов конечностей возникают на фоне ишемической болезни сердца, инфаркта миокарда, пороков сердца (чаще – митрального стеноза), аритмий, гипертонической болезни, атеросклероза и аневризмы аорты или ее ветвей, аневризмы сердца, эндокардита, дилатационной кардиомиопатии.
Эмбологенными очагами могут служить опухоли легких и сердца, в частности миксома левого предсердия. Возможно возникновение парадоксальной эмболии, при попадании тромба в артерии большого круга через открытое овальное окно, открытый артериальный проток, дефекты межпредсердной или межжелудочковой перегородки. Реже причинами острой окклюзии сосудов конечностей выступают предшествующие операции на артериях, отморожения, электротравмы, заболевания системы крови (лейкозы, полицитемия), экстравазальная компрессия, сосудистые спазмы.
Факторами риска острой окклюзии сосудов конечностей служат заболевания периферических сосудов: облитерирующий атеросклероз, облитерирующий эндартериит, неспецифический аортоартериит (болезнь Такаясу), узелковый периартериит. Фрагментация и мобилизация первичного тромбоэмбола может происходить при изменении ритма сердца и силы сердечных сокращений, перепадах АД, физическом и психическом напряжении, приеме некоторых лекарств и др. В 5-10% случаев не удается выявить источник эмболии ни при клиническом обследовании, ни на аутопсии.
Патогенез
Острые ишемические расстройства, развивающиеся при окклюзии сосудов конечностей, обусловлены не только механическим фактором (внезапной закупоркой артерии эмболом), но и артериальным спазмом. В кратчайшие сроки после окклюзии и спазма артерии в просвете сосуда формируется тромб. Условия для тромбообразования создаются в связи с уменьшением скорости кровотока, гиперкоагуляцией и изменениями сосудистой стенки. Распространяясь в дистальном и проксимальном направлениях, тромб последовательно обтурирует коллатерали, еще более усугубляя картину острой ишемии.
Первичное формирование артериального тромба происходит в сосудах с уже измененной стенкой. Факторами местного тромбообразования выступают повреждение эндотелия, замедление скорости регионарного кровотока, нарушение свертываемости крови.
Ишемические расстройства в пораженной конечности при острой окклюзии сосудов патогенетически связаны с кислородным голоданием тканей, нарушением всех видов обмена и выраженным ацидозом. Вследствие гибели клеточных элементов и повышенной клеточной проницаемости развивается субфасциальный мышечный отек, усиливающий нарушения кровообращения.
Классификация окклюзий сосудов
Среди окклюзирующих поражений артериальных сосудов на первом месте по частоте возникновения стоит острая окклюзия мезентериальных сосудов (40%), на втором – окклюзия артерий головного мозга (35%), на третьем – тромбоэмболия бифуркации аорты и артерий конечностей (25%). В порядке убывания частоты встречаемости острые окклюзии сосудов конечностей располагаются следующим образом: окклюзии бедренных артерий (34-40%), подвздошных артерий и бифуркации аорты (22-28%), подколенных артерий (9-15%), подключичных и плечевых артерий (14-18%), артерий голени.
В практике встречаются одиночные и множественные тромбоэмболии артерий. Последние могут быть многоэтажными (разноуровневые тромбоэмболии в одной артерии), комбинированными (тромбоэмболы в артериях разных конечностей) и сочетанными (при поражении артерий конечностей и церебральной или висцеральной артерии).
Ишемические изменения, обусловленные острой окклюзией сосудов конечностей, проходят несколько стадий: На стадии ишемии напряжения признаки нарушения кровообращения в покое отсутствуют и появляются лишь при нагрузке.
I степень – чувствительность и движения в конечности сохранны:
- IA – похолодание, парестезии, онемение конечности
- IБ – боли в дистальных отделах конечности в покое.
II степень – возникают расстройства движения и чувствительности конечности:
- IIА – парез конечности (снижение мышечной силы и объема активных движений в дистальных отделах)
- IIБ – паралич конечности (отсутствие активных движений)
III степень – развиваются некробиотические явления:
- IIIА – субфасциальный отек
- IIIБ – парциальная мышечная контрактура
- IIIВ – тотальная мышечная контрактура
Степени ишемии конечности учитываются при выборе метода лечения острой окклюзии сосудов.
Симптомы окклюзии сосудов
Острая окклюзия сосудов конечностей проявляется симптомокомплексом, обозначаемым в англоязычной литературе как «комплекс пяти P» (рain – боль, рulselessness – отсутствие пульса, рallor – бледность, рaresthesia – парестезии, рaralysis – паралич). Наличие хотя бы одного из этих признаков заставляет думать о возможной острой окклюзии сосудов конечностей.
Внезапная боль дистальнее места окклюзии возникает в 75-80% случаев и обычно служит первым признаком острой окклюзии сосудов конечностей. При сохранности коллатерального кровообращения боль может быть минимальной или отсутствовать. Чаще боль носит разлитой характер с тенденцией к усилению, не стихает при изменении положения конечности; в редких случаях спонтанного разрешения окклюзии боль самостоятельно исчезает.
Важным диагностическим признаком острой окклюзии сосудов конечностей является отсутствие пульсации артерий дистальнее места окклюзии. При этом конечность вначале бледнеет, затем приобретает цианотический оттенок с мраморным рисунком. Кожная температура резко снижена – конечность холодная на ощупь. Иногда при осмотре выявляются признаки хронической ишемии – морщинистость и сухость кожи, отсутствие волос, ломкость ногтей.
Расстройства чувствительности и двигательной сферы при острой окклюзии сосудов конечностей проявляются онемением, ощущением покалывания и ползания «мурашек», снижением тактильной чувствительности (парестезиями), снижением мышечной силы (парезом) или отсутствием активных движений (параличом) сначала в дистальных, а затем в проксимальных суставах. В дальнейшем может наступить полная обездвиженность пораженной конечности, что указывает на глубокую ишемию и является грозным прогностическим признаком. Конечным результатом острой окклюзии сосудов может стать гангрена конечности.
Диагностика острой окклюзии сосудов конечностей
Диагностический алгоритм при подозрении на острую окклюзию сосудов конечностей предусматривает проведение комплекса физикальных, лабораторных, инструментальных исследований. Пальпация пульса в типичных точках (на тыльной артерии стопы, в подколенной ямке, на заднебольшеберцовой и бедренной артерии и др.) выявляет отсутствие пульсации артерии ниже окклюзии и ее сохранение выше участка поражения. Важную информацию при первичном обследовании дают функциональные пробы: маршевая (проба Дельбе-Пертеса), коленный феномен (проба Панченко), определение зоны реактивной гиперемии (проба Мошковича).
Лабораторные исследования крови (коагулограмма) при острой окклюзии сосудов конечностей обнаруживают повышение ПТИ, уменьшение времени кровотечения, увеличение фибриногена. Окончательная диагностика острой окклюзии сосудов конечностей и выбор лечебной тактики определяются данными УЗДГ (дуплексного сканирования) артерий верхних или нижних конечностей, периферической артериографии, КТ-артериографии, МР-ангиографии.

КТ-ангиография брюшной аорты и ее ветвей. Полная окклюзия просвета левой внутренней подвздошной артерии
Дифференциальная диагностика проводится с расслаивающейся аневризмой брюшной аорты и острым тромбофлебитом глубоких вен.
Лечение острой окклюзии сосудов конечностей
При подозрении на острую окклюзию сосудов конечностей пациент нуждается в неотложной госпитализации и консультации сосудистого хирурга. При ишемии напряжения и ишемии IА степени проводится интенсивная консервативная терапия, включающая введение тромболитиков (гепарин внутривенно), фибринолитических средств (фибринолизина, стрептокиназы, стрептодеказы, тканевого активатора плазминогена), антиагрегантов, спазмолитиков. Показаны физиотерапевтические процедуры (диадинамотерапия, магнитотерапия, баротерапия) и экстракорпоральная гемокоррекция (плазмаферез).
При отсутствии положительной динамики в течение 24 ч от момента возникновения острой окклюзии сосудов конечностей необходимо выполнение органосохраняющей хирургической операции – тромбэмболэктомии из периферической артерии с помощью баллонного катетера Фогарти или эндартерэктомии.
При ишемии IБ-IIБ степеней необходимо экстренное вмешательство, направленное на восстановление кровотока: эмбол- или тромбэктомия, обходное шунтирование. Протезирование сегмента периферической артерии проводится при непротяженных острых окклюзиях сосудов конечностей.
Ишемия IIIА-IIIБ степеней является показанием к экстренной тромб- или эмболэктомии, обходному шунтированию, которые обязательно дополняются фасциотомией. Восстановление кровообращения при ограниченных контрактурах позволяет выполнить отсроченную некрэктомию или последующую ампутацию на более низком уровне.
При ишемияи IIIВ степени операции на сосудах противопоказаны, поскольку восстановление кровотока может привести к развитию постишемического синдрома (аналогичному травматической токсемии при синдроме длительного раздавливания) и гибели больного. На данной стадии выполняется ампутация пораженной конечности. В послеоперационном периоде продолжается антикоагулянтная терапия для предупреждения ретромбоза и повторной эмболии.
Прогноз и профилактика
Важнейшим прогностическим критерием при острой окклюзии сосудов конечностей является фактор времени. Ранняя операция и интенсивная терапия позволяют восстановить кровоток в 90% случаев. При поздно начатом лечении или его отсутствии наступает инвалидизация вследствие утраты конечности или летальный исход. При развитии реперфузионного синдрома гибель может наступить от сепсиса, почечной недостаточности, полиорганной недостаточности.
Профилактика острой окклюзии сосудов конечностей заключается в своевременном устранении потенциальных источников тромбоэмболии, профилактическом приеме антиагрегантов.
Источник
Операции на артериальных, венозных и лимфатических сосудах составляют крупный раздел современной хирургии и во многих случаях являются жизнесохраняющими.
Современный этап сосудистой хирургии характеризуется широкими диагностическими возможностями, а также разработкой различных видов и способов протезирования и шунтирования артерий и вен.
Большим достижением следует считать разработку микрохирургии – хирургии под микроскопом, позволяющей восстанавливать кровоток даже в мелких сосудах диаметром 0,5-3 мм.
История сосудистой хирургии начинается с глубокой древности и сохранила важнейшие ее имена. С именами Антилуса и Филагриуса (III-IY в) связаны классические способы операций при аневризмах сосудов. Массовое применение лигатуры началось в эпоху развития огнестрельного оружия. Приоритет принадлежит Амбруазу Парэ, который первым внедрил в 16 веке перевязку артерий на протяжении. В этом году исполнилось 310 лет инструменту для проведения лигатуры под сосуд – лигатурной игле Дешана.
Первым хирургом, сшившим сосудистую стенку (1759 г.), был Хелоуел (Helowel), a разработка современного сосудистого шва принадлежит Каррелю (Carrel, 1912г.).
Одним из основоположников сосудистой хирургии был И.В. Буяльский. В 1828 году он выпустил труд: «Анатомико-хирургические таблицы, объясняющие производство операций перевязывания больших артерий, рисованные с натуры и выгравированные на меди, с кратким анатомическим описанием оных и объяснением производства операций».
Большой вклад внес Н.И. Пирогов. Его труд «Раны сосудов и травматические кровотечения» вошел в историю хирургии, как основной труд по этому вопросу.
Ориентировочная анатомия артериальных и нервных стволов.
Анатомия сосудов достаточно детально была описана Н.И. Пироговым в его фундаментальном труде «Хирургическая анатомия артериальных стволов и фасций». В соответствии с так называемыми законами Н.И. Пирогова, описанными в его книге «Хирургическая анатомия артериальных стволов и фасций», все магистральные артерии вместе с сопутствующими венами и нервами заключены в фасциальные футляры или влагалища (1 закон). Стенки этих футляров образованы собственными фасциями, покрывающими прилегающие мышцы (2 закон). На разрезе влагалища имеют форму треугольника, основание которого обращено кнаружи. Вершина же влагалища непременно фиксируется к кости “непосредственно или посредственно”, как писал Н.И. Пирогов (3 закон). Н.И. Пирогов обращает внимание на “белые полоски”, образованные на стыках сращения фасций, образующих сосудисто-нервные влагалища, по которым можно ориентироваться при подходе к артериальному стволу.
Проекционные линии основных сосудистых и нервных стволов.
Подключичная артерия справа отходит от tr. brachiocephalis, слева от аорты. Проецируется по середине ключицы.
Подмышечная артерия проецируется по внутреннему краю m. coracobrachialis, по Пирогову – это передняя граница роста волос, а также это линия, делящая подмышечную ямку на переднюю и среднюю трети.
Плечевая артерия проецируется от середины подмышечной ямки к медиальному надмыщелку плеча, что соответствует sulcus bicipitalis.
Локтевые артерия и нерв проецируются от медиального надмыщелка плеча до гороховидной кости. Артерия соответствует этой линии в нижних 2/3 предплечья.
Лучевая артерия, поверхностная ветвь лучевого нерва проецируются от середины локтевого сгиба до шиловидного отростка луча.
Наружная подвздошная артерия проецируется от пупка к середине паховой связки.
Бедренная артерия проецируется от середины паховой складки к медиальному надмыщелку бедра.
Подколенная артерия проецируется по линии, проведенной от верхнего угла подколенной ямки к нижнему углу.
Передняя большеберцовая артерия проецируется от середины расстояния между головкой малоберцовой кости и большеберцовой бугристости к середине расстояния между лодыжками. Проходит вместе с глубоким малоберцовым нервом.
Задняя большеберцовая артерия проецируется от точки, находящейся на 2 см сзади от медиального края большеберцовой кости до середины расстояния между медиальной лодыжкой и ахилловым сухожилием. Вместе с ней проходит большеберцовый нерв.
Тыльная артерия стопы проецируется от середины расстояния между лодыжками до первого межпальцевого промежутка.
Латеральная подошвенная артерия проецируется от середины пятки к третьему межпальцевому промежутку.
Медиальная подошвенная артерия проецируется от середины медиальной половины подошвы до первого межпальцевого промежутка.
Из болезней артерий, подлежащих хирургическому лечению, выделим пять основных видов.
I. Пороки развития и аномалии: коарктация аорты, незаращение артериального (Боталлова) протока, комбинированные пороки сердца и сосудов, сосудистые опухоли (родимые пятна), синдромы сдавления при шейном ребре.
II. Аортоаортиты: болезнь Такояси, болезнь Рейно, облитерирующий эндартериит, тромбангиит (болезнь Бюргера).
III. Атеросклероз и его последствия: ишемические болезни сердца, мозга, гангрена конечностей, тромбозы и аневризмы артерий.
IV. Травмы: ранения сосудов, травматические аневризмы.
V. Окклюзии: острые и хронические, эмболии и тромбозы. Операции при окклюзиях артерий относятся к неотложным. Острые эмболии любой локализации обязан уметь диагностировать каждый врач и владеть техникой эмболэктомии.
Рассмотрим вначале общие хирургические операции на сосудах.
Группы операций.
Реконструктивные или восстановительные.
Паллиативные, улучшающие кровообращение.
Операции на других органах и структурах, улучшающие кровообращение.
Ампутации.
Сосудистый шов.
Первая работа по сосудистому шву принадлежит А.И. Ясиновскому – 1889 г. До и после него были единичные случаи наложения сосудистого шва.
Технику сосудистого шва ручным способом разработал французский хирург Алексис Каррель вместе с Гутри в 1902 г. А. Каррель, интенсивно занимавшийся пересадкой органов, полагал, что успех трансплантации более всего зависит от правильно наложенных сосудистых швов, которые не должны приводить к образованию тромбов, как правило, губящих пересаженный орган. Это естественное для того времени заблуждение А. Карреля по поводу истинных (иммунных) причин отторжения чужеродных тканей, однако, привело к созданию классического метода сосудистого шва, который был отмечен в 1912 г. Нобелевской премией. А. Каррель сформулировал главные условия успеха сосудистого шва:
1) интима при сшивании стенок сосуда должна плотно прилегать к интиме;
2) наложение сосудистого шва следует проводить без травмирования эндотелия сшиваемых сосудов;
3) при сшивании сосуда нельзя сужать его просвет;
4) при сшивании необходимо достичь герметичности и достаточной прочности шва;
5) профилактика образования тромбов: шовный материал не должен находиться в просвете сшиваемых сосудов.
Классификация сосудистых швов.
Обвивные швы Карреля, Морозовой и др.; анастомоз между отрезками сосудов создают непрерывным швом.
Выворачивающие швы. Непрерывный матрацный шов.
Инвагинационные швы, предложенные Мерфи в 1897 г.
Различные способы укрепления анастомозов при помощи рассасывающихся протезов.
При сшивании стенки сосуда, поврежденной на 1/3 окружности, шов называется боковым. Если повреждено более 2/3 окружности сосуда, шов называется циркулярным.
Сегодня существует множество модификаций как ручного, так и инструментального шва. Упомяну инвагинационный шов Г.М. Соловьева, при котором затягивание нитей шва, проведенных через обе стенки сшиваемого сосуда, приводит к непременному плотному соприкосновению интимы.
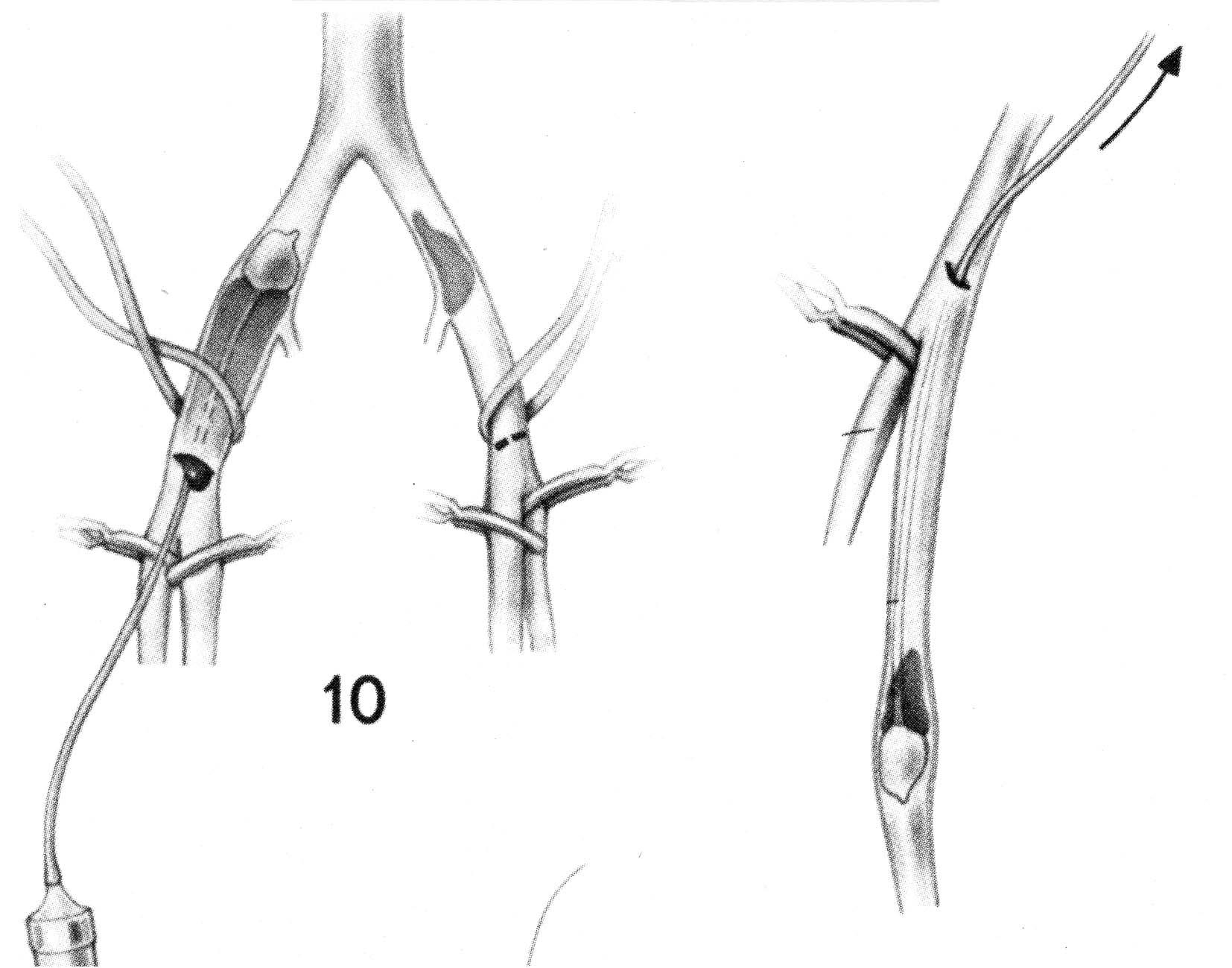
Этапы наложения сосудистого шва.
Мобилизация сосуда.
Ревизия мягких тканей, первичная хирургическая обработка раны.
Подготовка концов сосуда к наложению шва.
Наложение сосудистого шва.
Пуск кровотока по сосуду, проверка герметичности шва и проходимости сосуда.
Опыт перевязок магистральных артерий, накопленный во время Второй мировой войны, позволил сделать ряд важных заключений. Одно из них состоит в том, что при ранении артерии следует непременно попытаться восстановить непрерывность сосудистого русла. Перевязка магистральной артерии, даже в относительно благоприятном месте с точки зрения развития коллатерального (окольного) кровообращения, всегда опасна и сопровождается или некрозом или в лучшем случае тяжелым ишемическим синдромом, который получил название «болезнь перевязанного сосуда».
При повреждении стенки артерии возможно 1) наложение бокового сосудистого шва, 2) резекция поврежденного участка с наложением анастомоза. При обширном повреждении сосудистого ствола возможна 3) резекция с протезированием артерии. Для протезирования применяются пластмассовые, тканные или плетеные сосуды соответствующей формы и диаметра. Они характеризуются хорошими биологическими и физическими свойствами. Протезы снаружи прорастают фиброцитами, изнутри сетью кровеносных сосудов с образованием эндотелия.
Окклюзии сосудов.
Острая и хроническая закупорка (окклюзия) артерий связана с образованием внутрисосудистых тромбов и их миграцией по току крови. Три главных условия тромбообразования определил один из основоположников патологической анатомии Р.Вихров: 1) повреждение стенки артерии (например руптура атеросклеротической бляшки); 2) нарушение свертывания крови и 3) замедление кровотока.
Диагноз острой эмболии ставится на основании 5 главных симптомов:
боль, бледность, парестезия, паралич и отсутствие пульса. В английской литературе этот комплекс симптомов обозначают как “пять пэ” (5 “р”) (pain, pallor, parastesia, paralysis, puls).
Эмболэктомия относится к срочным операциям, ее необходимо произвести не позже 6-8 часов от начала окклюзии во избежание гангрены конечности. Выделяют прямую и непрямую эмболэктомии.
При прямой эмболэктомии стенку артерии рассекают прямо над эмболом и выдавливают его из просвета сосуда.
При непрямой эмболэктомии применяется катетер Фоггарти. Он представляет собой тонкую гибкую трубку с надувным баллоном на конце. Катетер проводится за эмбол, баллончик раздувают при помощи шприца и извлекают катетер вместе с тромбом. В зависимости от направления тока крови может быть антеградное и ретроградное удаление тромба.

Соседние файлы в предмете Оперативная хирургия и топографическая анатомия
- #
- #
- #
- #
15.02.201610.45 Mб1038Николаев. Оперативная хирургия и топографическая анатомия (2007).pdf
- #
- #
- #
15.02.201627.28 Mб1528Островерхов. Оперативная хирургия и топографическая анатомия (1996).djvu
- #
15.02.201635.22 Mб1825Сергеенко. Топографическая анатомия и оперативная хирургия. Том 1 (2002).djvu
- #
- #
- #
Источник
