Операция на клапан сердца через сосуды
.jpg)
Клапанный аппарат сердца обеспечивает правильную гемодинамику и ток крови из полостей органа в крупные магистральные сосуды. Пороки сердца и дефекты клапанов нарушают кровообращение, что приводит к острой сердечной недостаточности. Неполадки становятся хроническими и представляют угрозу для жизни человека. Хирургически возможно заменить разрушенные клапаны имплантатом. Операцию делает бригада кардиохирургов. После протезирования показана реабилитация для улучшения самочувствия.
Показания к протезированию
Для нормального кровотока необходима согласованная работа клапанного аппарата. Митральный, аортальный, трехстворчатый и клапан легочной артерии обеспечивают ток крови из камер сердца в аорту и легочный ствол, выполняя главную роль к гемодинамике. При разрушении их створок, сужении или неполном смыкании кровь поступает в сосуды в недостаточном количестве, что приводит к прогрессирующей сердечной недостаточности. Единственный способ улучшения состояния пациента – оперативное устранение дефекта и установка механического или биологического имплантата. Замена клапана на сердце и протезирование показаны при выявлении:
- врожденной или приобретенной сердечной патологии, порока сердца;
- постинфарктной патологии, аневризмы;
- пролапса, стеноза или недостаточности;
- атеросклеротического поражения;
- заболевания ревматической этиологии;
- атрезии клапана;
- инфекционного эндокардита и септического поражения;
- фиброзных рубцов или спаек на створках;
- кальциноза и уплотнения.
Клинические признаки, свидетельствующие о необходимости операции:
- снижение толерантности к физическим нагрузкам;
- возникновение одышки, невозможность спать в горизонтальном положении, появление влажных хрипов в нижних отделах легких (вследствие повышения давления в малом кругу кровообращения);
- визуализация на ультразвуковом исследовании тромбов в полостях сердца;
- расширение полостей сердца на эхокардиографии (левое предсердие более 40 мм);
- возникновение аритмий (экстрасистолия, блокады).
Методики выполнения и техники операции
Перед оперативным вмешательством проводят лабораторные и инструментальные исследования для определения противопоказаний и степени риска возникновения нежелательных последствий.

Назначают такие анализы:
- общий и биохимический крови;
- коагулограмму;
- печеночные пробы (АСТ, АЛТ, билирубин);
- крови на вирусные гепатиты и ВИЧ;
- сахар крови (для исключения сахарного диабета);
- рентгенографию органов грудной полости;
- УЗИ сердца.
Для протезирования используют два вида клапанов:
- Механические, изготовленные из специальных сплавов с добавлением графита или синтетического силикона. Механизм таких имплантатов: шариковый, лепестковый с двумя или тремя створками, вентельный по типу наклонного диска. Они износостойкие, однако, требуют приема определенных лекарств после операции.
- Биологические, изготовленные из аллотрансплантата пациента, свиного или лошадиного ксенотрансплантата. Наиболее часто используют ткани животного происхождения. Показаны при тяжелой сердечной патологии с непереносимостью антикоагулянтов, пожилым людям.
Операция на сердце по замене клапана бывает открытой с наложением скоб и швов или малоинвазивной. Во втором случае не проводят обширное вмешательство: доступ получают катетерами и стентом через пунктированную вену и небольшой разрез на бедре.
- При открытой операции протезируют все клапаны. Делают стернотомию – рассечение кожи и грудной кости до сердца. Через разрез предсердия или желудочка получают доступ к пораженному клапану. Имплантат устанавливают на место разрушенного, фиксируют швами. Рассеченный участок ушивают, накладывают скобы и проволочные швы сращения и заживления.
- К малоинвазивным методам относится трансапикальное протезирование. Выполняют небольшой разрез в межреберном промежутке справа и малый на сердце, через который вводят проводник с камерой, катетер и имплантат. Используют для замены митрального и трикуспидального клапана.
- Протезирование через бедренную вену наиболее щадящее, используют для аортального клапана. Не нужен аппарат искусственного кровообращения. После седации катетер со сложенным клапаном через небольшой разрез на бедре вводят в сосуд и продвигают до полостей сердца под контролем рентгена. Достигнув клапана, хирурги раздувают сосуд баллоном, и имплантированный элемент самостоятельно заполняет просвет.

Противопоказания к имплантации
Протезирование не рекомендуют при:
- остром нарушении кровообращения;
- декомпенсированной сердечной недостаточности с ФВ<25- 20%;
- обострении астмы;
- диабете и почечной недостаточности;
- интоксикации на фоне вирусных или инфекционных заболеваний;
- печеночной недостаточности в стадии декомпенсации.
Выбор метода протезирования зависит от случая пациента, его основного диагноза, предполагающегося масштаба оперативного вмешательства и вердикта врача-кардиохирурга. При противопоказаниях к срочной операции требуется поддерживающая терапия для подготовки больного.
Реабилитация и возможные осложнения
По окончании успешно проведенного протезирования двое суток пациент находится в интенсивной терапии. Это необходимо для восстановления сил после наркоза, анестезии и седации. Срок пребывания в реанимации составляет двое-трое суток, далее в стационаре три-четыре недели. За это время происходит заживление раны на грудине, адаптация организма к гемодинамике после протезирования. На протяжении всего периода врач регулярно измеряет артериальное давление, оценивает на УЗИ состояние сердца, шва.
После малоинвазивной замены восстановление занимает не более семи-десяти дней. Учитывая малые размеры раны, заживление происходит быстрее, с менее выраженным болевым синдромом.
Реабилитация в послеоперационный период включает:
- Ограничение физической нагрузки в первую неделю.
- Постепенное увеличение двигательного режима в течение первых двух недель.
- Назначение лекарственной терапии для предупреждения тромбоза, закупорки клапана тромбом.
- Индивидуальный подбор режима нагрузок после восстановления гемодинамики.
- Специальную диету и контроль над состоянием.
Наиболее часто после протезирования беспокоят:
- общая слабость;
- иногда возникающее головокружение;
- головная боль;
- ноющая боль в области шва;
- периодические боли в сердце;
- отеки ног;
- нарушение сна.
Как правило, такие осложнения не постоянны и проходят в течение четырех-пяти недель после операции.
При ухудшении состояния обращаются к кардиологу или хирургу. Раннее обследование предупреждает оперативные последствия замены сердечного клапана и улучшает жизнь пациента.
Выводы
Прогноз протезирования благоприятный. Оперативное устранение пороков сердца, стеноза и недостаточности клапанов сердца снижает риск инвалидности, смерти от сердечной недостаточности и ощутимо улучшает самочувствие. После операции риск летального исхода связан с тромбозом крупных сосудов или участка имплантированного клапана. Крайне важно соблюдать рекомендации и назначения врача. Реабилитация в условиях санатория или кардиологического лечебного учреждения помогает поддерживать хорошее самочувствие долгие годы после оперативного вмешательства.
Источник

При определенных сердечных патологиях человеку рекомендуется оперативное устранение проблемы. Например, с учётом индивидуальных показаний проводится замена клапана на сердце. Хирургическая коррекция (имплантация и пр.) широко распространена.
Когда назначается замена клапанов
Она показана при возникновении симптомов, указывающих на сердечную недостаточность:
- возникновение одышки;
- сердечные отёки, боли;
- тахикардия;
- астматические проявления.
Если эффект терапевтического лечения недостаточен, для восстановления кровообращения рекомендуется операция на сердце.
Показаниям для неё являются:
- врождённые дефекты;
- поражение в результате инфекции;
- отсутствие необходимой плотности;
- нарушения в створках (сморщивание, укорачивание, сужение отверстий);
- наличие рубцовой ткани (фиброз);
- отсутствие возможности рассечения спаек.
Операция признаётся эффективной и безопасной.
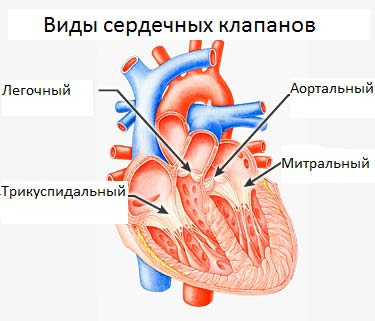
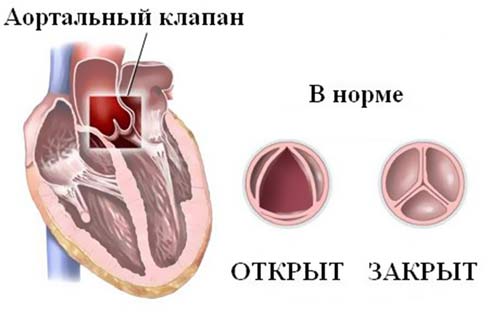
Аортальный клапан
Это анатомическое формирование, способствующее прекращению сообщения левого желудочка (ЛЖ) с аортой в период расслабления мышцы сердца (диастолы). Створки этого клапана смыкаются плотно во время удара струи крови, предотвращая её движение из аорты назад в желудочек. Площадь его в норме равна 3-4 см ².
Дефекты врождённые либо приобретённые провоцируют опасность:
- трещин;
- рубцов;
- уплотнений;
- сжатий.
Совокупность данных факторов вызывает пороки сердца.
Аортальные сердечные пороки
При отклонениях от нормы возникают аортальные пороки: комбинированный, стеноз, недостаточность.
Стеноз
Клапанные створки подвергаются сращиванию с уменьшением отверстия. Отведение крови из области желудочка затрудняется.

Признаки стеноза:
- гипертрофия ЛЖ при исключении гипертензии артериальной и размере перегородки 15 мм и более;
- объём выброса крови в аорту менее 50%;
- сокращение площади отверстия до 1 см и менее.
Давление на участке между аортой и желудочком составляет больше 40 единиц.
Недостаточность
Створки не могут полностью смыкаться вследствие повреждения, и кровь из аорты способна проникать назад в желудочек.
Показатели недостаточности для операции:
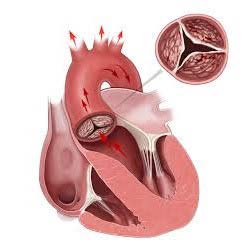
- объём выброса крови в аорту менее 50%;
- объём обратного тока крови больше 60 мл за период сердечного сокращения;
- расширение полости левого желудочка до 75 мм.
Практикуется открытый способ вмешательства с общим наркозом.
Комбинированный порок возникает как итог сочетания стеноза с недостаточностью.
Митральный клапан
Он представлен в виде двух створок между предсердием и ЛЖ. Из первого во второй проникает кровь. При сжимании желудочка клапан закрыт. Кровь в этот момент выталкивается не в предсердие, а через аорту в область сосудов.
Замена его малоинвазивными способами занимает примерно три часа. Открытый метод применяется в тяжелых случаях.
Методы коррекции
Эндоваскулярный метод предполагает введение в надрезы бедренной артерии (либо плечевой) при местном обезболивании катетера с протезом. При опасных дефектах эндоваскулярная замена неприменима.
Миниторакотомия – это замена митрального клапана. При этом применяется аппарат искусственного кровообращения. Полностью грудная клетка не вскрывается, выполняется лишь несколько разрезов. Анестезия назначается общая.
Виды искусственных клапанов
Они различаются по составу и способу изготовления.

Биологический
Биологический клапан делается из натуральных тканей свиней, других животных и внедряется на срок до 15 лет. После этого замена повторяется.
Преимущества: не требуется вскрытие грудной клетки, назначение антикоагулянтов предусматривается лишь на 3 месяца.
Недостаток: быстрая изнашиваемость (12-15 лет).
Механический
Он специально изготавливается с применением гипоаллергенных материалов, таких как пластик и металл. Подобные клапаны устанавливаются бессрочно.
Достоинства: долговечность, устойчивость.
Недостатки: обязательность обеспечения открытого доступа к сердцу, пожизненная антикоагулянтная терапия.
Донорские клапаны практикуются довольно редко.
Особенности подготовки к операции
При подготовке к операции нужно выполнять следующие рекомендации:

- Провести соответствующую диагностику, которая может включать:
- эхокардиографию;
- лабораторные исследования мочи, крови (общий и биохимический анализы);
- рентген грудной клетки;
- исследование крови на свёртываемость;
- ЭКГ;
- УЗИ сердца.
- Воспользоваться консультациями специалистов, которые примут непосредственное участие в операционном процессе:
- анестезиолог;
- кардиолог;
- хирург;
- специалист по респираторной терапии;
- средний медицинский персонал.
- За 8 часов до операции полностью отказаться от пищи. Перед этим в течение суток употреблять лёгкую пищу во избежание перегрузки сердца.
- Подготовиться психологически, заручиться поддержкой родственников.
Перед операцией следует отдохнуть, выспаться. Душ принять не позднее чем за 8 часов до вмешательства.
Очерёдность на операцию и её стоимость
Протезирование клапанов сердца возможно сделать бесплатно, за счёт государства. Но для этого необходимо зарегистрироваться в очереди. Льготы предоставляются по экстренным показаниям.
.jpg)
Платные варианты осуществляются быстрее, однако отличаются дороговизной.
Средняя стоимость имплантата около полутора тысяч долларов, сама операция оценивается от 70 до 400 тысяч рублей, в отдельных клиниках и более.
Патологии сердца, требующие оперативного вмешательства, относятся к заболеваниям, подлежащим квотированию. Однако каждой клинике выдаётся Минздравом РФ лишь определённое количество бюджетных квот, которые распределяет комиссия.
Последовательность операции
Операция по замене сердечного клапана начинается после специальной подготовки (дыхательная гимнастика, клизма и др.) и введения аппаратов для наркоза.
Сложность замены аортального клапана
Протезирование аортального клапана сердца осуществляется на открытом органе. После вскрытия груди сердце подключается к искусственному кровотоку. Без обязательного раскрытия процедура проводится при тяжёлом состоянии пациента, нестабильной гемодинамике.
Методики такого оперативного вмешательства предусматривают осуществление доступа к органу через область бедренной вены. За процессом наблюдают на специальном экране с помощью контрастирования сосудов.
Биологический материал позволяет после приёма антикоагулянтов в течение трёхмесячного срока после операции в последующем обходиться без них.
Этапы операции
После специальной подготовки (она описана выше) и введения общей анестезии хирургическое вмешательство предусматривает следующие этапы:
.jpg)
- обработка операционного поля;
- продольное рассечение грудины, вскрытие полости перикарда;
- подключение механизма искусственного кровообращения;
- манипуляции на сердце (удаление поражённого клапана);
- установка (вживление) искусственного протеза;
- контроль функций вживлённого протеза, проверка швов;
- отключение искусственного кровотока, «запуск» сердца;
- наложение швов.
Процедура проходит под общим наркозом. Обработка миокарда на всём протяжении операции (не менее 2 часов) производится холодным физраствором.
По окончании процесса прооперированный человек направляется в реанимацию. Ему не позволяется вставать двое суток. Вначале сохраняется боль за грудиной, высокая утомляемость. На пятый день пациент моет быть выписан. Обработка швов проводится ежедневно. Удаляются они на 7-10 день.
Восстановление после операции
Современные операции по вживлению клапана осуществляются с минимальным риском. Из стационара выписывают человека на пятые-шестые сутки, если отсутствуют осложнения. Однако перенесший данную процедуру человек должен изменить свой стиль жизни.
Важной является реабилитация после операции. Двигательный режим должен быть щадящим:

- при посадке ноги держать под прямым углом в области колен, не скрещивать их;
- прежде чем встать со стула, следует продвинуться к краю;
- прежде чем встать с кровати, сначала перекатиться на бок;
- для поднимания предметов снизу не наклоняться, а присаживаться.
Добавлять новые движения следует постепенно, в щадящем режиме. В первое время могут отекать ноги, нарушаться сон и аппетит, возникать расстройства зрения.
Приступы депрессий могут сменяться чрезмерной весёлостью. Но явления эти временные. Жизнь после операции быстро входит в привычное русло.
При грамотной реабилитации через несколько месяцев (полгода) пациент восстанавливает нормальную работу сердца и чувствует себя здоровым.
Важно ежегодно проходить плановые обследования, лечение, обеспечить правильное диетическое питание, практиковать восстановительную физкультуру, важную для дыхания. В продолжение 2-4 недель надо выполнять реабилитационные предписания, назначенные доктором, контролировать жидкостный баланс, регулярно контролировать свое здоровье.
Ежегодные обследования
Они показаны каждому, прошедшему через такую операцию. Диспансерное кардиологическое наблюдение включает:
.jpg)
- ЭКГ;
- эхокардиографию (ЭхоКГ);
- анализы крови (клинический, биохимический);
- рентген.
Кроме того, ежемесячно проводится тест МНО, отражающий показатели системы свёртывания крови. Во время консультации лечащий врач может назначить приём медикаментозных средств, антибиотиков, иммуностимуляторов.
Продукты и медикаменты, богатые кальцием, запрещаются. При любом ухудшении самочувствия к врачу следует обращаться без промедления.
Диетическое питание после операции
В питании нет строгих ограничений, но и злоупотреблять приёмом отдельных продуктов не рекомендуется.
Ограничиваются:

- соль;
- кофейные напитки;
- жиры животного происхождения;
- углеводы.
Рекомендуются:
- масла растительные;
- фрукты, овощи в свежем виде;
- рыба.
В целом диета нестрогая, со стандартными рекомендациями. Употребление же алкоголя требуется сократить до минимума. Курение желательно также ограничить.
Физические нагрузки
Активность в постреабилитационный период практически не ограничивается. Исключить следует лишь чрезмерные нагрузки и занятия соревновательными направлениями спорта.
Консультации врача помогут в этих вопросах каждому индивидуально. Рекомендуются упражнения, ходьба с увеличивающейся нагрузкой, прогулки.
Физическая активность положительно влияет на состояние сосудов, сердца, укрепляет организм в целом. Есть случаи возвращения в профессиональный спорт после операции.
Осложнения и последствия операции
После хирургической замены клапана возможны последствия и осложнения. Наиболее часто встречаются такие:
.jpg)
- нестабильность операционной раны;
- миграция вживлённого протеза;
- инсульт, инфаркт;
- осложнения из-за длительной неподвижности.
При любой операции определённый риск существует. Для профилактики тромбоэмболических осложнений и кровотечений назначаются антикоагулянты с индивидуально подобранной дозой.
В любом случае вживлённые протезы – тела инородные, способные повлиять на свёртываемость крови, формирование тромбов.
О назначении инвалидности и прогнозах
II нерабочая группа определяется на период одного года по завершении операции для восстановления миокарда. В дальнейшем возможно переведение на 3 группу.
При установлении инвалидности индивидуально учитываются когнитивные отклонения (снижение умственных способностей).
Сколько живут с искусственным клапаном? Средняя продолжительность жизни в таком случае составляет примерно 20 лет. Однако теоретически срок действия клапана намного больше (до 300 лет, как утверждают медики).
Противопоказания к операции
В период операции всегда присутствуют риски. Поэтому недуги внутренних органов могут стать препятствием к осуществлению оперативного вмешательства:
.jpg)
- тяжёлые сердечные патологии;
- поражение клапанной ткани инфекционного характера;
- тромбозы;
- обострение ревматизма;
- сложная деформация клапана.
Препятствием может быть также нежелание пациента, запущенность патологии. Главное – рассчитать целесообразность и сохранить жизнь.
Операции по вживлению сердечного клапана в наши дни не редкость. Они проводятся регулярно и успешно, благодаря постоянной модернизации процесса.
Если операция проведена несвоевременно, есть опасность развития патологий вследствие расширения ЛЖ. Это усугубляет сердечную недостаточность. При качественном же проведении операции больше не придётся испытывать боль. Прогнозы благоприятны. Только шрам напомнит о перенесённой процедуре.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
