Операция на лимфатических сосудах

Лимфовенозный анастомоз – микрохирургическая операция по созданию пути оттока для лимфы ниже места его блокирования. Эта операция позволяет полностью устранить отек руки и кисти при развитии отека после операции мастэктомии. Эффект от подобного вмешательства лучше, если операция произведена до формирования грубого фиброзного перерождения подкожной клетчатки. Смысл вмешательства заключается в прямом соединении лимфатического сосуда с подкожной веной.
Операция технически очень сложная, но может проводится под местной анестезией. Своевременное вмешательство позволяет избавиться от отека после мастэктомии большинству пациентов.
Преимущества Инновационного сосудистого центра
В Инновационном сосудистом центре хирургическим лечением лимфедемы занимаются с 2007 года, с момента открытия лимфологической клиники. Наш центр располагает операционным микроскопом с возможностью увеличения до 40 раз, набором микрохирургических операций. Сосудистые хирурги нашего центра имеют значительный опыт микрохирургических вмешательств на сосудах.
Сочетание возможностей хирургического лечения лимфедемы с наличием стационарного отделения по лечению лимфедемы позволяет достигнуть оптимальных результатов и добиться стойкого снижения лимфатических отеков.
Подготовка к лимфовенозному анастомозу
Для успешного выполнения операции необходимо добиться полного устранения отека с помощью курса консервативной терапии, включающего лимфодренажный массаж и бандажирование.
Перед принятием решения о выполнении лимфовенозного анастомоза необходимо обследовать пациента на предмет распространения опухолевого процесса. Онколог должен дать заключение, что у пациента нет генерализации онкологического заболевания.
Клинические обследования крови и мочи проводятся не позднее, чем за неделю до предполагаемой операции.
Пациенту с помощью УЗИ исследуется подкожная клетчатка, чтобы оценить степень ее изменений и возможность эффекта от операции.
Обезболивание
Операция может проводится под местной анестезией. Для чувствительных пациентов может применяться продленная анестезия плечевого сплетения.
Вмешательство имеет мало хирургических рисков, но мониторирование параметров гемодинамики и оценку состояния анестезиологом это не отменяет.
Как проводится операция лимфовенозного анастомоза
После обработки операционного поля проводится местная анестезия области хирургического доступа. Чаще всего доступ проводится в локтевой ямке по ходу подкожных вен. Лимфатические сосуды визуализируются с помощью операционного микроскопа. Диаметр лимфатического сосуда меньше миллиметра, поэтому он аккуратно выделяется из окружающих тканей. Затем находится сопоставимый по диаметру венозный сосудик.
С помощью увеличения в 40 раз выполняется сшивание лимфатического и венозного сосуда конец в конец несколькими швами тончайшими нитями. Таких анастомозов необходимо выполнить 3-5 и желательно в разных сегментах руки. После выполнения каждого из анастомозов проверяется его проходимость посредством заполнения опустошенной вены лимфатической жидкостью.
Продолжительность операции 4-6 часов, однако проводится она под местной анестезией.
Возможные осложнения
Операция лимфовенозного анастомоза является технически сложным, но безопасным методом лечения. Серьезные осложнения развиваются очень редко.
Чаще всего осложнения связаны с хирургическим доступом:
- Кровотечение из раны – редко бывает серьезным, так как диаметр сосудов с которыми проводится работа очень невелик.
- Нагноение послеоперационной раны – может быть связано с длительной операцией и перерастяжением кожи.
- Рожистое воспаление верхней конечности – может быть следствием операционной раны, лечится антибиотиками
- Лимфоррея из раны – потенциально возможное осложнение, но нами не наблюдалось.
Прогноз после лечения
Операция эффективна у пациенток с лимфедемой после мастэктомии в стадии мягкого отека, который хорошо уходит после курса консервативной терапии. В этом случае клиническое улучшение достигается у 85% прооперированных больных. При наличии выраженного фиброза такое вмешательство для устранения объема тканей малоэффективно, однако по некоторым данным останавливает прогрессирование лимфедемы.
Наблюдение после лечения
После операции пациентки остаются под наблюдением лимфолога. Компрессионный рукав можно начать носить через неделю после операции, после проверки лимфовенозных анастомозов с помощью УЗИ диагностики. Мы обычно оцениваем объем руки через неделю после операции и исходя из этого подбираем степень компрессионного трикотажа.
Источник
Микрохирургическая техника при операциях на лимфатических сосудах и узлах. Микрохирургия нервов.
Микрохирургическая техника при операциях на лимфатических сосудах и узлах. В последние годы объектом оперативных вмешательств, производимых с использованием микрохирургической техники, все чаще является лимфатическая система. Реконструктивные операции на лимфатической системе находят широкое применение при повреждениях грудного протока, реплантации конечности, пересадке органов, лечении лимфостаза.
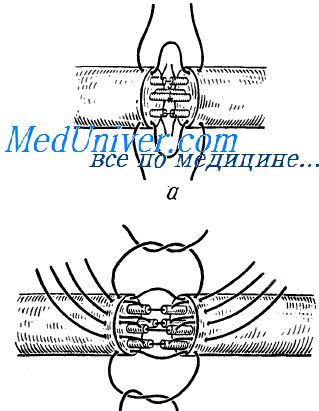
Все известные в настоящее время реконструктивные операции на лимфатических путях, разработанные с целью восстановить отток лимфы, могут быть разделены на три группы: соединение между собой коллекторных лимфатических сосудов; формирование прямых искусственных лимфо-венозных анастомозов; создание анастомозов между лимфатическими узлами. Выполнение операций на лимфатических сосудах представляет определенные трудности. Это обусловлено тем, что эти сосуды имеют рчень тонкую стенку и небольшой (иногда 1—2 мм не более) диаметр просвета. Однако низкое содержание коагулирующих белков в периферической лимфе, уменьшающее вероятность свертывания лимфы внутри сосуда, значительные потенциальные регенераторные возможности повышают эффективность оперативных вмешательств.
Соединение лимфатических сосудов «конец в конец» осуществляет либо с помощью протеза, либо (путем наложения сосудистого шва пo описанной ранее методике. Лимфо-венозные анастомозы формируют либо путем соединения лимфатического сосуда с веной по Методу «конец в конец», «конец в бок», либо лимфатический узел соединяют с веной. При наложении лимфо-венозного анастомоза по типу «конец в конец» в выделенные из окружающих тканей: участки сосудов вводят катетер. Наружу катетер выводят через стенку вены). Концы сосудов соединяют ручным сосудистым швом, после чего катетер удаляют.
Для наложения лимфо-венозного анастомоза «конец в бок» периферический конец вены перевязывают, ее стенку рассекают и также на катетере конец лимфатического сосуда соединяют с боковой стенкой вены.
Удовлетворительные результаты получены при формировании лимфо-венозных анастомозов путем соединения лимфатического узла с веной. Для наложения такого соустья выделяют близлежащую к лимфатическому узлу вену, пересекают ее. Лимфатический узел рассекают поперечно, избегая повреждения приносящих и выносящих лимфатических сосудов. Циркулярным непрерывным или узловым швами сшивают капсулу лимфатического узла с концом вены или с отверстием на боковой стенке вены.

Микрохирургическая техника при соединении периферических нервов.
В результате использования микрохирургической техники появилось новое направление — микронейрохи рургия. Применение микрохирургических методов при операциях на нервах облегчает дифференцировку нормальных и патологических тканей, позволяет улучшить качество наложения эпиневральных швов, соединять мелкие ветви нерва и др. (М. Д. Кирпатовский и соавт.. 1978).
Для соединения пересеченных концов нерва обычно накладывают эпиневральный шов. Однако после сшивания нерва таким швом нельзя быть уверенным в правильное, продольной ориентации нервных пучков, так как они могут отклониться от прямого направления уже после операции. В связи с этим чаще применяют комбинацию эпиневрального шва с периневральным. которая дает возможность сопоставить, соединить и зафиксировать нервные пучки. Операцию начинают с наложения двух направляющих эпиневральных швов. Затем накладывают отдельные швы на пери неврий.
Применяют две методики соединения нервных пучков. При 1-й из них наложенные на периневрий швы за вязывают, сближая культи нервных пучков. Суть 2-й методики состоит в том, что концы нитей, прошивающих периневрий, не завязывают, а в стороне от шва нерва через эпиневрий выводят наружу. Такие швы удаляют через 1 нед. Цель их наложения — сопоставление концов отдельных пучков и обеспечение их правильной продольной ориентации.
Операцию заканчивают наложением эпиневральных швов по окружности соединяемых концов нерва.
Микрохирургическая техника нашла широкое применение при реплантации пальцев и кисти, в оториноларингологии, урологии. Методы микрохирургии все чаще используют при операциях на желчевыводящих путях, жеелудке, а также при пересадке органов и тканей.
– Вернуться в оглавление раздела “Неотложная хирургия.”
Оглавление темы “Сосудистый шов. Соединение сухожилий и нервов.”:
1. Ушивание раны почки. Ушивание ран лоханки. Шов мочеточника.
2. Способ Эммети и Ван Гуна. Мочеточниковые анастомозы. Шов мочевого пузыря. Сосудистый шов.
3. Основные этапы наложения сосудистого шва. Краевые сосудистые швы. Шов Карреля.
4. Шов Полянцева. Шов Морозовой. Шов Сапожникова. Шов Бриана и Жабулея. Шов Дорранса. Шов Соловьева.
5. Шов Кривчикова. Шов Блелока. Протезные способы соединения сосудов. Способ Донецкого.
6. Способ Головко. Способы наложения швов на разнокалиберные сосуды. Швы сухожилий.
7. Классификация сухожильных швов. Основные виды сухожильных швов.
8. Швы нервов. Техника наложения первичного шва нерва.
9. Микрохирургия. Общие принципы микрохирургической техники.
10. Микрохирургическая техника при операциях на лимфатических сосудах и узлах. Микрохирургия нервов.
Источник
Данная операция рекомендована не только в качестве эффективного средства снятия отечности кисти руки после проведенной мастэктомии, но и в роли метода долгосрочного решения проблемы. Хирурги отмечают, что если выполнить вмешательство до старта образования фиброзного перерождения подкожной клетчатки, то результативность процедуры будет максимальной.
Как понять, что операция является необходимой? Прежде всего, по результатам бинтования. Если в ходе бинтования окружность конечности сильно уменьшается, это говорит о большом количестве жидкости. На этом этапе хирургическое вмешательство может дать максимальный результат. Если же после бинтования снижение объемов происходит не так быстро, как ожидалось, значит основу отека представляет фиброзная ткань, жиры или белки. Результаты анастомоза в этом случае будут положительными.
Специалисты нашей клиники при проведении лимфовенозного шунтирования используют международный опыт мировых хирургов. Например, известного японского специалиста Исао Кошима – признанного мирового эксперта в этой области. Именно он в 2003 году усовершенствовал операцию и создал новый стандарт реконструктивной микрохирургии. Его исследования и практика доказали, что ЛВА дает намного более эффективный результат, чем консервативное лечение при помощи пневморукавов и компрессионных чулок. Операции, проводимые по его алгоритму, обеспечивают эффект уменьшения окружности конечности до 47,3%.
Подготовительные мероприятия
С точки зрения технологии, процесс наложения лимфовенозного анастомоза крайне сложен. Поэтому от пациента требуется серьезная подготовка к этому мероприятию, а от клиники – использование высокоточного и надежного оборудования.
В нашей клинике пациент может пройти все необходимые предварительные диагностические процедуры, а также сдать анализы, посетив лабораторию.
Проведение операции
Шунтирование проводится опытным сосудистым хирургом Ульяновым Александром Александровичем, который имеет колоссальный опыт работы и большое количество знаний по микрохирургии. В операционной доктор демонстрирует поистине ювелирное мастерство, ведь диаметры сосудов, с которыми ему приходится иметь дело, не превышают отметку в 0,9 мм.
Шунтирование осуществляется с использованием инновационного операционного микроскопа ТМ Карл Цейсс, который обеспечивает многократное приближение.
В ходе операции пациенту дают общий наркоз. На протяжении всего процесса за состоянием больного следит анестезиолог.
Сосудистый хирург, ведущий операцию, обнаруживает искомый лимфатический сосуд, делает его выделение и сшивание с веной, аналогичной по размеру. Для соединения применяется микрохирургическая нитка, которая по диаметру в 20 раз тоньше человеческого волоса. За одну операцию эксперт может выполнить подобных анастамозов от 2 до 5 штук, причем в разных участках конечности. Далее необходимо проверить, насколько хорошо каждый из анастомозов проходим, чтобы понять, поступает ли жидкость в вену.
Некоторые из пациентов опасаются того, что произойдет прямой сброс лимфы в вену. Но этот страх полностью безоснователен. В нормальном состоянии лимфа и так уходит в вену в районе левой ключицы. Иными словами, лимфовенозное шунтирование является неопасным и даже обеспечивающим природные процессы. Для больных лимфедемой верхних конечностей (переживших мастэктомию) операция является единственным эффективным методом восстановления участка лимфатического русла.
Хирургическое вмешательство этого типа малотравматично. Постоперационный шов имеет размеры 3-4 сантиметра. После заживления он практически не заметен.
Восстановительный этап
Операция шунтирования не представляется опасной для пациентов. Первые признаки эффективности проведенного вмешательства можно заметить уже через 2-4 дня после него. Врач может прописать для улучшения состояния пациента массажные процедуры или гимнастику, благоприятствующие восстановлению лимфотока. Начинать носить компрессионные трикотажные изделия целесообразно не ранее, чем через 3 недели после проведенной операции (во избежание избыточного давления на место анастамоза.
Важно осознавать, что эффективность оперативного вмешательства зависит от стадии лимфостаза, на которой пациент обратился за помощью. Желательно сделать это при первых признаках ухудшения состояния.
Своевременное обращение к врачам позволит сохранить высокое качество жизни или улучшить состояние пациента, избежав более серьезных проблем со здоровьем в дальнейшем.
Для записи на прием к нашему сосудистому хирургу предлагаем звонить по телефону: 8 (910) 916-34-72.
Источник
Лимфаденэктомия – это операция, во время которой удаляются лимфатические узлы. Данный вид хирургического вмешательства не является самостоятельной операцией и проводится в рамках хирургического противоопухолевого лечения. Собственно лимфаденэктомия является одним из главных критериев, который отличает обычную хирургическую операцию от онкологической.
Показания к лимфаденэктомии
Особенностью злокачественной опухоли является способность к метастазированию – распространению за пределы очага первичной локализации. Большинство злокачественных опухолей эпителиального происхождения распространяются с током лимфы, перемещаясь по лимфатическим сосудам. Сначала поражаются близлежащие узлы, их называют лимфоузлами первого порядка. Затем процесс распространяется дальше, захватывая более отдаленные коллекторы.
Удаление лимфатических узлов позволяет сдержать или даже предотвратить метастатическое распространение рака, поэтому такие вмешательства проводятся в рамках радикальных хирургических операций. Это очень кропотливая и скурпулезная работа, которая может занять больше времени, чем непосредственное удаление первичного опухолевого очага.
Все удаленные лимфоузлы направляются в лабораторию, где подвергаются морфологическому исследованию на предмет наличия метастазов. Эти данные необходимы для окончательного определения стадии заболевания, поскольку от этого может зависеть план дальнейшего лечения.
Противопоказания к лимфаденэктомии
Лимфаденэктомия – это обширная травматичная операция, которая может привести к тяжелым осложнениям. Поэтому ведутся исследования, которые позволят более избирательно подходить к отбору пациентов, которым она показана в обязательном порядке.
Одной из таких разработок является биопсия сторожевого лимфатического узла. Сторожевой узел – это лимфатический узел, который первым оказывается на пути распространения опухоли. Его определяют с помощью процедуры картирования, например, вводя пораженные ткани красящее вещество или меченные изотопы. Выявленный сторожевой узел удаляют и отправляют на морфологическое исследование. Если данных о его злокачественном поражении не обнаружено,
то вероятность наличия метастазов минимальна, и лимфодисекция не показана. В противном случае проводят операцию в полном объеме.
Виды операции
Лимфаденэктомии классифицируются в зависимости от локализации первичного опухолевого очага:
- При раке молочной железы проводится подмышечная лимфодиссекция.
- При раке половых органов удаляют тазовые лимфоузлы.
- При раке наружных половых органов удаляют паховые.
- Медиастинальные ЛУ удаляются при раке легких или раке пищевода.
- Парааортальные лимфоузлы удаляются при раке кишечника и половых органов.
Подготовка к операции
Лимфаденэктомии редко проводятся как самостоятельное хирургическое вмешательство, традиционно она является этапом радикального хирургического удаления опухоли. В рамках подготовки к операции пациент проходит обследование, направленное на определение стадии заболевания. Как правило, для этого используются лучевые методы визуализации — УЗИ, КТ, МРТ, ПЭТ КТ. Также может применяться биопсия сторожевого лимфоузла. Кроме того, необходимо стандартное обследование, как перед любой операцией — анализы, ЭКГ, консультации узких специалистов.
Методика проведения лимфаденэктомии
Лимфаденэктомии могут выполняться открытым и эндоскопическим доступом. При открытом способе рассекаются ткани, удаляются лимфоузлы с окружающей их жировой клетчаткой, и полученный материал отправляется для морфологического исследования. Рану послойно ушивают. При эндоскопической технике все манипуляции производятся через небольшие проколы, в которые вставляются видеокамера и манипуляционные инструменты.
При удалении лимфоузлов используются следующие принципы:
- Принцип зональности — лимфатические узлы удаляются в пределах одной анатомической зоны.
- Принцип футлярности — узлы удаляются в пределах анатомических футляров. Это предотвращает метастазирование.
- Принцип моноблочности — лимфоузлы удаляются совместно с окружающими тканями. Это предотвращает интраоперационное метастазирование.
Реабилитация после лимфаденэктомии
Главными функциями лимфатической системы является борьба с чужеродными для организма агентами и выведение лишней жидкости. При удалении лимфатических узлов могут возникнуть проблемы с удалением жидкости, что приводит к развитию лимфедемы — лимфатическому отеку или лимфостазу.
Чтобы этого избежать, пациентам дается ряд рекомендаций, которых следует неукоснительно придерживаться:
- Выполнять лечебную гимнастику в соответствии с полученными инструкциями.
- Приподнимать конечность со стороны которой была выполнена лимфаденэктомия во время сна.
- Избегать повреждения кожи.
- Возвращаться к повседневной активности постепенно, по мере восстановления работоспособности.
После лимфаденэктомии
Главным осложнением после удаления лимфатических узлов является лимфедема — лимфатический отек. Он может образоваться на конечностях или туловище с той стороны, где выполнялось удаление лимфатических узлов.
При этом в пораженном сегменте возникает чувство тяжести, ломота, нарушение подвижности, изменение кожи (отечность, появление вдавлений и ямок). В тяжелых случаях возможно образование слоновости конечности.
К сожалению, не существует правил, которые могли бы полностью предотвратить развитие лимфедемы, но есть рекомендации, которые уменьшают такую вероятность:
- Предотвращение развития инфекций. При инфекционных процессах происходит активация иммунной системы и увеличение продуцирования лейкоцитов и лимфатической жидкости, соответственно важно не допускать развития таких событий. Нужно следить за состоянием кожи, избегать порезов, проколов, ожогов, не использовать обрезной маникюр, травматичные методы эпиляции.
- Регулярное выполнение физических упражнений.
- Поддержание здорового веса тела.
- Отказ от использования ювелирных украшений на стороне поражения, часов и других предметов, которые могут повредить кожу.
При развитии отечности, покраснения и локальном повышении температуры необходимо обратиться к врачу.
Прогноз
Удаление лимфатических узлов проводится по жизненным показаниям. Это позволяет снизить вероятность распространения злокачественной опухоли и провести радикальное хирургическое вмешательство. Для многих пациентов это единственный способ избавиться от рака.
Врачи Европейской клиники проводят лимфаденэктомию в соответствии с современными стандартами лечения с учетом особенностей конкретного клинического случая.
Источник
