Операция на сосуды при атеросклерозе сосудов сердца
Хирургическая операция при атеросклерозе используется для удаления холестериновых бляшек из просвета поврежденного сосуда с последующим восстановлением непрерывности кровотока. Это действенный способ лечения, способный избавить пациента от избыточного наслоения холестериновых составных. Но важно понимать, что хирургия не избавляет от атеросклероза, а лишь действует только симптоматически.

Показания
Операцию используют в следующих случаях:
- Закрытие сосуда более, чем на 70% его диаметра.
- Прогрессирование атеросклероза.
- Неэффективность консервативных методов лечения.
- Значительное нарушение жизнедеятельности.
- Атеросклероз артерий нижних конечностей 2—3 стадии.
- Опасная локализация холестериновых бляшек.
- Риск развития инфаркта миокарда, инсульта.
Хирургическое лечение применяется для профилактики осложнений атеросклероза, улучшения качества жизни пациента и восстановления нормального кровообращения в ишемизированных органах.
Вернуться к оглавлению
Подготовка
 Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Подготовка к хирургическому вмешательству включает проведения ряда диагностических процедур, среди которых ЭКГ.
Операции при атеросклерозе артерий предшествует множество обследований. Нужно провести УЗИ-диагностику, КТ, МРТ, ангиографию, ЕКГ, ехокардиографию, лабораторные биохимические исследования. Это необходимо для определения точной локализации холестериновых бляшек, степени их распространения и поражения, что важно для выбора метода хирургического вмешательства.
Вернуться к оглавлению
Виды операций
Ангиопластика
Эта разновидность избавления артерий от атеросклеротических наслоений выполняется следующими способами:
- Стентирование — подразумевает введение специального металлического устройства стента, который раскрывается в месте сужения и восстанавливает нормальный просвет сосуда. Операции при атеросклерозе сосудов нижних конечностей чаще выполняются именно таким способом.
- Транслюминальная техника ангиопластики — щадящий метод хирургического вмешательства, для которого выполняется разрез не более 2 мм. В сосуд вводят катетер, расширяющий узкий просвет поврежденного сосуда.
- Лазерный способ — оперативное лечение, подразумевающее использование теплой кварцевой нити, которая разрушает холестериновые наслоения на мелкие частицы. Это способствует освобождению артерии. Лазерная методика противопоказана при атеросклерозе сонных артерий и аорты. Используется при повреждении артерий конечностей.
Вернуться к оглавлению
Шунтирование
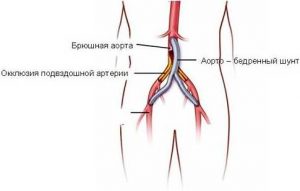 Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Шунтирование сосудов предполагает создание искусственного обхода места отложения холестерина.
Эта методика основана на создании обходного пути кровотока. Для этого используется специальное приспособление — шунт. Он соединяет неповрежденные участки между собой над и под участком бляшек. Шунтирование сосудов применяется при тотальной окклюзии, когда восстановить просвет артерии и освободить ее от наслоений уже невозможно.
Операция «штаны» при атеросклерозе относится к шунтирующим. Назначается в случае повреждения брюшных ветвей аорты и подвздошных артерий. Шунт имеет общий участок, от которого отходит 2 отдельных отделов, отчего и возникло такое название. Приспособление прикрепляют так, чтобы кровь поступала во все отделы, что дает возможность восстановить нормальный кровоток в этих артериях. Как проводится наглядно демонстрирует видео МедФильм (фрагмент фильма «Хирургическое лечение облитерирующего атеросклероза артерий нижних конечностей» 1979 г.).
Вернуться к оглавлению
Эндартерэктомия
Эта операция необходима при значительном повреждении атеросклерозом, когда бляшки располагаются не в одном месте, а распространяются на значительные расстояния. Выполняется разрез, в поврежденный участок вводится шунт, через который специальным инструментом извлекаются наслоения. Далее шунт вынимается и выполняют восстановления нормального просвета. Для этого применяют «заплату» из синтетического или донорского материала, которым закрывают поврежденную сосудистую стенку.
Выделяют следующие методики эндартерэктомии:
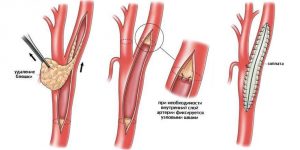 Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
Извлечение бляшек путем эндартерэктомии имеет два способа, применение которых зависит от места расположения и степени повреждений артерии.
- Открытая — подразумевает выполнение широкого разреза кожи и мышц над артерией для выполнения операции. Используется для лечения атеросклероза нижних конечностей.
- Эверсионная — включает выворачивание сосуда в процессе извлечения бляшек, после чего формируют анастомоз. Это дает возможность полностью очистить и промыть внутреннюю поверхность артерии.
Выбор техники операции определяется в каждом конкретном случае и зависит от множества факторов: локализации атеросклероза, степени повреждения, при наличии осложнений или сопутствующих заболеваний.
Вернуться к оглавлению
Виды анестезии
Методика обезболивания также определяется индивидуально для каждого пациента. В большинстве случаев применяется общий наркоз. Транслюминальная ангиопластика выполняется под местной анестезией в связи с минимальной травматизацией в процессе операции. Атеросклероз сосудов нижних конечностей рекомендуется оперировать под эпидуральной анестезией.
Вернуться к оглавлению
Осложнения
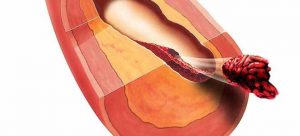 Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
Отрыв тромба и его перемещение с потоком крови может привести к таким последствиям, как инфаркт.
В процессе операции может возникнуть отрыв атеросклеротической бляшки и транспортировка с током крови с развитием инсульта или инфаркта миокарда. В месте послеоперационного рубца возможно формирование отечности или застоя лимфы, поэтому рекомендуется завершать операцию дренированием. В редких случаях возникает неприятия иммунной системой шунта или стента с дальнейшим нагноением и воспалением.
Вернуться к оглавлению
Восстановление
После операции назначаются препараты, предложенные в таблице:
| Терапевтическая группа | Наименование |
| Ангиопротекторные | «Детралекс» |
| «Добезилат» | |
| «Троксевазин» | |
| Антиангинальные | «Ибупрофен» |
| «Анальгин» | |
| «Баралгин» | |
| Кроворазжижающие | «Гепарин» |
| «Варфарин» | |
| «Фрагмин» | |
| Антибиотики широкого спектра | «Цефазолин» |
| «Цефтриаксон» | |
| «Цефепим» |
Послеоперационные швы снимаются на 6—7 день после хирургического вмешательства. Пациент проводит в стационаре 1—2 недели для восстановления гемодинамики, нормализации обмена в поврежденном участке и профилактики осложнений. Дальнейшие действия больного должны быть направлены на снижение уровня холестерина в крови для предотвращения формирования атеросклеротических наслоений. Необходимо придерживаться правильной диеты, заниматься физической активностью, принимать холестеринснижающие препараты.
Источник
Атеросклерозом называется патологический процесс, при котором происходит нарушение обмена жиров в организме. Высокий уровень холестерина низкой плотности, циркулируя в плазме, откладывается на стенках сосудов, препятствуя свободному току крови. Это приводит к развитию ишемии органов и тканей. Особенно чувствительны к недостатку кислорода головной мозг и миокард. Такое состояние заканчивается инсультом или инфарктом, поэтому коронарный атеросклероз представляет угрозу для жизни человека.
Как снабжается кровью сердце
Сердечная мышца работает постоянно и нуждается в хорошем кровоснабжении. Для удовлетворения ее потребности к ней подходят две венечные артерии, берущие начало от аорты. Правый сосуд отвечает за кровоток заднебазального отдела, перегородки и правый желудочек. Остальная часть миокарда получает кислород и питание из левой артерии, которая разветвляется на переднюю межжелудочковую ветвь (ПМЖВ) и огибающую.
Венозная кровь собирается по коронарным венам в синус, который располагается в правом желудочке. Если в просвете артерий находятся бляшки, то сердце испытывает повышенную потребность в кислороде, которая усиливается во время физической нагрузки. Не получая необходимого, мышца начинает отмирать. Развивается стенокардия, кардиосклероз и некроз.
Причины и локализация коронарного атеросклероза
Атеросклероз коронарных сосудов поражает крупные стволы артерий, несущих кровь в миокард, нередко холестериновые отложения располагаются поблизости от устьев. Часто они обнаруживаются в ПМЖВ, немного реже – в огибающей ветви. В правой венечной артерии появление бляшек встречается нечасто. Признаки склерозирования находят в экстрамуральных (поверхностных) частях сосудов, а в интрамуральных они остаются незатронутыми. Процесс характеризуется диффузным поражением с различной степенью сужения.

Причинами развития патологии являются повышение уровня холестерина и нарушение обменных процессов при ожирении, неправильном питании, низкой физической активности. В группе риска находятся люди с наследственной предрасположенностью и пристрастием к курению. Часто отмечается данное отклонение у мужчин после 45 и у женщин старше 55 лет.
Атеросклероз не развивается как локальная патология, обычно поражаются все сосуды. Отсутствие лечения заканчивается инфарктом, инсультом, развитием сердечной и мозговой недостаточности, инвалидностью и смертью пациента.
Симптомы
Атеросклероз коронарных артерий сердца обычно не проявляется на начальной стадии и может быть выявлен случайно при проведении диагностических исследований. Это вызвано тем, что просвет сосудов еще не достаточно заполнен, и кровоток не практически не нарушается. Его незначительное замедление может давать одышку, дискомфорт за грудиной во время стресса или физической перегрузки, утомляемость и слабость.
Когда процесс усугубляется, у пациента возникают такие жалобы:
- жжение, давление и боль в области сердца;
- ощущение перебоев;
- нехватка воздуха.
Прогрессирование атеросклероза и значительное снижение кровотока проявляется в виде приступов стенокардии. Когда бляшка отрывается, она может из крупного сосуда попасть в более мелкий и перекрыть поступление кислорода на определенном участке миокарда. Это приводит к развитию инфаркта.
Диагностика
Для предупреждения острых состояний на поздних стадиях заболевания требуется сразу обращаться к врачу и проводить диагностику атеросклероза. Ее целью является:
- подтверждение или опровержение поражения сосудистой стенки;
- уточнение локализации и степени распространения процесса;
- оценка функционального состояния ишемизированных тканей.
Лабораторные методы
При помощи лабораторных исследований можно:
- определить прогрессирование патологии;
- оценить эффективность лечения.
Для этого измеряются уровни холестерина, липидов и триглицеридов в крови. Полная и развернутая картина, которую можно получить относительно содержания данных веществ в плазме, называется липидограммой. Особое внимание следует обращать на холестерин низкой плотности (ЛПНП). Именно его концентрация считается атерогенной. Увеличение триглицеридов также является угрозой для здоровья. Повышенный уровень липопротеидов высокой плотности (ЛПВП) указывает на низкий риск формирования бляшек в интиме сосудов.
Для диагностики атеросклероза большое значение имеет определение коэффициента атерогенности. Он высчитывается просто. От общего количества холестерина вычитается полученное число ЛПВП и делится на ЛПНП. Нормальный показатель находится в пределах от 3 до 5, а превышение значения указывает на опасность развития атеросклероза.
Инструментальные
Золотым стандартом диагностики ишемии миокарда является ангиография. Этот далеко не новый метод позволяет до сих пор мне и моим коллегам четко определиться с причиной боли в сердце во время приступа или нарушения ритма. Введение контрастного вещества и наблюдение за его распределением в венечных сосудах позволяет точно выявить место окклюзии. Такой вид исследования помогает установить точный диагноз и определить способ лечения. Недостатком его является высокая инвазивность и необходимость тщательной подготовки.
Компьютерная томография с применением контрастного вещества позволяет получить трехмерное изображение пораженного сосуда и оценить состояние отдела сердца, который подвергается изменениям. МРТ дает возможность рассмотреть патологию в объемном виде и высоком качестве, при этом не требуется использование дополнительного введения препарата. Но это исследование нельзя проводить при наличии кардиостимулятора и других металлических включений в теле.
Особенности стенозирующего коронаросклероза
При использовании различных методик определить атеросклероз венечной артерии со стенозом можно по таким признакам:
- выраженное снижение скорости кровотока в зоне поражения;
- наличие бляшки, перекрывающей просвет на 50 % и более от нормы;
- изменения миокарда в области бассейна суженной коронарной артерии.
Лечение
Самым главным моментом в лечении атеросклероза сосудов сердца является нормализация липидного обмена. С этой целью применяются:
- Диета с ограничением или полным отказом от животных жиров и продуктов с высоким содержанием холестерина.
- Препараты для ингибирования, всасывания, расщепления ЛПНП.
- Операции для восстановления оптимального кровотока в венечных артериях.
Какие принимать препараты
На данный момент я могу порекомендовать несколько видов лекарственных средств, которые помогут затормозить прогрессирование заболевания:
- Самыми эффективными препаратами являются статины. Они позволяют быстро снижать уровень холестерина и при постоянном применении удерживать его в пределах допустимой нормы. Самым сильным считается Розувостатин, который назначается в случае неэффективности препаратов других поколений. Наиболее изученным является Аторвастатин, он рекомендуется для пожизненного применения и помогает предотвратить развитие инфаркта.
- Фибраты. Помогают нормализовать жировой обмен, выводят избыток липидов с желчью. Они принимаются преимущественно при сахарном диабете. В совокупности со статинами назначаются крайне редко, только в случае семейной гиперлипидемии. Представители этой группы: Регулип, Безафибрат.
- Никотиновая кислота. Чаще всего используется в инъекционной форме, но выпускается и в таблетках (Ницеритол, Эндурацин). Средство помогает расширить просвет сосудов и снять спазмы. Применяется курсами по две недели три раза в год.
- Новое средство Эзетимиб снижает уровень липидов за счет угнетения их всасывания в кишечнике, в отличие от вышеперечисленных препаратов, он не влияет на выведение желчи и не блокирует синтез холестерина в печеночных клетках. При особо тяжелой форме атеросклероза может рекомендоваться к применению вместе со статинами.
- Омега-3-ненасыщеннные жирные кислоты. Помогают стабилизировать холестериновые бляшки, замедляют скорость их роста. Содержатся в препаратах Рыбий жир, Витрум Кардио Омега 3, Омеганол Форте. Хорошо переносятся и сочетаются с другими лекарственными средствами.
Хирургические методики
Когда стенозирующий атеросклероз коронарных артерий прогрессирует, единственным способом спасения жизни больному становится проведение операции. Целью вмешательства является восстановление кровотока на пораженном участке. Для этого проводятся:
- Шунтирование и протезирование коронарных сосудов. Не используется при тяжелой запущенной форме сердечной недостаточности и при других патологиях в терминальной стадии. Предполагается длительный период восстановления.
- Стентирование и ангиопластика. Может применяться при умеренном сужении просвета сосуда, не используется в случае полной закупорки.
Хирургическое лечение позволяет значительно улучшить состояние пациента. У многих больных восстанавливается трудоспособность, повышается толерантность миокарда к физическим нагрузкам, прекращаются приступы стенокардии.
Советы врача: как улучшить состояние
Хочу посоветовать пациентам с атеросклерозом, чтобы предупредить его прогрессирование и повысить качество жизни, придерживаться следующих правил:
- Соблюдение диеты. Если имеется избыточный вес, общая суточная калорийность не должна превышать 2200 ккал. При этом БЖУ рассчитывается таким образом: 100/30/70 г. Количество продуктов с холестерином – не более 30 г/сут. Без ожирения можно употребить 2700 ккал, при этом белков – 100 г, углеводов – до 400 г, жиров – до 80 г. Половина рекомендуемых липидов должна быть растительного происхождения.
- Дозированная ходьба при наличии признаков ишемической болезни. Для этого следует выбирать специальный маршрут (терренкур). Начальная дистанция должна составлять 500 м, каждые 5 минут можно делать небольшой перерыв. За 60 секунд нужно проходить 60-70 шагов. Увеличивать нагрузку необходимо по 200 м в день – до одного километра.
- На начальной стадии атеросклероза необходимо проходить 5 км в день, постепенно увеличивая расстояние до 10 км при скорости 5 км/час. Время от времени следует делать ускорение. После свободного прохождения всей дистанции можно начинать заниматься бегом и чередовать его с ходьбой.
При регулярных занятиях и соблюдении диеты прогноз продолжительности и улучшения качества жизни становится более благоприятным. Это подтверждают многочисленные международные исследования.
Источник
Атеросклероз сосудов сердца (атеросклероз коронарных сосудов) – хроническая патология, которая развивается при образовании холестериновых бляшек на стенках коронарных артерий. Холестериновые бляшки появляются вследствие нарушенного липидного (жирового) обмена. Стенка артерии утолщается, эластичность теряется, сосуд деформируется с сужением его внутреннего просвета, что мешает нормальному кровотоку к сердцу. При полной закупорке просвета сосуда бляшкой, часть клеток отмирает, возникает острый инфаркт миокарда.
Причины возникновения
Единого мнения по поводу возникновения причин атеросклероза сосудов сердца в современной медициной нет. Существует ряд косвенных причин, которые влияют на развитие патологии:
- повышение уровня холестерина в крови из-за неправильного питания;
- малоподвижный образ жизни;
- лишний вес и ожирение;
- заболевания сердца и сердечно-сосудистой системы;
- инфекционные заболевания;
- гормональные нарушения;
- сахарный диабет;
- наследственность;
- неблагоприятная психологическая обстановка;
- употребление табака, алкоголя и наркотических средств.
Симптомы атеросклероза сосудов сердца
На начальной стадии заболевание протекает бессимптомно. По мере прогрессирования патологии, когда атеросклеротическая бляшка перекрывает сосуд, пациент чувствует боль в грудной клетке, особенно на фоне физического или эмоционального перенапряжения, а также могут отмечаться:
- повышенное артериальное давление;
- боль в груди;
- одышка;
- быстрая утомляемость;
- слабость.
Важно знать: полная блокировка одной из сердечных артерий приводит к инфаркту миокарда. Симптомы: давящая, продолжительная боль в области груди или за грудиной, отдающая в левое плечо, челюсть, руку. Может сопровождаться одышкой и обильным потоотделением.
Не нужно ждать, пока симптомы проявятся. Запишитесь на консультацию к специалисту кардиологического центра ФНКЦ ФМБА и пройдите одну из программ исследования сердца.
Диагностика
Диагностика атеросклероза сосудов сердца начинается с физикального осмотра и сбора анамнеза. Врач замеряет давление, выслушивает сердце. При наличии симптомов и обнаружении шумов в сердце, пациента направляют на более детальное обследование. Оно включает:
- развернутый биохимический анализ крови – важно для определения уровня холестерина в крови;
- ЭКГ;
- УЗИ-сердца;
- МРТ;
- КТ;
- стресс-тест.
Профилактика атеросклероза сосудов сердца
Профилактические меры необходимо проводить после болезни и для предотвращения ее появления. Основные рекомендации врачей:
- правильно питание и соблюдение диеты – исключить жирную пищу из рациона, чаще включать в меню морепродукты. Готовить лучше на пару, варить или запекать. Питаться часто, но понемногу;
- умеренные физические нагрузки – полезны пешие прогулки, утренняя гимнастика;
- контроль веса тела;
- позитивная психоэмоциональная обстановка – избегайте стресса и моральных потрясений;
- отказ от курения и злоупотребления алкоголем.
Не забывайте следовать рекомендациям врача и своевременно проходить диагностику сердечных заболеваний. В кардиологическом центре ФНКЦ ФМБА действует несколько программ, ознакомиться с ними можно тут.
Лечение атеросклероза сосудов сердца
Лечение атеросклероза сосудов сердца зависит от стадии патологии, сопутствующих хронических или сторонних заболеваний, возраста пациента. В терапии может быть применена как медикаментозная, так и хирургическая практика.
В кардиологическом центре ФНКЦ ФМБА работает отделение, где пациенты находятся под постоянным присмотром врачей. Назначения делает лечащий врач кардиолог и постоянно наблюдает за динамикой лечения. Дополнительно могут быть проведены инструментальные исследования сердца для корректировки лечения или наиболее точных прогнозов течения заболевания.
Если оптимальной медикаментозной терапии недостаточно, кардиолог может предложить операцию:
- коронарная ангиопластика – введение через катетер проводника со сдутым баллоном в закупоренный сосуд. При достижении нужного места баллон раздувается и сдавливает все отложения к стенкам сосуда;
- шунтирование коронарных артерии – создание обходных путей пораженного сосуда с помощью шунтов – части вены голени или лучевой артерии;
В кардиологическом центре ФНКЦ ФМБА работают специалисты с многолетним стажем. При обращении врач определит, нужна ли операция или можно обойтись медикаментозным лечением.
Источник
