Операция на сосуды сердца сложность
Шунтирование коронарных артерий сердца – это восстановление кровотока в крупных артериях сердца, суженных в результате ИБС (ишемической болезни сердца) оперативным путем. Операция аортокоронарного шунтирования получила своё название от слова «шунты» — то есть, анастомозы, которые хирурги ставят для создания обходного пути на сосудах, для увеличения притока крови в сердце.
Когда необходима операция?
Прогностических состояний, когда кардиолог должен предложить операцию аортокоронарного шунтирования больному, всего три, это:
- Непроходимость на 50% и более левой венечной артерии.
- Сужение всех сосудов сердца на 70% и более.
- Сильный стеноз проксимального отдела передней межжелудочковой артерии, который сочетается с ещё двумя стенозами артерий сердца.
В кардиологии существует три группы показаний к аортокоронарному шунтированию:
Первая группа показаний к операции:
К ней относятся больные с ишемизированным миокардом в большом объеме, а также больные со стенокардией с показателями ишемии миокарда и отсутствием положительного отклика на медикаментозную терапию.
- Больные с острой ишемией после перенесенного стенирования или ангиопластики.
- Больные с ишемическим отеком легких (что чаще всего сопровождает стенокардию у пожилых женщин).
- Стресс-тест у больного перед плановой операцией (сосудистой или абдоминальной), показавший резко положительный результат.
Вторая группа показаний для аортокоронарного шунтирования:
Операция показана больным, имеющим выраженную стенокардию или рефрактерную ишемию, у которых аортокоронарное шунтирование способно улучшить отдаленный прогноз, сохранив насосную функцию левого желудочка сердца и предотвратив ишемию миокарда.
- При стенозе 50% и более левой артерии сердца.
- Стеноз 50% и более трех коронарных сосудов, в том числе – с выраженной ишемией.
- Поражение одного-двух коронарных сосудов с риском ишемии большого объема миокарда в тех случаях, когда технически невозможно выполнить ангиопластику.
Третья группа показаний для коронарного шунтирования сердца:
К этой группе относятся случаи, когда больному для предстоящей операции на сердце понадобится дополнительная поддержка в виде аортокоронарного шунтирования.
- Перед кардиологическими операциями на сердечных клапанах, миосептэктомии и др.
- При операциях по поводу осложнений ишемии миокарда: острой митральной недостаточности, аневризме левого желудочка, постинфарктного дефекта межжелудочковой перегородки.
- При аномалиях коронарных артерий у больного, когда есть реальный риск его внезапной смерти (например, когда сосуд имеет расположение между легочной артерией и аортой).
Показания к операции аортокоронарного шунтирования всегда устанавливаются на основании данных клинического обследования больного, а также на основании показателей коронарной анатомии в каждом конкретном случае.
Как проходит операция аорто-коронарного шунтирования – этапы на видео
Как и перед любым другим хирургическим вмешательством в кардиологии, перед операцией коронарного шунтирования сердца больному назначают полное обследование, включая коронарографию, электрокардиографию и УЗИ сердца.
Во время операции для шунта у данного больного берут часть вены из нижней конечности, реже — часть внутренней грудной или лучевой артерий. Это никоим образом не нарушает кровообращение в данном участке, и не чревато осложнениями.

Операция аортокоронарного шунтирования выполняется под общим наркозом. Подготовка к данной операции ничем не отличается от подготовки к любым другим кардиохирургическим операциям.
Видео операции аорто-коронарного шунтирования Вы можете найти в интернете.
Основные этапы операции коронарного шунтирования сердца:
1 этап: Наркоз и подготовка к операции
Больного укладывают на операционный стол. Анестезиолог внутривенно вводит анестезирующее лекарственное средство, и больной засыпает. Для контроля дыхания пациента во время операции ему в трахею вводят эндотрахеальную трубку, которая подает дыхательный газ от аппарата ИВЛ (искусственной вентиляции легких).
В желудок вводится зонд, чтобы контролировать желудочное содержимое и предотвратить его заброс в дыхательные пути. Пациенту устанавливают мочевой катетер для отвода мочи во время операции.
2 этап: Хирургический разрез, открытие полости грудной клетки
Кардиохирург делает вертикальный разрез (30-35 см) по срединной линии грудной клетки.
Раскрывается грудная клетка настолько, насколько это обеспечит достаточный доступ к сердцу, к зоне операции.
3 этап: Непосредственная установка шунта на сердце
Следующий этап – остановка сердца пациента и подключение аппарата искусственного кровообращения. Но в некоторых случаях операцию коронарного шунтирования возможно выполнять без остановки сердца – то есть, на бьющемся сердце.
Другой хирург в это время осуществляет забор части вены на ноге пациента.
Один конец шунта пришивается к аорте, другой конец – к коронарной артерии, выше места сужения. Сразу же после пришивания шунта работа сердца восстанавливается.
4 этап: Закрытие операционной раны
Как только хирург убедился в том, что сердце пациента запустилось и шунт работает, он проводит гемостаз полости, устанавливает дренажи. Полость грудной клетки закрывается, поэтапно зашиваются ткани на месте разреза.
Операция аортокоронарного шунтирования длится 3-4 часа. После операции больного перевозят в отделение реанимации. Если в течение суток не возникло осложнений состояния пациента, и состояние стабилизировалось, его переводят в обычную палату кардиохирургического отделения.
Преимущества и возможные осложнения
Преимущества операции аортокоронарного шунтирования
- Восстанавливается кровоток в зоне коронарных артерий, где было сужение их просвета.
- Пациенту можно ставить не один, а несколько шунтов, чтобы нормализовать кровоток.
- После операции пациент имеет возможность вернуться к нормальной жизни, с очень небольшими ограничениями.
- Снижается риск инфаркта миокарда.
- Стенокардия отступает, приступов больше не наблюдается.
- Операция аортокоронарного шунтирования предоставляет длительный лечебный эффект – у пациента увеличивается продолжительность и повышается качество жизни.
Техника операции аортокоронарного шунтирования давно выверена научно, отточена кардиохирургами на практике и является очень эффективной.
Но, как и любое другое вмешательство, эта операция имеет риск развития осложнений.
Какие осложнения могут возникать во время или после операции аортокоронарного шунтирования?
- Кровотечение.
- Тромбоз глубоких вен.
- Мерцательная аритмия.
- Инфаркт миокарда.
- Нарушения мозгового кровообращения, инсульты.
- Инфицирование операционной раны.
- Сужение шунта.
- Расхождение операционных швов.
- Медиастенит.
- Хроническая боль в оперированной области.
- Келоидный послеоперационный рубец.
Чаще всего осложнения возникают, если в анамнезе пациента:
- Недавно наблюдался острый коронарный синдром.
- Нестабильная гемодинамика.
- Дисфункция левого желудочка сердца.
- Тяжелая, нестабильная стенокардия.
- Атеросклероз периферических и сонных артерий.
По медицинской статистике, осложнения чаще возникают у:
- Женщин – у них меньше диаметр венечных сосудов, что осложняет проведение операции.
- Пациентов пожилого возраста.
- Больных сахарным диабетом.
- Пациентов, имеющих хронические заболевания легких.
- Больных с почечной недостаточностью.
- Лиц с нарушениями свертываемости крови.
Чтобы уменьшить риск развития осложнений, до и после операции проводится целый ряд профилактических мероприятий – это медикаментозная коррекция нарушений, выявление группы риска, применение новых технологий в операции аортокоронарного шунтирования, послеоперационный мониторинг состояния пациента.
Как проходит процесс восстановления после операции?
В день операции
Больной находится в реанимации. Выполняют рентгеноскопию, электрокардиографию при помощи современного аппарата ЭКГ, берут кровь на анализ.
Дыхательная трубка вынимается, возобновляется самостоятельное дыхание.
Удаляют мочевой катетер и дренажи в зоне операции.
Пациенту назначают антибиотики, обезболивающие препараты, другие лекарства по необходимости.
Пациент может осторожно переворачиваться в кровати, есть, пить воду.
Первый день после операции
Больной остается в реанимации, или его переводят в отделение кардиологии.
Продолжается лечение антибиотиками и обезболивающими препаратами.
Пациенту рекомендуют выполнять дыхательную гимнастику.
Назначается щадящее диетическое питание.
Если нет никаких осложнений, больному рекомендуют начинать небольшую физическую активность – присаживаться в постели, затем – вставать на ноги, делать шаги, ходить по палате. Как правило, врач рекомендует больному носить эластичные бинты.
Второй день после операции
Медикаментозная терапия продолжается.
Пациенту рекомендуют постепенно увеличивать физическую нагрузку – самостоятельно, с поддержкой, ходить в туалет, по палате, по коридору, делать простые физические упражнения. Эластичные бинты рекомендуется продолжать носить.
Больному назначается диетическое питание с учетом его состояния.
Третий день после операции
Больной должен выполнять все назначения врача.
Он продолжает делать физические упражнения с постепенным наращиванием нагрузки, дыхательную гимнастику. Эластичные бинты пациенту рекомендуется носить постоянно. Он уже может самостоятельно прогуливаться по коридору несколько раз в день.
Четвертый день после операции
Дыхательную гимнастику пациенту рекомендуют выполнять, как можно чаще, несколько раз в день.
Расширяется питание больного, увеличиваются порции, хотя по-прежнему оно остается диетическим.
Врач оценивает физическое состояние больного и дает рекомендации по дальнейшему восстановлению, изменению образа жизни, питания, физической нагрузки и т.д.
Если всё хорошо, то на 5 день после операции больного выписывают домой.

Дальнейший послеоперационный период
Операция аортокоронарного шунтирования кардинально исправляет проблему, возникшую в здоровье пациента. Но она не может его избавить от заболевания, которое и принесло данную проблему – от атеросклероза. Для того, чтобы болезнь не вернулась, пациенту рекомендуют исключить из своей жизни факторы риска, которые приводят к ускорению образования атеросклеротических бляшек:
- Гипертония – пациенту предстоит постоянная коррекция артериального давления.
- Курение – исключить полностью.
- Избыточная масса тела – следует придерживаться строгой диеты, чтобы избавляться от лишних килограммов, получать достаточно витаминов и питательных веществ, и в то же время – не набирать вес. Следует достичь нормального показателя массы тела – две последние цифры роста минус 10%.
- Высокий уровень холестерина – необходимо строго придерживаться диеты, рекомендованной врачом.
- Сахарный диабет – избавиться от заболевания невозможно, но вполне по силам корректировать уровень сахара в крови и соблюдать диету.
- Низкая активность пациента в движении – следует пересмотреть свой образ жизни и выполнять посильные физические упражнения, дыхательную гимнастику. Ежедневно рекомендуется проходить пешком по 1,5 – 2 км.
- Стрессы – пациенту в будущем необходимо взять за правило избавляться от негатива и сильных волнений, уметь релаксировать, успокаиваться, избегать стрессовых ситуаций и спокойнее относиться ко всему в жизни.
Источник
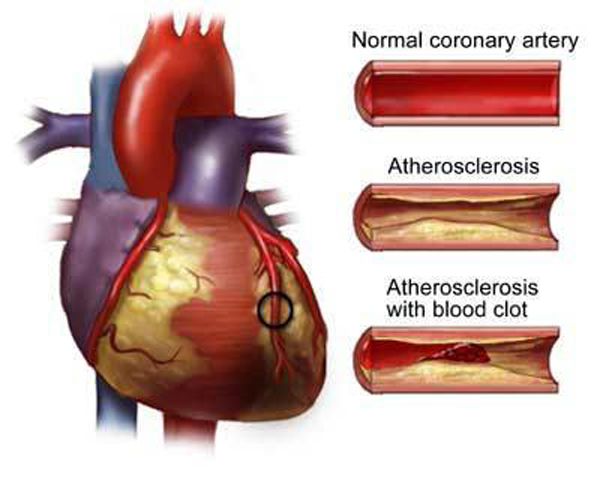
Наличие ишемической болезни сердца с выраженной клинической симптоматикой в виде загрудинной боли и одышки служит частым поводом для обращения к кардиологу. Радикально решить проблему помогает оперативное вмешательство. Тактика выбора для некоторых подобных пациентов – аортокоронарное шунтирование сердца. Это вмешательство, в процессе которого суженный и закупоренный бляшками сосуд меняют на трансплантат с вены ноги. В результате восстанавливается кровоток в миокарде, а больному сохраняют жизнь.
Показания и противопоказания к проведению
В основе ИБС как правило лежит атеросклероз коронарных артерий. На их стенках накапливается холестерин, образуются бляшки, нарушающие проходимость сосудов. Сердце получает недостаточный объем кислорода с током крови, и человек чувствует боли в груди по типу стенокардии. В народе это состояние известно как грудная жаба. Оно проявляется давящими, сжимающими, жгучими кардиалгиями приступообразного характера, поначалу связанными с физической нагрузкой или сильным волнением, а в дальнейшем возникающими и в покое.
Показание к операции коронарного шунтирования стенозированных сосудов сердца – необходимость восстановления кровотока в миокарде при таких заболеваниях:
- прогрессирующая, постинфарктная и стенокардия напряжения;
- инфаркт миокарда.
Подобные состояния требуют выполнения коронаровентрикулографии (КВГ) перед выбором тактики действий.
Аортокоронарное шунтирование (АКШ) выступает методом выбора, если при КВГ обнаружено:
- гемодинамически значимый стеноз венечного сосуда сердца (сужение более чем на 75%), в том числе ствола левой коронарной артерии;
- одновременное поражение нескольких веток русла;
- дефект ближних отделов правой межжелудочковой ветви;
- сохраненный диаметр артерии составляет менее 1,5 мм.
Поскольку шунтирование на сердце требует от организма хороших восстановительных возможностей, оно имеет ряд противопоказаний. К ним относятся тяжелые соматические заболевания:
- печени (цирроз, хронический гепатит, дистрофические изменения) с выраженной печеночно-клеточной недостаточностью;
- почек (почечная недостаточность последних стадий);
- легких (эмфизема, тяжелая пневмония, ателектаз).
А также:
- декомпенсированный сахарный диабет;
- неконтролируемая артериальная гипертензия.
Возраст больных сам по себе – не противопоказание к шунтированию сердца, когда нет тяжелых сопутствующих болезней.
Перечисленные показания и противопоказания доктор рассматривает комплексно, определяя степень операционного риска и решая, как действовать дальше.
Шунтирование после инфаркта миокарда
Данная операция при коронарном синдроме является одним из вариантов радикального лечения пациента. Ее проводят в случаях, когда состояние венечного сосуда не позволяет поставить стент или при ретромбозе установленного устройства (в такой ситуации у больного извлекают артерию вместе с пружинкой и на ее место имплантируют шунт). В остальных случаях преимущество выбора всегда за малоинвазивной методикой (стентирование, баллоннирование и прочими).
Методики и техника выполнения
Шунтирование – полостная операция, предполагающая образование дополнительного пути кровотока к сердцу, минуя пораженные сегменты венечных артерий. Оперируют и в плановом, и в экстренном порядке. Существуют два метода создания анастомозов в кардиологической хирургии: маммарокоронарный (МКШ) и аортокоронарный (АКШ). При аортокоронарном пути как субстрат замены используют большую подкожную вену бедра или вены голени, а при МКШ – внутреннюю грудную артерию.
Последовательность действий
- Выполняют доступ к сердцу (как правило через разрез грудины).
- Одновременный со стернотомией забор трасплантатов (изъятие сосуда с другой части тела).
- Канюляция восходящей части аорты и полых вен, подключение аппарата искусственного кровообращения АИК (заключается в перекачивании через специальный прибор – мембранный оксигенатор, который насыщает венозную кровь кислородом, при этом позволяя миновать аорту).
- Кардиоплегия (остановка сердца путем охлаждения).
- Наложение шунтов (сшивание сосудов).
- Профилактика воздушной эмболии.
- Восстановление сердечной деятельности.
- Ушивание разреза и дренирование перикардиальной полости.
Затем проверяют функционирование анастомоза при помощи специальных методик. Иногда делают малоинвазивную операцию без подключения АИК. Ее выполняют на работающем сердце, она грозит меньшим риском осложнений и сокращенной продолжительностью восстановления. Однако этот вид вмешательства требует чрезвычайно высокой квалификации хирурга.
Подробнее о технике выполнении АКШ смотрите видео в блоке ниже.
Ранний послеоперационный период
После операции пациент несколько дней лежит в палате реанимации. В этот период наблюдают за жизненно важными показателями, обрабатывают швы антисептическими растворами, промывают дренажи. Каждый день выполняют анализ крови, регистрируют кардиограмму, измеряют температуру тела. Поначалу естественное явление – незначительная лихорадка и кашель. После отключения аппарата ИВЛ пациента обучают дыхательной гимнастике, чтобы эффективно выводить жидкость из легких и предотвратить застойную пневмонию. С этой же целью больного часто поворачивают в стороны и несколько раз выполняют рентгенографию ОГК. Пациент получает необходимые лекарства.
Если состояние стабильно, а жизни пациента ничего не угрожает, его переводят в общую палату, чтобы далее наблюдать и восстанавливать после шунтирования сердца. Постепенно расширяют двигательный режим, начиная с ходьбы возле кровати, по коридору. Обрабатывают участки послеоперационных ран. Больной носит эластичные чулки для уменьшения отека голени. Перед выпиской снимают швы с грудной клетки. Срок нахождения в больнице колеблется в пределах недели и более.
Реабилитация
Восстановление после операции представляет собой комплекс мероприятий, направленных на возвращение к повседневной жизни, адекватным физическим нагрузкам и профессиональной деятельности.
Весь период делят на несколько этапов:
- Стационарный период направлен на расширение двигательного режима. Пациенту разрешают садиться, потом стоять, ходить по палате и т. д., каждый день увеличивая нагрузку на сердце под строгим контролем персонала.
- Длительное наблюдение. После выписки из кардиологического центра продолжается восстановление после операции шунтирования сосудов сердца в домашних условиях. Пациент, как правило, находится на больничном листе, чтобы избежать перегрузок и простуд. Вернуться к работе можно не раньше чем через шесть недель после выписки (срок устанавливают индивидуально). Водителю или строителю его обычно продлевают еще до трех месяцев. Больной должен посещать участкового врача и кардиолога через 3, 6 и 12 месяцев после вмешательства. Во время каждого визита ему выполняют ЭКГ, определяют биохимический спектр липидов, общий анализ крови, при необходимости — рентгенографию органов грудной клетки. Основной принцип реабилитационного процесса на этом этапе заключается в модификации образа жизни. Понятие подразумевает полноценный сон (не менее 7 часов), частое дробное питание с обязательным включением в диету полиненасыщенных жирных кислот, отказ от курения и злоупотребления алкоголем, достаточная физическая активность, поддержание нормальной массы тела (окружность талии у женщин <80 см, у мужчин <94 см). Несмотря на значительное улучшение самочувствия и исчезновение боли в груди, больному нужно придерживаться постоянного приема некоторых медикаментов. К ним относятся препараты, разжижающие кровь, уменьшающие уровень холестерина и антигипертензивные средства.
- Санаторно-курортный. Пациентам рекомендовано пройти курс оздоровления в специализированном заведении. Комплексная программа обычно включает кардиотренировки, ЛФК и физпроцедуры.
Возобновление проходимости сосудов методом АКШ, как правило, значительно улучшает качество жизни пациентов: исчезают приступы стенокардии, снижается вероятность инфаркта после шунтирования, восстанавливается трудоспособность. Необходимость в медикаментах сводится к профилактическому минимуму. Однако стоит отметить, что риск повторных тромбозов существует, и только при соблюдении рекомендаций по поводу образа жизни удастся надолго сохранить здоровье.
Сколько живут после операции?
Длительность жизни после вмешательства — довольно индивидуальный параметр, который зависит от объема пораженного миокарда и длительности пребывания сердечной мышцы в условиях ишемии. Большую роль играет наличие сопутствующих заболеваний, таких как сахарный диабет и гипертоническая болезнь. В среднем, пациенты после АКШ живут от 5 до 25 лет, но статистика в этом вопросе — фактор не ключевой, важным моментом является конкретное состояние организма человека, о котором ведут речь.
Осложнения
Осложнения после шунтирования могут возникать во время операции и после выписки. Как указывалось выше, риск неблагоприятных последствий оценивают перед вмешательством, он зависит от фонового состояния организма. К наиболее частым проблемам относят:
- острую почечную недостаточность;
- тромбоз;
- остановку сердца;
- нарушения ритма;
- инфаркт миокарда;
- инфицирование, в том числе сепсис;
- пневмонию;
- кровотечение;
- перикардит и тампонаду сердца;
- отек легких;
- кардиогенный шок;
- невроз.
Отдаленное осложнение – стеноз шунтов из-за несоблюдения рекомендаций врача. В таком случае проходимость сосудов снова утрудняется, возникает типичная клиническая картина стенокардии. Такая ситуация требует повторного аортокоронарного шунтирования.
Отзывы пациентов после шунтирования
Существует большое количество методик восстановления кровообращения в сердечной мышце: стентирование, баллонирование и прочие. Шунтирование – самая радикальная из возможных техник, разрешающая возобновить кислородное питание, заменив сосуд. Пациенты, которым выполняют подобное вмешательство, всегда ощущают улучшение состояния. Оно связано с полным исчезновением симптомов, повышением переносимости физических нагрузок и качества жизни. Мы никогда не рекомендуем отказываться от проведения этой процедуры в случаях, когда для нее имеются аргументированные показания, ибо только таким способом у больного появляется шанс на выздоровление.
Стоимость в России и других странах
Цена на процедуру достаточно высока: в зарубежных клиниках операция может стоять от 8 до 40 тысяч долларов, в отечественных кардиологических центрах — от 100 до 300 тысяч рублей. Граждане РФ всегда могут поинтересоваться о квотах и льготах на прохождение лечения у своего профильного кардиолога.
Выводы
Операция коронарного шунтирования сосудов сердца приобрела популярность в современной кардиохирургии. Метод обеспечивает адекватную перфузию миокарда, тем самым улучшая качество жизни, предотвращая раннюю инвалидность и достоверно снижая смертность от сердечно-сосудистой патологии.
Источник
