Описание сосудов нижних сосудов
 Облитерирующий атеросклероз – это одно из основных заболеваний, вызывающих нарушение кровоснабжения нижних конечностей. Заболевание связано с накоплением в стенке артерий холестерина, образующего бляшки, перекрывающие просвет артерии. Артерии становятся твердыми, проходимость по ним нарушается. Такая патология может привести к тромбозу пораженной артерии с развитием острой ишемии. Заболевание обычно развивается в пожилом возрасте, часто на фоне сахарного диабета, хотя сейчас к сосудистому хирургу обращаются и сравнительно молодые пациенты.
Облитерирующий атеросклероз – это одно из основных заболеваний, вызывающих нарушение кровоснабжения нижних конечностей. Заболевание связано с накоплением в стенке артерий холестерина, образующего бляшки, перекрывающие просвет артерии. Артерии становятся твердыми, проходимость по ним нарушается. Такая патология может привести к тромбозу пораженной артерии с развитием острой ишемии. Заболевание обычно развивается в пожилом возрасте, часто на фоне сахарного диабета, хотя сейчас к сосудистому хирургу обращаются и сравнительно молодые пациенты.
Недостаток кровоснабжения приводит к нарушению функциии мышц конечности, это проявляется усталостью при ходьбе на некоторое расстояние, а при тяжелой декомпенсации кровообращения может развиться гангрена ноги.
Причины атеросклероза ног
Образование бляшек в сосудах является возрастным заболеванием, чаще поражающим мужчин старше 50 лет. Чаще всего можно проследить наследственную отягощенность. Родители у больных вероятно тоже страдали сердечными заболеваниями или атеросклерозом сосудов ног. Четкая причина атеросклероза артерий нижних конечностей до сих пор не установлена, однако хорошо известны факторы риска, приводящие к заболеванию.
 Факторы риска атеросклероза нижних конечностей
Факторы риска атеросклероза нижних конечностей
- Повышенный уровень холестерина
- Сахарный диабет
- Болезни сердца (ИБС)
- Высокое кровяное давление (гипертония)
- Постоянный гемодиализ при почечной недостаточности
- Курение
- Инсульт (цереброваскулярные заболевания)
 Клинические формы атеросклероза
Клинические формы атеросклероза
Облитерирующий атеросклероз нижних конечностей разделяется на несколько клинических форм, в зависимости от локализации и степени хронической артериальной недостаточности конечности.
По локализации:
- Атеросклероз сосудов нижних конечностей с поражением аорто-подвздошного сегмента. Верхний тип поражения, когда закрыты подвздошные артерии или аорта. Для данной локализации характерны боли в ягодицах при ходьбе, импотенция. Эта локализация атеросклероза опасна угрозой потери конечности. Риск ампутации составляет около 20% в год.
- Атеросклероз ног с поражением бедренно-подколенного сегмента. Закупорки наблюдаются в поверхностной и глубокой бедренной артерии. Чаще всего беспокоят боли в мышцах голени при ходьбе. Подобные поражения протекают более доброкачественно. Риск ампутации составляет не более 5% в год.
- Атеросклероз с поражением подколенно-берцового сегмента. Закупорки подколенной артерии и артерий голени. Симптомы при такой локализации атеросклероза ног включают в себя боли в стопах, трофические язвы пальцев стопы. Критическая ишемия и гангрена развиваются значительно чаще. Риск ампутации составляет 40% в год.
- Атеросклероз с многоэтажным поражением нескольких сегментов. Чаще всего развивается гангрена. Риск ампутации не менее 50% в год.
 Симптомы атеросклероза сосудов нижних конечностей и их лечение
Симптомы атеросклероза сосудов нижних конечностей и их лечение
- Перемежающаяся хромота
Основными симптомами часто являются боль и усталость в мышцах ног при ходьбе на определенное расстояние, которые проходят через несколько минут отдыха. Сначала эти симптомы не опасны и появляются только при значительной физической нагрузке, но постепенно прогрессируют с уменьшением безболевого расстояния.
- Боли и онемение в ноге в покое, облегчение наступет при опускании ноги вниз.
- Сниженная кожная температура стопы пораженной ноги.
- Бледный цвет стопы пораженной ноги и западание поверхностных вен в горизонтальном положении, но багровый цвет и вздутые вены при опускании ноги.
- Импотенция
- Длительно незаживающие раны и трофические язвы опасны развитием сепсиса
- Омертвение пальцев или стопы.
 Течение атеросклероза нижних конечностей
Течение атеросклероза нижних конечностей
Атеросклероз артерий нижних конечностей часто протекает с постепенным нарастанием клинических симптомов в течение многих лет. Однако, при поражении подвздошно-бедренного сегмента может наступить резкое ухудшение кровообращения в ногах из за тромбоза артерий.
Критическая ишемия ноги развивается примерно у 10% за год из всех пациентов с установленным диагнозом атеросклероза нижних конечностей. Медикаментозная терапия в первую очередь может облегчать симптомы атеросклероза, но не влияет на частоту развития критической ишемии.
Через 5 лет после диагноза облитерирующего атеросклероза половине пациентов будет необходима сосудистая операция с целью спасения от ампутации, а четверть пациентов уже лишится конечности из-за гангрены.
Восстановительные сосудистые операции при атеросклерозе сосудов нижних конечностей уменьшают необходимость в ампутации в 10 раз и позволяют сохранить конечность 90% больных с критической ишемией.
 Симптоматика осложненного атеросклероза сосудов ног
Симптоматика осложненного атеросклероза сосудов ног
- Тромбозы пораженного атеросклерозом сосуда в нижней конечности с развитием острой ишемии.
- Импотенция, связанная с закупоркой сосудов отвечающих за эту функцию.
- Трофические язвы пальцев и стоп
- Гангрена ноги
Прогноз заболевания
Прогноз естественного течения облитерирующего атеросклероза артерий ног неблагоприятный. Во многом это связано с поражением не только артерий ног, но и часто сосудов сердца и головного мозга.
- Вероятность потерять ногу из за гангрены составляет около 10% в год.
- Вероятность потерять трудоспособность из-за невозможности ходить – 25%.
- Вероятность развития сосудистой катастрофы в сердце или головном мозге составляет примерно 40% за 5 лет наблюдения.
- Люди в мире чаще всего умирают именно от атеросклероза сосудов.
 Лечение атеросклероза в Инновационном сосудистом центре
Лечение атеросклероза в Инновационном сосудистом центре
Наш центр был создан как клиника по современному лечению атеросклероза и его осложнений. В нашей клинике можно получить консультацию опытного сосудистого хирурга, пройти необходимое инструментальное обследование. Получить рекомендации по консервативному лечению неосложненного сосудистого пороажения, но главное полноценно вылечить критическую ишемию с помощью сосудистой операции.
Методы сосудистой хирургии, применяемые в нашей клинике, не имеют аналогов в России по своей эффективности в лечении критической ишемии на фоне облитерирующего атеросклероза. Упор мы делаем на малоинвазивные и микрохирургические вмешательства, которые пока не получили широкого распространения в нашей стране. Спасти ногу при критической ишемии на фоне атеросклеротической закупорки нам удается у 98% всех пациентов. Таких результатов мы достигаем благодаря разумным подходам к лечению, безупречному отношению к интересам наших пациентов, коллегиальным решениям с учетом мнения смежных специалистов и отличному диагностическому и лечебному оборудованию.
Источник
Причины и факторы развития патологии
Наиболее распространенная причина болезни — атеросклероз. Он представляет собой длительно текущий патологический процесс, во время которого стенка сосуда становится жесткой и в ней откладываются холестериновые бляшки, являющиеся источниками местного воспаления.
 Эти образования сужают просвет сосуда, перекрывая доступ насыщенной кислородом крови к тканям. Они являются виновниками тромбоза, который несет угрозу не только пораженной конечности, но и всем органам тела.
Эти образования сужают просвет сосуда, перекрывая доступ насыщенной кислородом крови к тканям. Они являются виновниками тромбоза, который несет угрозу не только пораженной конечности, но и всем органам тела.
Другие причины облитерирующего атеросклероза:
- Диабет. Высокое содержание сахара в крови повреждает артериальную стенку, способствуя образованию тромбов. У таких больных часто нарушен обмен липидов и повышено давление.
- Воспаление сосудов. Это состояние называется артериитом, или васкулитом. Причиной являются аутоиммунные реакции организма.
- Инфекции, такие как сальмонеллез и сифилис.
- Структурные дефекты (патологии сосудов, возникшие на этапе внутриутробного развития).
Факторы риска, повышающие вероятность возникновения болезни:
- несколько случаев смерти от инфаркта миокарда или инсульта в семье;
- возраст старше 50 лет;
- лишний вес;
- малоактивный образ жизни;
- курение;
- диабет;
- артериальная гипертензия;
- нарушения липидного обмена;
Классификация и течение болезни
Атеросклеротическая бляшка состоит из холестериновых отложений и покрыта фиброзными слоем ткани. Сердцевина постепенно растет, наполняясь содержимым и перекрывая просвет средних и крупных артерий, вплоть до полной окклюзии. Если жир прорывается в кровоток, происходит быстрое отложение тромбоцитов и фибрина на ложе бляшки. Так образуется тромб.
Эмболы имеют иное происхождение, являясь частичками опухоли или бородавчатых масс на пораженных инфекцией сердечных клапанах. Порой они формируются, если существуют преграды для физиологического тока крови: аневризма аорты, врожденные и приобретенные пороки сердца.
 Когда происходят тромбоз, эмболия или травма, болезнь начинает манифестировать остро. Место остановки кровообращения и наличие дополнительных сосудов (коллатералей) определяют тяжесть симптомов и развитие осложнений.
Когда происходят тромбоз, эмболия или травма, болезнь начинает манифестировать остро. Место остановки кровообращения и наличие дополнительных сосудов (коллатералей) определяют тяжесть симптомов и развитие осложнений.
Существует 4 стадии течения болезни:
- I. Болевые ощущения нарастают при тяжелой нагрузке и во время длительной ходьбы (более чем 1000 метров).
- II стадия:
- А: боль начинается при прохождении от 250 до 1000 м;
- В: при ходьбе от 50 до 250 м.
- Стадия критической ишемии. Болевой синдром возникает при полном спокойствии и во сне.
- Стадия дистрофических нарушений. На пятках и пальцах ног обнаруживаются некрозы, имеющие тенденцию перерастать в гангрену.
Симптомы и признаки
Только около половины пациентов имеют жалобы. Большая часть симптомов связана с ограничением кровообращения в ножных мышцах.
Наиболее частым проявлением является дискомфорт в одной или обеих икрах, а также бедрах. Неприятные ощущения возникают при ходьбе, подъёме по ступенькам, беге и прекращаются после небольшого отдыха. Такую боль называют перемежающейся. Она бывает тупой и колющей, сопровождается тяжестью, усталостью в ногах в течение дня. Иногда покалывания и спазмы беспокоят пациента ночью.
Другие симптомы включают:
- онемение, покалывание, слабость в ногах;
- боль в ягодичных мышцах;
- жжение в ступнях или пальцах ног;
- язвы на ступнях, не поддающиеся заживлению;
- «сухая» гангрена;
- изменение цвета конечности: синюшность, покраснение, бледность;
- потеря волосяного покрова на ногах;
- импотенция.
Фото нижних конечностей пациента с облитерирующим атеросклерозом:
Диагностика
Базовое обследование включает следующие мероприятия:
- Классическим признаком, который лежит в основе протокола определения заболевания, является боль, возникающая при ходьбе.
- Осмотр и прощупывание на поздних стадиях помогают выявить последствия болезни — очаги некроза и нарушенной чувствительности.
- Применяются специальные опросники, которые заполняются больным. Они помогают структурировать жалобы и клинические проявления для последующего анализа.
- Измерение лодыжечно-плечевого индекса. Для этого соотносится артериальное давление в верхних и нижних конечностях.
Инструментальные исследования:
- Нагрузочный тест предусматривает измерение давления в конечностях до и после беговой дорожки. При возникновении болевого синдрома во время обследования можно установить конкретную стадию болезни.
- УЗИ с доплером позволяет определить проходимость и уровень закупорки сосуда, а также изучить возможности коллатерального кровообращения.
- МРТ делает возможными визуализацию места сужения артерии в деталях и определение объема оперативного вмешательства, особенно если планируется стентирование.
- Ангиография (заполнение сосуда контрастом и определение его под рентгеновским излучением) — это диагностический и одновременно лечебный метод, поскольку, выявив сужение артерии, можно сразу провести баллонную дилатацию.
Лечение, реабилитация и трудовая экспертиза пациента
Консервативное лечение облитерирующего атеросклероза нижних конечностей предусматривает контроль артериального давления, коррекцию уровня липидов в крови, оптимизацию содержания сахара у больных диабетом и приём кроворазжижающих средств.
Лекарства, рекомендуемые врачами:
- Тромболитики растворяют уже сформировавшийся сгусток («Гепарин»). Эти препараты назначают только в условиях клиники под присмотром врача, поскольку при неправильном применении они могут с легкостью вызывать кровотечение. Для эффективного действия медикаменты должны быть введены внутривенно в первые 4—8 часов после развития острой симптоматики непроходимости сосуда. Это главная причина не тянуть с обращением к врачу.
- Антиагреганты и антикоагулянты предупреждают возникновение эмболов и тромбов. Дополнительным полезным свойством этих лекарств является расширение просвета артерий, облегчающее кровоток («Варфарин», «Ксарелто», «Дабигатран», «Аспирин», «Клопидогрел»).
- Препараты, улучшающие кровообращение в периферических сосудах (спазмолитики), не входят в стандарты лечения, однако оказывают небольшое положительное влияние на выраженность симптомов.
Дополнительные средства
- Анальгетики применяются с целью купирования болевого синдрома. Они уменьшают уровень стресса и успокаивают пациента, однако не стоит принимать их самостоятельно длительный период, поскольку они меняют клиническую картину и делают диагностику более сложной.
- Антигипертензивные препараты (бета-блокаторы, ингибиторы АПФ, диуретики) контролируют артериальное давление, которое, как правило, повышенное у подобных больных.
- Инсулин и глюкозоснижающие препараты необходимы людям с диабетом. Если у таких пациентов возникают неприятные ощущения в икрах и ступнях, нужно немедленно откорректировать дозировку медикамента.
В случаях, когда закупорка сосуда критическая и медикаментозное лечение не позволяет восстановить кровообращение в конечности, больному советуют хирургическое лечение облитерирущего атеросклероза. Его методами являются:
- Перкутанная (чрескожная) баллонная ангиопластика.
 Способ предусматривает введение в пораженную артерию специального катетера. Под контролем рентгена, благодаря контрастному веществу, можно точно определить место тромбоза или сужения и расширить его баллоном, расположенным на конце трубки.
Способ предусматривает введение в пораженную артерию специального катетера. Под контролем рентгена, благодаря контрастному веществу, можно точно определить место тромбоза или сужения и расширить его баллоном, расположенным на конце трубки.
После того как доктор, выполняющий процедуру, убедится в том, что кровоток восстановлен, устройство убирается. Операция проводится под местной анестезией (медикаментозный сон возможен по желанию пациента).
Преимуществами данной техники являются возможность ее проведения во время диагностики, а также относительная дешевизна. Недостаток метода — высокий риск рецидива заболевания.
- Стентирование.
Процедура представляет собой установку металлического каркаса внутри артерии. Устройство вводится под контролем рентген-аппарата с помощью катетера. Однако этот метод тоже несовершенен: стент со временем снова обрастает тканью, в связи с чем может потребоваться повторная операция. Вмешательство имеет довольно высокую стоимость (более 1000 долларов), которая зависит от типа и свойств самого стента.
- Атерэктомия.
Манипуляция заключается в удалении бляшки и кальцинатов с помощью специального устройства, которое их «срезает». Процедура выполняется внутрисосудистым доступом. После резекции атеромы устанавливается стент. Такая технология предотвращает рестенозирование.
- Шунтирующие операции.
 Наложение шунта — реконструктивное вмешательство, в основе которого лежат имплантация сосуда и искусственное создание коллатерали в обход преграды кровотоку. С этой целью применяются синтетические материалы или же трансплантаты вен со здоровых участков ног.
Наложение шунта — реконструктивное вмешательство, в основе которого лежат имплантация сосуда и искусственное создание коллатерали в обход преграды кровотоку. С этой целью применяются синтетические материалы или же трансплантаты вен со здоровых участков ног.
К сожалению, порой врачам приходится идти на крайние меры и проводить ампутацию конечностей на разных уровнях. Такая операция необходима, если развиваются некроз и гангрена, в случаях, когда болезнь выявлена слишком поздно или прогрессирует очень быстро при сопутствующей патологии, а предыдущее лечение не дало эффекта.
Облитерирующий атеросклероз является тяжелым заболеванием, ограничивающим активную деятельность пациентов. После проведенного лечения больному стоит пройти медико-социальную экспертизу (МСЭ) для определения сроков нетрудоспособности, назначения реабилитации или установления группы инвалидности, если в этом есть необходимость.
Ввиду тяжести заболевания и особенностей лечения важно проводить своевременную профилактику, которая включает следующее:
- прекращение курения;
- небольшая ежедневная активность: даже пропуск пары остановок транспорта ради пешей прогулки или выгул собаки имеют позитивное влияние на физическое и эмоциональное состояние;
- коррекция состава ежедневного пищевого рациона (ограничение содержания соли и животных жиров);
- поддержка оптимального веса;
- регулярный контроль артериального давления.
Облитерирующий атеросклероз сосудов нижних конечностей не всегда успешно поддается терапии и часто приводит к инвалидизации. Происхождение болезни тесно связано с артериальной гипертензией, нарушением обмена липидов и сахарным диабетом. Именно воздействие на эти негативные факторы правильным образом жизни и адекватным лечением значительно улучшает прогноз больного.
Источник
Оглавление темы “Общая ангиология.”:
1. Общая ангиология. Сосудистая система.
2. Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены.
3. Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.
4. Малый круг кровообращения.
5. Большой (телесный) круг кровообращения. Регионарное кровообращение.
Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены
Кровеносная система состоит из центрального органа — сердца — и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion — сосуд; отсюда — ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

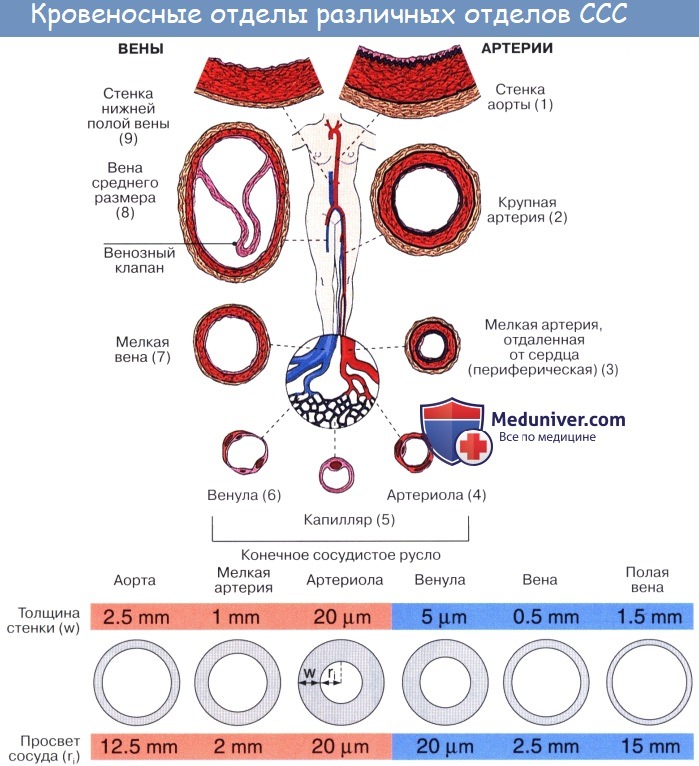
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег — воздух, tereo — содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
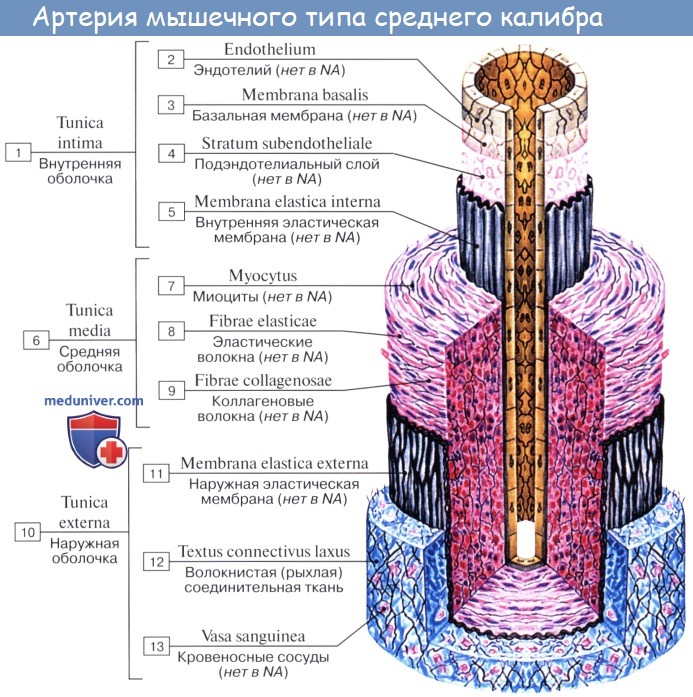
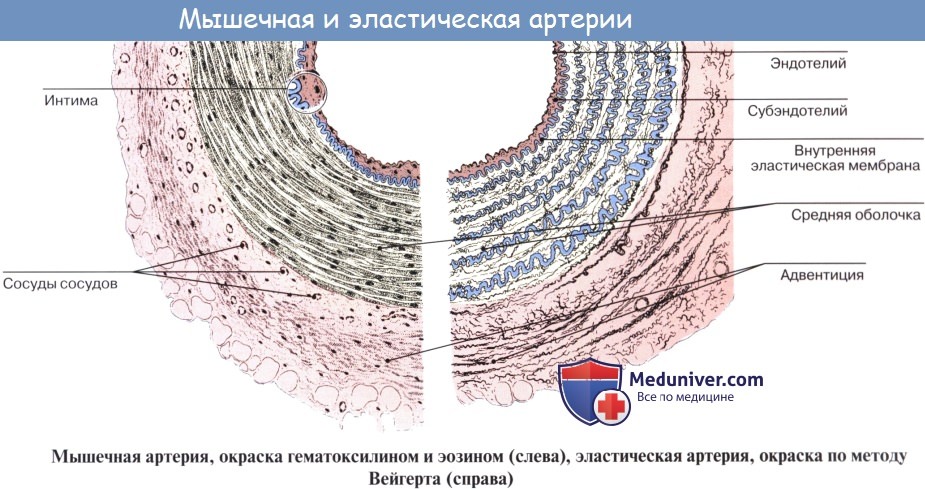
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
По отношению к органу различают артерии, идущие вне органа, до вступления в него — экстраорганные артерии, и их продолжения, разветвляющиеся внутри него — внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma — устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
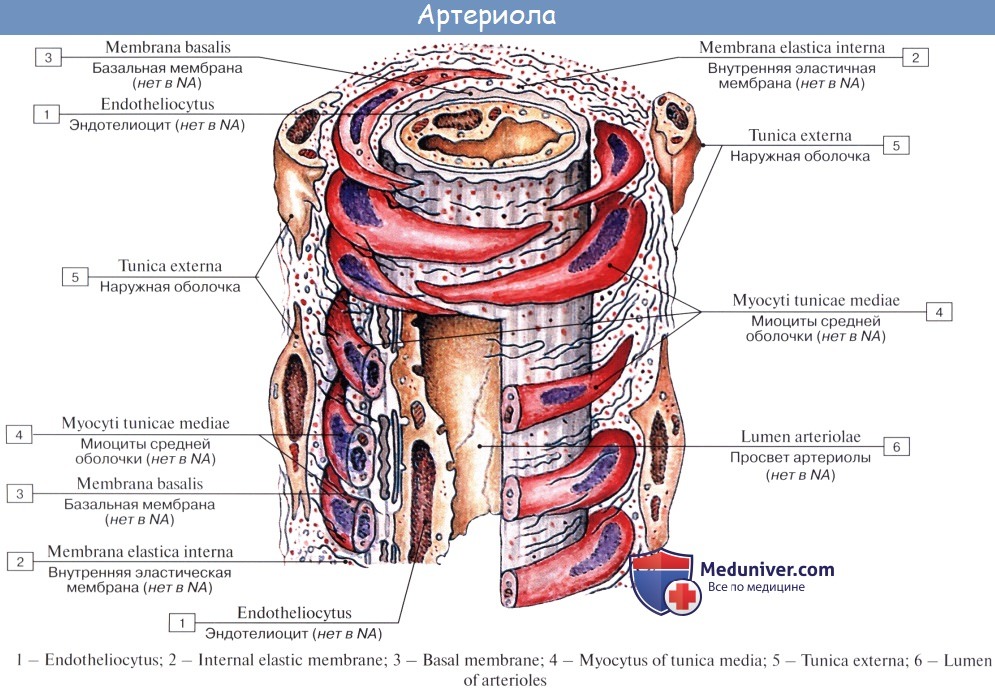
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.
Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
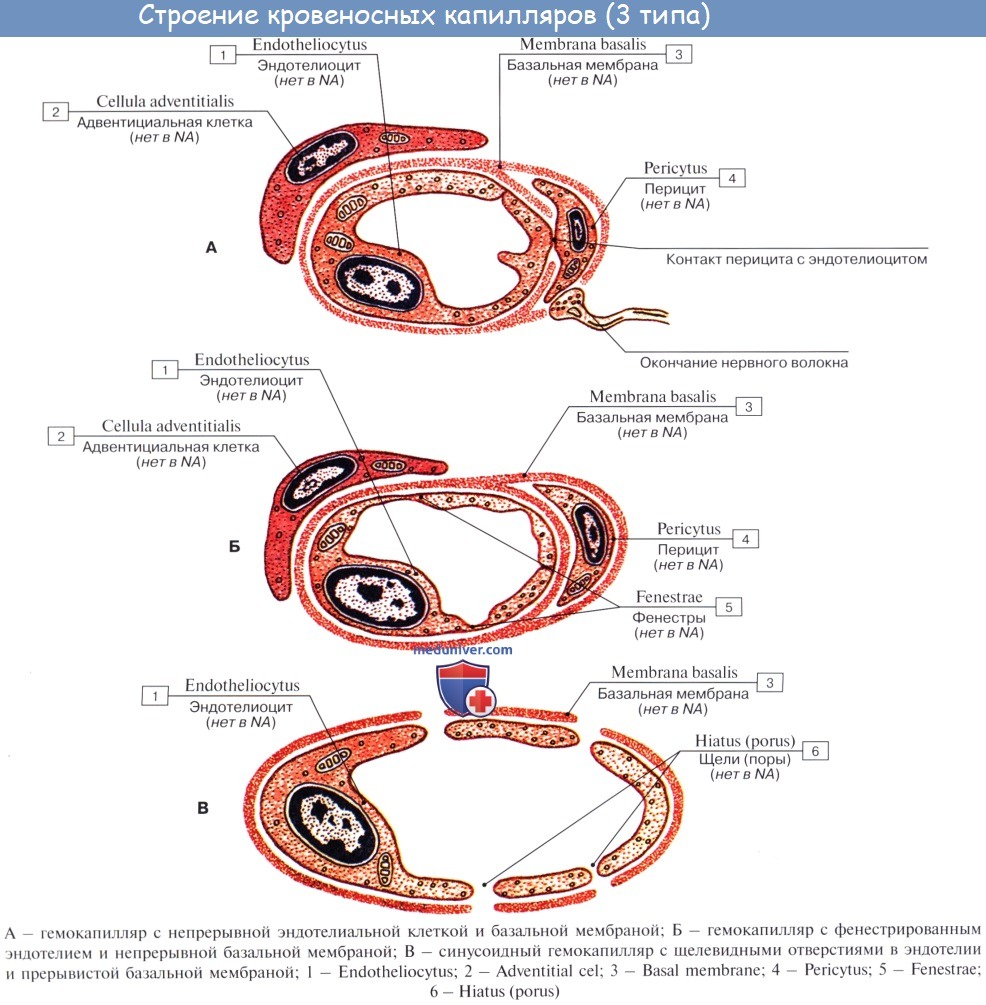
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.

– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
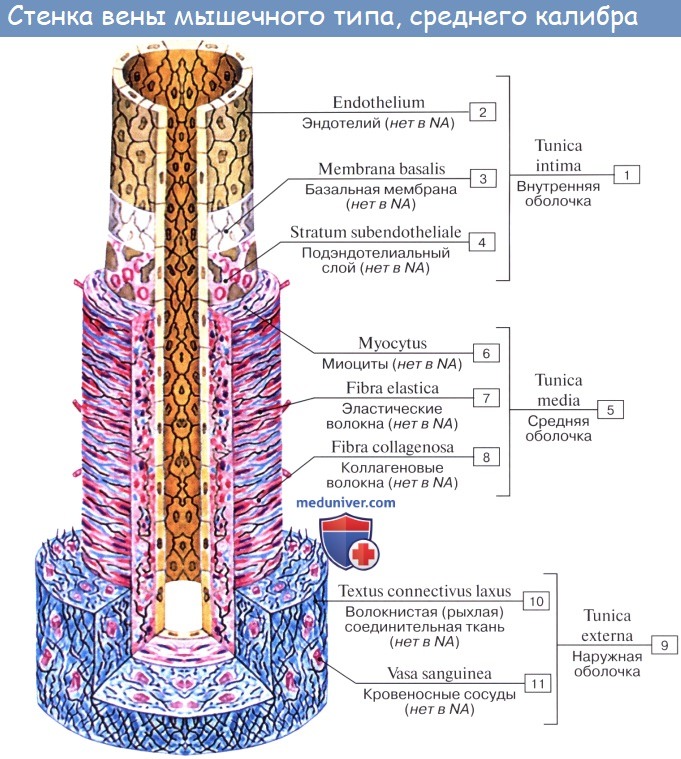
Вены (лат. vena, греч. phlebs; отсюда флебит — воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы — вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
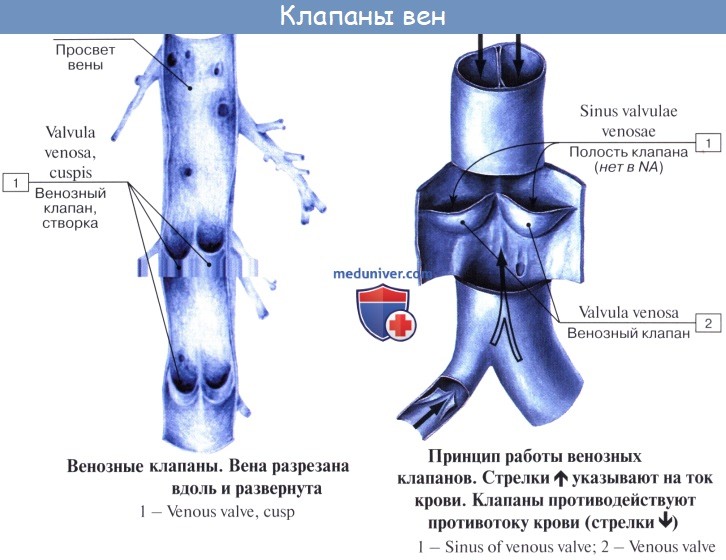
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен — клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные — одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, — аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это — крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это — внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
– Также рекомендуем “Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.”
Источник
