Опухоль поджелудочной железы с прорастанием в сосуды
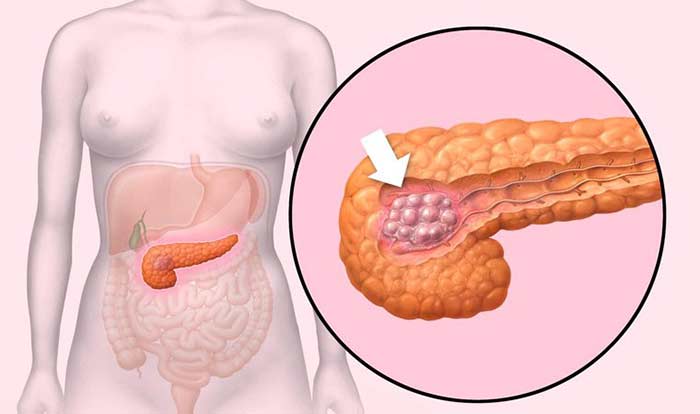
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
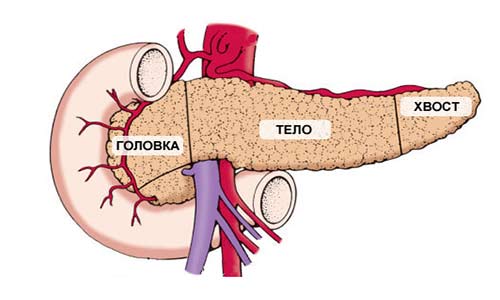
Основная функция поджелудочной железы – выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом – главным желчным протоком – и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них – инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60-70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2-4 см).

На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска – различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина – билирубин – не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования – КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы – биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы – хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR – белок-рецептор, который заставляет раковые клетки размножаться.
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию – тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет – 5%.
- В течение десяти лет – 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7-25%.
Основная причина низкой выживаемости – поздняя диагностика опухолей поджелудочной железы.
Источник
Опухоли поджелудочной железы – новообразования с различной степенью клеточной дифференцировки, исходящие из тканей эндокринной либо экзокринной части поджелудочной железы. Доброкачественные новообразования часто никак не проявляются до достижения больших размеров; злокачественные – характеризуются опухолевой интоксикацией, синдромом сдавления окружающих сосудов, нервов, органов. В диагностике используют выявление онкомаркеров, ультрасонографию поджелудочной железы и желчных путей, РХПГ, МРПХГ, МРТ, КТ, пункционную биопсию поджелудочной железы. Лечение хирургическое либо комбинированное (в сочетании с химио- и лучевой терапией).
Общие сведения
Опухоли поджелудочной железы могут формироваться как в эндокринной, так и в экзокринной ее части, но преобладают экзокринные новообразования. Среди них превалируют злокачественные опухоли, в 90% случаев представленные аденокарциномой панкреатических протоков. Доброкачественные опухоли встречаются редко, развиваются в основном из клеток, производящих пищеварительные ферменты, а также выстилки протоков (цистаденома). Опухоли, сформировавшиеся из клеток Лангерганса (эндокринной части поджелудочной железы), могут быть гормонально активными или инертными. Гормонально активные опухоли имеют наиболее яркую клинику, так как продуцируют огромное количество биологически активных веществ и вызывают «гормональную бурю» в организме. Исследования в области онкопатологии поджелудочной железы подтверждают, что новообразования этого органа у женщин выявляются в два раза чаще, чем у мужчин, а пик заболеваемости приходится на 35-50 лет.
Опухоли поджелудочной железы
Классификация опухолей поджелудочной железы
Все новообразования по своему происхождению подразделяются на доброкачественные (высокодифференцированные) и злокачественные (недифференцированные). Кроме того, опухоли поджелудочной железы классифицируют по локализации, гистологическому строению, функциональным нарушениям. Новообразование поджелудочной железы может быть расположено в головке, теле, хвосте, островках Лангерганса, протоках; либо же локализация опухолевого узла может быть не уточнена.
По гистологическому строению в 80% случаев опухоли поджелудочной железы имеют эпителиальное происхождение (из ацинарных и эндокринных клеток, протокового эпителия, неясного или смешанного генеза), источником могут служить неэпителиальные ткани, кровеносные и лимфатические сосуды, также новообразования могут иметь дизонтогенетическое и метастатическое происхождение.
Выделяют следующие виды опухолей поджелудочной железы эпителиального генеза: из ацинарных клеток (доброкачественные – аденомы, злокачественные – ацинарно-клеточный рак), эпителия протоков (доброкачественные – цистаденомы, злокачественные – аденокарцинома, скирр, плоскоклеточный и анапластический рак).
Эндокринные опухоли поджелудочной железы могут происходить из клеток островков Лангерганса (инсулиномы, гастриномы, випомы) или быть диффузными (карциноид). По степени дифференцировки клеток они могут быть высоко-, средне- и низкодифференцированными; также встречаются эндокринные опухоли смешанного и неясного генеза, мукокарциноиды, недифференцированные виды рака, опухолевидные состояния (гиперплазия и эктопия эндокринных клеток поджелудочной железы, синдром полиэндокринной неоплазии).
Функциональная классификация опухолей поджелудочной железы включает в себя следующие состояния: отсутствие нарушений; неопределенное функциональное состояние; нарушение функций поджелудочной железы: гипофункция, гиперфункция (гипогликемия и гипергиликемия, ахлоргидрия, диарея, синдром Золлингера-Эллисона на фоне гастриномы, синдром Вернера-Моррисона на фоне полиэндокринной неоплазии, гиперсекреция серотонина).
Реже всего встречаются доброкачественные, лимфоидные и неэпителиальные опухоли поджелудочной железы, цистаденокарциномы, плоскоклеточный и ацинарный рак – описаны единичные случаи этих новообразований. Гормонально активные опухоли обычно хорошо отграничены от здоровых тканей, составляют не более 0,3% всех новообразований поджелудочной железы, в трех случаях их четырех представлены инсулиномой. Определить клинически злокачественную природу гормонально активных новообразований можно только по наличию гематогенных метастазов (чаще всего печеночных). Злокачественные новообразования протоков составляют 90% опухолей поджелудочной железы и 80% – панкреатобилиарной зоны.
Симптомы опухолей поджелудочной железы
Большинство опухолей поджелудочной железы могут никак себя не проявлять долгие годы. Если же клиника новообразования появилась, в пользу доброкачественного генеза опухоли говорят следующие факты: отсутствие рака поджелудочной железы в анамнезе по родственной линии, отсутствие выраженной клиники заболевания и признаков опухолевой интоксикации, медленный рост новообразования.
Аденомы панкреатического происхождения не имеют клинических проявлений, часто случайно обнаруживаются на операции либо аутопсии. Цистаденомы и цистаденокарциномы могут достигать огромных размеров и за счет этого визуализироваться и пальпироваться через переднюю брюшную стенку. При этом клиническая картина длительное время отсутствует и появляется на поздних стадиях, когда опухоль начинает сдавливать холедох и панкреатический проток, кишечник, близлежащие сосуды и нервы.
Наиболее яркую клинику имеют гормонально активные опухоли: перманентно повышенный уровень инсулина при инсулиноме приводит к гипогликемии, гастринома выражается в развитии синдрома Золлингера-Эллисона (пептические язвы, значительная гиперсекреция желудочного сока, злокачественное течение заболевания); випомы проявляются синдромом Вернера-Моррисона (диарея, гипокалиемия, ахлоргидрия); карциноид – гиперсеротонинемией и карциноидным синдромом (приливы по типу менопаузальных, диарея, спазматические боли в животе, недостаточность клапанного аппарата правых отделов сердца).
Клиника злокачественных опухолей панкреатических протоков обычно появляется только на поздних стадиях заболевания, имеет как общие проявления, так и признаки поражения соседних органов. Общие симптомы связаны с опухолевой интоксикацией: боли в животе, иррадиирующие в спину, похудение, астения, анемия, отсутствие аппетита. Прорастание опухоли в окружающие органы и ткани манифестирует симптомами поражения этих органов (асцит при сдавлении сосудов, желтуха и экзокринная недостаточность поджелудочной железы при обтурации опухолью холедоха и общего желчного протока, симптомы поражения желудка и т. д.).
Диагностика опухолей поджелудочной железы
Для своевременной диагностики и точного определения типа опухоли поджелудочной железы требуется слаженная работа гастроэнтеролога, хирурга и врача-эндоскописта. Без использования современных способов визуализиции и химического типирования новообразований выявить опухоль поджелудочной железы практически невозможно. Следует помнить о том, что даже самые современные диагностические аппараты и методики не всегда способны дать ответ на вопрос о характере поражения органа, большое значение при диагностировании новообразований панкреатической зоны имеет и клинический опыт лечащего врача.
На поражение поджелудочной железы укажут такие исследования, как биохимический анализ крови, копрограмма, исследование секреции пищеварительных соков при эзофагогастродуоденоскопии. Следующим этапом будет назначение таких неинвазивных методов исследования, как гастрография и дуоденография, магнитно-резонансная панкреатохолангиография, магнитно-резонансная томография поджелудочной железы, компьютерная томография желчевыводящих путей. После выявления опухоли в тканях поджелудочной железы (размеры новообразования могут варьировать от 2 мм до 200 мм) производят определение в крови уровня гомонов и метаболитов (адреналин, норадреналин, серотонин, кортизол, гастрин, вазоактивный пептид, инсулин, глюкагон, панкреатический и С-пептид, соматостатин и др.) и онкомаркеров (СА19-9, СА 50, СА 242, СЕА).
Для уточнения характера поражения используются также и инвазивные методики: эндоскопическая ретроградная холангиопанкреатография; целиакография с взятием крови из панкреатических вен и определением в ней гормонов; чрескожная чреспеченочная холангиография; пункционная биопсия поджелудочной железы; лапароскопия. Огромное количество исследований, необходимых для выявления опухоли поджелудочной железы, говорит о том, что диагностика этого состояния является очень сложной, а единой схемы диагностического поиска на сегодняшний день еще не найдено.
Дифференцировать опухоли поджелудочной железы следует с хроническим панкреатитом, панкреатическими кистами, внеорганными забрюшинными опухолями и опухолями брыжейки кишечника, пенетрацией язвы желудка или ДПК, аневризмами крупных сосудов, эхинококкозом и цистицеркозом с поражением гепато-панреатической зоны.
Лечение опухолей поджелудочной железы
Лечение доброкачественных опухолей только хирургическое: дистальная резекция поджелудочной железы, резекция головки поджелудочной железы, панкреатодуоденальная резекция, энуклеация опухоли. После операции проводится обязательное гистологическое исследование для уточнения типа новообразования.
При злокачественных новообразованиях основные направления терапии выбираются, исходя из клинической ситуации. Если у пациента выявляется злокачественный карциноид либо гормонально активный рак, локализованный в головке панкреас, производится панкреатодуоденальная резекция с сохранением пилорического отдела желудка. При гастриномах часто осуществляется гастрэктомия, селективная ваготомия, панкреатодуоденальная резекция, однако ведущими гастроэнтерологами и хирургами по сей день ведутся споры об эффективности и целесообразности указанных оперативных пособий.
В комплексную терапию опухолей поджелудочной железы могут включать лучевую и полихимиотерапию (при высоком коэффициенте пролиферации, активном синтезе гормонов, малигнизации и метастазировании новообразования). Паллиативное лечение злокачественных новообразований преследует цель восстановления оттока желчи и панкреатических соков, устранение воспалительного процесса в желчных путях, улучшение качества жизни пациента. С паллиативной целью проводятся такие операции: наружное дренирование желчных протоков по Керру и по Холстеду, чрескожное транспеченочное дренирование желчных протоков, холецистэктомия, эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков, эндоскопическое стентирование холедоха и др.
Консервативная терапия доброкачественных нейроэндокринных опухолей с низким уровнем продукции гормонов, невыраженным проявлением эндокринной гиперсекреции включает в себя комбинацию сандостатина и омепразола. В лечении такой опухоли, как гастринома, активно используют комбинацию Н2-блокаторов гистаминовых рецепторов, холинолитиков и ингибиторов протонной помпы.
Прогноз и профилактика опухолей поджелудочной железы
Прогноз при злокачественных опухолях поджелудочной железы крайне неблагоприятный, что связано с бессимптомным их течением и поздней диагностикой. Радикальное удаление опухоли возможно только у каждого десятого пациента, у каждого второго новообразование рецидивирует, а у 95% в течение первых 12 месяцев после операции обнаруживаются отдаленные метастазы. Комплексная терапия не намного улучшает показатели выживаемости: в течение пяти лет в живых остается не более 5% пациентов со злокачественными опухолями панкреатической зоны.
Прогноз при доброкачественных опухолях поджелудочной железы благоприятный – у девяти больных из десяти удается добиться полного излечения. Кроме того, доброкачественные новообразования этой локализации встречаются казуистически редко. Специфической профилактики опухолей поджелудочной железы не существует, однако соблюдение здорового образа жизни, правильное питание, достаточный отдых снижают вероятность формирования любых новообразований в организме.
Источник
