Осложнения при атеросклерозе сосудов

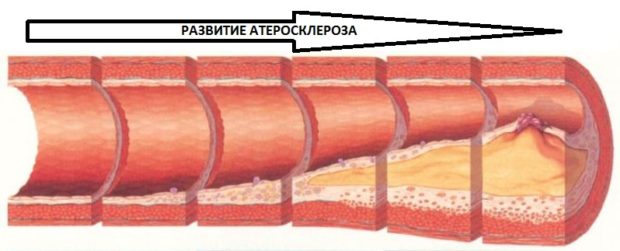
Атеросклероз – хроническое заболевание, характеризующееся накоплением липидов (жиров) на стенках кровеносных сосудов, в месте поражения происходит потеря эластичности и упругости стенок сосудов, ухудшается кровоснабжение, появляются негативные последствия и осложнения.
Основные осложнения атеросклероза
Заболевания сердечно-сосудистой системы, опасны, если человек не наблюдается у врача. По статистике заболеваемость атеросклерозом у мужчин выше, чем у женщин, в 2-3 раза. Показатель изменяется в зависимости от места проживания и возраста. Жители преклонных лет в урбанизированных городах чаще страдают поражением сосудов. Молодые люди не задумываются о том, чем опасен атеросклероз, потому что в нормальных условиях возраст риска – 40-45 лет и старше. Но из-за плохой экологии, направильного питания и образа жизни этой болезнью страдают и лица младше 40 лет. Болезнь медлено протекает, отсутствуют симптомы на ранних стадиях. Обострение всегда внезапно, а последствия атеросклероза не заставят долго ждать.

Развитию атеросклероза любого вида способствуют вредные привычки (курение и алкоголь), частые нервные нагрузки, депрессии и стресс, лишний вес, недостаточная физическая активность, сидячий образ жизни и сахарный диабет. При появлении начальной симптоматики и наличии перечисленных факторов риска следует незамедлительно сдать анализы для своевремменного обнаружения заболевания. Врач, выявляя атеросклероз сосудов, при обследовании обращает внимание на анамнез: наследственная предрасположенность и перенесенные ранее заболевания помогут провести более точный анализ.
Врачи выделяют прогрессирующий, стабилизированный и регрессирующий атеросклероз. При прогрессирующем заболевании высок риск осложнений, симптомы усугубляются, образуются новые бляшки и наступает угроза разрастания старых бляшек. При стабилизированном атеросклерозе заболевание приостанавливается (в основном за счет своевременного лечения), риск осложнений невысок, требуется наблюдение врача. При регрессирующем развитии симптомы перестают появляться, улучшается состояние пациента.
От атеросклероза страдают:
- сосуды сердца;
- сосуды головного мозга;
- сосуды нижних конечностей;
- сонная и почечная артерия;
- брюшная аорта.
Общее поражение организма встречается редко. По статистике наибольшее количество пациентов страдает поражением сосудов нижних конечностей и сонной артерии. К чему приводит запущение болезни?
Общие осложнения атеросклероза:
- дистрофические и некротические изменения в тканях;
- потеря слуха или зрения;
- поражение внутренних органов;
- образование бляшек на стенках сосудов;
- образование тромбов с последующей закупоркой сосудов;
- развитие аневризмы;
- снижение прочности стенок сосудов.
Осложнения при заболевании сосудов шеи:
- инсульт головного мозга;
- деменция (слабоумие);
- транзиторные ишемические атаки.
Осложнения при заболевании верхних конечностей:
- отеки рук;
- некроз тканей;
- образование гангрен на пальцах.
Осложнения при заболевании почечных артерий и брюшной аорты:
- прекращение деятельности почки, стеноз;
- инфаркт почки;
- разрыв артерии почки;
- внутреннее кровотечение;
- разрыв аорты.
Осложнения при заболевании нижних конечностей:
- появление гангрены;
- инсульт;
- инфаркт.

Тромб, повреждающий сосуд, приводит к инфаркту или инсульту. Летальный исход возникает в 20% случаях. Смерть от атеросклероза на поздних стадиях осложнений наступает незамедлительно, не помогает не только медикаментозное лечение, но и хирургическое вмешательство. Чем раньше будет выявлена болезнь и начата борьба с ней, тем легче предупредить негативные последствия.

Т.к. наиболее часто встречается атеросклероз сонной артерии и сосудов нижних конечностей, то подробнее остановимся на осложнениях, связанных с ними.
Осложнения при атеросклерозе сосудов нижних конечностей
Преимущественно страдают бедренные, затем подколенные артерии. Менее всего подвержены подвздошные артерии. Существуют признаки, которые помогают выявить заболевание, но есть риск не обратить на них внимание: ощущение покалывания и повышенное потоотделение легко перепутать с общей усталостью и недомоганием.
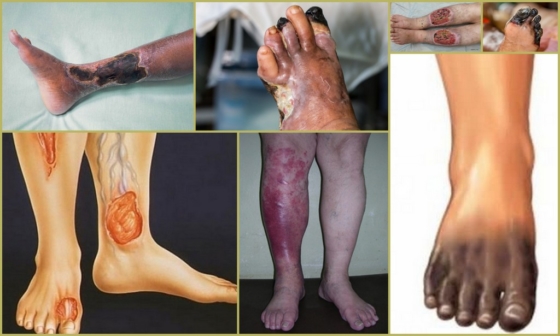
При запущении симптомов развиваются осложнения: нарушение кровотока, кровоизлияние, некроз. Они приводят к более серьезным последствиям: образование сосудистой гангрены, которая во всех случаях приводит к ампутации. А такие осложнения от закупорки сосудов или отрыва бляшки, как инфаркт и инсульт, приводят к потере некоторых функций, инвалидности и даже летальному исходу.
Осложнения при атеросклерозе сонных артерий
Заболевания стенок сосудов поражает людей всех возрастов. Молодые люди наиболее часто страдают атеросклерозом сонных артерий. Сужается просвет, кровь не поступает в нужном количестве к головному мозгу, нарушается питание клеток. Опасное осложнение, возникающее при поражении сонных артерий, – это инсульт. В группе риска находятся люди, страдающие гипертонией и венозной недостаточностью.

При прогрессировании симптомов ощущается онемение на большей по размеру площади, снижается трудоспособность. Если на этом этапе не обратиться к врачу, то медикаментозный метод не будет эффективен и возникнут осложнения, такие как ухудшение координации, снижение умственных способностей и памяти. Они приводут к слабоумию. Развитие осложнений, связанных со стенками сосудов и образованием бляшек (утончение стенок, отрыв бляшек и закупорка сосудов) влекут за собой ишемию и инсульт головного мозга.
Хирургическое лечение осложнений атеросклероза
Атеросклероз и серьезность его осложнений выявляет врач с помощью анализа уровня холестерина в крови и липидного баланса крови. В дополнение к анализу назначается УЗИ крупных сосудов. Исследование покажет нахождение возможных бляшек на стенках сосудов, которые могут стать причиной тромбоза, но его недостаточно для выяснения размера и структуры. Поэтому чаще используют МРТ– метод, позволяющий подробно рассмотреть сосуды или артерии, диагностировать форму и параметры бляшек.
Хирургическое лечение назначается при необратимых осложнениях, если другие методы лечения не приносят эффективного результата. Существуют 6 видов хирургического лечения:
- каротидная эндартерэктомия;
- стентирование;
- баллонная ангиопластика;
- шунтирование;
- протезирование;
- ампутация.

Эндартерэктомия проводится под местным наркозом. Врач делает небольшой разрез, с помощью которого удаляет бляшку. Не всем пациентам подходит эндартерэктомия. Если существуют противопоказания или бляшка находится в труднодоступном месте, врач проводит ангиопластику, которая характеризуется введением в полость сосуда баллона для улучшения кровотока. Стентирование схоже по проведению с предыдущей операцией, но вместо баллона в артерию вставляется распорка, поддерживающая диаметр. Шунтирование позволяет создать дополнительный путь для кровотока в обход пораженного участка. Протезирование и ампутация – это операции, назначаемые в последнюю очередь, если невозможно лечение другим способом.
Лечение осложнений атеросклероза без операции
Медикаментозный способ лечения осложнений атеросклероза состоит из приема лекарственных препаратов, который сопровождается коррекцией питания и образа жизни. Человеку предстоит отказаться от вредных привычек, заняться спортивными или оздоровительными упражнениями.

Необходимые для лечения болезни группы лекарственных средств назначаются только врачом, зависят от текущего состояния пациента, риска осложнений, имеющихся аллергических реакций и противопоказаний. Основное действие этих препаратов – снижение холестерина и выведение желчных кислот из организма. Параллельно назначаются препараты для нормализации обмена веществ, общего укрепления кровеносных сосудов. В дополнение назначают витаминные комплексы с содержанием Омега-3, седативные средства, препараты для стабилизации давления и улучшения кровообращения.
При осложнениях атеросклероза врачи рекомендуют делать травяные аппликации. Для этого понадобится по 1 ч.л. сухих трав:
- ромашка;
- резеда;
- подорожник;
- зверобой;
- шалфей.
Смешиваем ингредиенты и заливаем крутым кипятком, настаиваем в течении 30 мин. Используем для аппликации марлю или ватный диск. Прикладываем к пораженным участкам. Смесь хранится в сухом темном месте в течение 2 суток.
Медикаментозный метод лечения предпочтительнее хирургического вмешательства, т.к. постоянное наблюдение специалиста предупредит развитие осложнений, а спазм сосудов сведется к минимуму.
Перед применением народных способов врачи рекомендуют получить квалифицированную консультацию во избежание побочных эффектов и осложнений. Популярный народный отвар – это настойка из укропа. 1 ст.л. семян укропа заливаем кипятком, настаиваем в течение 20 мин. Пьем по 5 ч.л. 4 раза в день.
Существуют крапивные натирки для пораженных мест. Для приготовления натирки возьмите 100 г зеленых листьев крапивы, промойте и истолчите для получения сока. Добавьте к крапивной массе 100 мл водки. Аккуратно втирайте в пораженную область 1-2 раза в день. Смесь разогревает сосуды и улучшает кровообращение.

Настой плодов боярышника благотворно влияет на сердце и сосуды. Шиповник богат витамином С и замедляет старение. Чабрец улучшает иммунные свойства организма, борется с сердечными спазмами, положительно влияет на процесс кровообращения. Настой заваривают кипятком и настаивают 20-30 мин. Пьют настои после одобрения врача.
Лечебная ходьба как эффективный метод борьбы с осложнениями атеросклероза
Оздоровительная ходьба при поражении нижних конечностей эффективна на начальных этапах развития заболевания. Благодаря регулярным занятиям поддерживается здоровая физическая активность, нормализуется сосудистый тонус, увеличивается расстояние, которое пациент способен проходить без появления болей. Ходьба пешком – это универсальное средство физической нагрузки на организм.
Ходьба практикуется как безопасный метод лечения, препятствующий развитию осложнений и помогающий компенсировать кровоток за счет работы мышц. Врачи советуют проходить дистанции с передышками. Пациент замедляется, почувствовав боль во время ходьбы, но не останавливается. Болевые ощущения постепенно стихают. Затем пациент продолжает идти в среднем темпе.

При оздоровительной ходьбе удерживайте правильное положение: выпрямите спину, сведите лопатки, подтяните живот, подбородок поставьте в параллельное полу положение. Во время движения следите за осанкой и положением рук, согните их в локтях для удобства. При ходьбе дышите ритмично, вдыхайте носом, выдыхайте ртом. Следите, чтобы вдох был короче выдоха. Скорость ходьбы оптимальна, если пациент спокойно разговаривает в процессе.
Эффективнее заниматься ходьбой в утреннее или вечернее время после ужина перед сном. Вечерние тренировки положительно влияют на качество сна. Не стоит нагружать организм сразу после еды, подождите не менее 1 часа.
Терренкур – это подвид лечебной ходьбы с использованием палок. Этот метод лечения требует физических затрат, т.к. предполагает сложный маршрут с подъёмами и различным рельефом. Не рекомендуется при средней или тяжелой стадии атеросклероза. На начальном этапе развития болезни разрешен только после консультации с лечащим врачом.

В плохую погоду лечебная ходьба практикуется на беговой дорожке с возможностью регулировать скорость. По желанию пациента дорожка заменяется велосипедным тренажером.
Прогноз и профилактика осложнений атеросклероза
Атеросклероз – это хроническая болезнь, рекомендуется контроль врача с назначенной периодичностью. При запущенных случаях атеросклероза наступают серьезные осложнения вплоть до необратимых нарушений в кровообращении, последствием которых является отмирание тканей. А это приводит к ампутации конечностей или смерти.
Для профилактики заболевания следуйте простым правилам:
- соблюдение правильного питания или диетического режима;
- поддержание физической активности;
- отказ от вредных привычек;
- коррекция лишнего веса;
- контроль артериального давления;
- контроль диабета и др. хронических заболеваний.
Диета как профилактика осложнений атеросклероза
Строгая безхолестериновая диета – основа здорового питания при атеросклерозе. Правильное питание поможет поддержать организм в форме, снизить лишний вес и, как следствие, бороться с развитием заболевания. При атеросклерозе диета состоит из:
- круп;
- овощей и фруктов;
- обезжиренного молока;
- морепродуктов;
- рыбы;
- мяса птиц.

Рекомендуемый способ приготовления пищи – отваривание, запекание, варка на пару или тушение. Дневной рацион делится на 5-6 приемов пищи маленькими порциями.
Существует специальный стол для больных атеросклерозом. Один из организаторов Института питания, заслуженный терапевт М.И. Певзнер разработал эффективные принципы питания для пациентов с различными заболеваниями. Для больных атеросклерозом разработан стол 10, направленный на снижение холестерина и лишнего веса и нормализацию обменных процессов. В диету включаются продукты, содержащие следующие вещества:
- витамины А, С, Е и группы В;
- аминокислоты и полинасыщенные жирные кислоты (Омега-3, Омега-6 и липолевая кислота);
- минеральные вещества (магний, селен, фосфор).
Стол 10 делится на подвиды, тип С подходит для атеросклероза. Среди главных особенностей диеты выделяются минимальное количество соли (до 2 г в день), регулярный прием пищи до 5 раз в день. Содержание белков при такой диете – 90 г, жиров – 80 г, углеводов – 350-400 г.
Рациона больного делится на 3 категории продуктов: разрешенные, частично ограниченные и запрещенные.
| Разрешенные продукты | Частично ограниченные продукты | Запрещенные продукты |
|
|
|
Правильная диета для профилактики осложнений атеросклероза состоит не только в употреблении разрешенных продуктов, но и в их правильном сочетании для поддержания оптимального баланса белков, жиров и углеводов. Подобрать подходящую диету способен только врач. Отнеситесь к составлению рациона ответственно. Помните, что диета при атеросклерозе – это не временная мера. Это образ жизни, которому предстоит следовать всегда для профилактики осложнений.
Атеросклероз требует внимательного и незамедлительного лечения для предотвращения возможных осложнений. Исходя из врачебной практики необратимые последствия для организма начинаются с 3 стадии атеросклероза, когда неизбежно хирургическое вмешательство. Обращайте внимание на собственное здоровье, возможные признаки и симптомы заболевания. Для профилактики осложнений соблюдайте здоровый образ жизни и следуйте правильному питанию. Настройтесь на позитив, живите долго и лечитесь вовремя!
Источник
Атеросклероз код по МКБ 10 I70. Название хорошо известно “в народе”, но мало кто задумывается о последствиях. Название складывается из греческого ἀθέρος – “мякина, кашица” и σκληρός – “твёрдый, плотный”. По разным причинам в интиме сосудов происходит отложение холестерина в виде достаточно плотной кашицы (бляшка).
В результате просвет сосуда сужается вплоть до полной закупорки (облитерация) с прекращением прохождения крови. Есть похожая по симптомам патология – артериосклероз Менкеберга, однако в этом случае страдает средняя оболочка артерий, в которой откладываются соли кальция, холестериновые бляшки отсутствуют и развиваются аневризмы сосудов (не закупорка).
Атеросклероз поражает стенки сосудов, снижая их эластичность и создавая препятствие на пути движения тока крови. Вследствие этого происходит нарушение кровоснабжения внутренних органов.
Важно. Отрыв атеросклеротической бляшки опасен развитием таких грозных неотложных состояний, как инфаркт миокарда или инсульт.
На данный момент, атеросклероз сосудов уже не считается патологией людей преклонного возраста. Нездоровый образ жизни, малая физическая активность, курение, стрессы, чрезмерное употребление жирной пищи и алкоголя приводят к тому, что атеросклероз может развиваться уже к 30-35 годам.
Атеросклероз – что это такое
Атеросклероз – это хроническая сосудистая патология, появляющаяся из-за дисбаланса обмена жиров и белков в организме и сопровождающаяся накоплением липидов с последующим разрастанием соединительнотканных волокон в сосудистой стенке.
Прогрессирование атеросклероза сопровождается нарушением эластических свойств сосуда, его деформацией, сужением просвета, а, следовательно, и нарушением проходимости для тока крови.
Внимание. Главное коварство заболевания заключается в том, что первые стадии атеросклероза сосудов протекают бессимптомно, а яркая клиническая картина развивается только после возникновения необратимых изменений в сосудах и значимых нарушений кровоснабжения органов.
Следует также отметить, что многие пациенты не обращают внимания на первые неспецифические признаки атеросклероза и ишемии, такие как:
- снижение работоспособности,
- хроническую усталость,
- головокружение,
- ухудшение памяти,
- одышку,
- нарушение ритма сердца,
- тахикардию и т.д.
Большинство симптомов списывается на последствие тяжелой работы и недосыпа.
Чаще всего больные впервые обращаются к врачу только после того, как симптомы заболевания, возникшего из-за атеросклероза сосудов, начинают значительно осложнять им жизнь (невозможность подниматься по лестнице без тяжелой одышки, тахикардия и чувство нехватки воздуха в покое, невозможность самостоятельно передвигаться из-за болей в ногах и т.д.).
Справочно. В некоторых случаях пациенты узнают о том, что у них тяжелый атеросклероз после острого приступа стенокардии, инфаркта, транзиторной ишемической атаки (преходящая мозговая ишемия).
Хроническая церебральная ишемия может приводить к появлению шума в ушах, значительному снижению памяти, изменениям со стороны психики, нарушению походки и координации и т.д. Данный симптомокомплекс, чаще всего, игнорируют пожилые люди, списывая проявления церебральной ишемизации из-за атеросклероза сосудов на старческие изменения.
Причины атеросклероза
Справочно. Единой теории возникновения атеросклероза сосудов на данный момент не существует.
Спровоцировать развитие бляшек в сосудистой интиме могут:
- аутоиммунные заболевания (происходит первичная инфильтрация сосудистой стенки макрофагами и лейкоцитами);
- инфекции (вирусы, бактерии и.д.);
- нарушение антиоксидантных систем;
- гормональные сбои (гонадотропные и аденокортикотропные гормоны провоцируют усиление синтеза холестерина);
- врожденные дефекты сосудистых стенок;
- дисбаланс липопротеидов и накопление ЛПНП и ЛПОНП в стенках сосудов.
Справочно. Все эти факторы могут служить пусковыми механизмами развития атеросклероза, однако ведущая роль в патогенезе поражения сосудистой стенки остается за липидным дисбалансом.
Факторы риска развития атеросклероза сосудов:
Неконтролируемые факторы риска развития атеросклероза сосудов – это те, на которые нельзя повлиять. Они могут способствовать развитию атеросклерозов, но при отсутствии контролируемых факторов, не приводят к развитию заболевания.
Для развития атеросклероза сосудов необходимо сочетание нескольких факторов риска.
Это означает, что, даже имея наследственную предрасположенность к развитию атеросклероза, можно избежать серьезных осложнений, если:
- вести здоровый образ жизни (достаточный уровень физической активности, отказ от курения и приема спиртных напитков, диета с увеличенным количеством свежих фруктов, овощей, нежирной рыбы и ограничением приема жирного мяса, сладостей и т.д.);
- регулярно наблюдаться у лечащего врача;
- контролировать показатели липидного профиля (холестерин, ЛПВП, ЛПНП, ЛПОНП, триглицериды);
- принимать назначенное лечение по поводу фоновых патологий (сахарный диабет, гипертоническая болезнь и т.д.).
Факторы максимального риска
Любой из этих факторов может привести к появлению атеросклероза и патологий ССС:
Классификация атеросклероза
Как таковой, классификации атеросклероза не существует. Заболевание может разделяться по стадиям и локализации.
Наиболее распространенными локализациями атеросклеротических очагов являются:
- коронарные сосуды;
- грудной отдел аорты;
- шейные и мозговые сосуды (церебральный атеросклероз);
- сосуды почек;
- брюшной отдел аорты;
- артерии ног.
Атеросклероз грудного отдела аорты, в подавляющем числе случаев, сочетается с поражением венечных сосудов сердца, а атеросклероз брюшного отдела аорты, с ишемизацией нижних конечностей.
При отсутствии своевременного лечения и высоком уровне триглицеридов, а также «плохого» холестерина (липопротеидов НП и ОНП) возможен генерализованный атеросклероз. То есть, атеросклеротические бляшки различного размера поражают практически все сосуды.
По патологическим изменениям в сосудистой стенке, стадии атеросклероза разделяют на:
- стадию липидных пятен, состоящую из долипидного периода, липоидоза и последующего липосклероза;
- развитие атероматоза и возникновение фиброзных бляшек;
- появление осложнений атеросклероза (изъязвление, распад бляшек и т.д.);
- стадию атерокальциноза (кальцификацию атеросклеротических бляшек).
Изменения в стадии липидных пятен
В долипидную стадию атеросклероза, процесс очагового повреждения стенки только начинается. В первую очередь увеличивается мембранная проницаемость интимы, во внутренней оболочке сосуда начинают скапливаться белки, фибрин, тромбоциты (образуются пристеночные микротромбы).
Затем в очаге повреждения скапливаются гликозаминогликаны, холестерин, липопротеины НП и ОНП. В результате этого происходит разрыхление сосудистой стенки, создающее благоприятные условия для дальнейшего накопления ЛПНП и ЛПОНП, холестерина и т.д.
Из-за прогрессирующего воспаления, в сосудистой интиме начинают разрушаться эластические и коллагеновые волокна, отвечающие за эластические свойства сосуда.
В стадию липоидоза, инфильтрирование сосудистой стенки липидами и холестерином приводит к возникновению липидных полосок и пятен. Эти образования не выступают над интимой и, соответственно, не приводят к возникновению нарушений гемодинамики. Быстрее всего жировые (липидные) полосы и пятна образуются в грудном отделе аорты и коронарных сосудах.
Внимание. Следует отметить, что стадия липоидоза еще не является атеросклерозом как таковым. Подобные изменения могут отмечаться даже у подростков при наборе веса, курении или после тяжелых инфекционных заболеваний.
Изменения в эту стадию являются полностью обратимыми и при нормализации образа жизни могут полностью исчезать, не приводя к формированию атеросклероза.
При прогрессировании нарушения липидного баланса, липоидоз переходит в липосклероз.
Что такое липосклероз
Липосклероз – это стадия фибробластной пролиферации, разрушения макрофагов и активного разрастания в интиме соединительнотканных волокон. Именно в стадию липосклероза начинают формироваться фибринозные атеросклеротические бляшки – уплотненные, круглые образования, выделяющиеся над поверхностью интимы. Фиброзные бляшки приводят к нарушению гемодинамики, создавая препятствия на пути тока крови.
При прогрессировании липосклероза, атеросклеротическая бляшка разрастается, вызывая ишемию органов и тканей. Основная клиническая картина зависит от того, где находится очаг атеросклероза (венечные сосуды, почечные артерии, церебральные, брюшной отдел аорты и т.д.).
На данном этапе бляшки нестабильные и могут быть полностью растворены. Однако на этой стадии существует высокий риск развития осложнений, так как бляшки нестабильны, они могут в любой момент оторваться и привести к эмболии.
Важно. Стенка сосуда в период липосклероза подвергается значительным патологическим изменениям. Она перестает быть эластичной, в ней появляются трещины и участки изъязвления.
Все это создает благоприятные условия для прогрессирования нарушений гемодинамики и ишемии, а также активации свертывания крови и активного тромбообразования.
Стадия атероматоза
В ходе стадии атероматоза начинается активный распад липидов, расположенных внутри бляшки. Также, деструкции подвергаются волокна коллагена и эластина, расположенные в стенке сосуда.
Распавшиеся массы отграничиваются от просвета сосуда покрышкой атеросклеротической бляшки (зрелая гиалинизированная соединительная ткань).
Важно. При прогрессировании атеросклероза крышка разрывается и содержимое атеросклеротической бляшки попадает в общий кровоток, приводя к развитию осложнений.
Стадия атеросклеротических осложнений
Помимо основного осложнения атеросклероза – разрыва бляшки или отрыва ее участка, приводящего к острому ИМ, инсульту или гангрене нижних конечностей, могут развиваться, так называемые, атероматозные язвы.
Внимание. Такие язвы приводят к некрозу сосудистой стенки и формированию в ней аневризмы, в которой активно накапливаются тромбы.
Атероматозная язва может осложниться разрывом аневризмы, тромбозом или эмболом (при вымывании из язвы током крови тромба или содержимого атеросклеротической бляшки).
Развитие атерокальциноза
Справочно. Стадия кальциноза характеризуется активным накоплением в атеросклеротической бляшке солей кальция.
Такие бляшки становятся плотными, стенка сосуда вокруг них полностью теряет эластичность. Пораженный сосуд деформируется.
На этом этапе наблюдается тяжелейшая ишемия органов.
Важно. Кальцифицированная бляшка продолжает расти и может привести к инфаркту или гангрене, за счет полного прекращения кровоснабжения органа.
Симптомы атеросклероза
Начальные стадии атеросклероза протекают бессимптомно. После формирования фиброзных атеросклеротических бляшек симптомы зависят от того, какой орган подвергается ишемии.
При атеросклерозе церебральных сосудов, хроническая ишемизация головного мозга приводит к развитию структурных изменений головного мозга и нарушению его функций.
Развитие клинической симптоматики и ухудшение состояния больных происходит постепенно, по мере сужения просвета сосуда и нарастания ишемии.
Первые симптомы являются неспецифическими, появляются:
- головные боли,
- тяжесть в голове,
- боли,
- шум в ушах,
- повышенная утомляемость,
- нарушения сна,
- депрессии,
- эмоциональная нестабильность,
- ухудшение памяти и способности концентрировать внимание.
По мере прогрессирования атеросклероза и ишемии головного мозга появляются:
- глазодвигательные расстройства,
- нарушение речи,
- расстройства координации движений,
- нарушение походки,
- возможно появление транзиторных ишемических атак (прединсультное состояние, сопровождающееся переходящей выраженной ишемией головного мозга).
В дальнейшем присоединяются:
- тяжелые расстройства психики,
- обмороки,
- возможно недержание мочи,
- тремор конечностей,
- нарушение речи,
- снижение интеллекта,
- падения на ровном месте,
- тяжелые изменения походки,
- нарушение кожной чувствительности,
- развитие ишемического инсульта.
Симптомы ишемии нижних конечностей и поражения брюшного отдела аорты
Справочно. Симптомы поражения брюшной аорты и артерий нижних конечностей зависят от локализации сужения сосуда, протяженности атеросклеротического очага и длительности ишемии.
При поражении брюшного отдела аорты могут появляться боли или дискомфорт в животе, снижение аппетита, постоянное чувство тяжести и вздутия живота, отрыжки, запор. После употребления пищи характерно возникновение ноющих болей, которые стихают через несколько часов.
При прогрессировании атеросклероза и увеличении протяженности поражения сосудов, присоединяются:
- мышечная слабость,
- появление болей при ходьбе,
- похолодание ступней,
- ощущение мурашек и покалывания в пальцах ног,
- отсутствие пульсации при пальпировании пульса на стопах и под коленями,
- у мужчин характерно появление половой дисфункции.
При тяжелой ишемизации нижних конечностей характерна бледность и мраморность кожи ног (возможны также отек и гиперемия), появление трещин и язв на коже, болей в ногах в покое и ночью.
При остром прекращении кровообращения возникает гангрена ноги.
Дифференциальная диагностика атеросклероза нижних конечностей:
Симптомы поражения сердца
Важно. Атеросклероз грудного отдела аорты и коронарных сосудов является ведущей причиной появления ишемической болезни сердца.
Заболевание проявляется одышкой, усиливающейся при физической активности (ходьба, подъем по лестнице и т.д.), а затем и в покое, болями за грудиной, стенокардическими приступами.
Симптомы атеросклероза почечных артерий
Основными симптомами будут:
- гипертония (повышение давления будет стойким и плохо купируемым антигипертензивными препаратами);
- боли в пояснице;
- боли в животе;
- появление белка в моче;
- возможно появление эритроцитов в моче;
- развитие почечной недостаточности (уменьшение, а потом отсутствие диуреза, отеки, кровь в моче, симптомы интоксикации и т.д.).
Диагностика атеросклероза
Для выставления диагноза исследуется анамнез заболевания, жалобы пациента, наличие факторов риска, данные осмотра, а также
лабораторных и инструментальных исследований.
Из лабораторных показателей в обязательном порядке оценивают:
- общий анализ крови;
- общий анализ мочи, суточный белок в моче;
- коагулограмму;
- биохимию крови;
- липидный профиль (уровень липопротеидов ВП, НП и ОНП, уровень общего холестерина и триглицеридов) и коэффициент атерогенности;
- сахар крови;
- по показаниям может быть рекомендовано обследование гормонального профиля (гормоны щитовидной железы, эстрадиол, тестостерон и т.д.).
Также выполняется ЭКГ, ЭХО-КГ, суточное холтеровское мониторирование, УЗИ органов малого таза и брюшной полости, допплерография сосудов головы, шеи, сосудов ног, почечных артерий и т.д.
Может быть рекомендовано проведение магнитно-резонансной томографии с расчетом коронарного кальция (Са индекс).
При необходимости показана консультация:
- офтальмолога (оценка состояния глазного дна);
- невролога (выявление неврологических нарушений);
- ангиохирурга (при тяжелых поражениях, для определения необходимости оперативного лечения) и нейрохирурга (если поражены интракраниальные артерии);
- кардиолога (для подбора терапии или коррекции уже назначенного лечения);
- эндокринолога (при выявлении фоновых эндокринологи
