Осложнения при эмболизации сосудов
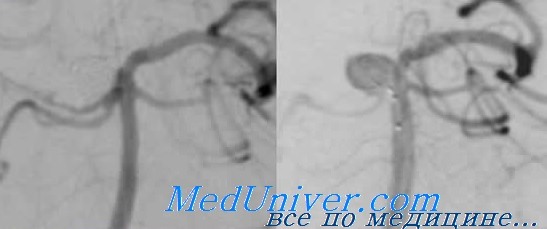
Эмболизация маточных артерий — высокотехнологичный метод терапии неопластических и иных заболеваний репродуктивной системы женщины. Суть процедуры заключается в намеренной провокации тотальной окклюзии просвета артерии, питающей опухолевую структуру (чаще миому). Для целей лечения используются небольшие шарики из рассасывающегося полимера, заполненные физиологическим раствором, так называемые эмболы. По мере течения времени, они растворяются клетками-фагоцитами. Происходит заращение просвета артерии и нарушение локального кровотока, собственно эмболизация. Нарушается трофика опухоли, происходит ее отмирание.
Осложнения после процедуры возможны, но возникают они в 1% случаев. Некоторые источники говорят о еще меньших цифрах. Сочетание терапевтической эффективности и безопасности делает эмболизацию маточных артерий безальтернативным методом терапии многих гинекологических патологий. В том числе миомы.
Подробнее о принципах проведения операции ЭМА, показаниях и противопоказаниях можно прочитать в нашем отдельном обзоре.
Неблагоприятные последствия
Осложнения после эмболизации маточных артерий разнообразны по характеру.
Болевой синдром
Почему возникает?
Сильные боли после ЭМА — наиболее распространенное состояние. Его описывают многие авторы. Речь идет о существенной интенсивности проявления, сами пациентки сравнивают характер дискомфорта с родовыми схватками. Последствие имеет физиологический характер и связано оно с локальным нарушением гемодинамики и, как итог, спазмом мышечных структур матки.
Что делать?
Необходимо обращаться в клинику, где проводилась процедура. Желательно к специалисту, выполнявшему вмешательство. По назначению доктора применяются препараты-анальгетики на основе метамизола натрия и более сильные, спазмолитические средства, миорелаксанты (с большой осторожностью). Конкретные наименования фармацевтических средств подбирает специалист.
Отсутствие послеоперационного обезболивания указывает на недостаточную квалификацию персонала больницы.
Нарушения менструального цикла
Причины
Изменение характера менструации после эмболизации обусловлено нарушением кровообращения в маточных структурах. Организму требуется время, чтобы перестроиться на новый лад. Частота осложнения не превышает 10%. В большинстве ситуаций цикл остается неизменным. В случае использования устаревших технологий эмболизации, возможна задержка на 1-6 месяцев.
Как проявляется?
Сразу после вмешательства по поводу миомы, отмечается незначительная экссудация из половых ходов: объем выделений не превышает 20-50 мл. Экссудат имеет смешанный, серозно-кровянистый характер. В положенное время менструация не наступает или характеризуется малым объемом выходящей крови (вторичная гипоменорея). Возможно удлинение цикла (опсоменорея).
Как решается вопрос?
Циклические процессы восстановятся сами собой. Специфического лечения не требуется. В случае проведения ЭМА у пациентки старше 45-50 лет менструации могут не начаться. Эмболизация маточных артерий ускоряет наступление менопаузы.
Рождение миоматозного узла
По каким причинам наблюдается?
Экспульсия или рождение миомы после проведения ЭМА можно предсказать заранее, на основании результатов ультразвукового исследования маточных структур. Чаще «рождаются» подслизистые образования. Причина в отмирании миомы. Это процесс естественной эвакуации инородного объекта из половых ходов. В данный момент осложнением рождение узла не считается. Напротив, это желаемый исход процедуры. Неблагоприятные последствия экспульсия возымеет только в случае неграмотных дальнейших действиях хирурга.

Как распознать?
По характерным симптомам:
- слабости;
- интенсивным болям в нижней части живота (проекция матки) тянущего, схваткообразного характера;
- падению уровня артериального давления, возможно снижение до критических отметок;
- потоотделению без видимой причины;
- бледности кожного покрова;
- кровотечению разной степени интенсивности из половых ходов;
- тахикардии (повышению частоты сердечных сокращений).
Какая помощь требуется?
При рождении миомы, лечение хирургическое. Требуется удалить образование. Последствия неграмотных действий специалиста непредсказуемы: некроз тканей, шок, вторичное бесплодие.
О тактике лечения рождающегося миоматозного узла и ведении пациенток после операции можно прочитать на этой странице.
Продолженный рост миомы
Почему возникает?
При грамотно проведенной эмболизации продолженного роста не наблюдается. Развитие неопластического процесса обусловлено недостаточным опытом оперирующего хирурга: возможно, имела место более интенсивная васкуляризация, чем предполагалось до этого. Кровоток нарушается, но не полностью: опухоль питается за счет других сосудов. Потому до начала вмешательства рекомендуется проведение магнитно-резонансной томографии.
Как распознать?
По результатам плановой ультразвуковой диагностики. Продолженный рост определяется по размерам неоплазии, ее структуре, локализации.
Что делать?
Следует обращаться к хирургу, проводившему операцию (или другому специалисту) для решения вопроса повторной процедуры или подбора иных методик терапевтического воздействия. При неэффективности эмболизации маточных артерий или невозможности повторной операции прибегают к иссечению тканей миомы.
Острый некроз маточных структур
Некроз матки после эмболизации маточных артерий описывался в конце 90-х, начале 00-х. Речь о единичных случаях. Связывалось осложнение с подбором некачественного материала для вмешательства, малой квалификацией персонала. На данный момент подобные последствия невозможны. Это не более чем миф, распространяющийся по незнанию пациентов по сети. Виноваты и врачи, недостаточно информирующие пациенток о механизме процедуры. Васкуляризация матки достаточная и не ограничивается одной артерией.
Выход миоматозного образования в брюшную полость
Речь о миомах, растущих на длинной ножке снаружи маточных структур. Это не более, чем миф. Распространяется он самими докторами, недостаточно понимающими механизм терапевтического воздействия эмболизации маточных артерий. За годы практики не было ни единого подобного случая. Опасаться в этом случае нечего.
Увеличение массы тела
Почему наблюдается?
Доподлинно причины набора веса не установлены. Также не понятно, имеется ли непосредственная причинно-следственная связь между эмболизацией и указанным последствием. Предполагается, что имеет место гормональное нарушение в структуре баланса эстрогена и прогестерона. Возможны совпадения.

Как справиться с состоянием?
Требуется консультация эндокринолога и, по показаниям, диетолога. Проводится исследование концентрации активных веществ гипофиза, щитовидной железы, эстрогенов, УЗИ-диагностика органов брюшной полости и малого таза. Также исследуется уровень транспортного гликопротеина ГСПГ для выявления возможных патологий со стороны половых желез, печени, поджелудочной железы. Показана оптимизация рациона, питьевого режима и режима физической активности.
Инфекционные последствия
По каким причинам возникают?
Инфекционные осложнения эмболизации маточных артерий исключены при правильной подготовке к оперативному вмешательству и квалифицированных действиях врача. На вероятность развития инфекции оказывают влияние уже текущие воспалительные процессы, которые могут усугубиться после процедуры. Крайняя форма процесса — перитонит или воспаление брюшины. В большинстве случаев имеет место ятрогенное воздействие (виноват врач, недостаточно проинформировавший пациентку или допустивший операцию при наличии противопоказаний).
Как распознать?
По типичным симптомам. Среди них:
- боли в нижней части живота, давящие, тянущие;
- выделения из половых ходов кровянистого, серозного или гнойного характера;
- тяжесть в животе;
- повышение температуры тела (гипертермия на уровне фебрилитета);
- тошнота;
- головная боль;
- головокружение;
- проявления общей интоксикации организма (слабость, сонливость, снижение работоспособности, ощущение разбитости, «ватности» тела).
При подключении к процессу брюшины, добавляется невыносимая боль диффузного, разлитого характера, тошнота, неукротимая рвота, не приносящая облегчения, вынужденное положение тела (на боку, с подогнутыми к животу ногами), спутанность сознания, потливость, обморок, сопор, кома.
Что делать?
Вызывать скорую помощь для решения вопроса транспортировки в профильный гинекологический или хирургический стационар.
Кровотечения
После тотальной эмболизации кровотечений быть не может. Артерия закупорена. При неграмотных действиях оперирующего хирурга возможен разрыв сосуда с интенсивным излиянием крови. Ситуация считается неотложной и требует срочного вмешательства с целью гематостаза и ушивания кровоснабжающей структуры. В противном случае возможен летальный исход. Вероятность подобного сценария минимальна, опасаться нечего.
Эмболизация яичника
Возможно ли попадание эмболов в яичники? Такая ситуация в принципе невозможна, когда операция проводится опытным врачом в условиях операционной.
Читайте также: Миома матки.
Источник
Осложнения эмболизации аневризмы головного мозга. Ишемические и геморрагические
Существуют два основных типа осложнений эмболизации: ишемические и геморрагические. Наиболее тяжким осложнением является интраоперационное кровоизлияние. Кровоизлияние может произойти как осложнение манипуляции во время работы проводником или микрокатетером, в ряде случаев аневризма может разорваться при заведении жесткой или неправильно подобранной по размеру спирали или при слишком тугом заполнении аневризмы спиралями, возможен разрыв во время аневризмографии или баллон-ассистенции.
Иногда кровоизлияния развиваются по не зависящим от действий хирурга причинам, например, во время диагностической или этапной ангиографии, либо спонтанно, при неконтролируемом скачке артериального давления.
Независимо от причин разрыва аневризмы, при выявлении экстравазального распространения контраста необходимо соблюдать определенный алгоритм действий.
1. Ввести протамин для инактивации гепарина.
2. Интраоперационный разрыв всегда сопровождается повышением АД, поэтому при внезапном подъеме АД во время операции необходимо произвести ангиографию или ангиоскопию, чтобы разрыв аневризмы не остался незамеченным, затем попросить анестезиолога добиться снижения АД больного (до цифр среднего давления 60-70 мм рт. ст.).
3. Не останавливать манипуляцию и не удалять микрокатетер из аневризмы, а если разрыв произошел на этапе доступа, максимально быстро и атравматично завести микрокатетер в аневризму.
Если микрокатетер мигрировал в дефект аневризмы, не пытаться его вывести из зоны разрыва, так как иногда микрокатетер может прикрывать собой перфорацию и препятствовать кровотечению. В таком случае необходимо взять спираль максимальной длины, соответствующую диаметру аневризмы, и начать заведение спирали в субарахноидальное пространство, постепенно переводя ее в просвет аневризмы. Лучше выполнять эту манипуляцию на фоне баллон-ассистенции.
4. Начать или продолжить заведение спиралей, постараться максимально быстро произвести тотальную окклюзию аневризмы, так как это единственный метод надежной остановки кровотечения.
5. При проведении баллон-ассистенции или возможности быстрого заведения баллона следует раздуть баллон у шейки аневризмы и не опорожнять его вплоть до тотальной окклюзии аневризмы.
6. Наиболее опасным является пришеечный отрыв аневризмы либо диссекция несущего аневризму сосуда, которые могут произойти и при тотальной окклюзии аневризмы спиралями. При выявлении такого осложнения необходимо очень осторожно произвести временную окклюзию несущего аневризму сосуда баллоном. Если эта манипуляция на фоне пониженного давления и введения протамина не приводит к остановке кровотечения, то необходимо рассмотреть вопрос об установке графт-стента, постоянной окклюзии сосуда спиралями или баллоном при наличии надежных коллатералей, либо о проведении микрохирургической операции.
После завершения эндоваскулярной операции необходимо, не выводя пациента из наркоза, произвести контрольную компьютерную томографию, оценить степень выраженности кровоизлияния, при необходимости решить вопрос об удалении гематомы, установке вентрикулярного дренажа и датчика внутричерепного давления. Даже при отсутствии необходимости проведения микрохирургических манипуляций рекомендуется проведение лечебного наркоза, длительность которого обусловлена тяжестью кровоизлияния, состоянием больного. Далее необходимо лечить больного по протоколу лечения субарахноидального кровоизлияния.

Для профилактики интраоперационного разрыва аневризмы необходимо соблюдать следующие рекомендации:
— при катетеризации аневризмы использовать мягкие атравматичные микропроводники диаметром 0.010, максимум 0.014 in, с формируемой дистальной частью;
— ограничивать манипуляции проводником в полости аневризмы;
— использовать мягкие атравматичные катетеры для катетеризации полости аневризмы, желательно использовать микрокатетеры pre-shaped, размером не более 0.017-0.018 in ID;
— не проводить аневризмографию через микрокатетер при наличии других возможностей визуализации положения дистальной части катетера, а если иначе оценить позицию катетера не представляется возможным, то проводить ее шприцом не менее 2 мл, и крайне осторожно;
— тщательно подбирать спирали по размеру аневризмы, не использовать в остром периоде разрыва аневризм жесткие спирали;
— производить болюсное введение гепарина только после заведения первой спирали;
— если не удается завести спираль в аневризму, необходимо ее удалить и взять более короткую или меньшую по диаметру спираль; вовремя остановиться при «упаковке» аневризмы спиралями, особенно в остром периоде разрыва;
— всегда иметь наготове ассистирующий баллон и быть готовым его применить.
Ишемические осложнения при эндоваскулярных операциях, как правило, развиваются по следующим причинам:
— усугубление вазоспазма в остром периоде разрыва аневризм;
— развитие манипуляционного спазма при работе гайд-катетером или микрокатетером;
— тромбоэмболия из гайд-катетера, из полости частично тромбированной аневризмы или при отрыве атеросклеротической бляшки во время катетеризации гайд-катетером или микрокатетером;
— стеноз или тромбоз несущей аневризму артерии при неадекватной эмболизации аневризмы, выключение одной из ветвей при эмболизации бифуркационной аневризмы;
— выпадение витков или даже целой спирали в просвет артерии, миграция выпавшей спирали в дистальные ветви;
— тромбоз стента.
Для профилактики ишемических осложнений необходимо соблюдать следующие условия:
— на всех этапах следует обеспечивать постоянную промывку гайд-катетера и микрокатетера;
— болюсное введение 5000 ЕД гепарина после заведения первой спирали, при длительных манипуляциях вводят 1000 ЕД гепарина каждый последующий час;
— гайд-катетер не должен перекрывать просвет артерии, не должно быть замедления кровотока или стоп-контраста в зоне установки гайд-катетера;
— при выявлении манипуляционного спазма необходимо сместить гайд-катетер проксимальнее и медленно ввести 0,4-0,8 мг нимотопа, разведенного в 20 мл физиологического раствора;
— следует проводить микрокатетер в режиме roadmap, предупреждая диссекцию атеросклеротических бляшек;
— частично тромбированные аневризмы предпочтительнее эмболизировать на фоне баллон- или стент-ассистенции, при гигантских частично тромбированных аневризмах предпочтительнее установка перенаправляющего поток стента;
— при «упаковке» аневризмы спиралями следует избегать стенозирования несущей аневризму артерии. После установки каждой спирали необходимо перед ее отделением проводить этапную ангиографию или ангиоскопию, визуализируя проходимость всех артериальных ветвей в зоне аневризмы. При отсутствии заполнения какой-либо ветви необходимо удалить спираль и завести спираль меньшего диаметра или длины;
— следует избегать выпадения витков спирали в артерию; если возник стеноз несущей артерии либо неконтролируемое выпадение витков, надо рассмотреть вопрос об установке стента;
— надо всегда стремиться к плотной «упаковке» аневризмы, что, как правило, предотвращает возможность миграции спиралей. Нельзя устанавливать одну спираль в аневризму с широкой шейкой. Нельзя ограничивать операцию армированием стенок аневризмы;
— при миграции отделенной спирали в артерию необходимо немедленно ее удалить при помощи ретривера;
— при развитии тромбоза либо тромбоэмболии какой-либо из артерий показано проведение тромбэкстракции либо суперселективного тромболизиса;
— при выявлении вазоспазма в остром периоде разрыва аневризмы показано проведение химической ангиопластики независимо от сроков кровоизлияния, при неэффективности химической ангиопластики следует рассмотреть вопрос о проведении баллонной ангиопластики.
– Также рекомендуем “Балонная и химическая ангиопластика аневризм головного мозга”
Оглавление темы “Нейрохирургия аневризм головного мозга”:
- Временное клипирование и умеренная гипотермия в нейрохирургии. Плюсы и минусы
- Глубокая гипотермия с остановкой кровообращения в нейрохирургии. Плюсы и минусы
- История эндоваскулярного лечения аневризм головного мозга. Этапы
- Показания к эндоваскулярной операции при аневризме мозга. Проблемы
- Ангиография перед эмболизацией аневризмы головного мозга. Доступ
- Техника эндоваскулярной эмболизации аневризмы головного мозга. Методы
- Баллон-ассистенция и стент-ассистенция при окклюзии аневризм головного мозга. Техника
- Перенаправляющие поток стенты при аневризме головного мозга. Особенности
- Осложнения эмболизации аневризмы головного мозга. Ишемические и геморрагические
- Балонная и химическая ангиопластика аневризм головного мозга
Источник
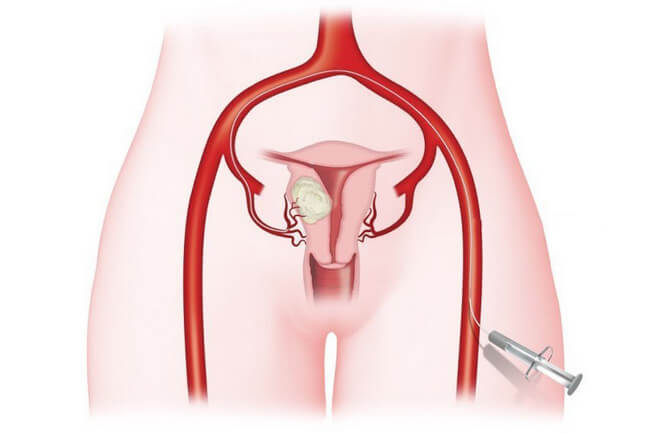
Эмболизация — малоинвазивная процедура, которая может дополнять хирургическое лечение или использоваться самостоятельно. Хирург через прокол в бедренной артерии проводит специальный катетер в артерии, непосредственно питающие опухоль и через него закрывает их специальными частицами — эмболами, которые перекрывают кровоток. В ряде случаев используют эмболы, способные выделять химиопрепарат в ткань опухоли — такое вмешательство называется химиоэмболизация.
Эмболизация применяется для лечения многих заболеваний. С начала XXI века эта процедура получает все более широкое применение и в онкологии, в первую очередь из-за своей эффективности и малоинвазивности — эмболизации безболезненны, не требуют наркоза, инструмент вводится через пункцию артерии, т. е. нет никакой операционной раны.
Эмболизация у онкологических пациентов
Эмболизация артерий для лечения опухолей и их метастазов помогает решить следующие задачи:
- в качестве самостоятельного метода лечения — эмболизация (чаще всего в варианте химиоэмболизации) может приводить к ишемии ткани опухоли и ее гибели. Для некоторых заболеваний, например, ряд опухолей печени, этот лечения может приводить к полной ремиссии без хирургического лечения.
- в сочетании с хирургическим лечением эмболизация используется как вспомогательная технология — чаще всего для уменьшения кровотечения во время операции за счет деваскуляризации (обескровливания) новообразования;
- в ряде случаев эмболизация, выполненная перед операцией, дает возможность проведения более радикальной операции за счет предварительного уменьшения опухоли;
- эмболизация также может применяться для борьбы с симптомами и осложнениями онкологических заболеваний — это в первую очередь остановка опасных кровотечений, которые угрожают жизни пациента, кроме того — облегчение боли, вызванной злокачественным новообразованием; еще одним эффектом является уменьшение объема и замедление роста опухоли.
Виды эмболизации артерий у онкологических больных:
- предоперационная — выполняется в качестве первого этапа хирургического вмешательства;
- в качестве самостоятельного метода лечения — чаще всего при опухолях печени, почек и ряде других опухолей
- в качестве паллиативного метода лечения — для остановки кровотечений, уменьшения болевого синдрома, уменьшения объемов и темпа роста опухоли.
Как проводится эмболизация артерий?
Эмболизация выполняется врачами-рентгенохирургами в специально оборудованной ангиографической операционной. Перед эмболизацией всегда проводят ангиографию. В сосуды вводят рентгенконтрастное вещество, в ходе чего записывают рентгеновское изображение в цифровом видеоформате. Это помогает врачу оценить расположение и анатомию сосудов, определить, из каких артерий осуществляется кровоснабжение опухоли.
Чаще всего эмболизацию выполняют под местной анестезией. В редких случаях приходится использовать общую анестезию (наркоз). За 4–5 часов до процедуры пациента просят ограничить прием пищи, иногда дают успокоительные препараты.
В большинстве случаев доступ к нужному сосуду получают через бедренную артерию, это самый типичный доступ для всех ангиографических исследований и вмешательств, но могут использовать и другие артерии в других местах (лучевую на запястье, плечевую в области локтевого сгиба и т. п.). Врач обрабатывает кожу антисептиком и делает небольшой прокол, вводит в артерию специальный катетер размером не более 1,5 мм и продвигает его до тех пор, пока не достигнет нужного сосуда. Через катетер в сосуд вводят эмболы, которые перекрывают его просвет.
Существуют разные виды эмболов:
- Поливинилалкоголь (PVA) представляет собой частицы размером от 50 до 1000 мкм. Это относительно недорогой и простой в применении препарат, однако, в настоящее время он считается устаревшим. Сейчас чаще всего применяют сферические эмболы, например, Bead Block и Embozene.
- Спирали из платины и нержавеющей стали. После установки в просвете сосуда на них быстро образуется тромб, который перекрывает кровоток. Иногда такие спирали применяют вместе с желатиновыми губками: сначала устанавливают спираль, а затем через катетер вводят губку — ее частички оседают между витками. Их применяют только для остановки кровотечений, обусловленных опухолями.
- Химиоэмболизация — введение в просвет сосуда эмболов, содержащих химиопрепарат. Таким образом, с одной стороны происходит закупорка сосудов, кровоснабжающих опухоль, а с другой химиопрепарат поступает непосредственно в ткань опухоли и не оказывает побочные эффекты, которые возникают при его введении в вену. При этом в самой опухоли создаются очень высокие концентрации препарата, невозможные при обычном введении. Мы применяем самые современные препараты для химиоэмболизации: DC Beads (Terumo, Япония) и Hepaspheres (Merit Medical, США)., которые высвобождают химиопрепарат в течение длительного времени, в стабильной дозировке.
- Радиоэмболизация — введение эмболов, содержащих радиоактивные изотопы. Эта процедура еще называется внутренней лучевой терапией, так как в опухоль изнутри вводят дозу радиации, разрушающей ее клетки. Для этого обычно используют изотоп Иттрий-90.
Эмболизация артерий в онкологии
К эмболизации артерий наиболее часто прибегают при следующих онкологических заболеваниях:
- В качестве самостоятельного метода лечения: Первичные и метастатические опухоли печени, почек, легких и других локализаций.
- В комбинации с хирургическими методами: Первичные и метастатические опухоли печени, почек, легких, костей, позвоночника, матки, простаты, мочевого пузыря и т. д.
- Для остановки кровотечений при опухолях: малого таза, легких, прямой кишки, толстой кишки, печени, матки, простаты, опухолях головы и шеи. Т. е. практически при любой локализации с целью прекращения кровотечения.
Эмболизация также широко применяется для лечения заболеваний, не связанных с онкологией:
- Миома матки. Эмболизация маточных артерий — наименее травматичный способ лечения миомы матки, обладающий высокой эффективностью — около 98,5% женщин, перенесших эту процедуру, не нуждаются в дополнительном лечении.
- Аденома простаты. Эмболизация – эффективный, малоинвазивный способ лечения аденомы предстательной железы, который сегодня становится все более распространен в развитых странах.
- Варикоцеле — наименее инвазивная альтернатива хирургическому лечению, выполняется амбулаторно за 20–30 минут.
- Сосудистые мальформации различной локализации.
- Аневризмы — в первую очередь аневризмы головного мозга, способные вызвать геморрагический инсульт.
Насколько безопасна эмболизация?
Цель эмболизации в онкологии — не только прекратить приток крови к патологическому очагу, но и сохранить при этом кровообращение в соседних здоровых тканях. Современная техника эмболизации с использованием микрокатетеров позволяет обеспечить необходимую точность эмболизации.
Для того чтобы обеспечить точность в ходе эмболизации всегда проводят ангиографию. Врач внимательно изучает сосудистую сеть, кровоснабжение опухоли и определяет, в какой сосуд должны быть введены эмболы. Эмболы вводятся только после детального изучения сосудистой анатомии опухоли в ходе вмешательства. Перед эмболизацией вам также могут назначить УЗИ, КТ, МРТ и другие исследования.
Существует ряд противопоказаний к проведению эмболизации, но все они являются относительными, то есть процедура, как правило, все же может быть проведена при соблюдении некоторых условий. Например, у пациента с нарушением функции почек должно быть нормализовано артериальное давление, водно-солевой баланс, а во время ангиографии нужно использовать минимальное количество контрастного вещества.
В Европейской клинике с каждым пациентом работают индивидуально. Врач оценивает общее состояние больного, учитывает сопутствующие заболевания, размеры и расположение опухоли, особенности ее кровоснабжения.
Врачи-специалисты Европейской клиники имеют огромный опыт проведения эмболизации артерий при различных видах опухолей. Мы используем значительный собственный и опыт коллег из ведущих зарубежных клиник. Некоторые процедуры, которые мы предлагаем пациентам в Европейской клинике (например, эмболизация при аденоме простаты), даже в Европе, США и Израиле являются прерогативой крупных университетских клиник из-за необходимости иметь хирургов самого высокого уровня.
Нашими врачами были выполнены первые в России эмболизации миомы матки, артерий простаты, мы первыми стали работать с самыми современными препаратами для эмболизации — Bead Block, Embozene, DC Bead и др.
Источник
