Острое нарушение кровообращения сосудов сердца

Кровообращение в организме человека

Кровообращение – это непрерывный процесс циркуляции крови в организме, необходимый для обеспечения всех клеток питанием и кислородом. Кровь также выводит из организма продукты метаболизма и углекислый газ. Центральным органом кровообращения является сердце. Оно состоит из артериальной (левой) и венозной (правой) половин. Те, в свою очередь, делятся на предсердие и желудочек, сообщающиеся между собой. В организме человека выделяют два круга кровообращения: большой (системный) и малый (легочный).
В системном круге кровообращения кровь из левого предсердия перетекает в левый желудочек, затем в аорту, после чего по артериям, венам и капиллярам поступает во все органы. При этом осуществляется газообмен, кровь отдает клеткам питательные вещества и кислород, а в нее поступает углекислый газ и вредные продукты обмена. Затем капилляры переходят в венулы, после чего в вены, которые сливаются в верхнюю и нижнюю полые вены, впадающие в правое предсердие сердца, заканчивая большой круг кровообращения.
Легочный круг кровообращения – это когда из правого желудочка по легочным артериям кровь, насыщенная углекислым газом, поступает в легкие. Кислород проникает через тонкие стенки альвеол в капилляры, при этом углекислота наоборот, выделяется во внешнюю среду. Насыщенная кислородом кровь по легочным венам поступает в левое предсердие.
Нарушением кровообращения считается состояние, когда сердечнососудистая система не способна обеспечить нормальное кровообращение тканей и органов. Такое нарушение проявляется не только сбоем в насосной функции сердца, но и нарушениями в органах и тканях. По характеру нарушений кровообращения выделяют:
· Начальные проявления недостаточного кровообращения,
· Острые нарушения кровообращения,
· Хронические медленно прогрессирующие нарушения кровообращения.
Причины острого и хронического нарушения кровообращения
К наиболее распространенным причинам нарушения кровообращения (гемодинамики) относят курение, сахарный диабет, пожилой возраст, высокое артериальное давление, высокий уровень холестерина, триглицеридов, гомоцистеина, избыточный вес (более 30% от нормы). После семидесяти лет проблемы с периферическими артериями встречаются у каждого третьего.
Хроническое нарушение кровообращения в нижних конечностях может быть вызвано такими заболеваниями, как тромбоз, стеноз артерии, облитерирующий атеросклероз, облитерирующий эндартериит, сахарный диабет, варикозное расширение вен. Хроническое нарушение кровообращения головного мозга связывают с атеросклерозом, артериальной гипертензией, ишемическим заболеванием сердца, сахарным диабетом, курением.
В целом нарушение кровообращения является либо результатом, либо следствием, либо поддержкой и обеспечением общепатологических процессов, ведь кровь поступает во все клеточки нашего организма. Практически все заболевания, известные человеку, сопровождаются более или менее выраженными расстройствами кровотока.
Симптомы острого и хронического нарушения кровообращения

Если рассматривать симптомы острой и хронической недостаточности мозгового кровообращения, то они могут не беспокоить больного до тех пор, пока чем-либо не будет спровоцировано обильное кровоснабжение мозга, а это – физический труд, непроветриваемое помещение, стрессы и т.п. Проявляются они головной болью, нарушением координации и зрения, шумом в голове, пониженной работоспособностью, бессонницей, ухудшением памяти, онемением лица или конечностей, нарушением речи.
Если симптоматика сохраняется долгое время, порой более суток – это явный признак инсульта – острого нарушения кровообращения мозга, нередко имеющего фатальный исход. При появлении подобных симптомов следует незамедлительно предпринять соответствующие меры и вызвать врача.
Если рассматривать симптомы нарушения кровообращения в верхних и нижних конечностях, то наиболее распространенным из них является перемежающаяся хромота, т.е. болевые ощущения или дискомфорт, возникающие при ходьбе и исчезающие в спокойном положении. Температура рук и ног может быть пониженной, врачи называют это «холодные руки» или «холодные ноги».
На ногах образуются венозные звездочки и сеточки, свидетельствующие о начальной стадии варикоза. Больного могут беспокоить ощущение тяжести, слабость или судороги в нижних конечностях. Причина всего этого – плохое кровообращение в руках и ногах.
Хронические и острые нарушения этиологически сосуществуют. У пациентов с острыми нарушениями часто встречаются симптомы хронической недостаточности.
Диагностика нарушения кровообращения
На сегодняшний день применяется множество методов диагностики нарушения кровообращения:
– Ультразвуковое дуплексное сканирование (исследование вен и артерий ультразвуком);
– Селективная контрастная флебография (исследование после введения в вену контрастного вещества);
– Сцинтиграфия (ядерный анализ, безвредный и безболезненный);
– Компьютерная томография (послойное исследование структуры объекта);
– Магнитно-резонансная томография (исследование основано на использовании магнитного поля и радиоволн);
– Магнитно-резонансная ангиография (частный случай МРТ, даёт изображения кровеносных сосудов).
Профилактика нарушений кровообращения
Неотъемлемым условием здоровой жизни человека является нормальное кровообращение. Для его поддержания существуют различные методы профилактики. В первую очередь старайтесь вести подвижный образ жизни. Также стимулирует кровообращение баня, сауна, контрастный душ, закаливание, массаж и всякие сосудорасширяющие средства, понижающие тонус мускулатуры сосудов.
Лечение периферического кровообращения
Периферическое кровообращение – это движение крови по капиллярам, артериолам, мелким артериям, мелким венам, метартериолам, венулам, артериоло-венулярным анастомозам и посткапиллярным венулам по принципу из крови в ткань, затем из ткани в кровь. В молодом возрасте реже случаются проблемы с кровообращением, но с возрастом они практически неизбежны.
Существует множество препаратов улучшающих кровообращение – спазмолитики, антиагреганты (препятствуют склеиванию тромбоцитов), антикоагулянты (нормализуют микроциркуляцию крови), ангиопротекторы (снижают проницаемость сосудов) и другие, но более безопасными на начальной стадии заболевания считаются фито или гомеопатические препараты. Однако самолечением в таких случаях заниматься опасно. Чтобы не навредить себе, необходимо проконсультироваться с врачом. Он поможет выбрать наиболее оптимальный вариант лекарственных средств для лечения и профилактики периферического кровообращения.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.
Наши авторы
Источник
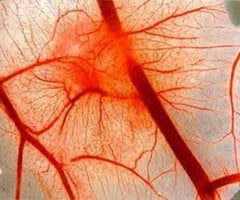
Правильное функционирование человеческого организма напрямую зависит от общего состояния системы кровообращения. Если по какой-либо причине кровообращение органа нарушается, ткани не получают требуемого количества кислорода и питательных веществ, в результате чего развивается гипоксия и замедляются метаболические процессы, что и приводит к возникновению различных заболеваний.
Нарушение кровообращения – это определенное состояние сердечнососудистой системы, при котором она не способна обеспечить органам и тканям адекватное кровоснабжение. Обеспечение нормального кровотока это довольно сложный процесс, зависящий от целостности сосудистой сети, правильного функционирования сердца и точного баланса между двумя этими системами.
Нарушение кровообращения, сердечная недостаточность, декомпенсация, расстройство кровообращения – эти понятия совершенно идентичны и несут в себе довольно широкий смысл, в котором говорится не только о нарушениях в сократительной функции миокарда, но и о возникающих на периферии патологических изменениях, во многом определяющих состояние пациента.
Систему кровообращения условно подразделяют на периферическую и центральную.
Патологии центральной системы кровообращения обусловлены нарушениями в работе сердца или в крупных сосудах.
Патологии в периферической системе кровообращения, проявляются такими основными формами:
- нарушениями кровенаполнения;
- нарушениями реологических свойств крови;
- нарушениями проницаемости стенок сосудов.
Выделяют острое нарушение кровообращения и хроническое.
Причины развития заболевания
Выделяют достаточное количество причин, которые могут существенно влиять на состояние сердечнососудистой системы и вызывать различные нарушения кровообращения. Условно все причины подразделяются на пять групп:
- компрессионные;
- травматические;
- вазоспастические;
- связанные с возникновением опухолей;
- окклюзионные.
Зачастую нарушения кровообращения происходят у людей с определенными заболеваниями, такими как гипертония, диабет, почечная недостаточность и др.
Условиями для развития нарушений кровообращения, как правило, являются проникающие травмы, сосудистые нарушения, аневризмы, феномен Рейно.
Лечение нарушения кровообращения напрямую зависит от определения причины, с которой оно непосредственно связано.
Симптомы нарушения кровообращения
Клинические проявления заболевания имеют различную степень выраженности, от доклинической, скрытой формы, когда симптомы нарушения кровообращения явно проявляются лишь после физической нагрузки, до ярко выраженной симптоматики при тяжелой степени расстройств системы кровообращения.
Существуют три степени выраженности клинических проявлений:
- первая стадия характеризуется отсутствием симптомов в покое. Признаки патологии появляются лишь после физической нагрузки. У человека отмечается одышка, тахикардия, учащенное сердцебиение даже после таких нагрузок, с которыми раньше пациент легко справлялся;
- на второй стадии клинические проявления патологии выражены умеренно и при лечении и соблюдении режима, быстро исчезают. Одышка, увеличение печени, отеки, асцит и другие, ярко выраженные симптомы, под влиянием терапии уменьшаются, но не исчезают полностью;
- на третьей стадии симптомы нарушений кровообращения выражены очень ярко и к ним присоединяются дистрофия и тяжелое истощение пациента. В такой стадии терапия крайне неэффективна и стоит вопрос об оперативном лечении.
Основные симптомы нарушения кровообращения – боль, покалывание или онемение пальцев, изменение цвета кожи кончиков пальцев, одышка, незаживающие язвы, цианоз, выраженная усталость, головокружения, обмороки, боль за грудиной, пониженное или повышенное артериальное давление, плохое заживление ран.
Виды нарушений кровообращения
Острое нарушение кровообращения, как правило, является следствием поражений кардиоваскулярного аппарата, но также может возникать и на фоне заболеваний ЦНС, глубоких нарушений обмена веществ, эндокринных болезней и других патологических состояний. Обычно, острое нарушение кровообращений развивается вследствие острой сердечнососудистой недостаточности или как результат одновременной декомпенсации сосудистой системы и функций миокарда.
Хроническое нарушение кровообращения развивается постепенно на фоне уменьшения диаметров сосудов, вплоть до их полной закупорки. Облитерирующие заболевания могут поражать различные магистральные сосуды, но особое значение придается поражению сосудов нижних конечностей, поскольку именно данная причина может вызывать развитие некрозов. Общим для всех патологических состояний, является развитие артериальной хронической недостаточности, которая проявляется ишемическим синдромом.
Диагностика и лечение нарушения кровообращения
 Диагностика нарушений кровообращения включает в себя целый ряд инструментальных и лабораторных методов исследования. Для постановки диагноза, имеет значение наличие какого-либо сосудистого заболевания и наличие характерных жалоб пациента. Лабораторные методы обследования включают в себя анализы крови – общий, коагулограмма, на сахар, липидограмма. Используются такие инструментальные методы, как МРТ, дуплексное сканирование. Обязателен осмотр окулиста, позволяющий определить признаки ангиопатии и проведение нейропсихологического исследования для выявления когнитивных нарушений.
Диагностика нарушений кровообращения включает в себя целый ряд инструментальных и лабораторных методов исследования. Для постановки диагноза, имеет значение наличие какого-либо сосудистого заболевания и наличие характерных жалоб пациента. Лабораторные методы обследования включают в себя анализы крови – общий, коагулограмма, на сахар, липидограмма. Используются такие инструментальные методы, как МРТ, дуплексное сканирование. Обязателен осмотр окулиста, позволяющий определить признаки ангиопатии и проведение нейропсихологического исследования для выявления когнитивных нарушений.
Лечение нарушения кровообращения начинают с определения и лечения причины, с которой оно связано. Все терапевтические методики делятся на консервативные и оперативные. Нарушения кровообращения на первых этапах вылечить не так уж и сложно, прибегнув к адекватной терапии, а иногда и просто изменив свой образ жизни, главное не игнорировать клинические проявления и вовремя начать терапию. Здоровое питание, диета с низким содержанием соли и жира и высоким содержанием витамина Е и омега-3, регулярные физические упражнения, отказ от вредных привычек в сочетании с необходимыми лекарственными препаратами, окажут эффективное воздействие на заболевание.
Лечение острого нарушения кровообращения часто заключается в оперативных методах, направленных на восстановление проходимости сосудов – эмболэктомии, пластике артерий, протезировании и шунтировании сосудов. Достаточно широко применяются операции непрямой реваскуляризации, которые направлены на улучшение коллатерального кровообращения и компенсации кровообращения конечностей. Показаниями к срочному оперативному вмешательству являются тромбофлебит поверхностных вен, тромбофлебит с явлениями абсцедирования, острый тромбоз магистральных вен таза и конечностей.
Внимание!
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Записаться на прием к врачу
Источник
Расстройства артериального кровотока играют чрезвычайно важную роль в общей и частной патологии человека. Практическим врачам многих медицинских специальностей приходится часто встречаться с теми больными, у которых патологический процесс связан со стенозом или окклюзией магистрального сосуда. Эти процессы ведут к ухудшению кровоснабжения внутренних органов и лежат в основе патогенеза ишемических повреждений сердца, головного мозга, почек, кишечника и конечностей, приводят к нарушению зрения и работы вестибулярного аппарата.
Причины нарушения артериального кровотока
Нарушения артериального кровотока могут развиваться как постепенно, так и внезапно. Наиболее распространенными заболеваниями, ведущими к постепенному сужению магистральных артерий являются облитерирующий атеросклероз, неспецифический аортоартериит, облитерирующий тромбангиит и фиброзно-мышечная дисплазия. Достаточно редкими причинами хронических нарушений артериального кровотока служат постэмболическая окклюзия, патологическая извитость, гипоплазия и аплазия артериальных сосудов. К острым нарушениям регионарного артериального кровотока обычно приводят тромбоз, эмболия и ранение сосудов. Несмотря на различную их природу, все они проявляются синдромом ишемии внутренних органов или конечностей.
Самым распространенным системным заболеванием, приводящим к нарушению регионарного артериального кровоообращения в настоящее время служит атеросклероз (80-85%). При атеросклерозе развиваются дегенеративные изменения сосудистой стенки с образованием атером в субинтимальном слое. Выделяют две фазы атерогенеза. На первом этапе формируется «стабильная» атеросклеротическая бляшка, которая суживает просвет сосуда и нарушает, таким образом кровоток, приводя к недостаточности артериального кровообращения. На втором этапе происходит «дестабилизация» бляшки, вследствие быстрого роста липидного ядра или развития воспаления в ее соединительнотканном покрытии. При этом ее капсула истончается и возрастает угроза образования трещин и разрывов. Результатами нарушения целостности капсулы являются быстрое «вспухание» бляшки, увеличение выраженности обструкции артерии и образование внутрисосудистого тромба. Тромбоз магистральной артерии закономерно приводит к развитию острых жизнеугрожающих осложнений – инфаркту миокарда, инсульту, гангрене кишечника или конечностей.
Наряду с атеросклерозом в клинической практике все чаще (9%) диагностируют неспецифический аортоартериит (болезнь Такаясу) – системное аутоиммунное заболевание аорты и магистральных артерий, обусловленное воспалительными изменениями всех слоев сосудистой стенки с последующим развитием фиброза и кальциноза и образованием стенозов, окклюзий и реже аневризм. Среди пациентов преобладают женщины молодого возраста (10-30 лет) (в 15 раз чаще мужчин) . Реже бывает специфический аортоартериит, например сифилитический. Нередко ведущим признаком неспецифического аортоартериита служит облитерация ветвей дуги аорты, которая приводит к хронической ишемии головного мозга и верхних конечностей. Этот синдром носит название «синдром Такаясу» – японского окулиста, впервые его описавшего. Офтальмогические расстройства отмечают у 60% больных. Диагностические критерии приведены в табл. 16. 1. Диагноз считают достоверным при наличии 3 критериев и более. Чувствительность этих критерниев составляет 90, 5%, а специфичность – 97, 8;%.
В крупных артериях также встречается фиброзно-мышечная дисплазия. Причина ее неизвестна. Заболевание характеризуется множественными зонами эксцентрического сужения артерии, чередующихся с сегментарными дилятациями. На ангиограмме пораженные сосуды выглядят в виде «стеклянных бус». Редко бывает отдельный стеноз. Более 90% больных с фиброзно-мышечной дисплазией составляют женщины. Данное заболевание чаще поражает почечные артерии. В 80% случаев поражается правая почечная артерия. Далее следуют сонные и подвздошные артерии. Брыжеечные, подключичные, позвоночные, подмышечные, артерии предплечья и коронарные артерии поражаются редко. При фиброзно-мышечной дисплазии чаще всего развиваются два клинических синдрома: вазоренальная гипертония, связанная со стенозом почечной артерии и транзиторное нарушение мозгового кровообращения, связанное со стенозом внутренней сонной артерии.
Острый тромбоз обычно развивается на месте поражения патологическим процессом сосудистой стенки и возникает при сочетании трех факторов, так называемой триаде Вирхова:
- повреждение сосудистой стенки;
- повышение активности свертывающей системы крови;
- нарушение регионарного или системного кровотока.
Ведущую роль в развитии острого артериального тромбоза играет все же поражение или дисфункция сосудистой стенки. При нормальной стенке тромбоз как правило не возникает, поскольку эндотелий выделяет мощные противотромботические вещества, такие как простациклин, оксид азота, тромбомодулин, ингибитор пути тканевого фактора, тканевой активатор плазминогена, сочетанное действие которых и обеспечивает атромбогенность интимы сосудов. Артериальный тромб формируется в условиях высокой скорости кровотока и состоит преимущественно из агрегированных тромбоцитов, связанных нитями фибрина. Из-за большой скорости кровотока и относительно малых количеств фибрина, который обычно укрепляет тромб, артериальные тромбы легко отрываются и вызывают эмболию малыми фрагментами. Это проявляется нестабильной ишемией и транзиторными ишемическими атаками.
Эмболия обычно является осложнением ишемической болезни и пороков сердца, атеросклероза и аневризм аорты и крупных артерий. Основной причиной (95% больных) артериальных эмболий являются заболевания сердца и в первую очередь инфаркт миокарда, особенно в первые 10 суток заболевания, и его последствия – постинфарктный кардиосклероз и аневризма левого желудочка. Внутрисердечные тромбы первично обычно формируются на поврежденном эндокарде при инфаркте миокарда, на поврежденных сердечных клапанах или протезах клапанов. Общим для этих состояний является дисфункция эндотелия. Нарушения гемодинамики с застоем крови при пороках клапанов, локальных дисфункциях миокарда, аневризмах желудочков или аритмиях также этому способствуют. Причиной эмболий может быть ревматический комбинированный порок сердца с преобладанием стеноза, осложненный внутрипредсердным тромбозом. Образованию тромбов в левом предсердии или его ушке при митральном пороке способствует мерцательная аритмия. Реже к артериальной эмболии ведут подострый бактериальный эндокардит и врожденные пороки сердца.
Источником эмболов могут быть и заболевания сосудов – аневризмы брюшной аорты и крупных магистральных артерий, язвенный атероматоз аорты и артерий. Парадоксальная артериальная эмболия венозным тромбом возможна при дефекте межпредсердной перегородки, открытом овальном окне или функционирующем Боталловом протоке.
Внутрисердечные тромбы обычно ничем себя не проявляют пока не вызывают эмболии того или иного отдела сердечно-сосудистой системы. Куда же может попасть эмбол? Эмбол напоминает шарик рулетки и с током крови он может попасть куда угодно, в любой из органов человеческого тела. Но тем не менее в отличие от рулетки при эмболиях все же имеется определенная закономерность в локализация эмболий связанная с архитектоникой сосудистого русла:
¨ Коронарные сосуды сердца – 2%
¨ Головной мозг – 33%
¨ Почки – 18%
¨ Селезенка – 10%
¨ Брыжеечные сосуды – 7%
¨ Конечности – 25%
Источник
