Патологические изменения в сосудах компенсирующего типа

Содержание темы “Атеросклероз и другие формы артериосклероза.”: АтеросклерозПатологические изменения при атеросклерозе.Патологическая морфология атеросклероза. Атеросклероз представляет собой пятнистый нодулярный тип артериосклероза. Патологические изменения принято классифицировать как жировые полоск и, фиброзные бляшки и осложненные поражения. Жировые полоски – это наиболее раннее проявление атеросклероза, однако выявить их бывает трудно. Они характеризуются накоплением гладких мышечных клеток и макрофагов, заполненных липидами (пенистые клетки), и фиброзной ткани в интиме в виде очагов. Они отчетливо выявляются при окраске препарата жирорастворимыми красителями. Однако их можно видеть и без дополнительной окраски как желтоватые или беловатые пятна на внутренней оболочке. Жиры содержат главным образом холестерол-олеат, частично синтезируемый в тканях. Жировые полоски – это достаточно нежные образования и вызывают незначительную обструкцию кровотоку, не сопровождающуюся возникновением каких-либо симптомов. Это заболевание носит универсальный характер, поражая различные сегменты артериального русла у людей разного возраста. Однако начальные признаки поражения аорты можно обнаружить уже в детстве. У всех детей в возрасте около 10 лет независимо от расы, пола или окружающих условий жизни появляются жировые полоски на аорте. В дальнейшем их количество увеличивается, и к 25 годам они занимают до 30 – 50 % поверхности аорты. Затем их прогрессирование приостанавливается. Несмотря на вероятную связь между жировыми полосками и фиброзными атеросклеротическими бляшками, локализация и распространенность аортальных жировых полосок и фиброзных поражений не совпадают. Распространенность жировых полосок в коронарном русле служит хорошим индикатором развития в последующем клинически значимых поражений. Их обнаруживают уже в возрасте 15 лет, в дальнейшем они увеличиваются в размерах, захватывая все большую поверхность. Жировые полоски сосудов мозга также встречаются у большинства населения в возрасте 30 – 40 лет. Наиболее отчетливо они выражены у лиц с цереброваскулярными расстройствами. Распространено мнение о том, что жировые полоски подвергаются обратному развитию, однако доказательства этого неубедительны.
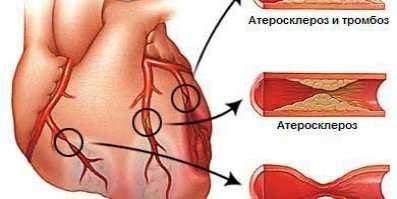
Фиброзные бляшки, называемые также возвышающимися поражениями, или перламутровыми бляшками, – это выступающие над поверхностью внутренней оболочки участки ее утолщения, которые можно определить пальпаторно. Они представляют собой наиболее характерную черту прогрессирующего атеросклероза. Распространенность их отличается от распространенности жировых полосок. Первоначально эти бляшки появляются в брюшной аорте, венечных и сонных артериях у лиц в возрасте 30 лет и затем прогрессируют. Они появляются у мужчин раньше, чем у женщин, в аорте раньше, чем в венечных артериях, и значительно позже в позвоночных и внутричерепных артериях мозга. Причины различной предрасположенности отдельных областей артериального русла к этому заболеванию неизвестны. В типичных случаях фиброзная бляшка твердой консистенции выступает над поверхностью, имеет очертания купола с поверхностью матового оттенка и выдается в просвет сосуда. Бляшка состоит из центральной части, образованной из внеклеточного жира, и остатков некротизированных клеток (“детрит”), покрытых фиброзно-мышечным слоем, или козырьком, содержащим большое количество гладких мышечных клеток, макрофагов и коллагенов. Таким образом, толщина бляшки значительно превышает обычную толщину внутренней оболочки. И хотя липидный состав бляшки напоминает состав жировых полосок, представляя собой эфиры холестерола, основной эстерифицированной жировой кислотой является линолевая, а не олеиновая. Таким образом, холестериновый состав бляшек отличается от состава жировых полосок, напоминая, однако, состав липопротеидов плазмы. Осложненное поражение характеризуется наличием кальцифицированных фиброзных бляшек с признаками некроза различной степени выраженности, тромбоза и изъязвления, и сопровождается появлением клинических симптомов. По мере прогрессирования некроза и накопления омертвевших тканей артериальная стенка постепенно ослабевает, что может привести к разрыву внутренней оболочки с последующим образованием аневризмы и кровотечением. Смещение фрагментов бляшки в просвет сосуда может спровоцировать формирование тромбов. По мере утолщения бляшки и формирования тромба происходят окклюзия и стенозирование сосудов, результатом чего является нарушение функции органов. Локализация атеросклероза. Несмотря на то что клиницисты часто используют термин генерализованный атеросклероз, поражение сосудов происходит, как правило, неравномерно: у людей разного возраста в патологический процесс вовлекаются разные сосуды и поражение имеет не одинаковую степень выраженности. На ранних этапах заболевания поражается аорта, в частности ее брюшной отдел – брюшная аорта. Атеросклероз этой локализации протекает наиболее тяжело. Выявление атеросклеротического повреждения аорты служит первым звонком о том, что вскоре процесс затронет и другие отделы сосудистого русла. Помимо брюшной аорты, наиболее тяжело атеросклероз протекает при поражении участков отхождения от аорты ее ветвей (в частности, места отхождения венечных и межреберных артерий), дуги аорты, а также и участка ее бифуркации подвздошной артерии. Нижние конечности поражаются в большей степени, чем верхние. Частота поражения сосудов нижних конечностей уменьшается по мере удаления к периферии: в сосудах мышечно-эластического типа атеросклероз выражен больше, чем в крупных артериях мышечного типа; менее всего эти процессы выражены в еще более мелких сосудах, таких как подошвенная или пальцевые артерии. Бляшки и тромбы чаще всего локализуются в бедренной артерии, в гунтеровском канале, а в подколенной артерии – непосредственно выше коленного сустава. Передняя и задняя большеберцовые артерии нередко поражаются одновременно, но на разных уровнях: поражение задней- большеберцовой артерии локализуется в той ее части, которая огибает внутреннюю лодыжку, а передней большеберцовой артерии – на участке ее поверхностного прохождения, где она переходит в тыльную артерию стопы. Малоберцовая артерия, окруженная мышцами, часто остается непораженной в то время как другие сосуды уже вовлечены в атеросклеротический процесс. При этом она может являться основным источником кровоснабжения нижней конечности (“малоберцовая нога”). Атеросклероз брюшных ветвей аорты, за исключением почечных и мезентериальных сосудов, вызывает меньше клинических проблем, чем атеросклероз венечных и церебральных артерий. Среди венечных артерий сердца чаще всего серьезно поражаются основные стволы кровоснабжения миокарда; бляшки, как правило, располагаются вблизи от устьев артерий. Признаки атеросклероза практически всегда можно обнаружить в эпикардиальных (экстрамуральных) отделах сосудов, в то время как интрамуральные венечные артерии остаются интактными. Коронарный атеросклероз носит диффузный характер. Степень сужения просвета сосуда может быть различна, но если процесс начался, то обычно он захватывает внутреннюю оболочку всех сосудов экстрамуральных отделов. Окклюзия в целом нормального сосуда единичной тонкой бляшкой встречается редко. Селективное поражение венечных артерий сердца может быть обусловлено какими-то конкретными гемодинамическими факторами, отличающимися от гемодинамических сил, возникающих в крупных артериях в большей степени в диастолу, чем в систолу. Значение интенсивности кровотока для атерогенеза в настоящее время не установлено. Типичные атероматозные фиброзные бляшки также возникают в венозных трансплантатах, использованных для создания обходного аорто-коронарного сосудистого шунта. Распределение атеросклеротических поражений в артериях шеи и головного мозга имеет такой же неравномерный характер, как и в других отделах. Прежде всего они появляются в области основания мозга в сонных, базилярных и позвоночных артериях. Излюбленным местом локализации атеросклеротических бляшек в области шеи является проксимальная часть внутренней сонной артерии. Скопление бляшек можно обнаружить и в месте ее бифуркации. Атеросклероз легочных артерий не идет ни в какое сравнение па тяжести с поражением аорты или других системных артерий. Некоторые признаки атеросклеротического поражения легочных артерий можно обнаружить приблизительно у 50 % взрослых людей в возрасте старше 50 лет, у которых нет других видимых причин для появления легочной гипертензии. Однако сама по себе легочная гипертензия сопровождается гипертрофией средней оболочки артерии, утолщением внутренней оболочки и значительным ускорением образования атером. -Читать далее>>>> |
Источник
Патологические изменения стенки артерий с отложением в них липидов патологи описывали еще в XVIII в., а сам термин “атеросклероз” предложил Ф. Маршан в 1904 г. Это понятие предполагало наличие двух типов изменений: скопление липидных веществ в виде кашицеобразных масс во внутренней оболочке (интиме) артерий и собственно склероза — соединительнотканного уплотнения стенки артерий.
Атеросклероз является разновидностью более широкого понятия — артериосклероза, также включающего артериосклероз (медиакальциноз) Менкеберга и артериолосклероз, которые повреждают мышечную оболочку средних и мелких артерий и не сопровождаются отложением липидов. Артериолосклероз чаще всего возникает вследствие хронической гипертензии и сахарного диабета 1-го типа и вызывает микроангиопатии почек, сетчатки глаза и т. д.
Поскольку именно атеросклероз и его осложнения обусловливают наибольший риск роста заболеваемости и смертности в экономически развитых странах, изучение его этиологии и патогенеза до настоящего времени остается одной из важнейших проблем медицины.
Согласно современным представлениям, атеросклероз — патологический процесс, возникающий в интиме крупных и средних, эластических и мышечно-эластических артерий, возникающее в результате адгезии тромбоцитов и моноцитов, миграции, пролиферации и фагоцитарно-синтетической активации моноцитов-макрофагов и гладкомышечных клеток в ответ на повреждение эндотелия экзогенными и эндогенными факторами, в том числе качественно измененными или количественно избыточными липопротеидами, с дальнейшим образованием атером и фиброатером.
Атеромы и фиброатеромы содержат преимущественно холестерин и его эфиры и имеют вид бляшки, которая может препятствовать кровотоку и является источником вазоконстрикторных эйкозаноидов. Вследствие этого, а также дисфункции эндотелиоцитов и снижения эластических свойств поврежденные атеросклерозом артерии имеют склонность к спазмированию и не могут адекватно изменять свой просвет в зависимости от потребности органа или ткани в кровоснабжении.
Сначала функциональная неполноценность склеротически измененных сосудов, а следовательно, органов и тканей проявляется лишь при повышении требований к ним, т. е. увеличении нагрузки. Дальнейшее прогрессирование атеросклеротического процесса может привести к снижению функциональных возможностей и в состоянии покоя.
Острый атеросклеротический процесс, как правило, сопровождается сужением и даже полным закрытием просвета артерий. При медленном склерозировании артерий в органах с нарушенным кровоснабжением происходят атрофические изменения с постепенным замещением функционально активной паренхимы соединительной тканью.
Склеротически измененные сосуды (наиболее частая локализация аорта, артерии сердца, головного мозга, нижних конечностей) отличаются повышенной плотностью и ломкостью. Быстрое сужение или полное перекрытие просвета артерии при разрыве или отрыве атеросклеротической бляшки, что обусловливает тромбоз, тромбоэмболию или кровоизлияние в бляшку, служит причиной развития ишемии и некроза участка органа, т. е. инфаркта или ишемического инсульта.
Инфаркт миокарда — наиболее часто встречающееся и наиболее опасное осложнение атеросклероза венечных артерий.
Кроме того, бляшки повреждают и ослабляют среднюю сосудистую оболочку (медию), что может привести к возникновению аневризмы и ее разрыву.
Источник
Содержание темы “Атеросклероз и другие формы артериосклероза.”: Возрастные изменения артерий.
С функциональной точки зрения эти возрастные изменения приводят к постепенному повышению ригидности сосудов. Крупные артерии могут расшириться, удлиниться, стать извитыми. В области циркулярных дегенеративных атеросклеротических бляшек могут сформироваться аневризмы. Такие деформирующие изменения нередко пропорциональны диаметру сосуда и коррелируют с наличием ветвей, изгибов и анатомических точек соприкосновения. Выраженность внешнего поддерживающего каркаса также определяет способность сосудов, ослабленных вследствие потери эластичности, противостоять гидростатическому давлению. Именно это обусловливает особую уязвимость сосудов мозга, лишенных окружающей поддержки. Несмотря на то что увядание сопровождается утолщением внутренней оболочки, являющимся признаком местного атероматоза, возрастные изменения и артериосклероз являются двумя различными, не связанными друг с другом процессами. Неатероматозные формы атеросклерозаАтеросклероз затрагивает прежде всего внутреннюю оболочку и чаще поражает брюшную аорту и ее крупные ветви – почечные артерии и артерии нижних конечностей, а также венечные артерии и сосуды мозга. Он может сопровождать или ускорять развитие других основных форм артериосклероза: локальную кальцификацию и артериолосклероз (табл. 195-2). Локальная (очаговая) кальцификация артерии. С атеросклерозом не следует путать очаговую кальцификацию среднего слоя (медии), поражающую главным образом артерии мышечного типа среднего диаметра. Этот тип артериосклероза получил название артериосклероза Менкеберга. Артериосклерозу Менкеберга чаще всего подвержены артерии нижних и верхних конечностей, а также половых органов как у мужчин, так и у женщин. Это заболевание редко встречается у лиц моложе 50 лет. Процесс заключается в дегенерации гладких мышечных клеток с последующим замещением их кальциевыми отложениями. Сосуды становятся твердыми, извитыми. При пальпации артерий, доступных для этого метода исследования (например, лучевой), у врача может возникнуть ощущение, что его пальцы касаются ригидного жгута. Рентгенологически подобные сосуды характеризуются наличием регулярно повторяющихся концентрических кальцификатов преимущественно в сосудистом русле таза и бедер. Изолированные изменения только срединного слоя не приводят к сужению просвета сосуда и незначительно влияют на кровообращение, вследствие чего имеют небольшое клиническое значение. Однако медиальный склероз сосудов нижних конечностей часто сочетается с атеросклерозом, приводя к окклюзии артерий. Подобные изменения преобладают у людей пожилого возраста и у лиц, длительное время получавших кортикостероиды. У больных сахарным диабетом очаговая Кальцификация протекает быстро и принимает тяжелую форму. Наиболее часто она встречается в тех случаях, когда сахарный диабет осложняется невропатией. При этом считается, что в качестве этиологического фактора выступает симпатическая денервация гладких мышц средней оболочки. Таблица 195-2. Заболевания, сочетающиеся с ранним артериосклерозом Атеросклероз Неатероматозный артериосклероз У людей пожилого возраста встречается очаговое кальцифицирующее поражение клапана аорты. С возрастом происходит постепенное накопление кальция на аортальной поверхности клапана, в результате чего появляются различные клинические симптомы, спектр которых варьирует от безобидного систолического шума до тяжелого кальцифицированного стеноза устья аорты. Артериолосклероз. В основе этого заболевания лежат образование гиалина и дегенеративные изменения как внутренней, так и средней оболочек мелких артерий и артериол, в частности селезенки, поджелудочной железы, надпочечников и почек. Артериолосклероз почек (но необязательно других органов) практически всегда сопровождается гипертензией. Более легкие случаи стойкой гипертензии характеризуются гиалинизацией почечных артериол. Более тяжелая или злокачественная гипертензия приводит к развитию типичной фиброзной и эластической гиперплазии и даже некроза внутренней и средней оболочек. -Читать далее>>>> |
Источник