Перелеты сосуды головного мозга

Каждый перелет связан с повышенной нагрузкой на сердечно-сосудистую систему. Часто люди оказываются перед выбором оптимального варианта передвижения. Можно ли летать на самолете после инсульта? Что необходимо для минимизации рисков? Кому противопоказан воздушный транспорт?
При сравнении вариантов необходимо объективно оценивать возможные риски. Чаще всего люди считают, что легко выдержат все нагрузки.
Ошибочное мнение формируется, потому что они помнят, как легко переносили перелеты, когда были здоровы. Как говорится в таких случаях, не надо жить воспоминаниями. Лучше попросить квалифицированного врача составить прогноз с учетом анамнеза и сопутствующих заболеваний. Неблагоприятное воздействие на организм оказывают:
- перегрузки при взлете и посадке;
- разреженный воздух;
- неподвижное положение;
- турбулентность.
При взлете и посадке за несколько минут значительно меняются атмосферное давление, сила притяжения. Такие скачки оказывают неблагоприятное воздействие на организм. Иногда последствия проявляются не сразу, а спустя некоторое время – через 1-2 часа после начала полета или посадки.
Системы кондиционирования подают в салон сухой воздух с пониженным содержанием кислорода. Сухость вызывает обезвоживание организма. Чтобы избежать потерь влаги, сосуды рефлективно сужаются. Это может привести к аневризмам или спазмам.
Неподвижное положение в течение длительного времени является стрессовым фактором. Любые негативные переживания отрицательно влияют на состояние клеток головного мозга. Кроме того, отсутствие движения может привести к отечности, нарушениям кровообращения.
Невозможно предсказать время и место появления турбулентности. Вибрации корпуса самолета влияют на сердечные ритмы. Если пульс замедлится, сердце и мозг будут испытывать кислородное голодание. Резкие толчки при направлении самолета вниз или вверх, кроме ушибов, падения предметов, могут привести к отрыву тромба. Поэтому, если причиной вашей болезни была закупорка сосудов и обследование показало наличие тромбов, лучше не рисковать.
Резкие толчки при направлении самолета вниз или вверх, кроме ушибов, падения предметов, могут привести к отрыву тромба. Поэтому, если причиной вашей болезни была закупорка сосудов и обследование показало наличие тромбов, лучше не рисковать.
Вы должны знать о симптомах ухудшения состояния и средствах, необходимых для предотвращения проблем. При себе желательно иметь
- антиагреганты;
- нитроглицерин;
- седативные препараты (валидол, валерьянка, корвалол);
- антигипертензивные средства;
- антиаритмические лекарства (например, амиодарон).
Перед полетом желательно пройти курс терапии для укрепления сосудов. Следует пить много чистой воды. Это является профилактикой обезвоживания и сгущения крови. Не все препараты разрешены для провоза в ручной клади. Лучше заранее узнать, что можно взять с собой в салон самолета.
В некоторых случаях перелеты категорически запрещены. Кому нельзя летать после инсульта? К противопоказаниям относятся
- не закончившийся реабилитационный период;
- артериальная гипертензия;
- стенокардия покоя;
- осложнения после болезни – нарушения сердечного ритма;
- хроническая сердечно-сосудистая недостаточность;
- нестабильная стенокардия напряжения.
В таких случаях можно рассмотреть альтернативные способы и средства передвижения, например, путешествие поездом, трансфер. Лучше составлять маршрут с частыми остановками, возможностью комфортабельного отдыха на стоянках.
На этот вопрос может точно ответить только лечащий врач. Если период реабилитации завершен, наблюдается положительная динамика, отсутствуют осложнения, вы получите разрешение на перелет.
Продолжительность восстановления после болезни зависит от тяжести перенесенного инсульта, количества пораженных зон, причин заболевания, перенесенных операций. В любом случае минимальный срок ограничений – 2 месяца.
При появлении одышки, учащении сердцебиения, повышении давления, тошноте, головных болях, судорогах необходимо немедленно сообщить о проблемах персоналу. Лучше не летать в одиночку. Если нет сопровождения, имейте при себе распечатку с анамнезом.
При планировании поездки следует получить разрешение от врача. Если реабилитационный период завершился, вы здоровы, после приступа прошло 2-6 месяцев, основными критериями для допуска являются
- стабильное артериальное давление;
- отсутствие аэрофобии;
- хорошие результаты УЗИ сосудов головного мозга.
Максимальное допустимое значение АД – 140/90. Не должно быть скачков, осложнений в форме гипертензии. Боязнь полетов считается одним из основных факторов риска, потому что человек негативными мыслями программирует свое будущее. УЗИ назначается для проверки наличия аневризм.
Не следует употреблять спиртные напитки. Лучше пить чистую воду вместо чая или кофе. Оденьте в салон самолета удобную одежду и обувь. Для профилактики застоев крови периодически меняйте положение тела, массируйте руки, стопы. Периодически вставайте с места, чтобы размять мышцы. При длительных перелетах используйте специальную подушку. Такая опора предотвратит смещения позвонков, напряженность шейного отдела.
Если вы переживаете за исход путешествия, примите успокаивающие средства. Займите место в ряду у окна, чтобы не беспокоить окружающих. Если у вас билет на другое место, попросите поменяться. Не беспокойтесь по пустякам. Не обращайте внимания на поведение окружающих. Заранее сообщите стюрдессам или стюардам, что вам может потребоваться срочная медицинская помощь.
После благополучного прилета помните о постэффекте, который может появиться через 1-2 часа после перелета. Не стремитесь к морю бегом. Постепенно меняйте ритм, подстраивайтесь под обстановку. Полеты не запрещены, а смена обстановки, пребывание на курорте оказывают благотворное влияние на организм.
Максимальное допустимое значение АД – 140/90. Не должно быть скачков, осложнений в форме гипертензии. Боязнь полетов считается одним из основных факторов риска, потому что человек негативными мыслями программирует свое будущее. УЗИ назначается для проверки наличия аневризм.
Основное условие для благополучного завершения путешествия – полное или частичное восстановление после болезни. Чем больше прошло времени после реабилитационного периода, тем больше шансов на успешный перелет. Главное условие – обязательная консультация у врача. Кроме того, необходимо обеспечить максимально комфортные условия во время полета. Тогда вопрос, можно ли летать на самолете после инсульта, окажется риторическим.

Смотрите фотографии сделанные в наших пансионатах. Фотографий много и смотреть их интересно!

Живые видеоролики из наших пансионатов. Большая коллекция для просмотра!
Источник
По данным зарубежных исследователей, 35 % пассажиров самолетов отмечают головную боль в течение полета.
В большинстве случаев эта боль не является серьезной проблемой и легко снимается привычными лекарствами.
Однако выбор конкретного препарата зависит от причин, которыми она вызвана.
Виды головной боли при перелете
Важно: в этой статье не обсуждаются случаи интенсивной головной боли, возникшей впервые, сопровождающиеся повышением артериального давления, судорогами, потерей сознания, слабостью в конечностях. Все эти случаи требуют немедленной консультации врача.
Самыми частыми видами головной боли при перелете являются головная боль напряжения и мигрень, поскольку полет, как правило, сопровождают сразу несколько провоцирующих факторов: страх полета, переутомление, недосып и неудобная поза.
Еще одной распространенной причиной головной боли у пассажиров являются различные заболевания околоносовых пазух. Это связано с тем, что при таких заболеваниях давление в околоносовых пазухах не успевает адекватно изменяться при наборе высоты или снижении самолета. Повышенное давление в пазухах может раздражать различные типы рецепторов, а также вызывать повреждение сосудов слизистой оболочки, провоцируя боль различного характера. В частности,описан случай развития высокоинтенсивной громоподобной головной боли в лобной области из-за кровоизлияния в лобную пазуху.
Выделяют также особую группу головных болей – боли, связанные с перелетом в самолете, которые возникают только во время полета (в том числе при взлете и посадке) и не беспокоят в обычной жизни.
Первый случай так называемой головной боли при взлете и посадке самолета (airplane ache) был зафиксирован в 2004 году, а критерии диагноза были предложены в 2007-м.
Особые характеристики – интенсивная головная боль в области глаза и лба, за глазом, односторонняя. Пациенты описывают ее как жгучую, пульсирующую, простреливающую. Продолжительность боли – до 30 минут. Других сопутствующих симптомов, таких как тошнота, рвота, свето- и звукобоязнь, нет. Боль возникает при взлете или посадке самолета, причем чаще всего при посадке. Страдают обычно молодые мужчины. Описаны редкие случаи подобных болей у детей. Как правило, боль возникает внезапно и проходит самостоятельно после посадки. При обследовании не обнаруживается никаких патологических изменений.
В 2016 году в Дании было проведено исследование, в котором приняли участие 254 пассажира. Испытуемым предлагалось заполнить специальную анкету для оценки жалоб и симптомов. Были получены интересные данные: в течение полета у 24 % развился приступ мигрени, у 22 % развилась высотная головная боль (другими словами – горная болезнь, комплекс симптомов, развивающихся при нахождении на высоте более 2400 м) и только у 8 % пассажиров развилась головная боль, соответствующая критериям головной боли при взлете и посадке самолета. В этом исследовании было показано, что «взлетно-посадочная» боль чаще встречается у людей, страдающих мигренью в обычной жизни.
Механизмы головной боли при взлете и посадке на сегодняшний день пока недостаточно понятны. Одна из наиболее вероятных гипотез – изменение тонуса сосудов головного мозга, которые при расширении под действием меняющегося атмосферного давления раздражают веточки тройничного нерва, тем самым провоцируя боль. Другой предполагаемый механизм – раздражение веточек тройничного нерва в слизистой оболочке околоносовых пазух.
Лечение «взлетно-посадочной» и высотной боли
Достоверно известно, что эта боль эффективно снимается приемом парацетамола или триптанов (препаратов, разработанных для купирования приступа мигрени). Согласно международным рекомендациям, для предотвращения этого вида головной боли данные препараты следует принимать за полчаса до планируемого взлета или посадки.
ВНИМАНИЕ! Триптаны принимают только после установления диагноза и по рекомендации врача.
Еще один вид головной боли, возникающей при перелете, – высотная головная боль (high altitude ache). Эта боль двусторонняя, высокой интенсивности, усиливается при движении, кашле, чихании, развивается в течение 24 часов после подъема на высоту более 2400 м и проходит спустя 8 часов после спуска. Этим видом головной боли чаще страдают молодые женщины. Лечение включает прием нестероидных обезболивающих препаратов (парацетамол, ибупрофен) и потребление достаточного количества жидкости.
Основным механизмом развития высотной головной боли является гипоксия (недостаток кислорода). Этому недугу подвержены люди с повышенной чувствительностью к гипоксии. Предполагается, что вероятность развития головной боли во время перелета напрямую зависит от типа самолета.
Когда обязательно нужен врач
Правильно определить тип головной боли и поставить диагноз может только врач после соответствующего опроса и обследования. Если у вас во время перелета возникли необычные головные боли, боли высокой интенсивности, а также сопровождающиеся какими-либо дополнительными симптомами (тошнота, рвота, изменение полей зрения, зрительные иллюзии, слабость в какой-либо части тела, ощущение бегания мурашек), необходимо незамедлительно обратиться к врачу!
Будьте здоровы!
Мария Мещерина
Фото istockphoto.com
Товары по теме: [product strict=”Парацетамол”](Парацетамол), [product strict=”Ибупрофен”](Ибупрофен), [product strict=”Кетопрофен”](Кетопрофен), [product strict=”Кофетамин”](Кофетамин), [product strict=”Суматриптан”](Суматриптан), [product strict=”Имигран”](Имигран), [product strict=”Рапимед”](Рапимед), [product strict=”Сумамигрен”](Сумамигрен), [product strict=”Амигренин”](Амигренин), [product strict=”Релпакс”](Релпакс)
Источник
Самолёты давно и прочно вошли в нашу жизнь, однако учёные только недавно начали исследовать влияние полётов на организм. К чему они могут привести и как не навредить здоровью? Рассказываем обо всём по порядку.
Кому летать опасно?
В зоне риска люди со следующими заболеваниями:
- Сердечно-сосудистые. На миллион рейсов приходится 25 смертей: большинство из них вызваны инфарктами и инсультами. По возможности отложите полёт, если вы недавно перенесли операцию на сердце.
- Варикоз. Из-за того, что тело во время полёта находится в одном положении, кровь в венах застаивается. Перед полётом стоит проконсультироваться с врачом: он выпишет таблетки и даст рекомендации.
- Респираторные заболевания. Из-за сухого воздуха в салоне страдает дыхательная система. Без мер предосторожности у астматиков и больных бронхитом может сильно ухудшиться состояние.
Также в самолёте нужно быть осторожным:
- Беременным. Особенно в первом триместре и на последних неделях. Оптимальное время для путешествия – это второй и начало третьего триместра.
Младенцев в возрасте до 7 дней не рекомендуется брать на борт (да и самим летать сразу после родов – тоже).
- аквалангистам. После перелёта нужно выждать хотя бы сутки перед погружением. Организм испытывает сильный стресс из-за смены давления: ему нужно время, чтобы восстановиться.
- Тем, кто принимает гормональные препараты. Некоторые гормоны влияют на сердечно-сосудистую систему – поэтому перед полётом лучше проконсультироваться с врачом.
- Людям с повышенным внутричерепным давлением и лёгочной гипертензией. Уже на высоте 3000 метров атмосферное давление начинает падать, и концентрация кислорода снижается. А если самолёт набирает высоту 11 000 метров, поступление кислорода в кровь вообще становится критически низким. Такие перепады давления могут ухудшить самочувствие даже у здорового человека.
Что может произойти?
Давление воздуха в самолёте такое же, как на вершине горы высотой 2400 метров. А влажность ниже, чем в пустыне. Но это далеко не все факторы, которые приводят к проблемам со здоровьем. Вот ещё несколько:
- Из-за недостатка вентиляции количество углекислого газа в салоне превышает норму. Поэтому если у человека болезнь органов дыхания, возможны осложнения. К тому же, из-за плохой вентиляции повышается опасность заражения инфекциями от других пассажиров.
- Пониженное атмосферное давление снижает уровень кислорода в крови – на 6-25%. У здоровых людей нехватка кислорода может вызвать усталость и тревожность. А у пожилых, и у тех, кто страдает от заболеваний дыхательной системы, гипоксия иногда приводит к ухудшению памяти и затруднению мышления.
- Неудобное положение тела может спровоцировать застой крови в венах ног. При полёте дольше 6 часов риск увеличивается в 2,3 раза.
При наихудшем раскладе тромб может оторваться, попасть в кровоток, а затем – в лёгочную артерию. Из-за закупорки сосуда приток крови в лёгкие останавливается. Смерть при лёгочной тромбоэболии наступает внезапно, без симптомов. Единственное, что может насторожить – отёки ног, но и это встречается не всегда.
А как избежать таких последствий?
Если вы обнаружили у себя что-то из нашего списка, посоветуйтесь с лечащим врачом перед полётом. Однако если рейс уже завтра, вот вам несколько универсальных советов:
- Если у вас есть дыхательная недостаточность, предупредите авиакомпанию, что вам потребуется кислородная поддержка. Пассажиры могут провозить с собой портативные кислородные концентраторы.
- Людям с бронхиальной астмой следует взять в ручную кладь ингалятор. Не забудьте взять с собой справку от врача, что он вам необходим.
- При варикозе следует избегать пережима сосудов: не кладите ногу на ногу, не держите их согнутыми и не подкладывайте под себя. Возьмите на борт негазированную воду: из-за частых походов в туалет, вы будете больше двигаться. Старайтесь каждые полчаса гулять по салону. Также перед полётом наденьте компрессионные чулки (впрочем, они не повредят и здоровым людям).
И помните, что перелёт сам по себе увеличивает нагрузку на сердечно-сосудистую систему. Алкоголь только увеличит риски: откажитесь от спиртного на борту.
Узнать, опасно ли летать после перенесенного инфаркта, можно в новом сюжете телепрограммы «Жить здорово»
Источник
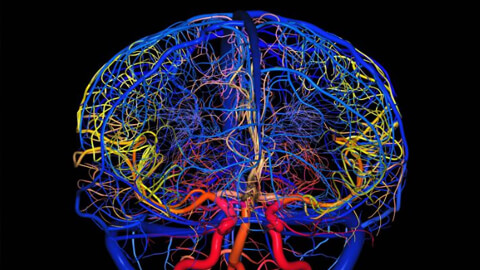
Сосуды головного мозга
Наш мозг ежедневно справляется с огромными нагрузками. Для нормального функционирования ему необходимо много питательных веществ и кислорода. Они доставляются в мозг с кровотоком через 4 магистральные артерии: 2 сонные и 2 позвоночные. Ответвления магистральных сосудов образуют у основания мозга своеобразный круг. Он называется виллизиевым – в честь ученого Томаса Уиллиса, который в 17 веке впервые представил его описание. Этот круг позволяет компенсировать кровообращение при поражении одного или нескольких магистральных сосудов. Компенсаторная способность этого сплетения очень высока. В некоторых случаях даже при патологических процессах в 3 из 4 магистральных артерий человек может ощущать лишь незначительный дискомфорт.
Однако компенсаторные возможности все же не бесконечны. Поэтому рано или поздно поражения сосудов головного мозга будут проявляться заметными нарушениями.
В состоянии покоя головному мозгу для нормального функционирования требуется около 15% объема крови, циркулирующей во всем организме. К нему поступает около 25% кислорода, вдыхаемого человеком. Сосуды головного мозга ежедневно подвержены огромным нагрузкам. При этом в здоровом состоянии они невероятно эластичны. Однако при регулярном воздействии неблагоприятных факторов они способны сузиться, что приведет к недостатку кислорода и питательных веществ в тканях мозга, что негативно скажется на его работе.
Справка! Недостаточность кровоснабжения головного мозга называют дисциркуляторной энцефалопатией.
Классификация стеноза сосудов головного мозга
По форме сужение бывает:
- Острым – такое состояние способно повлечь за собой инсульт или летальный исход.
- Хроническим – развивается постепенно, медленно, человек может длительное время ничего не подозревать о патологических процессах.
Хроническое сужение сосудов имеет 3 стадии развития:
- При первой пациент испытывает незначительные головные боли, сонливость, хроническую усталость, наблюдает у себя рассеянность и небольшую забывчивость.
- На второй проявляются сильные головные боли, расстройства походки, значительное снижение трудоспособности, перепады настроения, сбои функционирования мочевыделительной системы.
- На третьей стадии развивается деменция (слабоумие) – пациент теряет самостоятельность и способность бытового самообслуживания, наблюдаются явные проблемы с координацией движений, непроизвольные мочеиспускания.
Почему возникает стеноз сосудов головного мозга
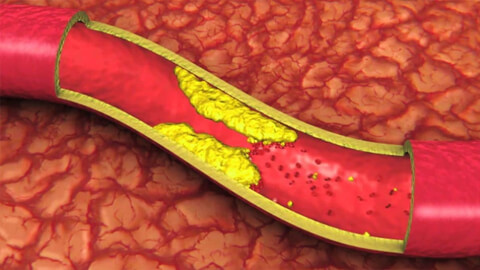
Главными причинами сужения сосудов головного мозга являются:
- Атеросклероз.
- Гипертоническая болезнь.
- Шейный остеохондроз.
Атеросклероз сосудов головного мозга – патологический процесс, при котором из-за нарушения липидного обмена на стенках артерий образуются холестериновые бляшки. Бляшки, разрастаясь, со временем замещаются соединительной тканью. Это сужает просвет сосуда и уменьшает его проходимость. Наиболее подвержены атеросклерозу сонные артерии. Бляшка может полностью закупорить просвет сосуда.
Гипертоническая болезнь – это хроническая патология, при которой наблюдается артериальная гипертензия (повышение давления), в большинстве случаев по неустановленным причинам. Этим заболеванием страдают до 40% людей. Регулярные перепады давления сказываются на эластичности сосудов. Их ткань патологически изменяется, стенки уплотняются, появляются локальные сужения. Со временем просвет сосуда способен полностью закрыться.
Остеохондроз шейного отдела проявляется деформацией межпозвонковых дисков. Они способны зажимать позвоночные артерии, по которым к мозгу поступает кровь.
Сужение сосудов головного мозга может наблюдаться у пациентов любого возраста, включая детей. В группе риска находятся люди, страдающие такими заболеваниями, как:
- Сахарный диабет.
- Сердечно-сосудистые патологии (сбои сердечного ритма, ишемическая болезнь и т.д.).
- Гиперхолестеринемия (повышенный холестерин).
Также возможность сужения сосудов головного мозга повышают:
- Курение.
- Злоупотребление спиртным.
- Малоподвижный образ жизни.
- Частые стрессы и эмоциональные перенапряжения.
- Умственные перегрузки.
- Редкое пребывание на свежем воздухе – при недостатке кислорода может повыситься артериальное давление.
- Лишний вес.
- Генетическая предрасположенность к сердечно-сосудистым заболеваниям.
Симптомы сужения сосудов головного мозга

На начальных стадиях сужение проявляется следующими признаками:
- Снижением памяти (особенно часто в таких ситуациях люди забывают события, которые происходили с ними совсем недавно).
- Ухудшением обучаемости и трудоспособности.
- Головокружениями.
- Хронической усталостью.
- Потерей интереса к происходящему.
- Депрессивными состояниями.
- Перепадами настроения.
- Эмоциональной неустойчивостью.
- Проблемами с концентрацией внимания.
- Расстройствами сна: бессонницей, тревожным сном.
Если лечение провести на данном этапе, то нарушения можно устранить и восстановить качество жизни пациента.
При прогрессировании патологии наблюдаются:
- Нарушения речи.
- Шум в голове.
- Снижение слуха.
- Дрожание рук.
- Неловкость движений.
- Изменение походки.
Осложнения
Длительно суженные сосуды головного мозга способны стать причиной развития:
- Слабоумия.
- Геморрагического инсульта – проявляется разрывом сосуда с последующим кровоизлиянием в головной мозг.
- Ишемического инсульта – нарушения кровоснабжения отделов мозга из-за закупорки сосудов.
Диагностика

Диагностику сужения сосудов головного мозга осуществляет невролог. Для оценки состояния сосудов и кровотока в них назначаются:
- Ультразвуковая допплерография – позволяет изучить скорость кровотока и выявить сужения сосудов.
- Ангиография – дает возможность оценить состояние нервных стволов сосудов.
- Дуплексное сканирование – для определения состояния стенок сосудов, выявления сужений, атеросклеротических бляшек и тромбов.
- ЭКГ.
- Оценка состояния глазного дна – клетки глазного дна связаны с нейронами мозга, и сосудистые нарушения и изменение нервных клеток в области глазного дна могут говорить о патологиях головного мозга.
Лечение
Необходимо устранить причину сужения сосудов, так как если этого не сделать, патология будет прогрессировать. Проводится лечение гипертонической болезни, атеросклероза или шейного остеохондроза. При гипертонии назначают:
- Гипотензивные препараты (снижающие давление).
- Антиагреганты – медикаменты, предупреждающие возникновение тромбов.
- Витаминные комплексы с содержанием витаминов С, PP и B6.
- Диету с ограничением употребления соли.
Лечение атеросклероза подразумевает:
- Статины – снижающие уровень холестерина в крови.
- Диету с ограничением животных жиров.
При шейном остеохондрозе назначают:
- Ношение корсета для поддержания правильного положения спины и шеи.
- Болеутоляющие.
- Противовоспалительные препараты.
- Физиотерапевтические процедуры.
- Массаж.
- Лечебная физкультура.
Также проводится симптоматическая терапия. В зависимости от нарушений, вызванных сужением сосудов, могут быть назначены:
- Препараты, улучшающие обменные процессы в мозге – при потере памяти.
- Лекарства, укрепляющие сосуды – при головокружениях.
- Массаж и лечебная физкультура – при расстройствах двигательных функций.
- Антидепрессанты и успокоительные – при эмоциональных расстройствах и депрессии.
Для профилактики мультиинфарктных состояний мозга пациенты принимают антикоагулянты – препараты, снижающие свертываемость крови.
При нарушении кровотока более чем на 50% может быть назначено хирургическое лечение – стентирование. Это расширение с помощью стента – каркаса, который устанавливают в просвет сосуда. Операция позволяет расширить сосуд и восстановить в нем кровоток.
Профилактика сужения сосудов головного мозга
Полностью избежать вероятности сужения сосудов головного мозга достаточно сложно. Однако некоторые профилактические мероприятия позволят значительно снизить риск развития патологии. Необходимо:
- Пересмотреть рацион.
- Уделять внимание умеренным физическим нагрузкам, чтобы не допускать застойных процессов.
- Избавиться от лишнего веса, если он есть.
- Отказаться от вредных привычек.
- Стараться чаще бывать на свежем воздухе, организовывая активный досуг.
- Тренировать стрессоустойчивость.
Пересмотр рациона подразумевает:
- Включение в него максимально богатых полезными веществами продуктов: свежих овощей и фруктов, нежирного мяса, рыбы, зелени.
- Сокращение употребления вредной еды: копченостей, жирной, соленой пищи.
Профилактикой сужения сосудов головного мозга также является регулярное прохождение медицинских профилактических осмотров. Если это делать ежегодно, то изменения можно будет выявить на ранних стадиях, когда они достаточно легко корректируются.
Источник
