Переплетение сосудов в почках
Сосуды почек, в отличие от артерий и вен других органов и тканей, испытывают двойную функциональную нагрузку.
Они переносят и отводят кровь не только для питания органа, но и для обеспечения одной из важнейших его функций – фильтрации крови от продуктов обмена веществ и токсинов.

Почки человека
Кроме того, почки способны оценивать давление жидкости, поступающей к ним по сосудам и за счет этого контролировать уровень артериального давления.
По этим причинам нарушения со стороны кровоснабжения почек так или иначе отзываются на всем организме.
Кровоснабжение почек: общие понятия
Для того чтобы понять, как функционируют почки и какое значение для организма имеет их адекватное кровоснабжение, необходимо хотя бы в общих чертах представлять анатомическое строение этого органа и окружающих его сосудистых структур.
Почки являются парным органом бобовидной формы, расположенным в забрюшинном пространстве – проще говоря, их проекция на поверхность будет сзади на пояснице у края ребер.
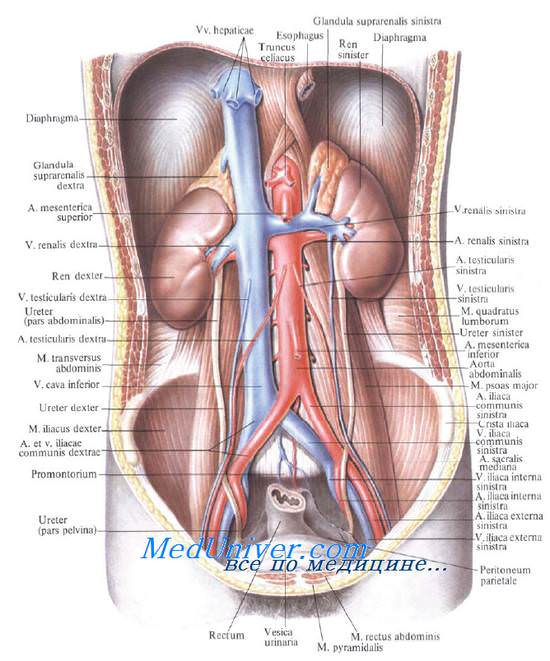
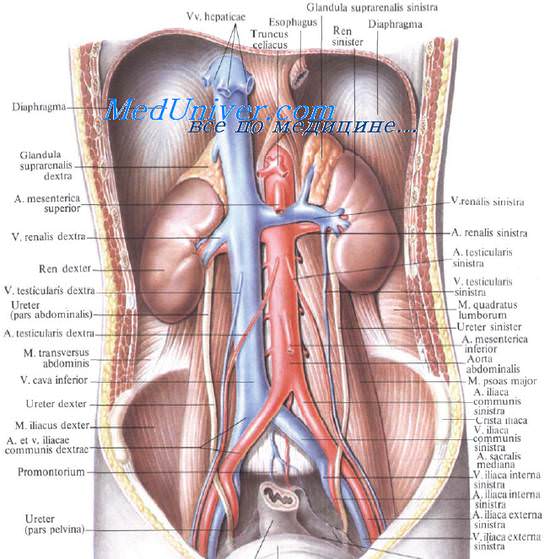
Непосредственно от аорты отходят почечные артерии, которые идут к области «ворот» почки. Уже непосредственно у «ворот» артерия разделяется на несколько ветвей.
Дальнейшее разделение ведет к образованию обширной сосудистой сети внутри органа.
Данную сеть (точнее, ее артериальный участок) можно разделить на две группы сосудов.
Одни предназначены для того, что и все артериальные капилляры в теле – для передачи кислорода и питательных веществ тканям почки. Другая часть артериол идет к функциональным единицам органа – нефронам.
В клубочке нефрона производится фильтрация крови с образованием так называемой первичной мочи.
Таким путем осуществляется основная и общеизвестная большинству обывателей функция почек – очистка крови с образованием продуктов выведения (мочи).
От тканей и клубочков нефронов отходят сосуды, переносящие кровь, не содержащую кислород, – венулы. Они постепенно сливаются между собой, формируя у ворот органа почечную вену.
Она затем впадает в нижнюю полую вену.
Нарушения и заболевания почечных сосудов
Все патологии, которые поражают систему кровоснабжения почек, можно разделить на две большие группы – врожденные и приобретенные.

Сосудистая патология почек
К первым относят заболевания, которые были вызваны неправильным формированием органов еще во время внутриутробного развития.
Плохая экология и вредные привычки будущей мамы могут пагубно сказаться на здоровье ее малыша – у него может появиться добавочная почечная артерия, множественные артерии, артериовенозные фистулы, стенозы.
Все это нередко можно обнаружить еще при плановом ультразвуковом патронаже беременной и сразу после родов провести коррекцию данного состояния.
Последствия врожденных аномалий
Аномалии развития почечных сосудов могут привести к состоянию, когда одной из добавочных ветвей артерии может частично передавливаться мочеточник. Это затрудняет отток мочи из лоханки почки, и она постепенно растягивается из-за застоя и накопления жидкости.
При этом основное вещество почек начинает сдавливаться растущей лоханкой с одной стороны и соединительнотканной капсулой – с другой.

Изменения сосудов почек
Давление ведет к гибели нефронов и нарастанию явлений почечной недостаточности – тогда это состояние врачи называют гидронефрозом.
Помимо описанного сценария, наличие врожденных аномалий сосудов почек повышает риск развития мочекаменной болезни, воспалительных поражений мочевыводящих путей.
Стеноз почечной артерии
У взрослого человека сосуды почек наиболее часто страдают от стеноза – сужения просвета по причине атеросклероза, последствий фиброзного воспаления, тромбообразования.

Патологии почек
Особенно опасным является стеноз почечной артерии – это состояние приводит к снижению поступления крови к органу.
Испытывая недостаток питательных веществ и кислорода, почка постепенно теряет нефроны, которые замещаются соединительной тканью.
Внешний вид органа изменяется – он становится меньшим по размеру, бугристым, сморщенным. Также нарастают явления его недостаточности – однако для организма на данном этапе опасно другое.
Все дело в том, что в почках расположены рецепторы, контролирующие давление крови и количество эритроцитов в ней.
При стенозе в сосудистую сеть почек попадает меньшее количество крови, что они расценивают как недостаток давления и эритроцитов. Помимо фильтрационной функции, эти органы выделяют некоторые гормоны – ренин и эритропоэтин.
Первый способствует сильному росту артериального давления, тогда как второй стимулирует образование новых эритроцитов в красном костном мозге. Их выброс происходит при падении давления и анемии соответственно.
При стенозе гибель нефронов сопровождается колоссальными выделениями этих гормонов.
В результате у человека будет повышаться артериальное давление, и снизить его рядом препаратов не представляется возможным.
Одновременно начинает повышаться количество эритроцитов и гемоглобина в крови – это делает кровь более густой (как говорят специалисты, ухудшаются реологические свойства крови), и ей все сложнее протекать по узким капиллярам.
Нарушается питание тканей, очень сильно возрастает нагрузка на сердце и сосуды, повышается риск тромбообразования и связанных с ним инфарктов и инсультов.
Диагностика нарушений почечных сосудов
Медицинские специалисты научились определять поражение сосудов почек разнообразными косвенными методами.
Например, совокупность таких проявлений, как высокое артериальное давление, эритроцитоз и сниженный диурез (суточный объем мочи) говорит о стенозе почечных артерий.
Однако косвенные признаки на то и косвенные, что не дают стопроцентной гарантии правильного результата.
По этой причине были разработаны различные методы медицинской визуализации для определения таких заболеваний.

УЗИ почек
Наиболее простым и широко распространенным методом диагностики заболеваний почки и обследования ее сосудов является ультразвуковое исследование (УЗИ).
Данная методика заключается в облучении органов звуковыми колебаниями очень высокой частоты – волны отражаются от участков с разной плотностью и регистрируются аппаратом, создавая изображение.
Для диагностики почек достаточно простого УЗИ, тогда как для исследования сосудов необходимо специальное оборудование – допплеровский сканер.
Этот аппарат не только создает «картинку» состояния внутренних органов, но и определяет направления потока жидкости (в данном случае – крови) и его скорость.
С его помощью можно в мельчайших деталях увидеть стеноз артерии или же какие-либо ее добавочные ветви; определить, с какой скоростью кровь поступает в орган, имеются ли завихрения и области с обратным током.
Единственный минус такого метода – неподвижную или очень медленно двигающуюся жидкость (как это бывает при сильных стенозах) он визуализировать не сможет.

МРТ
Другим, более хлопотным и затратным методом обследования почечных сосудов является использование контрастных веществ. Вообще-то это целая группа методов.
Например, внесением в кровь вещества на основе йода (оно не пропускает рентгеновские лучи) можно увидеть стеноз и другие сосудистые нарушения при помощи простой рентгенографии, цифровой рентгеноскопии, компьютерной томографии.
А при использовании аналогичных соединений на основе галлия и гадолиния можно проводить контрастную магниторезонансную томографию (МРТ) и увидеть структуру сосудов почек во всех подробностях и в трехмерном формате.
На данный момент это наиболее передовые и точные методики обследования почечных сосудов.
Важно помнить, что нарушения этих образований очень опасны для всего организма, поэтому стоит прислушиваться к своему организму. Особенно если у вас возникли такие симптомы, как:
- головная боль и повышение давления;
- боль в пояснице;
- изменение цвета, количества и других свойств мочи;
- отеки на лице по утрам.
Это все может быть признаком поражения почек или их сосудов.
В такой ситуации не пренебрегайте посещением специалиста – на ранних этапах многих патологий лечение может быстро и надолго улучшить состояние человека.
Источник
Оглавление темы “Топографическая анатомия почки.”:
- Почки. Почка. Топография почки. Строение почки.
- Топография почек. Скелетотопия почек.
- Синтопия почки. Фиксация почки. Артерии почки.
- Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почки. Почка. Топография почки. Строение почки.
Почки располагаются в верхнем отделе забрюшинного пространства по обеим сторонам позвоночника. По отношению к задней брюшной стенке почки лежат в поясничной области. По отношению к брюшине они лежат экстраперитонеально.
На переднюю брюшную стенку почки проецируются в подреберных областях, частично в надчревной; правая почка нижним концом может достигать правой боковой области.
Правая почка, как правило, располагается ниже левой, чаще всего на 1,5—2 см.
Почка имеет бобовидную форму. В почке различают верхний и нижний концы (полюсы), переднюю и заднюю поверхности, латеральный (выпуклый) и медиальный (вогнутый) края. Медиальный край обращен не только медиально, но и несколько вниз и вперед. Средняя вогнутая часть медиального края содержит почечные ворота, hilum renale, через которые входят почечные артерии и нервы и выходят вена и мочеточник. Вертикальный размер почки — 10—12 см, поперечный — 6—8 см, толщина — 3—5 см. Выпуклый край почки обращен назад и кнаружи, он отстоит на 9—13 см от срединной линии.
Продольные оси почек образуют острый угол, открытый книзу, то есть верхними полюсами почки сближаются (конвергируют), а нижними — расходятся (дивергируют).
Почка окружена тремя оболочками, из которых фиброзная капсула, capsula fibrosa, прилегает к паренхиме органа; за ней идет жировая клетчатка, которую в клинической практике чаще называют paranephron. Ее ограничивает жировая капсула, capsula adiposa. Самой наружной оболочкой является fascia renalis, образованная забрюшинной фасцией, fascia extraperitonealis.
Топография почек. Скелетотопия почек.
Верхний конец левой почки расположен на уровне верхнего края XI ребра, правой — на уровне одиннадцатого межреберья.
Ворота левой почки лежат на уровне ХII ребра, правой — ниже XII ребра. Передняя проекция почечных ворот, «передняя почечная точка», определяется в углу между наружным краем прямой мышцы живота и реберной дугой, то есть справа совпадает с проекционной точкой желчного пузыря.
Нижний конец левой почки располагается по линии, соединяющей нижние точки X ребер, правой — на 1,5—2 см ниже.

Со стороны поясничной области почки проецируются на уровне XII грудного, I и II (иногда и III) поясничных позвонков, причем наружный край почек отстоит от срединной линии примерно на 10 см.
Ворота почки проецируются на уровне тела I поясничного позвонка (или хряща между I и II поясничными позвонками).
Задняя проекция почечных ворот, «задняя почечная точка», определяется в углу между наружным краем мышцы, выпрямляющей позвоночник, и XII ребром.
Давление в передней и задней точках при пальпации в случаях поражения почечной лоханки обычно вызывает резкую боль.
В воротах почки лежат окруженные жировой клетчаткой почечная артерия, вена, ветви почечного нервного сплетения, лимфатические сосуды и узлы, лоханка, переходящая книзу в мочеточник. Все перечисленные образования составляют так называемую почечную ножку.
В почечной ножке наиболее переднее и верхнее положение занимает почечная вена, несколько ниже и кзади располагается почечная артерия, наиболее низко и кзади лежит почечная лоханка с началом мочеточника. Иначе говоря, и спереди назад, и сверху вниз элементы почечной ножки располагаются в одинаковом порядке (для запоминания: Вена, Артерия, Лоханка — ВАЛя).
Синтопия почки. Фиксация почки. Артерии почки.
Почки соприкасаются со многими органами брюшной полости и забрюшинного пространства, но не прямо, а посредством своих оболочек, фасциально-клетчаточных прослоек, а спереди, кроме того, и брюшины.
Позади почки, за fascia retrorenalis и fascia abdominis parietalis, расположены поясничный отдел диафрагмы, квадратная мышца поясницы, апоневроз поперечной мышцы живота и изнутри — поясничная мышца. За участком почки, лежащим выше XII ребра, находится плевральный реберно-диафрагмальный синус.
Над каждой почкой сверху и несколько кпереди и медиально от ее верхнего конца в фасциальной капсуле лежит надпочечник, gl. suprarenalis, примыкая своей задневерхней поверхностью к диафрагме.
Передняя поверхность правой почки в верхней трети или половине покрыта брюшиной, связывающей почку с печенью (lig. hepatorenale), и прилегает верхним концом к висцеральной поверхности правой доли печени. Ниже к переднелатеральной поверхности почки прилегает flexura coli dextra, к переднемедиальной поверхности (у ворот) — pars descendens duodeni. Нижний отдел передней поверхности почки подходит к брюшине правого брыжеечного синуса.

Перечисленные отделы этих органов отделены от почки fascia prerenalis и рыхлой клетчаткой.
Передняя поверхность левой почки вверху, где она прилегает к желудку, и ниже mesocolon transversum, где она прилегает к левому брыжеечному синусу, а через него к петлям тощей кишки, покрыта брюшиной. Кпереди от средних отделов левой почки располагаются хвост поджелудочной железы, селезеночные сосуды и flexura coli sinistra, а к латеральным отделам почки ниже ее середины прилегает нисходящая ободочная кишка; выше к участку левой почки, покрытому брюшиной, прилежит fades renalis селезенки (lig. splenorenale).
Медиально, со стороны ворот обеих почек, находятся тела XII грудного и I и II поясничных позвонков с медиальными участками начинающихся здесь ножек диафрагмы. Ворота левой почки прилегают к аорте, а правой — к нижней полой вене (рис. 9.10).
Почку фиксируют почечные фасции, окружающая жировая клетчатка, сосуды почечной ножки и внутрибрюшное давление.

Почечные артерии, аа. renales, отходят от боковых стенок брюшной аорты ниже верхней брыжеечной артерии на уровне I—II поясничных позвонков и идут к воротам почек. A. renalis dextra проходит позади нижней полой вены и нисходящей части двенадцатиперстной кишки, она длиннее левой. Длина правой почечной артерии равна 5—6 см, левой — 3—4 см. Средний диаметр артерий равен 5,5 мм.
Кпереди от левой почечной артерии располагается хвост поджелудочной железы. В этом месте a. renalis sinistra может располагаться близко к селезеночной артерии, проходящей забрюшинно вдоль верхнего края хвоста поджелудочной железы.
От обеих почечных артерий отходят вверх тонкие аа. suprarenales inferiores, а вниз — rr. ureterici.
У ворот почки a. renalis делится обычно на две ветви: более крупную переднюю и заднюю, ramus anterior et ramus posterior. Разветвляясь в почечной паренхиме, эти ветви образуют две сосудистые системы: пред- и позадилоханочную.
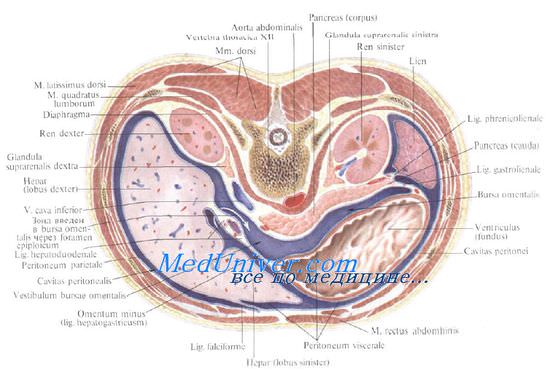
Почки – пироговский срез
Внутри почки выделяют пять почечных сегментов: верхний, передневерхний, передненижний, нижний и задний. К каждому из них подходит одноименная артерия. Передняя ветвь почечной артерии кровоснабжает четыре сегмента, отдавая a. segmenti superioris, a. segmenti anterioris superioris, a. segmenti anterioris inferioris и а. segmenti inferioris. Задняя ветвь почечной артерии отдает только артерию заднего сегмента, a. segmenti posterioris, и rr. ureterici.
На поверхность почки сегменты проецируются приблизительно следующим образом. Верхний и нижний сегменты занимают концы почки, отграничиваясь линиями, идущими от верхнего и нижнего углов ворот почки к ее латеральному краю. Передневерх-ний и передненижний сегменты занимают переднюю часть почки.
Граница между ними идет поперечно через середину переднего края ворот почки. Задний сегмент занимает задний отдел почки между верхушечным и нижним сегментом (рис. 9.11).
Сегментарные артерии почки не анастомозируют друг с другом, что позволяет производить сегментарную резекцию почек. Разветвления чашек почечной лоханки согласуются с артериальными сегментами.
Довольно часто к одному из концов (обычно нижнему) почки подходит добавочная почечная артерия, что требует особой тщательности при перевязке сосудов во время нефрэктомии.
Учебное видео анатомии и топографии почки
Почечные вены. Лимфатические сосуды почки. Иннервация почки.
Почечные вены, vv. renales [Burow], впадают в нижнюю полую вену. Правая, естественно, короче, она обычно впадает ниже левой. В почечные вены впадает часть вен надпочечников. Левая почечная вена до своего впадения в v. cava inferior спереди пересекает аорту. В нее почти под прямым углом впадает левая яичковая (яичниковая) вена, v. testicularis (ovarica) sinistra.
Из-за этогоусловия для оттока по левой v. testicularis хуже, чем для правой, которая впадает в нижнюю полую вену под острым углом. В связи с этим в левой вене чаще возникает застой крови, который может привести к так называемому варикоцеле —расширению вен семенного канатика.
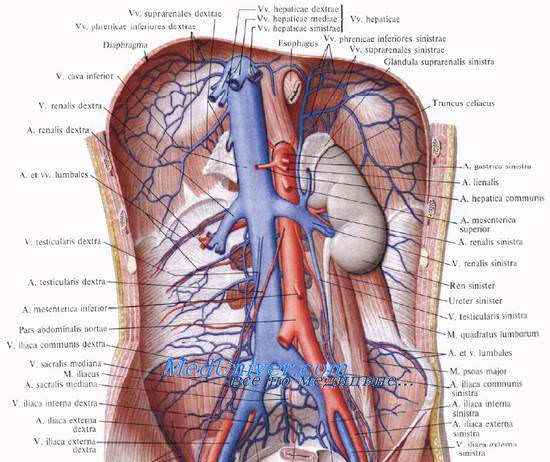
Притоки почечных вен анастомозируют с венами портальной системы, образуя портокавальные анастомозы с ветвями селезеночной вены, вен желудка, верхней и нижней брыжеечных вен.
Лимфатические сосуды из паренхимы и фиброзной капсулы почки направляются к воротам почки, где сливаются между собой и идут далее в составе почечной ножки к регионарным лимфатическим узлам: поясничным, аортальным и кавальным, откуда лимфа оттекает в cysterna chyli.
Иннервация почек осуществляется почечным нервным сплетением, plexus renalis, которое образуют ветви чревного сплетения, n. splanchnicus minor, и почечно-аортальный узел. В почку ветви сплетения проникают в виде периваскулярных нервных сплетений. Из почечного сплетения отходят ветви к мочеточнику и надпочечнику.
Видео анатомия почки от А.А. Стрелкова
– Вернуться в оглавление раздела “Топографическая анатомия, оперативная хирургия поясничной области и забрюшинного пространства”
Редактор: Искандер Милевски. Дата последнего обновления публикации: 15.9.2020
Источник
Кровеносное русло почки представлено артериальными и венозными сосудами и капиллярами, по которым в течение суток протекает от 1500 до 1800 л крови. Кровь в почку поступает по почечной артерии (ветвь брюшной части аорты), которая в воротах почки делится на переднюю и заднюю ветви. Встречаются добавочные артерии почки, которые вступают в ворота почки или проникают в почку через ее поверхность. В почечной пазухе передняя и задняя ветви почечной артерии проходят впереди и позади почечной лоханки и делятся на сегментарные артерии. Передняя ветвь отдает четыре сегментарные артерии: к верхнему, верхнему переднему, нижнему переднему и нижнему сегментам. Задняя ветвь почечной артерии продолжается в задний сегмент органа под названием задней сегментарной артерии. Сегментарные артерии почки ветвятся на междолевые артерии, которые идут между соседними почечными пирамидами в почечных столбах. На границе мозгового и коркового вещества междолевые артерии ветвятся и образуют дуговые артерии, располагающиеся над основаниями почечных пирамид, между корковым и мозговым веществом почки. От дуговых артерий в корковое вещество отходят многочисленные междольковые артерии, дающие начало приносящим клубочковым артериолам. Каждая приносящая клубочковая артериола (приносящий сосуд); (arteriola glomerularis afferens, s.vas afferens) распадается на капилляры, петли которых образуют клубочковую капиллярную сеть (rete capillare glomerulare), или клубочек (glomerulus). Из клубочка выходит выносящая клубочковая артериола, или выносящий сосуд (arteriola glomerularis efferens, s.vas efferens), диаметр ее меньше, чем диаметр приносящей клубочковой артериолы. Выйдя из клубочка, выносящая клубочковая артериола распадается на капилляры, которые оплетают почечные канальцы (нефронов), образуя капиллярную сеть коркового и мозгового вещества почки. Такое разветвление приносящего артериального сосуда на капилляры клубочка и образование из капилляров выносящего артериального сосуда получило название чудесной сети (rete mirabili). В мозговое вещество почки от дуговых и междолевых артерий и от некоторых выносящих клубочковых артериол отходят прямые артериолы, которые распадаются на капилляры, кровоснабжающие почечные пирамиды.
Выносящие артериолы в дальнейшем образуют перитубулярную юкстамедуллярную капиллярную сеть.
Перитубулярная капиллярная сеть. В средней и поверхностной зоне коркового вещества выносящие клубочковые артериолы образуют перитубулярные капилляры, которые, окутывая проксимальный и дистальный почечные канальцы, кровоснабжают их. Капилляры коркового вещества открываются в радиально расположенные междольковые вены, которые последовательно впадают в дуговые вены (vv. arcuatae), а те в свою очередь – в почечную и нижнюю полую вены.
Юкстамедуллярная капиллярная сеть. В юкстамедуллярной зоне каждая выносящая клубочковая артериола устремляется по направлению к мозговому веществу почки, где распадается на пучки прямых артериол (arteriolae rectae). Каждый пучок состоит примерно из 30 нисходящих сосудов, при этом те из них, которые находятся на периферии пучка, разветвляются на капиллярную сеть в наружной зоне мозгового вещества. Центральная часть пучка прямых артериол, состоящая из нисходящих и восходящих сосудов, проникает глубоко в зону мозгового вещества. Эти сосуды повторяют ход колен петли Генле. Ближе к почечному сосочку сосуды изменяют своё направление на противоположное. Они распадаются на несколько ветвей и в виде прямых венул (venulae rectae) пронизывают мозговое вещество почки. Венулы впадают в дуговые вены (vv. arcuatae), которые затем переходят в междолевые вены (vv. interlobares) и, впадая в почечную вену, через почечные ворота покидают почки.
Кровоснабжение почки значительное (величина почечного кровотока составляет 1000-1200 мл/мин – 20-25% от величины сердечного выброса) и превышает кровоснабжение всех других органов. Кровоснабжение почек происходит неравномерно: на долю коркового вещества приходится 80-85% общего почечного кровотока, а на долю мозгового вещества почки – менее 10%, тем не менее считают, что в количественном отношении медуллярный кровоток примерно в 15 раз выше кровотока покоящейся мышцы и равен кровотоку через головной мозг.
Из капиллярной сети коркового вещества почки формируются венулы; сливаясь, они образуют междольковые вены, впадающие в дуговые вены, расположенные на границе коркового и мозгового вещества. Сюда же впадают и венозные сосуды мозгового вещества почки. В самых поверхностных слоях коркового вещества почки и в фиброзной капсуле формируются так называемые звездчатые венулы, которые впадают в дуговые вены. Они, в свою очередь, переходят в междолевые вены, которые вступают в почечную пазуху, сливаются друг с другом в более крупные вены, формирующие почечную вену. Почечная вена выходит из ворот почки и впадает в нижнюю полую вену.
Лимфатические сосуды почки сопровождают кровеносные сосуды, вместе с ними выходят из почки через ее ворота и впадают в поясничные лимфатические узлы.
Нервы почки отходят от чревного сплетения, узлов симпатического ствола (симпатические волокна) и от блуждающих нервов (парасимпатические волокна). Вокруг почечных артерий образуется почечное сплетение, отдающее волокна в вещество почки. Афферентная иннервация осуществляется из нижнегрудных и верхнепоясничных спинномозговых узлов.
Источник
