Пересадка кожи с сосудами
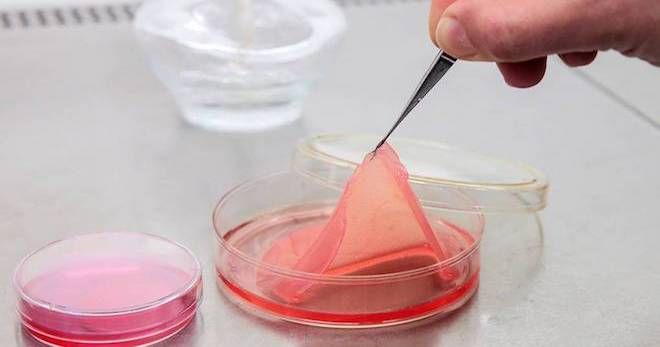
Кожная пластика – это хирургическая операция по восстановлению кожного покрова на поверхностях ран, не заживающих в ходе терапевтического лечения. Чаще всего операция по пересадке кожи проводится на обширных пораженных участках – свыше 50 см2. Успешное приживление трансплантата обеспечивает активное кровоснабжение, поэтому при пролежнях использование операции ограничено.
Трансплантация может выполняться:
- Человеческой кожей – собственной или другого человека;
- Кожей животных;
- Искусственными тканями.
Если используют кожу самого человека, операция называется аутопластикой.
Показания к операции и используемые методики
- При ожогах, сопровождающихся омертвением кожи и с поражением костных тканей, производится пересадка собственных тканей – аутокожи.
- При невозможности использования собственных ресурсов, при ожогах и сильном кровотечении используют аллотрансплантат – ткани другого человека.
- Если ожог четко ограничен, то операцию по удалению омертвевших тканей и пластику кожи можно проводить вскоре после получения травмы, до возникновения воспалительных реакций (отсроченная некрэктомия).
- Если у пациента глубокий ожог на обширном участке, пересадку выполняют после очищения раны и образования грануляционной ткани.
Виды пластики кожи
Закрытие кожных дефектов достигается двумя способами:
- Свободная пластика, когда используется трансплантат донорской зоны;
- Несвободная, с пересадкой лоскута на питающей ножке.
Пересадка может быть:
- Первичной, когда лечат свежую рану;
- Вторичной, необходимость в которой возникает при патологиях после иссечения гранулирующих ран.
Свободная кожная пластика
Операция свободной пересадки тканей – наиболее эффективный метод устранения сложных дефектов после тяжелых травм.
Проводятся следующие виды операций:
- Васкуляризированная – с использованием сложного лоскута кожи, сохраняющего сеть сосудов для образования новых капилляров;
- Неваскуляризированная – с использованием расщепленного лоскута, когда самостоятельно образуется новый эпителий.
Такая операция может проходить с использованием тонких лоскутов, средней толщины и донорской ткани во всю толщину.
Места взятия трансплантата
Донорские ткани берут преимущественно со следующих участков:
- Живота;
- Сбоку от грудины;
- Внутренней поверхности бедра;
- Ягодиц;
- Плеча;
- Спереди и сзади уха.
Наилучший эффект дает послойная трансплантация, которая проводится преимущественно для пересадки кожи на руке и на пальцах.
При дефектах кожи лица выбирают донорский материал с шеи. Кожа с волосистой части тела не пересаживается на участки тела без волос.
Подготовка к операции
Пациент сдает анализы и проходит диагностические исследования. Это связано с предстоящим введением наркоза.
Перед операцией очищают кишечник, нельзя принимать пищу и пить.
Как проходит операция?
- Подается наркоз.
- На поверхность раны накладывают целлофан и, чтобы отметить границы участка и получить выкройку для донорского материала.
- Вырезается лоскут кожи нужного вида.
- Трансплантат пропускают через барабан, чтобы сформировать нужную толщину.
- На рану накладывают кожный лоскут, который находится в свернутом виде (для исключения нарушения волокон).
- Края места проведения манипуляции ушиваются.
Донорская поверхность проходит обработку по следующему алгоритму:
- Прекращение кровотечения;
- Наложение повязки с противомикробной пропиткой;
- Ушивание раны.
При необходимости используют шину или гипс.
Особенности восстановления после операции
Послеоперационный период проходит в три этапа:
- Адаптация (сутки);
- Регенерация (три месяца);
- Стабилизация – по истечении трех месяцев со дня поведения операции.
Пациенту регулярно делают перевязки, чтобы ускорить заживление и уменьшить болезненность.
Возможные осложнения
- Инфицирование раненого участка.
- Кровотечение.
- Медленное заживление.
- Скованность движений, если проводилась пересадка кожи на руке или на ноге;
- Отсутствие роста волос на оперированном участке;
- Снижение чувствительности;
- Отторжение донорской ткани.
Когда операция противопоказана?
Исключается возможность проведения пересадки тканей:
- При воспалительных процессах,
- При развитии инфекций;
- При психических отклонениях;
- При общей слабости пациента – истощении и вирусных инфекциях.
Где можно сделать операцию кожной пластики?
Клиника ЦКБ РАН в Москве предлагает операцию пересадки кожи. Здесь же проводится брапхиопластика – пластика кожи рук, которая поможет вернуть рукам красоту, восстановить тонус предплечий и избавиться от свисающей кожи.
Для получения консультации необходимо записаться на прием. Можно сделать это онлайн, используя приведенную на сайте форму. Узнать цены или получить другую информацию можно, позвонив по указанному телефону.
Источник

Пересадка кожи – процедура, которую проводят, чтобы скрыть или подправить глубокие дефекты эпидермиса. Как правило, дермопластику делают после ожогов. Кроме того, она актуальна пациентам с глубокими или рваными ранами. Существуют разные виды процедуры, и все они помогают людям сохранять здоровье и внешнюю привлекательность своего тела.
Пересадка кожи – показания
Такая пластика просто так не проводится. Пересадка кожи выполняется в крайних случаях. Все потому, что эта процедура сложная.
Основными показаниями к ее проведению можно считать следующие:
- Пересадка кожи при ожогах – одно из главных показаний. Эпидермис «меняют», когда ткани сильно поражаются, и собственных сил организма для их восстановления не хватит. Дермопластика после ожогов проводится и для того, чтобы скрыть оставшиеся шрамы.
- Часто пересадка здоровой кожи помогает маскировать последствия глубоких пролежней.
- Подобная пластическая операция убирает рубцы.
- Дермопластика ран, пересадка кожи показана также при всевозможных дерматологических патологиях и деформациях, которые вылечить можно только радикальным вмешательством.
Виды пересадки кожи
Есть несколько основных видов процедуры:
- свободная;
- несвободная пластика.
Эти способы пересадки кожи отличаются тем, какой лоскут используется в ходе операции. Кроме того, есть первичная и вторичная пластика. Последняя проводится, когда есть надобность корректировать те или иные патологии, появившиеся в результате удаления последствий гранулирующих ран. Первичная пересадка кожи на лице и теле делается, когда нужно закрыть свежую рану – сразу после операции или получения травмы.
Как делают пересадку кожи?

Эта операция сложна, но медики приловчились делать ее, потому что трансплантация кожи требуется часто, многим пациентам. Перед тем как пойти на процедуру, пациент должен сдать все анализы и пройти выписанные врачом диагностики – это нужно для того, чтобы не появилось проблем с наркозом. В день, когда будет проводится пересадка кожи на ноге или любой другой части тела, нельзя есть и пить.
Трансплантат берут как правило, из таких областей:
- с живота;
- боковой части грудины;
- внутренней поверхности бедра;
- передней и задней части уха;
- ягодиц;
- плеч.
Проводится пересадка кожи после ожога, травмы или для исправления патологий по такому алгоритму:
- пациент получает наркоз;
- на рану кладется целлофан – на нем отмечают границы раны для выкройки трансплантата;
- вырезается донорский материал;
- трансплантат проводят через специальный барабан, чтобы получить нужную толщину ткани;
- свернутый лоскут накладывается на рану;
- края раны ушиваются;
- в отдельных случаях, по надобности, ставятся шины или накладывается гипсовая повязка.
Свободная пересадка кожи
Она бывает таких типов:
- васкуляризированная;
- неваскуляризированная.
Васкуляризированная операция по пересадке кожи проходит с использованием так называемого сложного лоскута – ткани, в которой сохраняется сосудистая сеточка. При пересадке последнюю соединяют с сосудами, оставшимися в здоровой коже. Для такой пластики применяют микрохирургические инструменты. Она считается более сложной, но как раз к ней специалисты обращаются в большинстве случаев, когда требуется пересадка.
Неваскуляризированная дермопластика – процедура немного устаревшая. Для ее проведения используются мелкие кусочки кожи. Долгое время так происходило, потому что хирургам было проблематично получить за раз один крупный лоскут ткани. Сегодня же появился дерматом – инструмент, который позволяет отделять большие донорские пласты кожи, вполне пригодные для дальнейшего применения.
Несвободная пересадка кожи
Эта дермопластика ран предполагает «подсадку» лоскутов на питающей ножке. Такими называются участки кожи, в которых сохранена подкожная жировая клетчатка. Они отделяются от донора аккуратно, чтобы для связи оставался только ограниченный участок. Его и называют ножкой, через которую «новый» эпидермис получает от организма кровь и питательные вещества. Самый подходящий для несвободной пересадки донорский материал – взятый с области, максимально близкой к ране.
Как выглядит пересадка кожи?
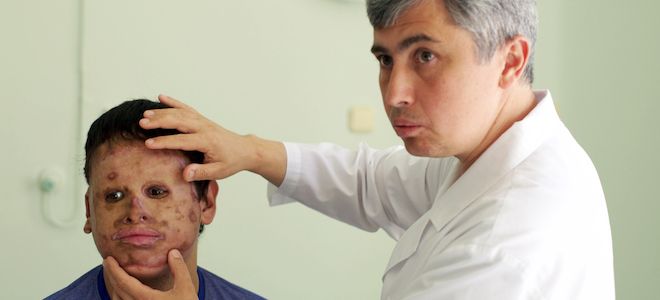
Пациенты с патологиями и те, кто получил обширные ожоги или глубокие раны, не просто так обращаются за помощью к данной процедуре. Дело в том, что шрамы после пересадки кожи получаются хорошо замаскированными. Рубцы располагаются только по контуру лоскута, выглядят аккуратно и совсем не бросаются в глаза. По центру же донорская ткань и вовсе – гладенькая и здоровая.
Пересадка кожи – осложнения
Если дермопластику проводит опытный и квалифицированный хирург, а пациент после операции соблюдает все данные спецом рекомендаций, в большинстве случаев никаких проблем возникнуть не должно. Тем не менее понимать, чем может быть опасна трансплантация кожи при ожогах или любых других травмах, нужно даже тем, кто всерьез намеревается строго придерживаться всех предписаний.
Основные осложнения, которые встречаются после процедуры, таковы:
- занесение инфекции в рану;
- слишком долгое и дискомфортное заживление;
- скованность движений (в случае дермопластики конечностей);
- отторжение имплантата;
- отсутствие на пересаженном лоскуте волом (проблема, актуальная, исключительно в случае пластики волосистой части головы).
Пересадка кожи – реабилитация
Условно, восстановление после дермопластики разделяется на три периода. Первый продолжается несколько дней после вмешательства. В это время старая и новая кожа привыкает друг к другу. На втором этапе происходит регенерация. Длится это до 2,5 месяцев. На этом этапе важно обеспечить оперируемой области максимальную защиту. Снимать повязку можно будет только с позволения доктора. Третий период – реабилитация. Продолжается до полного выздоровления.
Чтобы этап прошел беспроблемно, нужно соблюдать все советы спецов, среди которых:
- своевременные обработки и смены повязок;
- правильное, здоровое питание;
- по надобности – соблюдение постельного режима (а на первых порах такая надобность есть у каждого больного);
- отказ от курения, спиртных напитков;
- строгое соблюдение питьевого режима;
- прием витаминов.
Источник

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества кожной пластики в Инновационном сосудистом центре
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к кожной пластике
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит операция
 Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой “водной подушки” производится забор лоскута с помощью специального инструмента – электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент – перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Особенности послеоперационного периода
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 – 21 день после операции.
Прогноз после кожной пластики
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Наблюдение и лечение в послеоперационном периоде
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Источник
- Показания для пересадки
- Методы кожной пластики
- Свободная пластика кожи
- Классификация трансплантатов
- Места взятия лоскута кожи
- Подготовительный этап
- Ход операции
- Послеоперационный период
- Возможные осложнения
- Противопоказания
- Стоимость пластики
Кожная пластика – это операция по пересадке кожи с целью исправить или скрыть глубокие дефекты (ожог кожи, глубокие раны, язвы и др.). Для трансплантации могут использоваться:
- собственная кожа пациента (аутотрансплантат);
- ткани другого человека (аллотрансплантат);
- ткани животных (ксенотрансплантат);
- искусственные материалы (эксплантат).
В подавляющем большинстве случае пересаживается собственная кожа пациента, то есть проводится аутоплаcтика.
Показания для пересадки кожи
К такой пластике прибегают при глубоких ожогах, обширных незаживающих старых и свежих ранах, для корректировки рубцов, пролежней, трофических язв и иных патологий (деформаций), требующих такого радикального лечения.
Виды пластики кожи
Существует два принципиальных варианта пластики:
- свободная (для пересадки используется полностью отсеченный из донорской зоны кожный трансплантат);
- несвободная (рана либо закрывается с использованием прилежащей кожи с выполнением дополнительных разрезов или без них, либо используется лоскут на питающей ножке).
Лоскут на питающей ножке – это участок кожи вместе с подкожным жиром, отделенный от основания и тканей так, что связан с ними лишь на ограниченном участке. Он и называется питающей ножкой, через него происходит кровоснабжение лоскута.
Кроме того, различают первичную и вторичную пересадку. Первичная пересадка подразумевает закрытие свежих ран (после травм, операций), сопровождаемых обильной потерей крови. Такой способ сочетается с иными типами пластики. Вторичная пересадка применяется для коррекции патологий, являющихся следствием иссечения гранулирующих ранений. Используется чаще для головы, включая лицо и шею.
Гранулирующая рана представляет собой рану, полость которой заполняется грануляционной тканью (заживает вторичным натяжением).
Свободная кожная пластика
Свободная пересадка кожи подразделяется на:
- васкуляризированную;
- неваскуляризированную.
Васкуляризированная
Для проведения такой пластики используются микрохирургические инструменты, шовный материал, операционный хирургический микроскоп и сложный лоскут для пересадки.
Сложным лоскут является потому, что в нем сохраняется сосудистая сеть, и во время пересадки она анастомозируется (соединяется) с сосудами пораженной конечности человека.
Васкуляризация – это формирование внутри ткани новых сосудов (как правило, капилляров).
Неваскуляризированная
Изначально для выполнения такой пластики применяли мелкие кусочки эпидермиса, но сейчас такая практика встречается редко.
В настоящее время благодаря изобретению специального медицинского инструмента – дерматома – возможны взятие и пересадка больших участков кожи (кожная пластика по Тиршу).
Различают лоскуты послойные, которые берут на всю глубину дермы, и расщепленные, которые содержат только поверхностные слои эпидермиса. После пересадки место взятия послойного донорского лоскута подвергается вторичной пластике, а вот после взятия расщепленного лоскута этого не нужно, так как новый эпителий образуется самостоятельно благодаря сохраненным придаткам кожи.
Классификация трансплантатов
Трансплантационный материал классифицируется в основном по толщине:
- тонкий – до 0,3 мм. Включает в себя эпидермальный и ростковый (базальный) слои кожи, имеет мало эластичных волокон. Слой такой толщины после рубцевания сморщивается;
- средней толщины – от 0,3 до 0,7 мм. Включает в себя сетчатый слой кожи (основная часть дермы), богат эластичными волокнами;
- толстый – от 0,8 до 1,1 мм. В него входят все слои кожи.
Слишком тонкие лоскуты (толщиной менее 0,2 мм) практически невозможно использовать.
Места взятия трансплантата
Здоровые ткани для их последующей пересадки на пораженные участки берутся с:
- живота;
- внутренней поверхности бедра;
- плеча;
- боковых поверхностей грудины и др.
На рисунке видно, что лоскуты могут заимствоваться в продольном или поперечном направлении.
Подготовительный этап
Больной, как и при любой операции, обязательно сдает необходимые анализы, проходит ряд диагностических исследований. Их необходимость продиктована в том числе использованием общего наркоза, хотя может использоваться и местная анестезия.
Непосредственно перед хирургическим вмешательством нужно полностью очистить кишечник, не кушать и не пить (даже воду).
Как делают пересадку кожи
Подается наркоз. После того, как наркоз подействовал, хирург накладывает целлофан на область тела пациента, где находится раневая поверхность. С помощью целлофана врач может очертить границы (размер, форму) пораженного участка, чтобы потом по этой выкройке нанести на донорский участок линии, по которым будет иссекаться лоскут для трансплантации.
По линиям на донорском участке хирург скальпелем выполняет разрезы в эпидермисе и вырезает кожный лоскут необходимого размера и формы.
Полученный трансплантат покрывается дерматомным клеем и переносится на специальный барабан. Этот барабан прокручивается, в процессе чего снимают нужной толщины часть эпидермиса.
Итоговый лоскут кладут на марлевую салфетку и помещают на пораженное место. Края аутотрансплантата и раны сшиваются с помощью капроновых нитей.
Трансплантат перекладывается в свернутом виде, чтобы предотвратить нарушение фибриновых волокон, которое могло бы возникнуть при его растягивании.
Обработка донорской поверхности включает остановку кровотечения, наложение повязки с противомикробной эмульсией, ушивание. Иногда донорская поверхность фиксируется с помощью шины или гипсовой повязки.
Послеоперационный период
Восстановление после операции включает три периода:
1) адаптации – от окончания операции до первых двух суток;
2) регенерации – начиная от третьих суток после пластики до трех месяцев;
3) стабилизации – с трех месяцев после пересадки кожи.
Необходимо делать перевязки, а также для уменьшения боли и ускорения заживления принимать соответствующие, прописанные врачом препараты.
Возможные осложнения
В практике встречаются следующие осложнения:
- кровотечения из-под свежих швов;
- инфицирование раны;
- медленное или плохое заживление;
- скованность движений (когда ткани были пересажены на конечности);
- отсутствие роста волос на пересаженном донорском лоскуте;
- уменьшение чувствительности;
- отторжение трансплантата.
Противопоказания
- Воспаление или инфицирование раны
- Психические расстройства
- Общее неудовлетворительное состояние пациента (истощение, вирусные заболевания)
Сколько стоит пересадка кожи
Диапазон цен на пересадку кожи в Москве – от 15000 до 45000 рублей. Средняя стоимость – порядка 21000 руб.
Источник
