Пласт клеток кровеносных сосудов

Оглавление темы “Общая ангиология.”:
1. Общая ангиология. Сосудистая система.
2. Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены.
3. Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.
4. Малый круг кровообращения.
5. Большой (телесный) круг кровообращения. Регионарное кровообращение.
Кровеносная система. Артерии. Стенка артерий. Капилляры. Вены
Кровеносная система состоит из центрального органа — сердца — и находящихся в соединении с ним замкнутых трубок различного калибра, называемых кровеносными сосудами (лат. vas, греч. angeion — сосуд; отсюда — ангиология). Сердце своими ритмическими сокращениями приводит в движение всю массу крови, содержащуюся в сосудах.

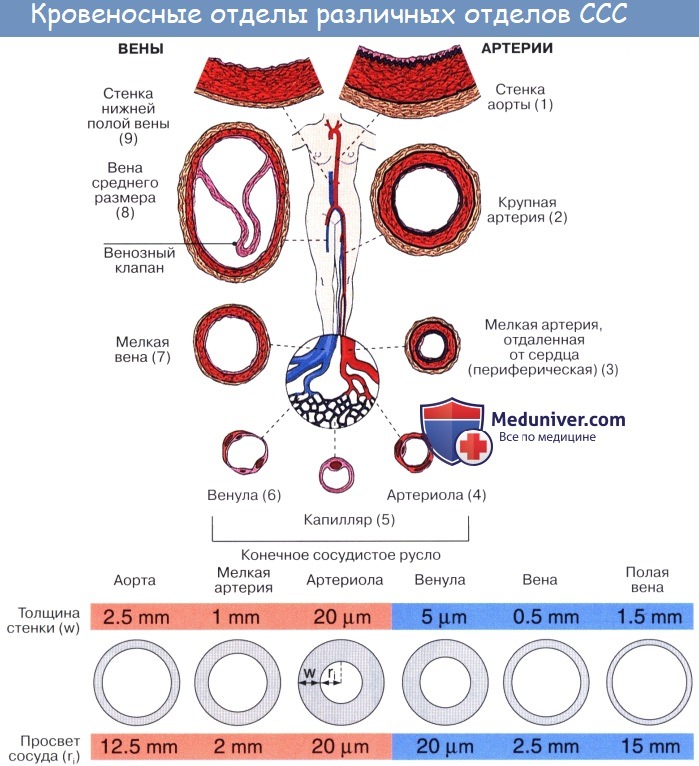
Артерии. Кровеносные сосуды, идущие от сердца к органам и несущие к ним кровь, называются артериями (аег — воздух, tereo — содержу; на трупах артерии пусты, отчего в старину считали их воздухоносными трубками).
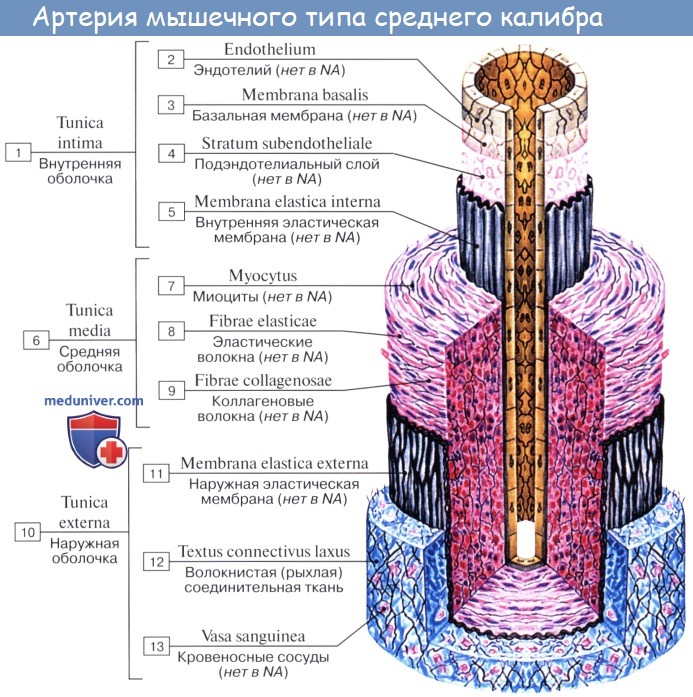
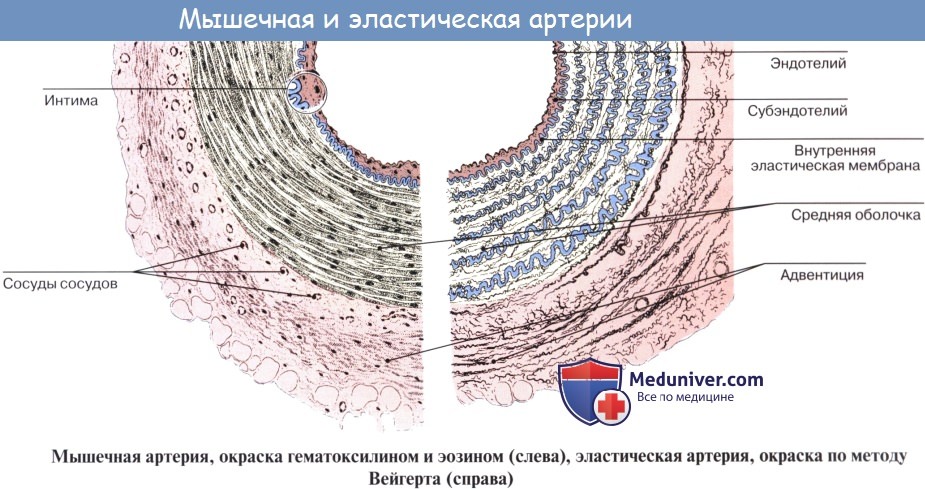
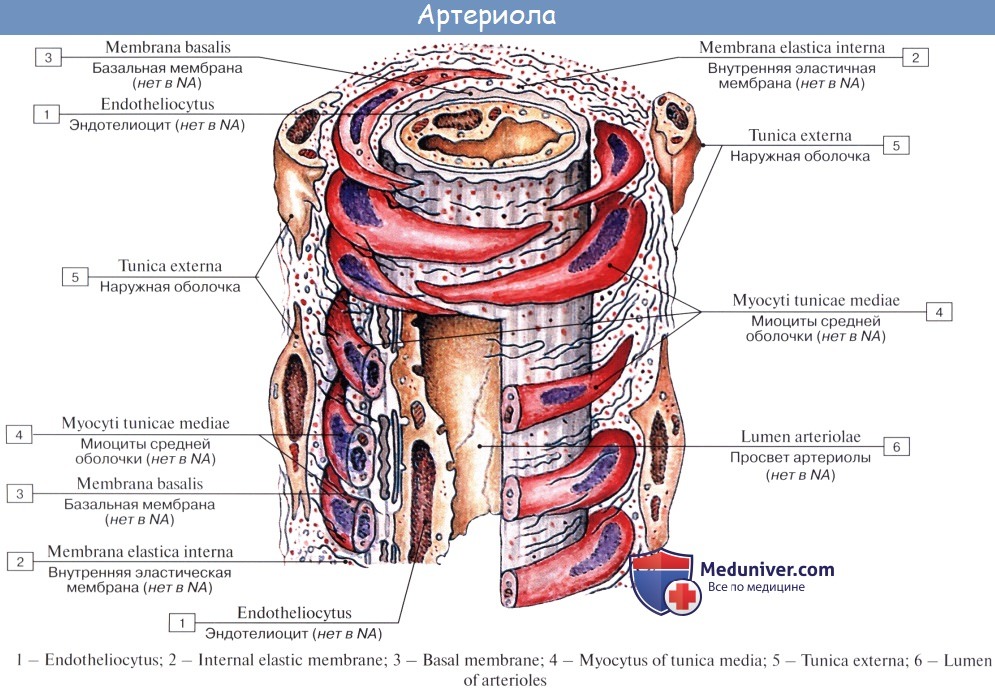
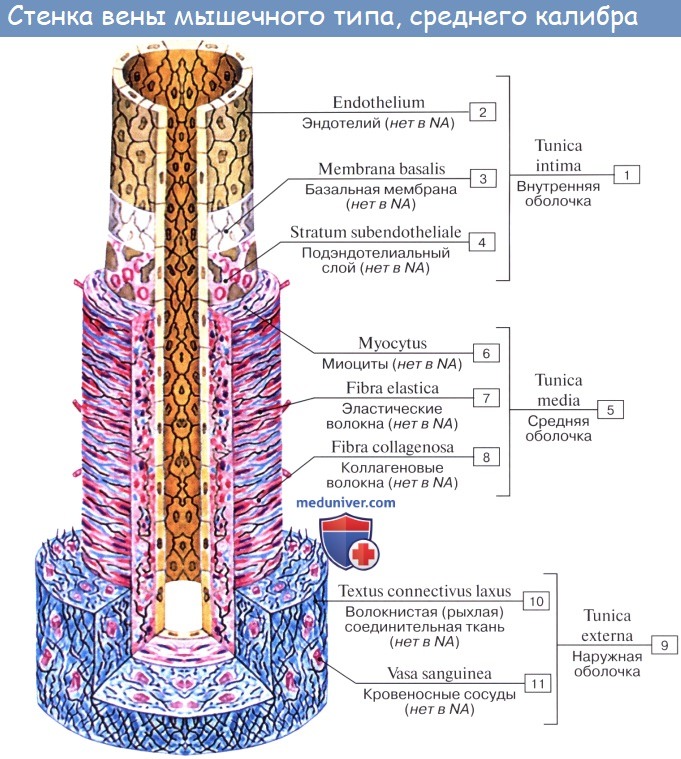
Стенка артерий состоит из трех оболочек. Внутренняя оболочка, tunica intima. выстлана со стороны просвета сосуда эндотелием, под которым лежат субэндотелий и внутренняя эластическая мембрана; средняя, tunica media, построена из волокон неисчерченной мышечной ткани, миоцитов, чередующихся с эластическими волокнами; наружная оболочка, tunica externa, содержит соединительнотканые волокна. Эластические элементы артериальной стенки образуют единый эластический каркас, работающий как пружина и обусловливающий эластичность артерий.
По мере удаления от сердца артерии делятся на ветви и становятся все мельче и мельче. Ближайшие к сердцу артерии (аорта и ее крупные ветви) выполняют главным образом функцию проведения крови. В них на первый план выступает противодействие растяжению массой крови, которая выбрасывается сердечным толчком. Поэтому в стенке их относительно больше развиты структуры механического характера, т. е. эластические волокна и мембраны. Такие артерии называются артериями эластического типа. В средних и мелких артериях, в которых инерция сердечного толчка ослабевает и требуется собственное сокращение сосудистой стенки для дальнейшего продвижения крови, преобладает сократительная функция.
Она обеспечивается относительно большим развитием в сосудистой стенке мышечной ткани. Такие артерии называются артериями мышечного типа. Отдельные артерии снабжают кровью целые органы или их части.
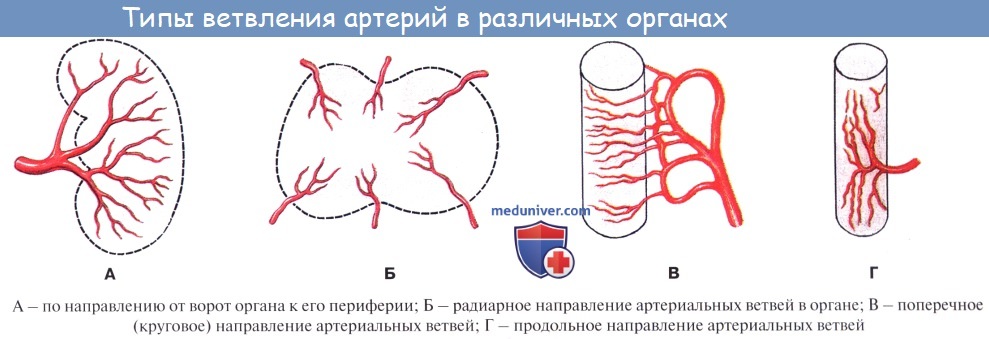
По отношению к органу различают артерии, идущие вне органа, до вступления в него — экстраорганные артерии, и их продолжения, разветвляющиеся внутри него — внутриорганные, или ингпраорганные, артерии. Боковые ветви одного и того же ствола или ветви различных стволов могут соединяться друг с другом. Такое соединение сосудов до распадения их на капилляры носит название анастомоза, или соустья (stoma — устье). Артерии, образующие анастомозы, называются анастомозирующими (их большинство).
Артерии, не имеющие анастомозов с соседними стволами до перехода их в капилляры (см. ниже), называются конечными артериями (например, в селезенке). Конечные, или концевые, артерии легче закупориваются кровяной пробкой (тромбом) и предрасполагают к образованию инфаркта (местное омертвение органа).
Последние разветвления артерий становятся тонкими и мелкими и потому выделяются под названием артериол.
Артериола отличается от артерии тем, что стенка ее имеет лишь один слой мышечных клеток, благодаря которому она осуществляет регулирующую функцию. Артериола продолжается непосредственно в прекапилляр, в котором мышечные клетки разрозненны и не составляют сплошного слоя. Прекапилляр отличается от артериолы еще и тем, что он не сопровождается венулой.
От прекапилляра отходят многочисленные капилляры.
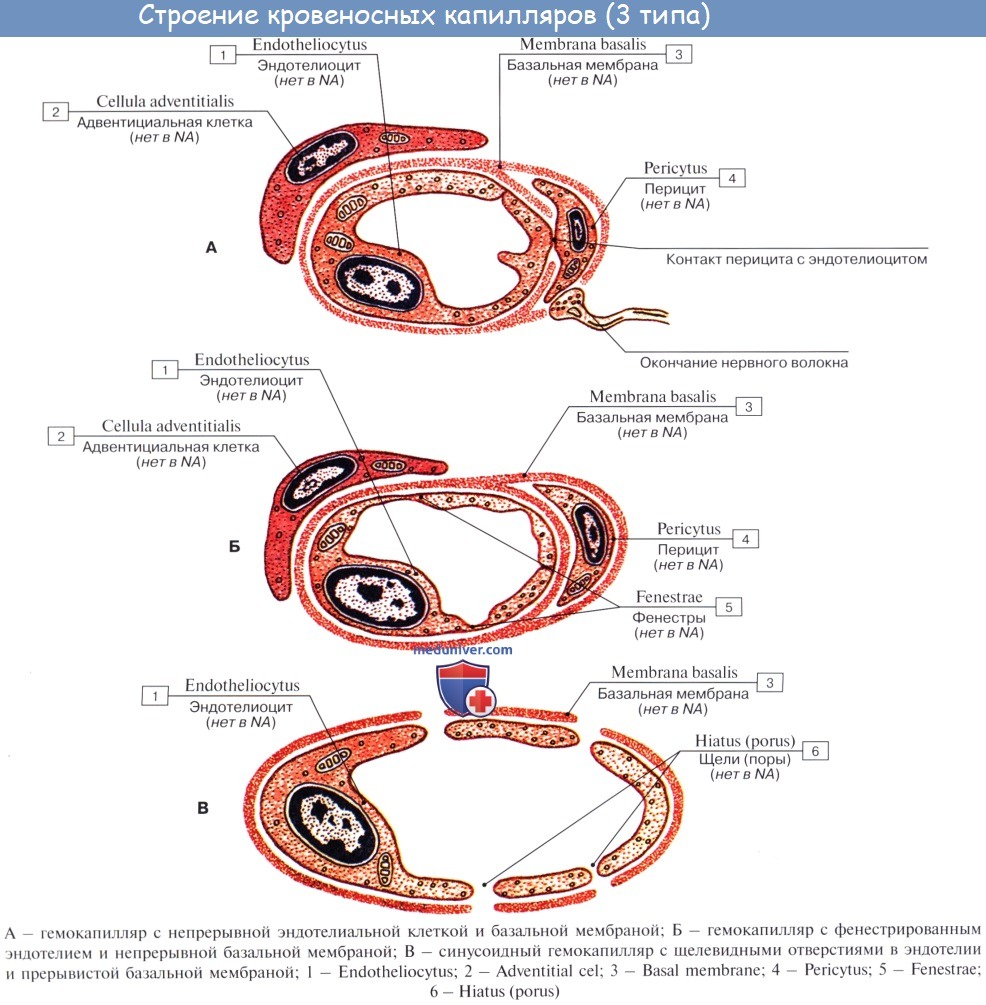
Капилляры представляют собой тончайшие сосуды, выполняющие обменную функцию. В связи с этим стенка их состоит из одного слоя плоских эндотелиальных клеток, проницаемого для растворенных в жидкости веществ и газов. Широко анастомозируя между собой, капилляры образуют сети (капиллярные сети), переходящие в посткапилляры, построенные аналогично прекапилляру. Посткапилляр продолжается в венулу, сопровождающую арте-риолу. Венулы образуют тонкие начальные отрезки венозного русла, составляющие корни вен и переходящие в вены.
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
– Дополнительно: Гистология капилляра
Вены (лат. vena, греч. phlebs; отсюда флебит — воспаление вен) несут кровь в противоположном по отношению к артериям направлении, от органов к сердцу. Стенки их устроены по тому же плану, что и стенки артерий, но они значительно тоньше и в них меньше эластической и мышечной ткани, благодаря чему пустые вены спадаются, просвет же артерий на поперечном разрезе зияет; вены, сливаясь друг с другом, образуют крупные венозные стволы — вены, впадающие в сердце.
Вены широко анастомозируют между собой, образуя венозные сплетения.
Движение крови по венам осуществляется благодаря деятельности и присасывающему действию сердца и грудной полости, в которой во время вдоха создается отрицательное давление в силу разности давления в полостях, а также благодаря сокращению скелетной и висцеральной мускулатуры органов и другим факторам.
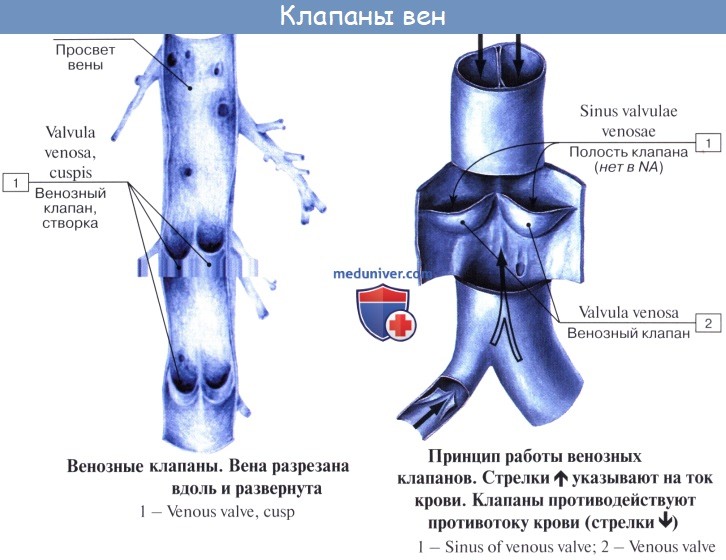
Имеет значение и сокращение мышечной оболочки вен, которая в венах нижней половины тела, где условия для венозного оттока сложнее, развитасильнее, чем в венах верхней части тела. Обратному току венозной крови препятствуют особые приспособления вен — клапаны, составляющие особенности венозной стенки. Венозные клапаны состоят из складки эндотелия, содержащей слой соединительной ткани. Они обращены свободным краем в сторону сердца и поэтому не препятствуют току крови в этом направлении, но удерживают ее от возвращения обратно.
Артерии и вены обычно идут вместе, причем мелкие и средние артерии сопровождаются двумя венами, а крупные — одной. Из этого правила, кроме некоторых глубоких вен, составляют исключение главным образом поверхностные вены, идущие в подкожной клетчатке и почти никогда не сопровождающие артерий. Стенки кровеносных сосудов имеют собственные обслуживающие их тонкие артерии и вены, vasa vasorum. Они отходят или от того же ствола, стенку которого снабжают кровью, или от соседнего и проходят в соединительнотканном слое, окружающем кровеносные сосуды и более или менее тесно связанном с их наружной оболочкой; этот слой носит название сосудистого влагалища, vagina vasorum.
В стенке артерий и вен заложены многочисленные нервные окончания (рецепторы и эффекторы), связанные с центральной нервной системой, благодаря чему по механизму рефлексов осуществляется нервная регуляция кровообращения. Кровеносные сосуды представляют обширные рефлексогенные зоны, играющие большую роль в нейро-гуморальной регуляции обмена веществ.
Соответственно функции и строению различных отделов и особенностям иннервации все кровеносные сосуды в последнее время слали делить на 3 группы: 1) присердечные сосуды, начинающие и заканчивающие оба круга кровообращения, — аорта и легочный ствол (т. е. артерии эластического типа), полые и легочные вены; 2) магистральные сосуды, служащие для распределения крови по организму. Это — крупные и средние экстраорганные артерии мышечного типа и экстраорганные вены; 3) органные сосуды, обеспечивающие обменные реакции между кровью и паренхимой органов. Это — внутриорганные артерии и вены, а также звенья микроциркуляторного русла.
– Также рекомендуем “Схема кровообращения. Микроциркуляция. Микроциркуляторное русло.”
Источник
Человеческий организм состоит из множества различных клеток. Из одних состоят органы и ткани, а из других – кости. В строении кровеносной системы человеческого организма огромную роль играют эндотелиальные клетки.
Что такое эндотелий?

Эндотелий (или эндотелиальные клетки) является активным эндокринным органом. По сравнению с остальными он самый большой в человеческом организме и выстилает сосуды по всему телу.
Согласно классической терминологии гистологов, эндотелиальные клетки представляют собой пласт, в состав которого входят специализированные клетки, выполняющие сложнейшие биохимические функции. Они выстилают изнутри всю сердечно сосудистую систему, и их вес достигает 1,8 кг. Общее количество этих клеток в человеческом организме достигает одного триллиона.
Сразу после рождения плотность эндотелиальных клеток достигает 3500-4000 кл/мм2. У взрослых же этот показатель ниже почти в два раза.
Ранее клетки эндотелия считались только пассивным барьером между тканями и кровью.
Существующие формы эндотелия
Специализированные формы эндотелиальных клеток имеют определенные особенности строения. В зависимости от этого различают:
- соматические (закрытыми) эндотелиоциты;
- фенестрированный (перфорированный, пористый, висцеральный) эндотелий;
- синусоидный (большой пористый, крупноокошечный, печеночный) тип эндотелия;
- решетчатый (межклеточный щелевой, синусный) тип эндотелиальных клеток;
- высокий эндотелий в посткапилярных венулах (ретикулярный, звездчатый тип);
- эндотелий лимфатического русла.
Строение специализированных форм эндотелия
Эндотелиоцитам соматического или закрытого типа характерны плотные щелевые контакты, реже – десмосомы. На периферических участках такого эндотелия толщина клеток составляет 0,1-0,8 мкм. В их составе можно заметить многочисленные микропиноцитозные везикулы (органоиды, запасающие полезные вещества) непрерывной базальной мембраны (клеток, отделяющих соединительные ткани от эндотелия). Этот вид эндотелиальных клеток локализуется в железах внешней секреции, центральной нервной системе, сердце, селезенке, легких, и крупных сосудах.

Для фенестрированного эндотелия характерны тонкие эндотелиоциты, в которых присутствуют сквозные диафрагмированные поры. Плотность в микропиноцитозных везикулах очень мала. Также присутствует непрерывная базальная мембрана. Чаще всего встречаются такие эндотелиальные клетки в капиллярах. Клетки такого эндотелия выстилают капиллярные русла в почках, эндокринных железах, слизистых оболочках пищеварительных путей, сосудистых сплетениях мозга.
Главным отличием синусоидного типа эндотелиальных клеток сосудов от остальных является то, что их межклеточные и трансцеллюлярные каналы очень крупные (до 3 мкм). Характерна прерывистость базальной мембраны либо ее полное отсутствие. Такие клетки присутствуют в сосудах головного мозга (они участвуют в транспортировке форменных элементов крови), коре надпочечных желез и печени.
Решетчатые клетки эндотелия представляют собой палочковидные (либо веретеновидные) клетки, которые окружает базальная мембрана. Они также принимают активное участие в миграции клеток крови по организму. Местом их локализации являются венозные синусы в селезенке.
В состав ретикулярного типа эндотелия входят звездчатые клетки, которые переплетаются с базолатеральными отростками цилиндрической формы. Клетки этого эндотелия обеспечивают транспортировку лимфоцитов. Они входят в состав сосудов, проходящих через органы иммунной системы.
Эндотелиальные клетки, которые находятся в лимфатическом русле, являются самыми тонкими из всех типов эндотелия. Они содержат повышенный уровень лизосом и в их состав входят более крупные везикулы. Базальной мембраны вообще нет, либо она прерывистая.
Существует также особый эндотелий, который выстилает заднюю поверхность роговицы человеческого глаза. Эндотелиальные клетки роговицы транспортируют в нее жидкость и растворенные вещества, а также поддерживают ее дегидрированное состояние.
Роль эндотелия в организме человека
Эндотелиальные клетки, которые выстилают изнутри стенки кровеносных сосудов, имеют удивительную способность: они увеличивают или уменьшают свою численность, а также место локализации в соответствии с требованиями организма. Практически всем тканям необходимо кровоснабжение, которое зависит в свою очередь от клеток эндотелия. Они отвечают за создание очень гибкой к адаптации системы жизнеобеспечения, которая разветвляется во все области человеческого тела. Именно благодаря этой способности эндотелия к расширению и восстановлению сети сосудов кровоснабжения происходит процесс заживления и рост тканей. Без этого заживление ран не происходило бы.
Таким образом, клетки эндотелия, выстилающие все сосуды (начиная с сердца и заканчивая мельчайшими капиллярами), обеспечивают переход веществ (в том числе и лейкоцитов) через ткани в кровь, а также обратно.

Кроме того, лабораторные исследования эмбрионов показали, что все крупные кровеносные сосуды (артерии и вены) формируются из маленьких сосудов, которые строятся исключительно из клеток эндотелия и базальных мембран.
Функции эндотелия
Прежде всего, клетки эндотелия поддерживают гомеостаз в кровеносных сосудах человеческого организма. К жизненно важным функциям эндотелиальных клеток относят:
- Они являются барьером между сосудами и кровью, являясь, по сути, резервуаром для последней.
- Такой барьер имеет избирательную проницаемость, что защищает кровь от вредных веществ;
- Эндотелий улавливает и передает сигналы, которые переносятся кровью.
- Он интегрирует при необходимости патофизиологическую среду в сосудах.
- Выполняет функцию динамического регулятора.
- Контролирует гомеостаз и восстанавливает поврежденные сосуды.
- Поддерживает тонус кровеносных сосудов.
- Отвечает за рост и ремоделирование сосудов.
- Обнаруживает биохимические изменения в крови.
- Распознает изменения уровня углекислого газа и кислорода в крови.
- Обеспечивает текучесть крови путем регулирования компонентов ее свертывания.
- Контролируют артериальное давление.
- Формирует новые кровеносные сосуды.
Дисфункция эндотелия

В результате дисфункции эндотелия может развиться:
- атеросклероз;
- гипертоническая болезнь;
- коронарная недостаточность;
- инфаркт миокарда;
- диабет и инсулинорезистентность;
- почечная недостаточность;
- астма;
- спаечная болезнь брюшной полости.

Все эти заболевания может диагностировать только специалист, поэтому после 40 лет следует регулярно проходить полное обследование организма.
Источник
ГЛАВА 5 ЭПИТЕЛИАЛЬНЫЕ ТКАНИ
На
границе между внутренней и внешней средой находится пограничный
эпителий (эпидермис кожи, эпителий и железы слизистых оболочек
пищеварительного тракта, дыхательных путей, мочевыделительной и половой
систем). Этот пограничный эпителий образует пласты. В виде
пластов организован и эпителий, ограничивающий вторичные полости тела
(серозные оболочки: брюшная, плевральная, сердечная сумка). Островки, тяжи, фолликулы и отдельные эпителиальные клетки находятся
и во внутренней среде организма (расположенные диффузно эндокринные
клетки, клетки желёз внутренней секреции). Эпителии происходят из всех
первичных зародышевых листков.
Организация эпителиев
Эпителии
характеризуются следующими чертами организации: пограничное
расположение, характерная пространственная геометрия, практическое
отсутствие межклеточного вещества, полярная дифференцировка, наличие
базальной мембраны, отсутствие кровеносных сосудов, выраженная
способность к регенерации пограничных эпителиев, специфический тип
промежуточных нитей (цитокератины).
Пограничное расположение
Эпителии отделяют организм от внешней среды и от вторичных полостей тела. Эту задачу выполняют пласты эпителия. Образуя
непрерывный слой, эпителий отделяет подлежащие ткани от внешней среды и
от вторичных полостей тела. Толщина пластов различна. Например,
эпидермис кожи имеет толщину до нескольких десятков микрометров, тогда
как эпителий на поверхности альвеол лёгкого – около 0,2 мкм. Пласт – не
единственный тип организации эпителиев.
Незначительные межклеточные пространства
В эпителии практически нет межклеточного вещества, клетки плотно примыкают одна к другой и связаны при помощи специализиро-
ванных
межклеточных контактов. Эпителиоциты формируют адгезионные
(промежуточный, десмосома и полудесмосома), замыкающие (плотный) и
коммуникационные (щелевой) контакты.
Полярная дифференцировка эпителиальных клеток
Базальная
и апикальная части клетки отличаются как структурно, так и
функционально. Этот признак обязателен для однослойных эпителиев
пограничного расположения (на границе внешней и внутренней сред, на
поверхности серозных оболочек), а также для эпителиальных клеток,
находящихся в тесной связи с кровеносными капиллярами (например, в
эндокринных железах, печени). Полярная дифференцировка эпителиальных
клеток детерминирована генетически. Так, липидный состав плазмолеммы
апикальной и базальной частей эпителиальных клеток существенно
различается. В плазмолемме апикальной части клетки преобладают
фосфатидилэтаноламин и фосфатидилсерин. Плазмолемма базальной части
содержит преимущественно фосфатидилхолин, сфингомиелин и
фосфатидилинозитол. Апикальная часть содержит микроворсинки,
стереоцилии, реснички, секреторный материал и участвует в образовании
плотных и промежуточных контактов. Микроворсинки (см. рис. 2-31)
присутствуют в эпителиальных клетках, осуществляющих транспорт из
внешней среды (например, всасывание в кишечнике, реабсорбция в канальцах
почки). Основная функция микроворсинок – увеличение площади контакта. Базальная часть содержит
различные органеллы. Локализация митохондрий преимущественно в
базальной части связана с необходимостью АТФ для встроенных в
плазмолемму этой части клетки ионных насосов (например, Na+,К+-АТФаза). В
базальной части клетки присутствуют рецепторы гормонов и факторов
роста, транспортные системы ионов и аминокислот.
Базальная мембрана
Базальная
мембрана (базальная пластинка) имеет толщину 20-100 нм, отделяет
эпителий от подлежащей соединительной ткани, укрепляет эпителиальный
пласт, образуется за счёт эпителия и подлежащей соединительной ткани,
содержит коллаген типа IV, ламинин, энтактин и протеогликаны.
Эпителиальные клетки прикреплены к базальной мембране при помощи
полудесмосом. Через базальную мембрану осуществляется питание эпителия. У
эпителиальных клеток печени нет базальной мембраны.
Отсутствие кровеносных сосудов
Питание эпителия, транспорт газов, выведение продуктов метаболизма из эпителия осуществляются путём диффузии веществ через ба-
зальную мембрану между эпителием и подлежащими кровеносными сосудами.
Пространственная организация эпителия
Эпителиальные
клетки организованы в ассоциаты на границе внутренней и внешней среды
организма, а также во внутренней среде. К таким ассоциатам относятся
пласты, тяжи, островки, фолликулы, трубочки и сеть из клеток.
Пласт. Эпителиальные
клетки, формирующие пласты, всегда имеют пограничное положение
(например, эпидермис, эпителии слизистой оболочки кожного и кишечного
типа, мезотелии). Для клеток однослойного пласта характерна полярная
дифференцировка, а многослойные пласты имеют значительные
морфологические отличия между эпителиальными клетками разных слоёв.
Трубочка – вариант пласта, свёрнутого в трубочку (например, потовые железы, канальцы нефрона).
Островок. Эпителиальные
островки всегда погружены во внутреннюю среду организма и, как правило,
выполняют эндокринную функцию (например, островки поджелудочной
железы).
Фолликул – имеющий полость островок эпителия. Типичный пример – фолликулы щитовидной железы.
Тяж. По принципу анастомозирующих тяжей из эпителиальных гепатоцитов организована паренхима печени.
Сеть. В вилочковой железе поддерживающий каркас состоит из отростчатых и контактирующих друг с другом эпителиальных клеток.
Способность эпителия к регенерации
Регенерация
выражена у покровных эпителиев и вытекает из их пограничного
расположения. Необходимые условия для регенерации – доказанное или
предполагаемое наличие стволовых клеток (например, в эпидермисе,
эпителии слизистой оболочки трубчатых и полостных органов, мезотелии),
возможность репликации ДНК с последующим цитокинезом или без него
(например, гепатоциты). У погружённых во внутреннюю среду эпителиальных
клеток регенераторные возможности существенно меньше, вплоть до полной
невозможности регенерации (например, β-клетки островков поджелудочной
железы). Для ряда эпителиев (например, эпителиальные клетки канальцев
нефрона и эндокринные клетки передней доли гипофиза) способность к
регенерации как будто имеется, хотя её механизмы неясны.
Цитокератины
Промежуточные
филаменты клеток различных эпителиев имеют разные молекулярные формы
цитокератина. Более того, в различных анатомических областях одного и
того же эпителия могут экспресси-
роваться различные
формы цитокератина. Например, кератиноциты ладони и подошвы синтезируют
особые кератины, не встречающиеся в других частях тела. Известно более
20 форм кератина, каждая форма кодирована своим геном. По мере
дифференцировки эпителиоцитов происходит перепрограммирование синтеза
кератинов (например, в эпидермисе). Экспрессия некоторых кератинов –
признак появления клеток, достигших состояния терминальной
дифференцировки. Так, цитокератин 1 служит маркёром терминальной
дифференцировки кератиноцитов многослойного плоского эпителия.
Классификации эпителиальных пластов
Для
эпителиальных пластов принята классификация, учитывающая количество
слоёв клеток (одно- и многослойные), рядность однослойного эпителия
(одно- и многорядные), форма клеток (для многослойных – поверхностного
слоя), характер полярной дифференцировки (рис. 5-2). Слойность. Контакт
всех клеток пласта с базальной мембраной определяет слойность эпителия.
Если все клетки пласта связаны с базальной мембраной, эпителий –
однослойный. Если это условие не выполняется, эпителий – многослойный.
Эктодермальные эпителии – многослойные. Энтодермальные эпителии, как
правило, – однослойные. Рядность однослойных эпителиев отражает
наличие (многорядный) или отсутствие (однорядный) в составе пласта
клеток разной формы (в т.ч. разных типов клеток). По сути дела, этот
классифицирующий критерий основан на одном из признаков, отличающих
разные клетки – расположение их ядер по отношению к базальной мембране. Форма клеток. В
однослойном эпителии учитывают отношение высоты к толщине клеток. По
этому признаку различают плоский, кубический и цилиндрический пласты
эпителия. В многослойном эпителии учитывают форму клеток поверхностного
слоя. Однослойные пласты (плоский, кубический, цилиндрический).
Все клетки контактируют с базальной мембраной. Однорядный эпителий –
ядра клеток расположены в один ряд, т.е. на одинаковом расстоянии от
базальной мембраны. Такой эпителий представлен одинаковыми клетками
(например, однослойный эпителий канальцев почки). Многорядный – ядра
клеток расположены в несколько рядов, т.е. на различном расстоянии от
базальной мембраны. Этот эпителий представлен клетками различной
величины и формы. Типичный пример однослойного многорядного эпителия –
мерцательный эпителий слизистой оболочки воздухоносных путей.
Многослойные эпителии подразделяют
на многослойный плоский ороговевающий, многослойный плоский
неороговевающий и многослойный переходный эпителии. Такие пласты
складываются из пролиферативных единиц.
Рис. 5-2. Эпителиальные пласты. А – однослойный плоский; Б – однослойный кубический; В – однослойный цилиндрический каёмчатый; Г – однослойный цилиндрический многорядный мерцательный; Д – многослойный плоский неороговевающий; Е – многослойный переходный в растянутом состоянии; Ж – многослойный переходный в обычном состоянии. [17]
• Многослойный плоский ороговевающий эпителий
(эпидермис) присутствует в коже и имеет роговой слой, состоящий из
плотно упакованных роговых чешуек, содержащих ковалентно связанные с
плазмолеммой нерастворимые белки.
• Многослойный плоский неороговевающий эпителий не содержит рогового слоя.
• Многослойный переходный эпителий.
Его поверхностные клетки имеют особую организацию (см. рис. 14-22, рис.
14-23). При растяжении стенки органа поверхностные клетки меняют форму
таким образом, что целостность эпителиального пласта не нарушается.
Функции эпителиев
Функции эпителиев весьма разнообразны. Это группы транспортных, секреторных, барьерных и защитных функций.
Транспорт газов (O2 и CO2)
через эпителий альвеол лёгких; аминокислот и глюкозы при помощи
специальных транспортных белков в эпителии кишки; IgA и других молекул
на поверхность эпителиальных пластов.
Эндоцитоз, пиноцитоз. Эпителиальные
клетки участвуют в пиноцитозе (например, эпителий почечных канальцев) и
в опосредуемом рецепторами эндоцитозе (например, поглощение холестерина
вместе с ЛНП или трансферрина большинством эпителиальных клеток).
Секреция. Экзоцитоз
слизи, белков (гормонов, факторов роста, ферментов). Слизь
вырабатывается специальными слизистыми клетками эпителия желудка и
половых путей, бокаловидными клетками в эпителии кишки, трахеи и
бронхов. Гормоны и факторы роста вырабатываются эндокринными клетками.
Барьерная. Разграничение
сред путём образования надёжных барьеров из эпителиальных клеток,
связанных плотными контактами (например, между эпителиальными клетками
слизистой оболочки желудка и кишки).
Защита организма от повреждающего действия физических и химических факторов внешней среды.
Эпителиальные железы
Железы
выполняют секреторную функцию, различают экзокринные и эндокринные
железы. Экзокринные железы вырабатывают продукт (секрет),
предназначенный для выделения на поверхность кожи и слизистых оболочек.
Эндокринные железы синтезируют гормоны, поступающие во внутреннюю среду
организма. Как эндокринные, так и экзокринные железы могут быть
одноклеточными или многоклеточными (рис. 5-3).
Эндокринные железы
Эндокринные
железы (рис. 5-4) не имеют выводных протоков и вырабатывают гормоны,
поступающие во внутреннюю среду. Характеристика разных эндокринных желёз
дана в главе 9.
Рис. 5-3. Экзокринные железы внутри- и внеэпителиальные. Бокаловидная
клетка – одноклеточная внутриэпителиальная экзокринная железа.
Эпителиальный пласт может содержать группы экзокринных секреторных
клеток. Чаще всего они отделяются от пласта в виде концевого
секреторного отдела, связанного с поверхностью эпителия выводным
протоком. [17]
Экзокринные железы
Экзокринные
железы (рис. 5-4) выделяют секреты во внешнюю среду. Экзокринные железы
могут быть окружены соединительнотканной капсулой или содержать
соединительнотканные перегородки – септы, разделяющие железу на доли и
более мелкие дольки. Эпителиальные клетки секреторных отделов и выводных
протоков – паренхима железы. Окружающие и поддерживающие их
соединительнотканные элементы – строма железы.
Экзокринные
железы состоят из секреторных клеток, образующих секреторный (концевой)
отдел, и выводного протока. В состав секреторного отдела, кроме
железистых (секреторных) клеток, могут входить миоэпителиальные клетки
(см. рис. 7-30). Они образуют длинные отростки, охватывающие снаружи
концевые отделы. Сокращаясь, миоэпителиальные клетки облегчают
продвижение секрета в выводной проток. Железистая клетка синтезирует,
накапливает, хранит и выделяет секрет. В клетках, вырабатывающих
белковый секрет (см. рис. 12-56 и рис. 12-64), хорошо развита
гранулярная эндоплазматическая сеть, активно функционирует комплекс
Гольджи. Гладкая эндоплазматическая сеть выражена в клетках,
вырабатывающих небелковые секреты (например, стероидные гормоны, см.
рис. 9-25). Выводной проток служит для оттока секрета из железы. В
крупных железах различают внутридольковые, междольковые, междолевые и
главный протоки.
Рис. 5-4. Развитие и строение экзокринных и эндокринных желёз. В результате
индукционных взаимодействий между клетками эпителия и происходящей из
мезенхимы подлежащей соединительной ткани (А) эпителиальные клетки
усиленно размножаются и образуют вырост, постепенно углубляющийся в
соединительную ткань (Б). Клетки в области верхушки выроста дифференцируются в секреторные, а остальные формируют выводной проток железы (В). Если клетки секреторного отдела утрачивают связь с эпителиальным пластом, формируется эндокринная железа (Г). Она
состоит из скоплений эндокринных клеток, окружённых соединительной
тканью с многочисленными кровеносными капиллярами. Два варианта
организации эндокринной железы (Д), сверху – островок, внизу – фолликул. В последнем
случае гормоны из эндокринных клеток поступают в просвет фолликула, где
они хранятся и откуда транспортируются в кровь. [17]
Рис. 5-5. Классификация экзокринных желёз. А – простая трубчатая неразветвлённая; Б – простая альвеолярная неразветвлённая; В – сложная альвеолярно-трубчатая неразветвлённая; Г – простая альвеолярная разветвлённая; Д – сложная альвеолярная. [17]
Классификация. Железы
классифицируют по следующим критериям: форма и ветвление секреторного
отдела, ветвление выводного протока, тип секрета (рис. 5-5). В
зависимости от формы секреторного отдела различают альвеолярные,
трубчатые и смешанные (альвеолярно-трубчатые) железы; в зависимости от
ветвления секреторного отдела – разветвлённые и неразветвлённые. Форма
выводного протока определяет деление желёз на простые (проток не
ветвится) и сложные (проток ветвится). От типа секрета зависит
разделение на серозные (белковые), слизистые и белково-слизистые железы.
Способ секреции. Различают несколько вариантов отделения секрета
(рис. 5-6). Эккриновый (мерокриновый) – выделение секрета путём
экзоцитоза (слюнные железы). Апокриновый – отделение секрета вместе с
фрагментом апикальной части секреторной клетки (молочная железа).
Голокриновый – полное разрушение секреторной клетки (сальная железа).
Рис. 5-6. Способы выведения секрета из клетки. А. Мерокриновый (эккриновый): выделение секрета путём экзоцитоза; Б. Апокриновый: отделение фрагментов апикальной части секреторной клетки, содержащих секреторный продукт. [17]
Источник
